Воспаление жировой клетчатки на животе
Панникулит является прогрессирующим процессом воспаления подкожной клетчатки, что разрушает жировые клетки, они замещаются соединительной тканью, образуются узлы, инфильтраты и бляшки. При висцеральном типе болезни поражаются жировые клетки почек, печени, поджелудочной железы, жировая клетчатка сальника или области за брюшиной. Примерно в 50 % случаев патология принимает идиопатическую форму, которая преимущественно наблюдается у женщин 20-50 лет. Другие 50 % — вторичный панникулит, развивающийся на фоне системных и кожных болезней, иммунологических расстройств, влияния разного рода провоцирующих факторов (холод, некоторые лекарства). В основе формирования панникулита – дефект перекисного липидного окисления.

Причины появления
Такое воспаление подкожной клетчатки может быть вызвано разными бактериями (преимущественно стафилококками и стрептококками). В большинстве случаев развитие его происходит на нижних конечностях. Заболевание может появиться после грибкового поражения, травмы, дерматита, формирования язвы. Самые уязвимые участки кожи – те, которые имеют избыток жидкости (к примеру, при отеке). Также панникулит может появиться в зоне рубцов после операций.
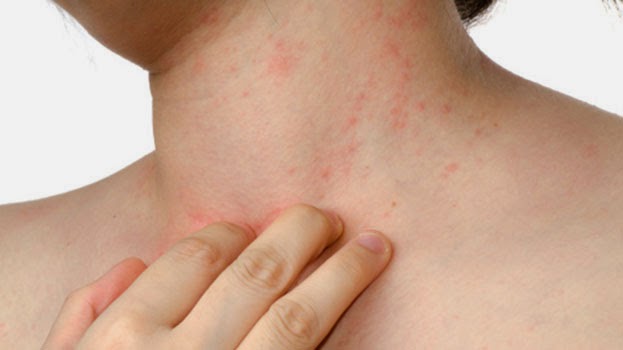
На фото воспаление подкожной клетчатки сложно заметить.
Симптоматика панникулита
Главное проявление спонтанного панникулита – это узловые формирования, расположенные на различной глубине в подкожно-жировой клетчатке. Они обычно появляются на ногах и руках, редко – на животе, груди и лице.
После узлового разрушения остаются атрофированные очаги жировой клетчатки, имеющие форму круглых областей западения кожи. Узловой вариант отличается появлением типичных узлов в клетчатке под кожей размером от трех миллиметров до пяти сантиметров.
Покровы кожи над узлами могут окрашиваться в обычный цвет или быть ярко-розовыми. При бляшечном типе воспаления подкожной жировой клетчатки появляются отдельные узловые скопления, которые срастаются и формируют бугристые конгломераты.
Над такими образованиями кожа может быть бордово-синюшной, бордовой или розовой. В некоторых случаях узловые скопления распространяются полностью на клетчатку плеча, голени или бедра, сдавливая сосудистые и нервные пучки. Из-за этого появляется явная болезненность, развивается лимфостаз, конечности отекают.
Инфильтративный тип болезни проходит с расплавлением узлов и их конгломератов. В области узла или бляшки кожа ярко-красного или бордового цвета. Затем возникает флюктуация, которая свойственна абсцессам и флегмонам, однако при вскрытии узлов выделяется желтая маслянистая масса, а не гной. На месте раскрывшегося узла будет оставаться долго не заживающая язва.
При смешанном типе панникулита узловая форма переходит в бляшечную, затем – в инфильтративную. Такой вариант отмечается в редких случаях. В начале болезни могут быть повышение температуры, мышечные и суставные боли, тошнота, головные боли, общая слабость. При висцеральном типе заболевания происходит системное воспаление жировой клетчатки во всем организме человека с образованием специфических узлов в клетчатке за брюшиной и сальнике, панкреатита, гепатита и нефрита. Панникулит может продолжаться от двух-трех недель вплоть до нескольких лет.

Способы диагностики
Воспаление подкожной клетчатки, или панникулит, диагностируется на совместном осмотре дерматолога и нефролога, ревматолога, гастроэнтеролога. Применяются анализы мочи и крови, исследование ферментов панкреатина, проба Реберга, печеночные пробы. Определение узлов при панникулите висцерального типа происходит благодаря ультразвуковому исследованию брюшных органов и почек. Кровяной посев на стерильность способствует исключению септической направленности заболевания. Точный диагноз ставится после получения биопсии образования с гистологическим анализом.
Классификация
Существует первичная, спонтанная и вторичная формы воспаления подкожной клетчатки. Вторичным панникулитом являются:
- иммунологический панникулит – возникает часто при системных васкулитах;
- люпус-панникулит (волчаночный) – при глубоком поражении системной красной волчанкой;
- панникулит ферментативный – связан с влиянием панкреатических ферментов;
- панникулит пролиферативно-клеточный – при лимфоме, гистиоцитозе, лейкемии и т. д.;
- холодовой панникулит – местная форма, которая развивается как реакция на воздействие холодом;
- панникулит стероидный – появляется у детей после завершения кортикостероидного лечения;
- искусственный панникулит – вызван введением лекарственных средств;
- кристаллический панникулит – появляется при почечной недостаточности, подагре из-за отложения в клетчатке кальцификатов, уратов;
- наследственный панникулит, который обусловлен недостатком α1-антитрипсина.
По форме узлов выделяются узловой, бляшечный и инфильтративный типы болезни.

Действия пациента
Если появились первые признаки панникулита, нужно обратиться к врачу. Помимо прочего, следует при обнаружении новых симптомов прибегать к медицинской помощи (постоянный жар, сонливость, высокая усталость, образование волдырей и расширение области покраснения).
Особенности лечения
Способ лечения воспаления подкожной клетчатки определяется его течением и формой. При панникулите узловом хронического типа используют противовоспалительные нестероидные средства («Ибупрофен», «Диклофенак натрия»), антиоксиданты (витамины Е и С); обкалывают узловые формирования глюкокортикороидами. Эффективны еще и физиотерапевтические процедуры: фонофорез гидрокортизона, ультразвук, УВЧ, лазеротерапия, озокерит, магнитотерапия.
При бляшечном и инфильтративном типе подострое течение болезни отличается применением глюкокортикостероидов («Гидрокортизон» и «Преднизолон») и цитостатиков (препарат «Метотрексат»). Вторичные формы болезни лечатся терапией заболевания на фоне васкулита, подагры, панкреатита и красной системной волчанки.
От панникулита профилактической мерой является своевременная диагностика и терапия первичных патологий – бактериальной и грибковой инфекции, недостатка витамина Е.
Как проявляется воспаление подкожной клетчатки на ногах?
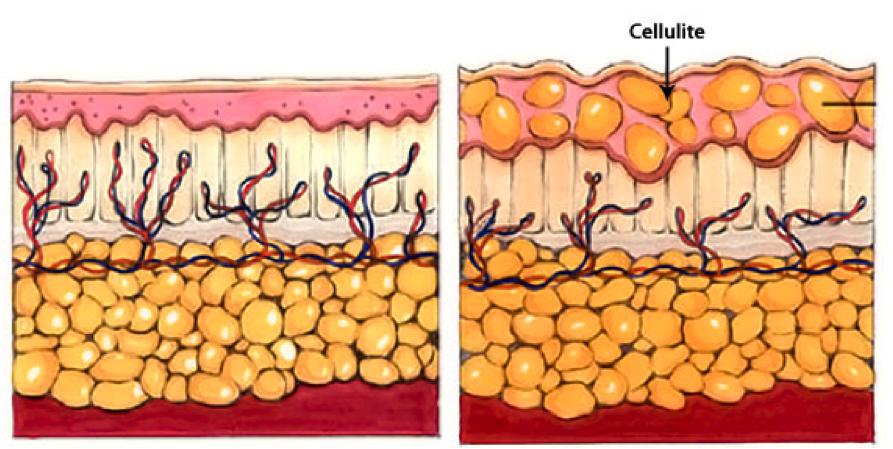
Целлюлит
Целлюлит, или гиноидная липодистрофия, обусловлен структурными изменениями жировой ткани, приводящими часто к сильному ухудшению кровяной микроциркуляции и застою лимфы. Не все специалисты считают заболеванием целлюлит, но настаивают на том, чтобы его можно было назвать косметическим дефектом.
Такое воспаление подкожной жировой клетчатки на фото представлено.

Преимущественно целлюлит возникает у женщин в итоге гормональных сбоев, которые периодически происходят: подростковый период, беременность. В некоторых случаях его появление способен спровоцировать прием контрацептивов гормонального типа. Большое значение принадлежит фактору наследственности и специфике рациона.
Как избавиться?
Липодистрофия ткани под кожей лечится обязательно комплексно. Для достижения успеха нужно питаться правильно, пить поливитамины, антиоксиданты. Очень важная часть лечения – спортивные занятия и активное дыхание.
Врачи советуют курс процедур для улучшения циркуляции крови и лимфы – биорезонансная стимуляция, массаж, прессо- и магнитотерапия. Жировые клетки становятся меньше после мезотерапии, ультразвука, электролиолиза и ультрафонофореза. Используют особые кремы против целлюлита.
Источник
Панникулит – это поражение подкожной жировой клетчатки воспалительного характера, которое в итоге может приводить к её полному разрушению. Иногда эту патологию еще называют жировой гранулемой. Впервые она была описана в 1925 году Вебером. По статистике панникулитом чаще страдают женщины в возрасте от 20 до 50 лет.
Что такое панникулит?
Для панникулита характерно отсутствие специфических симптомов, поэтому довольно часто его путают с другими кожными заболеваниями. Также не существует у врачей и единого мнения по поводу причин, по которым может возникать это заболевание.
По статистике примерно в 40–50% случаев воспаление жировой клетчатки возникает на фоне относительного здоровья. Провоцировать его могут патогенные или условно-патогенные бактерии, вирусы и даже грибки, которые через поврежденную кожу проникают в жировую ткань.
В основе развития воспаления жировой клетчатки лежат нарушения одного из механизмов обмена веществ в жировой ткани, а именно перекисного окисления липидов, которые могут возникать по различным причинам.
Виды заболевания
В зависимости от того, появилось ли воспаление подкожной клетчатки самостоятельно или же возникло на фоне какой-то другой патологии, панникулит может быть первичным (идиопатическим) или же вторичным. Первичную форму заболевания также называют – панникулит Вебера-Крисчена.
Существует еще одна классификация патологии. В зависимости от характера изменений, которые возникают на коже, он может быть:
- Узловатым, при котором под кожей возникают одиночные, изолированные друг от друга узлы размером от нескольких миллиметров до сантиметра. Кожа над ними приобретает бордовый цвет и может отекать.
- Бляшечным, проявляющимся образованием множества одиночных уплотнений, которые могут срастаться в довольно большие конгломераты. В тяжелых случаях они могут сдавливать сосуды и нервные окончания, вызывать развитие отеков, нарушение кровообращения и потерю чувствительности.
- Инфильтративным, при котором панникулит внешне становится похож на абсцесс или флегмону. Отличает их только то, что внутри узлов накапливается желтоватая жидкость, а не гной. После вскрытия узла на его месте остается плохо заживающее изъязвление.
- Висцеральным, при котором к проявлениям на коже присоединяются поражения внутренних органов. Происходит это из-за того, что патология затрагивает забрюшинную клетчатку. Обычно при этой форме страдает печень, поджелудочная железа и почки.
Независимо от вида, панникулит может протекать в острой, наиболее тяжелой, или подострой форме. Иногда способен принимать и хронический характер течения, при котором обострения обычно протекают мягче всего и разделяются длительными периодами ремиссии.
Причины
Первичное воспаление подкожной жировой клетчатки может возникать из-за проникновения инфекции в подкожную жировую ткань. Спровоцировать его развитие могут травмы, даже незначительные, ожоги или обморожения, а также укусы насекомых или животных. Что же касается вторичной формы патологии, то в зависимости от причины панникулит может быть:
- Иммунологическим, то есть развиваться из-за нарушений в иммунной системе, например, при системных васкулитах или узловатой эритеме.
- Волчаночным, который возникает на фоне системной красной волчанки.
- Ферментативным, возникающим на фоне развившегося панкреатита из-за высокой активности ферментов поджелудочной железы.
- Пролиферативно-клеточным, который провоцируют такие патологии, как лейкемия или лимфома.
- Искусственным или медикаментозным, который развивается из-за применения некоторых лекарственных препаратов. Примером такой патологии является стероидный панникулит, который часто развивается у детей после проведенного курса кортикостероидов.
- Кристаллическим, возникающим на фоне подагры и почечной недостаточности которые приводят к отложению в подкожной клетчатке кальцификатов или уратов.
- Генетическим, развивающимся из-за наследственного заболевания, при котором возникает дефицит фермента 1-антитрипсина. Чаще всего именно эта причина вызывает развитие висцеральной формы заболевания.
За исключением медикаментозного панникулита, который в большинстве случаев проходит со временем самостоятельно, все остальные формы заболевания требуют обязательного лечения. Назначать его должен только врач.
Симптомы
Основной симптом заболевания – разрастание под кожей бляшек или появление одиночных узлов. Располагаются они в основном на ногах или руках, реже в области живота, груди или на лице. Помимо этого, к симптомам заболевания относится:
- Покраснение в области поражения, болезненность участков и местное повышение температуры.
- Красные мелкие точки, сыпь или волдыри на коже.
- Признаки общей интоксикации организма, такие как слабость и боли в мышцах и суставах, головная боль и лихорадка, особенно в том случае когда панникулит спровоцирован вирусами.
Помимо общих симптомов, при висцеральной форме патологии будут появляться и признаки поражения различных органов. Если страдает печень, то присоединятся симптомы гепатита, при поражении почек – нефрита, а в случае с поджелудочной железой – панкреатита. Помимо этого при висцеральной форме на сальнике и в забрюшинном пространстве будут образовываться характерные узлы.
Если вы заметили у себя на коже настораживающие признаки, то как можно быстрее обратитесь к врачу. Помочь вам в этом случае может дерматолог, дерматовенеролог, инфекционист, хирург или же терапевт.
Лечение
К сожалению, панникулит относится к тем патологиям, которые требуют длительного и комплексного лечения, особенно если пациент вовремя не обратился к врачу и диагноз был поставлен поздно. В острой форме заболевание может тянуться 2–3 недели, в подострой или хронической – до нескольких лет. Однако, независимо от формы патологии, лечение всегда будет комплексным.
В каждом случае врачом подбирается индивидуальная схема лечения в зависимости от особенностей пациента и наличия или отсутствия сопутствующих заболеваний.
Однако в большинстве случаев в схему лечения будут включаться такие препараты, как:
- Нестероидные противовоспалительные средства, которые помогают снять воспаление, боль и при необходимости снизить высокую температуру.
- Глюкокортикостероиды в малых дозах, которые также помогают уменьшить воспаление и отек в пораженных тканях.
- Производные 8-оксихинолина, которые обладают антибактериальной, противогрибковой и противопаразитарной активностью.
- Антибиотики широкого спектра действия, которые назначают в том случае, если патология вызвана бактериями, например, стрептококками или стафилококками.
Помимо этого при узловатой и бляшечной формах панникулита в схему могут включаться препараты-цитостатики, такие, например, как Метотрексат или Азатиоприн.
Наиболее трудно терапии поддается инфильтративная форма панникулита. В тяжелых случаях не помогают даже большие дозы глюкокортикостероидов и антибиотиков. Поэтому для лечения этой патологии в некоторых ситуациях врачи назначают препараты факторы некроза опухоли (ФНО).
В дополнении к основным препаратам схема лечения может включать и вспомогательные средства, например, гепатопротекторы или антиоксиданты. Также может назначаться физиотерапия: фонофорез, магнитотерапия или ультразвук.
Возможные осложнения и профилактика
Так как точный механизм развития заболевания до сих пор неизвестен, то как таковой специфической профилактики панникулита не существует. Исключение – вторичная форма, при которой врачи советуют не допускать обострения первичной патологии, провоцирующей развитие панникулита.
Что же касается прогноза и осложнений, то в первую очередь это будет зависеть от конкретной формы заболевания и того, когда был поставлен диагноз и начато лечение. Панникулит, лечение которого начато на ранних стадиях, проходит гораздо быстрее и реже проявляется осложнениями.
Наиболее неблагоприятным и тяжелым по течению является острая форма панникулита, которая часто может осложняться сепсисом. Подострая и хроническая формы, как правило, в большинстве случаев со временем проходят без осложнений.
Загрузка…
Источник
Встречаются острые воспалительные процессы брюшной стенки, развивающиеся в толще самой кожи и подкожной клетчатки (поверхностные воспалительные процессы) и в глубоких слоях брюшной стенки.
Поверхностные воспалительные процессы не представляют особых трудностей для диагностики и лечения.
Острые воспалительные заболевания брюшной стенки возникают первично или вторично в результате перехода воспалительного процесса с органов брюшной полости.
К первичным острым воспалительным заболеваниям брюшной стенки относятся нагноения в подкожной жировой клетчатке (фурункулы, карбункулы, поверхностные гнойные очаги, инфильтраты, нагноение всякого рода ран, в том числе и операционной раны) и возникающие на этой почве лимфангоиты и регионарные лимфадениты.
По своему клиническому течению ничем особенно не отличаются от аналогичных воспалительных процессов иной локализации. Иначе протекают глубокие воспалительные процессы брюшной стенки. К их числу относятся прежде всего флегмоны, развивающиеся внутри влагалища прямых мышц живота, и предпузырная флегмона. Гнойный очаг, расположенный между прямой мышцей живота и передним листком влагалища, обычно ограничивается сухожильными перемычками. Такой ограниченный гнойник по одну сторону белой линии живота клинически проявляется флюктуацией и другими признаками острого воспаления.
Флегмона, располагающаяся ниже уровня пупка, принимает более разлитой характер и нередко распространяется вплоть до лобка.
Это обусловлено тем, что ниже уровня пупка нет сухожильных перемычек, сращенных с передним листком влагалища прямых мышц живота. Кроме того, соединительнотканная перемычка, разделяющая правую и левую прямые мышцы, здесь слабо выражена, и воспалительный процесс распространяется по обе стороны белой линии.
Возникающий позади прямых мышц живота воспалительный процесс быстро принимает разлитой характер и сопровождается тяжелой клинической картиной, высокой температурой тела, болями в животе и болезненностью при пальпации, выявлением инфильтрата в пределах брюшной стенки. Это обусловлено тем, что позади прямых мышц их сухожильные перемычки не спаяны с задней апоневротической пластинкой влагалища, а в нижней трети брюшной стенки задняя пластинка влагалища совсем отсутствует. Здесь также нет и соединительнотканной перемычки, разграничивающей правую и левую сторону.
Из глубоких флегмон брюшной стенки иногда встречается и флегмона предпузырного пространства, которая возникает в результате нагноения гематомы предпузырной клетчатки при травмах, переломах лобковых костей, внебрюшинных разрывах мочевого пузыря и т.д.
При флегмоне предпузырного пространства, помимо высокой температуры тела, болей в надлобковой области и болезненности при пальпации, характерны дизурические явления. Диагностике такой флегмоны помогает влагалищное и прямокишечное исследование. В сомнительных случаях показана пункция предпузырного пространства.
После вскрытия гнойного очага, образовавшегося вокруг инородного тела (лигатуры), может формироваться и длительное время существовать свищ. Нередко в области операционной раны возникает плотный, ненагнаиваюшийся, долго нерассасывающийся инфильтрат.
В послеоперационном периоде развиваются флегмоны брюшной стенки. Различают поверхностные межмышечные и глубокие флегмоны. Глубокие флегмоны брюшной стенки являются среднемышечными и представляют большую опасность. Типичная картина воспаления брюшной стенки развивается чаще всего позади передней стенки влагалища прямой мышцы живота. При таком воспалении в проекции прямой мышцы живота определяется болезненная припухлость, не распространяющаяся в боковом направлении дальше границ влагалища. Воспалительный процесс может опуститься ниже пупка, так как выше пупка, как было указано, ему препятствуют сухожильные растяжения прямой мышцы живота. При распространении такой флегмоны она может достигнуть лобкового симфиза, а также перейти на другую сторону.
При травме передней брюшной стенки возникают кровоизлияния, которые затем нагнаиваются. Более распространенные флегмоны наблюдаются при внебрюшинных разрывах мочевого пузыря, ДПК и воспалительных процессах других органов.
С целью дифференциальной диагностики между флегмоной влагалища прямой мышцы живота и нагноением в подкожной жировой клетчатке необходимо вызвать сокращение прямых мышц живота. При этом в случае флегмоны влагалища припухлость становится менее подвижной, а при нагноении подкожной клетчатки, несмотря на напряжение передней брюшной стенки, припухлость при пальпации остается подвижной по отношению к мышцам передней брюшной стенки.
Нередко типичное воспаление брюшной стенки возникает в рыхлой клетчатке в области пупка в пространстве между мышечным слоем и брюшиной. Это пространство делится поперечной фасцией живота еще на три пространства: подмышечное, предпузырное и предбрюшинное (Б.В. Петровский, 1980).
Клетчатка каждого из этих пространств соединена с клетчаткой другого пространства и с клетчаткой подвздошной ямки, что является анатомической предпосылкой для распространения воспалительных процессов.
Однако с практической точки зрения клиническое течение, диагностика и лечение различных воспалительных процессов, развивающихся в этих пространствах, почти не имеют различий. Следует лишь учитывать локализацию воспалительного процесса.
Лечение в начальной стадии воспалительного процесса противовоспалительное (антибактериальные препараты, физиотерапия и др.). При формировании гнойного очага производят его вскрытие.
Вторичные острые воспалительные процессы брюшной стенки являются следствием их распространения со стороны внутренних органов, перехода воспалительного процесса при нагноении костей таза, паранефрита и т.д.
Переход воспалительного процесса на переднюю брюшную стенку может произойти при образовании аппендикулярного абсцесса в правой подвздошной области, при перихолецистите с образованием абсцесса, при перигастральном абсцессе, при абсцессах печени и других заболеваниях.
Помимо глубокой флегмоны брюшной стенки встречаются также забрюшинная флегмона и прогрессирующий целлюлит. Как те, так и другие могут быть вызваны гноеродными и анаэробными возбудителями.
Развитие глубокой флегмоны брюшной стенки в области операционной раны происходит как бы незаметно, относительно замаскированно, так как она первоначально распространяется по мышечному слою. Снятие нескольких кожных швов с раны обычно не вносит ясности в диагностику такой флегмоны. Лишь после снятия апоневротических швов удается выявить скопление гноя в глубоких слоях брюшной стенки.
Лечение. Производится широкое разведение краев раны, осторожное удаление гноя, адекватное дренирование, обеспечивающее полноценный отток экссудата из раны, применяются антибактериальные средства.
После операции в результате разлитого гнойного поражения забрюшинной клетчатки может развиться забрюшинная флегмона брюшной стенки. Такая флегмона вызывается обычно кишечной палочкой. Ее распознавание представляет определенные трудности из-за глубокого расположения. С целью диагностики рекомендуется сравнить с помощью бимануальной пальпации толщину и напряженность обеих поясничных кожно-мышечных складок. При этом на стороне флегмоны выявляются утолщение, напряжение и отечность.
На рентгенограмме в области флегмоны бывает заметным ограниченное вздутие кишечной петли. Рекомендуют произвести диагностическую пункцию, однако она не всегда позволяет выяснить диагноз, кроме того, она небезопасна.
Лечение. Производят вскрытие флегмоны, тщательное дренирование забрюшинной клетчатки. В область флегмоны вводят антибиотики с учетом чувствительности микрофлоры, проводят детоксикацию организма и коррекцию нарушенных функций жизненно важных органов и систем.
Прогрессирующая флегмона брюшной стенки встречается редко. Представляет собой своеобразное вторичное гнилостно-гнойное вялое поражение брюшной стенки с преобладанием некроза, особенно при гнилостной и неклостридиалъной анаэробной инфекции. Часто возникает в правом фланке.
Для данной флегмоны характерно пастозное уплотнение клетчатки. Выражена склонность к рецидивам и ползучему распространению. Флегмона медленно распространяется на все отделы брюшной стенки — до мечевидного отростка и лонного сочленения, проникая в пространство Ретциуса и поражая клетчатку наружных половых органов.
Лечение заключается в применении антибиотиков, тепла, а при появлении признаков нагноения — в срочном широком рассечении тканей, тщательном дренировании и применении соответствующих антибактериальных средств.
Прогноз обычно неблагоприятный. При выздоровлении образуются глубокие, деформирующие брюшную стенку рубцы. В толще таких рубцов нередко вспыхивает дремлющая инфекция. Часто отмечаются рецидивы и распространение процесса, несмотря на применение антибактериальной терапии, иссечение пораженной клетчатки с уплотненной кожей, даже апоневроза. Определенный эффект оказывает применение вакцин и гормональных препаратов.
Газовая флегмона брюшной стенки в мирное время встречается очень редко, чаще после огнестрельных ранений, особенно если рана зашивается наглухо.
При развитии этой инфекции кожа брюшной стенки в стороне от раны, во фланке, приобретает темный, даже черный цвет. На этом фойе развиваются явления тяжелой интоксикации, тахикардия, СС нарушения. Отмечается отчетливая крепитация тканей. На разрезе они выглядят расплавленными. Прогноз чаше неблагоприятный.
Лечение во многом зависит от раннего распознавания. При этом производят широкое рассечение мягких тканей в нескольких местах, иссечение некротизированных, распадающихся тканей, тщательную рыхлую тампонаду перекисью водорода. Вводят противоанаэробные средства, электролитные, детоксикационные, белковые кровезаменители. Очищение, регенерация раны и выздоровление больного происходят очень медленно.
Среди воспалительных процессов в зоне пупка нередко встречается острый омфалит. Острое воспаление пупка чаше возникает у новорожденных, у детей и взрослых развивается в результате загрязнения. У новорожденных омфалит может проявляться в виде эритемы, рожистого воспаления, ограниченного нагноения, целлюлита, флегмоны, изъязвления, пупочной гранулемы, флебита и гангрены. Возможно и присоединение столбнячной инфекции. У детей старшего возраста острый омфалит возникает при несоблюдении личной гигиены, попадании грязи, расчесах и т.д. У тучных лиц с глубоко втянутым пупком при тех же условиях также иногда возникает омфалит. При своевременных гигиенических мероприятиях, как правило, удается быстро прекратить процесс.
Воспаление пупка может возникать у новорожденных при перевязке пуповины без соблюдения правил асептики. В результате попадания инфекции возникает острый гнойный процесс, который нередко принимает тяжелое течение, сопровождается флегмоной с некрозом кожи, окружающей пупок. Иногда развивается сепсис.

Сагиттальный разрез через левую почку (схема из атласа Н.И. Пирогова). Сплошным черным цветом показана поясничная забрюшинная флегмона, спустившаяся в тазовую (подбрюшинную) клетчатку. Позади прямой кишки также черным показана задняя околопрямокишечная флегмона (ретроректальная):
1 — почка; 2 — флегмона поясничной клетчатки; 3 — общая подвздошная артерия; 4 — переход поясничной флегмоны по ходу мочеточника в тазовую клетчатку; 5 — ретро ректальная флегмона; 6 — ПК; 7—лобковая кость; 8 —тазовая флегмона: 9 — сигмовидная кишка; 10 — желудок; 11 — левая доля
Воспалительный процесс в области пупка может перерасти в гнойный перитонит, в восходящий тромбофлебит с поражением печени и т.д.
Профилактика омфалита заключается в предохранении от загрязнения пуповины во время родов и ее культи в первые дни жизни новорожденного.
Лечение. Тщательный туалет, антибактериальные средства. При формировании гнойного очага производят его вскрытие с удалением некротических участков.
Иногда омфалит носит вторичный характер в результате прорыва перитонеального абсцесса или гнойника внутреннего органа. После прорыва может наступить излечение или возникает стойкий свищ, что нередко обусловлено незаращенными остатками желточного протока или урахуса. Иногда за омфалит могут принимать метастаз злокачественной опухоли в пупок.
Свищи в области пупка обусловлены, как было отмечено, разными причинами: остатком желточного протока, урахуса, вскрытием ретромускулярной флегмоны в области пупка, а иногда вскрытием ограниченного внутрибрюшинного гнойника.
Из воспалительных процессов, локализующихся в брюшной стенке, следует хотя бы коротко упомянуть о забрюшинных поясничных флегмонах, которые отличаются своеобразной клинической картиной и подчас принимают очень тяжелое течение (см. рисунок).
Забрюшинные поясничные флегмоны носят преимущественно вторичный характер и являются осложнением ряда заболеваний окружающих органов. Причинами возникновения забрюшинных флегмон могут быть заболевания ЧО, восходящей или нисходящей ОК, подвздошной кости, позвонков и др.
Григорян Р.А.
Опубликовал Константин Моканов
Источник
