Воспаление желез у ребенка

В данной статье рассмотрим, почему возникает воспаление слюнной железы у ребенка.
У каждого в организме есть три пары крупных слюнных желез, а именно околоушные, подъязычные, поднижнечелюстные, и множество других, группирующихся на языке, губах, небе и внутренней стороне щек. На первый взгляд многим кажется, что слюнные железы играют второстепенную роль для здоровья, а их болезни совсем не опасны, поэтому не стоит даже обращать на них внимания. Но это заблуждение, так как нормальное функционирование этой системы обеспечивает здоровье ротовой полости.
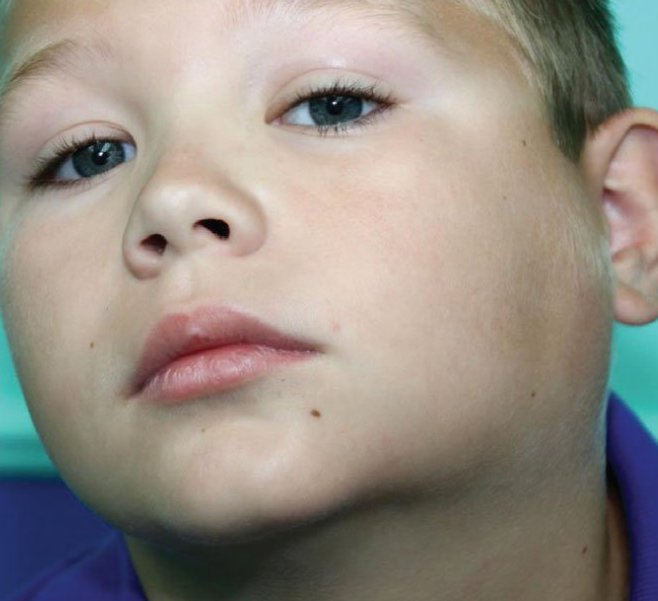
Слюнные железы играют важную роль в пищеварении, минеральном и белковом вещественном обмене, а также говорении. Таким образом, любая проблема с данными железами может оказаться коварным источником опасных последствий для здоровья. Далее поговорим о воспалении слюнных желез у детей, узнаем, какие симптомы сопровождают это заболевание, а также выясним, какие факторы оказывают влияние на его развитие. Помимо этого, узнаем, каким образом в настоящее время осуществляется диагностика и терапия патологии.
Слюнные железы у детей
Выработка слюны возникает у малышей сразу же после их рождения. У новорожденных, как правило, выделяется около 6 миллилитров слюны в час, а непосредственно при активном сосании выработка может даже увеличиваться. По мере роста детей у них увеличивается общее количество выделяемой слюны.
Особенности
У новорожденных слюнные железы обладают некоторыми особенностями, что во многом определяет наличие предрасположенности к развитию болезней:
- Малая секреторная способность.
- У малышей в разные возрастные периоды отмечается выработка либо густой и вязкой слюны, либо жидкой. Такие процессы могут по несколько раз сменять друг друга.
Любые недуги слюнных желез у детей представлены патологическими процессами, будь то паротиты или сиалоадениты, системные заболеваниями, опухоли или травмы.
Итак, далее перейдем к рассмотрению основных причин, которые провоцируют возникновение у детей этого недуга.
Причины воспаления у детей
Медики выделяют четыре основные причины воспаления слюнных желез у детей:
- Наличие вирусной инфекции или бактерий. Воздушно-капельным способом возбудитель заболевания проникает в детский организм, что ведет к значительному увеличению размеров желез, а кроме того, к болезненному воспалению. Примером может послужить такая болезнь, как свинка, которую зачастую диагностируют у маленьких детей.
- Вследствие нарушения проходимости слюнного протока. Нечто подобное возникает при его травмировании или повреждении, а также в случае развития такого недуга, как сиалолитиаз.
- Из-за плохой гигиены полости рта. Нерегулярное посещение стоматолога наряду с некачественной чисткой зубов может приводить к тому, что слюнные протоки у ребенка станут своего рода «воротами» для различных инфекций.
- Последствия осложнений. Сиалоаденит может сформироваться после перенесенного хирургического вмешательства или на фоне таких болезней, как пневмония, тиф, энцефалит или из-за всевозможных отравлений.
Первичное воспаление слюнных желез у детей обычно вызывается инфекциями, а вторичное грибами или бактериями. Способы проникновения инфекции бывают самые разные: через слюнные протоки, лимфу или через кровь.
Теперь поговорим о симптомах воспаления слюнных желез у ребенка и выясним, каким образом описываемое заболевание проявляет себя.

Симптоматика заболевания
Вне зависимости от того, какая именно слюнная железа у ребенка воспаляется, сиалоаденит может характеризоваться следующими симптомами:
- Появление сильной сухости во рту вследствие снижения количества выделяемой слюны.
- Возникновение боли стреляющего характера, которая может ощущаться непосредственно в районе инфицирования. При этом болевые ощущения способны отдавать в уши или ротовую полость.
- Появление неприятных ощущений и болезненности при открывании рта, а, кроме того, во время пережевывания пищи и проглатывания продуктов. Симптомы воспаления слюнных желез у детей не должны остаться незамеченными.
- Возникновение гиперемированности района пораженной слюнной железы наряду с покраснением кожи.
- Возникновение запаха изо рта или нестандартного постороннего привкуса наряду с нагноением в местах локализации желез.
- Ощущение плотного образования во время пальпации.
- Чувство давления в районе воспаления, что говорит о скоплении гнойных масс.
- Появление слабости, лихорадки и повышения температуры тела вплоть до тридцати девяти градусов.
Чем чревато воспаление слюнных желез у детей?
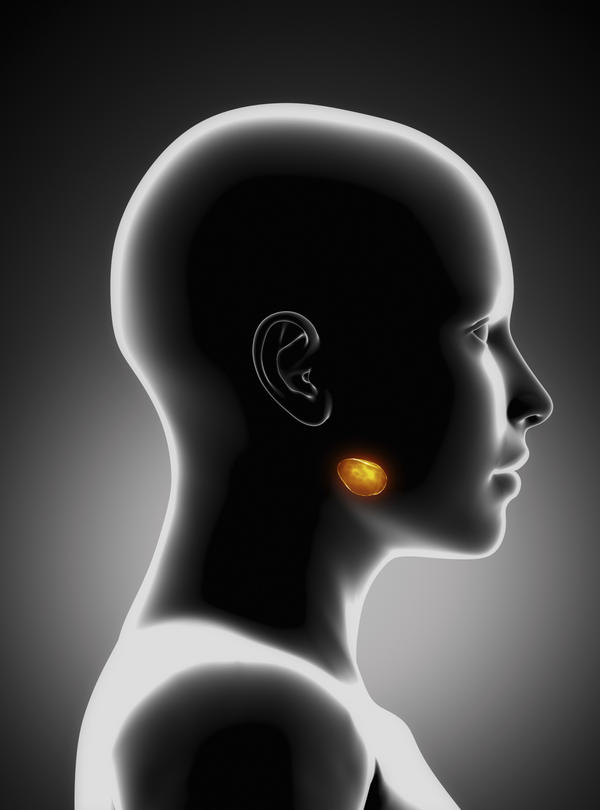
Осложнения заболевания
Наиболее серьезным считается воспаление околоушной железы наряду с эпидемическим паротитом, который также называется свинкой. Опасность кроется в том, что в течение заболевания могут поражаться дополнительные железы, к примеру, поджелудочная. Учитывая то, что это заболевание заразно, необходимо исключить контакт с инфицированным ребенком и как можно скорее отвести его к врачу для необходимого обследования и лечения. В том случае, если этого не сделать, могут проявиться осложнения разной степени тяжести, например:
- Появление множественных гнойников в районе воспаления и рядом с ним.
- Значительное повышение температуры тела наряду с истощающей лихорадкой.
- Разрыв гнойников в полость рта.
- Возникновение заражения крови или абсцесс.
- Формирование свищей, которые будут выводить гной на поверхность.
- Флегмона дна полости рта наряду с менингитом и поражением нервной системы.
- Развитие некроза слюнной железы и орхит.
Фото воспаленной слюнной железы у детей мы не будем предоставлять по эстетическим соображениям.
Диагностика заболевания
Диагностику проводит педиатр или стоматолог, который при осмотре ребенка обнаруживает увеличенные слюнные железы. Учитывая жалобы маленького пациента на болезненность района желез и давление в этой области, а также по результатам медицинского осмотра ставят соответствующий диагноз. В случае подозрения на абсцесс проводят компьютерную томографию или ультразвуковое исследование.

Лечение воспаления слюнной железы у ребенка
Сиалоаденит зачастую может переходить в хроническую форму, обладающую стойкостью к большинству медицинских лекарств, в связи с этим лечение ребенка следует доверять профессиональному врачу. В том случае, если воспаление будет замечено родителями вовремя, проведения обычной консервативной терапии окажется вполне достаточно, чтобы малыш спустя пару недель поправился.
Терапия неосложненных форм сиалоаденита осуществляется на дому либо в рамках стационара, к примеру, врач может назначить специальную физиотерапию УВЧ. В домашних условиях можно выполнять лечебные компрессы.
В первые дни лечения воспаления слюнных желез детям показан постельный режим. Так как на фоне заболевания им необходимо обогащенное витаминами и сбалансированное питание, еду придется измельчать, иначе в обычном виде болевые ощущения помешают нормально ее проглатывать и трапеза будет доставлять дискомфорт не только ребенку, но и родителям.
Возникновение воспаления в детском организме всегда идет рука об руку с интоксикацией, в связи с этим рекомендуется прием большого количества жидкости. Это могут быть соки наряду с нектарами, отварами целебных трав и так далее.
В целях регулярного продуцирования слюны из пораженных желез педиатры советуют детям некоторое время подержать во рту дольку лимона или какой-нибудь другой цитрусовый фрукт. К тому же слюногонными выступают продукты в виде квашеной капусты и кислых ягод, например клюква или смородина. Со слюной, как правило, удалятся продукты распада бактерий, что значительно ускоряет регенерацию.
Лечение воспаления слюнных желез у детей должно быть комплексным и своевременным.
Прием обезболивающих
Для того чтобы избавить ребенка от болевого синдрома, педиатр может назначить обезболивающее, например «Новокаин», а кроме того, препараты против воспаления, в этом случае поможет «Ибупрофен». В случае сильного повышения температуры тела дополнительно назначаются жаропонижающие средства. К тому же назначается недельный терапевтический курс инъекций раствора «Тактивин», который служит иммуномодулятором.
В случае подозрения на абсцедирование проводится сильная антибактериальная терапия. В том случае если в течение нескольких дней улучшение не наступит, больному рассекают железу и проводят ее дренирование.
Проведение профилактики
Любую болезнь, как известно, намного легче предупредить, чем впоследствии вылечить. В связи с этим родителям необходимо позаботиться о профилактике заболеваний слюнных желез у детей. Для этого будет достаточно соблюдать всего несколько простых, но весьма важных правил:
- Поддержка грудного кормления с самого рождения. Благодаря материнскому молоку груднички получают все необходимое для полноценного роста и надежной защиты от различных болезнетворных бактерий.
- Выполнение закаливания наряду с правильным и полноценным питанием и другими мероприятиями для поддержания и развития иммунной системы. Все это является надежной защитой от этого недуга.
- Осуществление чистки зубов должно проводиться с появления самого первого резца. Помимо этого, следует своевременно лечить стоматиты, воспалительные заболевания десен и прочие болезни полости рта.
- Не менее важно, чтобы ребенок посещал регулярные профилактические осмотры, в особенности после тех или иных перенесенных инфекционных патологий. При этом важно проводить обследование не только состояния десен и зубов, но и свойств и состава слюны.

Заключение
Родителей, а вместе с тем и стоматологов должны насторожить множественные формы кариеса наряду с постоянной сухостью полости рта у ребенка. Стоит отметить, что проведение своевременной диагностики патологий даст возможность быстрее и проще вылечить заболевание и улучшить прогнозы.
Мы рассмотрели симптомы и лечение воспаления слюнных желез у детей.
Источник
Воспаление желез у ребенка протекает гораздо сложнее, чем у взрослых и грозит большими осложнениями, в случае не своевременного лечения.
Назначение желез в организме
В организме детей, как и взрослых, имеется множество различных желез, выполняющих регуляторные функции, без которых не возможна жизнедеятельность человека. Работа желез осуществляется посредством выработки секретов: гормонов (биологически активные вещества) или слюны, или пота и т.д. Выработанный железой секрет воздействует на тот или иной орган, а тот в свою очередь выполняет свою функцию.
[ads-pc-1][ads-mob-1]
Те железы, которые секретируют гормоны, поступающие в кровь или лимфу, и уже ими доставляются к различным органам, называются эндокринными железами или железами внутренней секреции. Их совокупность образует эндокринную систему ребенка, состоящую из гипофиза, эпифиза, надпочечников, поджелудочной железы, щитовидной, паращитовидной и половых желез.
Те железы, которые вырабатывают секреты, поступающие на кожу или в полость организма, называются экзокринными или железами внешней секреции. Их совокупность образует экзокринную и выделительную (в совокупности с определенными органами: почки, мочевыводящие пути и т.п.) системы, состоящие из сальных, слюнных, потовых, половых, молочных желез и поджелудочной железы.
Получается, что поджелудочная железа и половые железы входят и в эндо- и экзокринную системы, поскольку вырабатывают и гормоны, и другие секреты. Таким образом, они относятся к смешенным железам.
Железы, как и любой другой орган, могут воспаляться под воздействием внешних или внутренних патогенных факторов.
В результате чего выработка секретов нарушается, а значит и физиология и гомеостаз организма ребенка в целом. Что же такое воспаление поджелудочной железы у ребенка, и к чему оно может привести?
Значение поджелудочной железы
Воспалительный процесс, возникший в тканях поджелудочной железы, в медицине именуется как «панкреатит» (с лат. «pancreas» — «поджелудочная железа» + «itis» — «воспаление»).
Из названия понятно, что эта железа смешанной секреции располагается в брюшной полости под желудком, а точнее сзади от него, плотно прилегая к нему и 12-перстной кишке, на 5-10 см выше пупочного кольца. У детей до 5-6 лет поджелудочная железа более подвижна и располагается немного выше, чем у взрослых. Размеры ее так же увеличиваются согласно возрасту: рождаются дети с поджелудочной железой массой 2,5-3 г, к концу грудного возраста (3 года) она весит около 20 г, в 10-12 лет — 30 г.
Этот орган является железой, поскольку состоит из клеток, способных вырабатывать (секретировать) гормоны и пищеварительные соки. Основная ткань (паренхима) железы заключена в плотную соединительнотканную капсулу. Вся паренхима разделена на множество долек, между которыми тянутся тяжи из соединительной ткани, внутри которых располагаются нервы, протоки, сосуды.
Внешнесекреторная часть поджелудочной железы — это дольки, в которых заключены альвеолы (пузырьки) с системой выводных протоков, по которым и перемещается панкреатический сок. Этот сок — бесцветная, прозрачная жидкость, содержащая пищеварительные ферменты, которые поступают в кишечник и участвуют в расщепление пищи. Так, трипсин, химотрипсин и карбоксилаза расщепляют белки пищи, липаза расщепляет жиры, амилаза и лактаза расщепляют углеводы. Панкреатический сок не только расщепляет пищу, но и снижает кислотность агрессивной соляной кислоты, основной составляющей желудочного сока.
Слизистая желудка адаптирована к кислой среде, что нужно для нейтрализации патогенных агентов, а вот слизистая кишечника более чувствительна и может повреждаться под действием кислой среды пищеварительных соков.
Каждый раз, когда ребенок принимает пищу, начинается активная секреция панкреатического сока, в отсутствии пищи секреция замедлена.
Строение поджелудочной железы
Внутрисекреторная паренхима железы состоит из панкреатических островков, «островков Лангерганса» (в честь ученого описавшего их первым). Эти островки располагаются между дольками экзокринной части и состоят из секреторных клеток 5 видов:
- Бета-клетки, которые вырабатывают гормон инсулин. Только этот гормон способен расщеплять глюкозу в крови и переводить часть ее в печень в виде не активного сахара.
- Альфа-клетки секретируют гормон глюкагон. Этот гормон способен не активный сахар печени выводить в кровь. Таким образом, в печени находятся запасы сахара, которые использует организм, если человек не употребляет пищу, содержащую углеводы.
- Дельта-клетки, вырабатывающие гормон соматостатин. Этот гормон ингибирует (замедляет) выработку гормона роста (СТГ) и тиреотропного гормона (ТТГ), чтобы предупредить акромегалию (чрезмерный рост) и увеличение щитовидной железы.
- D1- клетки, продуцирующие нейропептидный гормон ВИП. Этот гормон является нейромедиатором (переносчиком нервноготимпульсая), улучшающим кровообращение в стенке кишечника.
- PP-клетки, синтезирующие панкреатический полипептид, который уменьшает выработку панкреатического сока и усиливает выработку желудочного.
Таким образом, одна часть поджелудочной железы участвует в пищеварении, другая в обмене различных веществ.
Панкреатит у детей
 Дети более восприимчивы к различным воспалительным заболеваниям, что объясняется не до конца сформировавшимся организмом, большей активностью, которая иногда мешает сразу почувствовать «неполадки» и т.д.
Дети более восприимчивы к различным воспалительным заболеваниям, что объясняется не до конца сформировавшимся организмом, большей активностью, которая иногда мешает сразу почувствовать «неполадки» и т.д.
Поджелудочная может воспалиться. Заболевания поджелудочной железы у детей сопровождаются отеком тканей, что мешает оттоку панкреатического сока и гормонов из самой железы. В результате дольки железы переполняются секретами, и начинается «самопоедание», «саморазрушение» паренхимы.
Симптомы панкреатита у детей
Симптоматика, лечение и прогноз данного заболевания напрямую связан с течением патологического процесса. Так, различают:
- Панкреатит острый. Этот вид самый редкий у детей (чаще у взрослых), даже если возникает (в 10-12 лет), то протекает легче: чем старше ребенок, тем ярче картина. Этиология заключается, как правило, в аллергической реакции на пищу или лекарства, провоцирующие отек паренхимы. Острый панкреатит проявляет себя общей гипертермией (повышением температуры тела), тошнотой и рвотой, белым налетом на языке, частой диареей, болями в области живота. При УЗИ обнаруживаются диффузные изменения поджелудочной железы: гипертрофия органа, пониженная эхогенность (т.е. альвеолы перенасыщены панкреатическим соком).
- Панкреатит хронический. Это течение заболевание встречается чаще, чем острая форма. Хронический панкреатит, как правило, развивается из-за неправильного рациона и режима питания. Острый панкреатит, лечение которого затянули, также может спровоцировать хроническую форму заболевания. Встречается так же у детей постарше: с 6 до 17 лет. Прогноз его менее благоприятен, поскольку зачастую наблюдаются необратимые (некротические) изменения поджелудочной железы у ребенка: происходит замещение функционирующей ткани на не активную. При УЗИ: эхогенность органа повышена, т.е. железистых клеток стало меньше, они заместились клетками (жировой ткани, соединительной (рубцовой)), дающими более высокие аускультативные звуки. Симптоматика та же, что и при острой форме, но проявляет себя в период рецидивов с более интенсивными болями, потерей веса, быстрой утомляемостью, аллергическими высыпаниями. В такие периоды лучше лечить ребенка в стационаре.
- Панкреатит реактивный. Это воспаление в железе по причине пищевого отравления, осложнения воспалительного заболевания другого органа, ОРВИ. Эта наиболее частая форма панкреатита у детей. Симптоматика аналогична с острой формой. Реже возникает реактивный панкреатит как побочное действие от антибиотиков («Метронидазол» и др.), кортикостероидов («Кортизол» др.), цитостатиков («Нимустин» и др.), так же возникает из-за нездорового питания (переедания, отсутствие режима и т.д.), из-за врожденных аномалий в строении железы (муковисцидоз и т.п.), травм живота.
Принципы лечения
Если все же поджелудочная железа воспалится у ребенка, то лучше доверить его на время лечения в руки врачам из стационара. При хронической форме на период обострений желательно класть ребенка в больницу. Это объясняется тем, что в таких условиях легче будет наблюдать за состоянием маленького пациента, контролировать его диету и процесс восстановления.
Медикаментозная терапия назначается с целью:
- Притормозить выработку секретов железы. Так, например, «Октреотид», содержащий гормон соматостатин, успокоит раздраженный орган и уменьшит выработку панкреатического сока. Холинолитики, например «Пирензепин», уменьшат и выработку желудочного сока.
- Снизить болевые ощущения, причиной которых является спазм.
- Избавить от спазмов (уменьшение просветов выводных протоков). Так, например, «Дюспаталин», способен расслабить гладкую мускулатуру железы.
- Восполнить ферментативные потери, чтобы процесс расщепления пищи не страдал. Так, например, «Фестал», «Микрозим» и т.д.
- Подавить воспалительный процесс. С этим справятся антибиотики и кортикостероиды.
Заключение
Соблюдение режима питания и диеты — неизбежная часть в успешном лечении панкреатита у детей. В первые несколько дней (неделю) необходимо кормить ребенка пищей, не стимулирующей выработку панкреатического сока и гормонов: не жирная, не сладкая, не острая. Идеально подойдут каши на воде или молоке (без сахара), овощные пюре, протертые отварные овощи, компот из сухофруктов, кисель. Спустя неделю при улучшении состояния можно ввести в рацион суп из гречки, риса, перловки, запеченые овощи и фрукты, омлет без желтков. Ближе к конце месяца такой диеты, при условии улучшения состояния, в рацион вводятся отварная курица, творожная запеканка, рыба, отварное мясо, мучные изделия.
Источник
