Воспаление желез у беременных

Мастит – патологический воспалительный процесс, протекающий в тканях молочных желез. В 9 из 10 случаев наблюдается в процессе грудного вскармливания. Однако патология не всегда связана с периодом лактации и может развиваться как у беременных, так и у новорожденных. Нелактационные маститы могут развиваться в одной или сразу в обеих молочных железах.
Причины возникновения мастита у беременных женщин
 В связи с повышенной нагрузкой, обусловленной вынашиванием, иммунитет беременных существенно ослаблен. Когда иммунная защита снижена, микробы и бактерии беспрепятственно проникают в организм и становятся возбудителями воспаления. Молочная железа при этом подвергается опасности как извне, так и изнутри. Микробы и болезнетворные бактерии устремляются в ткани сквозь трещины и микроранки на сосках, воспаленные участки кожного покрова.
В связи с повышенной нагрузкой, обусловленной вынашиванием, иммунитет беременных существенно ослаблен. Когда иммунная защита снижена, микробы и бактерии беспрепятственно проникают в организм и становятся возбудителями воспаления. Молочная железа при этом подвергается опасности как извне, так и изнутри. Микробы и болезнетворные бактерии устремляются в ткани сквозь трещины и микроранки на сосках, воспаленные участки кожного покрова.
Другой путь инфицирования – через кровь, когда микроорганизмы активно внедряются в ткани молочной железы по сосудам из других воспаленных участков организма. Источником инфекции в этом случае могут быть кариозные зубы, воспаленные лимфатические узлы или миндалины, болезни женской половой сферы и другие заболевания.
Самые распространенные возбудители нелактационного мастита:
- стафилококки, в том числе золотистый (80% пациенток);
- кишечная и синегнойная палочки;
- протейная и стрептококковая инфекция;
- палочки туберкулеза.
Попадая в ткани, бактерии начинают разрушать ее клетки, изменяя естественный баланс микроэлементов. Это приводит к изменению нормальной проницаемости сосудистой стенки, в результате чего происходит скапливание жидкости. Железистая структура органа не способна сдерживать воспаление, поэтому инфекция беспрепятственно распространяется на другие участки молочных желез.
Кроме бактерий появлению нелактационного мастита способствуют:
- Низкий социальный уровень.
- Переохлаждение.
- Нарушения гормонального фона.
- Ушибы молочных желез (сдавливание, прочие механические воздействия и травмы).
К группе риска относятся беременные женщины, длительное время принимавшие гормональные препараты, перенесшие операции на груди (в том числе пластику), подвергавшиеся ранее лучевой терапии молочных желез. Увеличивают вероятность возникновения мастита беременных ревматоидный артрит и сахарный диабет.
После назначенного врачом курса лечения антибиотиками в результате ослабленного иммунитета у беременных женщин может начаться кандидозный мастит (грибковый).
Читайте также: симптомы и лечение мастопатии у женщин
Какие бывают маститы у беременных
Нелактационные маститы беременных различают по степени тяжести воспалительного процесса, виду поражаемых структур молочной железы и локализации воспаления в молочной железе. По клинической картине заболевания маститы бывают:
- Острый мастит беременных. По характеру развития процесса воспаления их различают:
— серозной, для которого характерно воспаление протоков молочной железы и паренхимы;
— инфильтрационный (с образованием уплотнения – инфильтрата);
— абсцедирующий (с образованием полостей, заполненных гноем);
— флегмонозный (с тотальным отеком, распространившимся по всей груди);
— гангренозный (запущенная форма с некрозом тканей). - Хронический мастит беременных (гнойная или негнойная формы).
Локализация мастита может охватывать только сосок и ареолу, верхнюю или нижнюю часть молочной железы, а также все ткани с захватом области подмышечных лимфатических узлов.
Читайте также: ранняя диагностика и профилактика рака молочной желез
Первые признаки мастита
О развитии заболевания свидетельствуют:
- отечность и болезненные уплотнения молочной железы;
- покраснение кожи и ощущение боли в груди;
- температура от 38°С;
- асимметрия в размерах левой и правой груди;
- ослабленность, отсутствие сил;
- головная боль.
 На начальной стадии серозного мастита отмечают повышение температуры тела до 38,5ºС, снижение аппетита, появление головных болей и слабости. При визуальном осмотре груди отмечаются покраснения кожного покрова. При ощупывании молочных желез обнаруживаются уплотнения тканей.
На начальной стадии серозного мастита отмечают повышение температуры тела до 38,5ºС, снижение аппетита, появление головных болей и слабости. При визуальном осмотре груди отмечаются покраснения кожного покрова. При ощупывании молочных желез обнаруживаются уплотнения тканей.
При инфильтративном мастите на фоне высокой температуры наблюдается усиление болевых ощущений в молочных железах, прощупываются малоподвижные уплотнения. В подмышечной области со стороны воспаленной груди увеличиваются лимфатические узлы.
При гнойной форме мастита беременных температура поднимается до 40ºС, появляется озноб, ощущается болезненное пульсирование в воспаленной груди. При визуальном осмотре можно обнаружить, что пораженная грудь изменила привычную форму, появился ярко выраженный отек. Кожный покров имеет сильные покраснения.
Это самая опасная форма, результатом которой могут быть гангрена или рожистое воспаление. Инфекция может попасть в кровь и стать причиной сепсиса, опасного как для самой беременной женщины, так и вынашиваемого ею в утробе младенца.
Последствием гнойного мастита часто становится образование рубцов и невозможность процесса естественного вскармливания. Это обусловлено произошедшими в железистой ткани изменениями и утратой способности производить молоко.
Для постановки точного диагноза изучается анамнез заболевания, тщательно анализируются сопровождающие его симптомы. Общий осмотр пациентки включает измерение температуры тела, частоты пульса, а также осмотр молочных желез. Кроме этого беременной назначаются лабораторные обследования – общий анализ крови и микробиологическая диагностика выделений, взятых из воспаленных молочных желез для определения возбудителя инфекции. Более точно определить место локализации воспаления и его форму позволяет ультразвуковая диагностика. Дополнительно беременной женщине могут быть назначены консультации врача–маммолога и хирурга.
Читайте также: диагностика рака шейки матки — симптомы и прогноз
Терапия мастита при беременности
Лечение мастита медикаментозными средствами возможно только после консультации с наблюдающим врачом–гинекологом. При назначении лекарственных препаратов важен срок беременности. Так, на сроке до 12 недель рекомендуют отказаться от приема медикаментозных препаратов. По истечению этого времени назначают медикаменты, безопасные для здоровья беременной и вынашиваемого ею плода.
Самые популярные сегодня методы терапевтического лечения (их выбор зависит от характера, запущенности, распространенности и локализации воспалительного процесса):
- Лечение антибиотиками. Применимо в случаях, когда заболевание носит инфекционный характер.
- Лечение с назначением противовоспалительных средств и допустимых при беременности обезболивающих лекарств. Данный медикаментозный курс направлен на снижение температуры, уменьшение воспалительного процесса, снятие болевых ощущений и отека.
- Оперативное вмешательство. Неизбежно при маститах гнойной формы. Во время хирургического вмешательства вскрывается полость, заполненная гноем. Гнойное содержимое удаляют, затем полость промывают антисептиками.
Большое значение при лечении мастита имеет своевременность обращения к врачу. Чем раньше выявлено заболевание, тем проще с ним справиться.
Вынашивание после болезни
 Женщина, перенесшая нелактационный мастит, должна быть более внимательна к своему здоровью. После излечения ей необходимо беречь себя от сквозняков и замерзания. Для улучшения циркуляции крови и препятствования образованию застойных процессов рекомендуется ношение особого бюстгальтера, поддерживающего грудь и позволяющего молочным железам правильно сформировать протоки, которые в дальнейшем участвуют в транспортировке молока.
Женщина, перенесшая нелактационный мастит, должна быть более внимательна к своему здоровью. После излечения ей необходимо беречь себя от сквозняков и замерзания. Для улучшения циркуляции крови и препятствования образованию застойных процессов рекомендуется ношение особого бюстгальтера, поддерживающего грудь и позволяющего молочным железам правильно сформировать протоки, которые в дальнейшем участвуют в транспортировке молока.
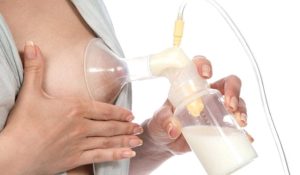
Во время грудного кормления женщине следует быть внимательной к своему здоровью и наблюдать за процессом образования молозива и молока, избегать застойных процессов при помощи сцеживания и кормления ребенка по его требованию. Это поможет избежать развития лактационного мастита.
Если беременная женщина перенесла операцию по поводу мастита, то врачом ей назначается дополнительный курс медикаментозного лечения, который облегчит ее состояние и позволит выносить плод до нужного срока. С учетом срока беременности, текущего состояния женщины и наличия осложнений протекания беременности ей назначают препараты, облегчающие боль, снимающие воспалительный процесс и способствующие заживлению послеоперационных ран.
Мастит после родов
 Мастит, образовавшийся после родов и обнаруженный в процессе вскармливания младенца, называют лактационным. Его основная причина кроется в застойных процессах в протоках, по которым проходят молоко и молозиво. Реже диагностируется инфекционная форма, связанная с ослабленным иммунитетом. Чаще всего встречается у первородящих женщин.
Мастит, образовавшийся после родов и обнаруженный в процессе вскармливания младенца, называют лактационным. Его основная причина кроется в застойных процессах в протоках, по которым проходят молоко и молозиво. Реже диагностируется инфекционная форма, связанная с ослабленным иммунитетом. Чаще всего встречается у первородящих женщин.
При первых признаках заболевания кормящей женщине следует посетить врача, который назначит обследование крови и молока, а затем лечение. На время приема антибактериальных средств процесс лактации останавливают, ребенка переводят на искусственное вскармливание (детские смеси в соответствии с возрастом новорожденного). Возвращаться к грудному вскармливанию можно только после полного излечения матери.
Для сохранения лактации во время лечения рекомендуется систематическое сцеживание, для уменьшения количества вырабатываемого молока могут быть назначены специальные препараты. Во избежание инфицирования грудничка по окончанию лечения врачом назначается повторный анализ молока на наличие в нем бактерий.
Врачи рекомендуют беременным и кормящим мамам быть более внимательными к своему здоровью и вовремя замечать изменения, происходящие в тканях грудных желез. При появлении первых тревожных симптомов следует обратиться к врачу и не экспериментировать с самолечением.
Народная медицина при мастите у беременных женщин
Существуют народные средства лечения нелактационного мастита, но пользоваться ими рекомендуется лишь в качестве временной меры до посещения врача.
Контрастный душ, способствующий улучшению циркуляции в молочных железах. Главное – не перестараться с разницей в температурах и не подвергать организм дополнительному стрессу за счет обливания ледяной водой.
При первых признаках мастита соски обтирают слабым розовым раствором марганцовки.
Больную грудь растирают ихтиоловой мазью.
На воспаленные участки накладывают компресс, сделанный на свежевыжатом соке алоэ, свежей моркови и листьях каланхоэ.
Рекомендовано больше пить, желательно – отвары седативных и снимающих воспаление трав.
Следует учесть, что с народными советами нужно быть аккуратными: их используют лишь как экстренное средство до визита к врачу, но ни в коем случае ни как волшебную панацею от болезни.
Меры профилактики
Одна из важных мер профилактики — систематическое посещение врача – гинеколога с самых ранних сроков беременности и до наступления родов. Кроме этого комплекс профилактических мер включает:
- соблюдение личной гигиены;
- своевременное лечение инфекционных заболеваний;
- соответствие одежды сезону;
- ведение здорового и активного образа жизни;
- забота об иммунитете;
- сбалансированное питание;
- исключение из рациона кофе и жирной пищи;
- прием витаминов и минеральных комплексов;
- проведение самодиагностики методом осмотра и проверки молочных желез на наличие уплотнений, симметричность, состояние кожных покровов;
- прохождение обследования при наличии жалоб на состояние здоровья;
- подготовка груди к процессу кормления (самомассажи, растирания).
- регулярно посещать маммолога и делать маммографию.
Будьте здоровы!
Источник
При беременности организм женщин становится более уязвимым к воздействию различных инфекций. Они не только наносят урон здоровью будущей матери, но и оказывают пагубное влияние на внутриутробное развитие плода. Особенно опасны заболевания органов половой системы, к ним относится и воспаление желез, расположенных непосредственно у входа во влагалище. Бартолинит во время беременности опасен, так как очаг воспалительного процесса локализован в непосредственной близости от матки и сосудов, питающих плаценту.

Бартолинит при беременности
Чем опасно заболевание для ребенка
Бартолиновые железы представляют собой парный орган, размером около 1,5 – 2 см. Их протоки открываются возле входа во влагалище, и именно через них инфекция попадает в орган. Возбудителями патологии могут быть как распространенные стафилококки, стрептококки, энтерококки, кишечная палочка, так и микроорганизмы, характерные для венерических болезней (трихомонады, хламидии, гонококки). В процессе развития бартолинита у беременных женщин различают несколько стадий:
- Каналикулит – поражение протока железы. Отмечается покраснение слизистой, боль, усиливающаяся при ходьбе, мочеиспускании, физической нагрузке, половом акте.
- Ложный абсцесс – патологический процесс уже распространился в железу, но гноя пока нет.
- Гнойный бартолинит при беременности характеризуется формированием полости, наполненной гноем. Железа увеличивается в размере и перекрывает влагалище. Ее фото в таком состоянии можно найти в интернете.
- Хронический процесс является следствием разрыва либо самостоятельного вскрытия гнойного абсцесса. При несоблюдении определенных процедур в железе остается патогенная микрофлора, постоянно провоцирующая воспаление.
Следует отметить, что для ребенка опасна любая стадия бартолинита при беременности. На ранних сроках (до 20 – 22 недели) происходит формирование основных органов и систем плода. Попадание через кровоток плаценты инфекции может нарушить этот процесс и привести к внутриутробной гибели. На поздних сроках высок риск заражения ребенка в процессе родовой деятельности.
Из-за схваток гнойный бартолинит у беременных разрывается с выделением большого количества гноя. Патогенная микрофлора может стать причиной поражения органов зрения, слуха и дыхания у ребенка. Страдает также пупочное кольцо – «входные ворота» для попадания инфекции в брюшную полость. Именно поэтому важно начать лечить бартолинит при беременности как можно раньше.
Терапия на начальной стадии
При своевременном назначении противомикробных свечей и примочек процесс можно остановить на уровне протока железы. Для лечения применяют аппликации с Мирамистином, отваром ромашки. Хорошим эффектом обладают местные ванночки с гипертоническим солевым раствором (из расчета 3 ст.л. на литр воды), марганцовкой (чайная ложка на 10 литров). Для подмываний применяют отвар из смеси цветков ромашки, календулы и коры дуба. Также для лечения бартолинита у женщин назначают такие препараты, как:
- Полижинакс – противомикробные, фунгицидные и противовоспалительные суппозитории, вполне безопасные для ребенка, применять их следует по 1 свече на ночь;
- Левомеколь обладает выраженным антисептическим действием, используется в виде примочек на область воспаленной железы;
- Мазь Вишневского и Ихтиол – препараты на растительной основе, способ применения такой же, что и у Левомеколя.
На многочисленных форумах рекомендую делать примочки из отвара зверобоя. Кроме того, можно самостоятельно приготовить мазь из этого растения. Траву следует измельчить, смешать с небольшим количеством натурального воска и барсучьего или бараньего жира. Наносить на железу, прикрывать сверху небольшим кусочком ткани либо марли и оставлять на 30 – 40 минут.
Антибактериальная терапия
Необходимо подчеркнуть ,что бартолинит и беременность – опасное сочетание, так как большинство эффективных противомикробных препаратов токсичны для плода. Узнать о последствиях лечения тем или иным антибиотиком можно у врача. Он же назначает конкретный препарат и дозировку. Обычно применяют Амоксиклав или Аугментин по 625 мг дважды в сутки. Также безопасны антибактериальные средства из группы цефалоспоринов, и для лечения бартолинита у беременных женщин назначают:
- Цефтриаксон в виде инъекций по 1 г 1 – 2 раза в день;
- Цефексим (Супракс) по 400 мг 1 раз в сутки.
При тяжелом течении воспаления бартолиновой железы у беременных применяют Сумамед (Азитромицин) по 0,5 г один раз в сутки. Однако врачи отмечают, что он токсичнее, чем пенициллины. Во время курса антибиотикотерапии также показаны препараты для местного применения. Наблюдение и лечение беременных с бартолинитом осуществляется только в условиях стационара.
Хирургическое вмешательство
При большом абсцессе и симптомах общей интоксикации предлагают операцию. Уже давно были разработаны средства для местной анестезии, безопасных для здоровья женщин и развития плода. Врачи вскрывают гнойник, промывают полость растворами антисептиков, чем укорачивают послеоперационный период. В настоящее время, чтобы проток железы не зарос и не спровоцировал повторный бартолинит, устанавливают катетер.
Женские болезни. Воспаление бартолиновых желез
Бартолинит: лечение в домашних условиях
Киста бартолиновой железы и бартолинит
Он представляет собой небольшую тонкую трубочку с шариком на конце. Его наполняют воздухом для предупреждения выпадения из раны. Спустя несколько недель катетер удаляют. Для профилактики бактериальных осложнений назначают курс лечения антибиотиками (чаще применяют Амоксиклав).
Таким образом бартолинит можно преодолеть во время беременности, не нанося никакого вреда будущему ребенку. Однако стоит помнить о мерах профилактики. При подготовке к зачатию необходимо пройти всестороннее обследование и вылечить возможные инфекции. Также нужно обязательно соблюдать правила интимной гигиены, носить хлопчатобумажное белье, своевременно посещать гинеколога и сдавать анализы.
Источник
Бартолиновая железа располагается возле малых половых губ и выполняет функцию увлажнения влагалища, выделяя секреторную жидкость. Застой секрета, вызванный закупоркой железистых протоков, приводит к образованию кисты.Риск возникновения кистозной опухоли возрастает во время беременности, когда иммунитет будущей мамы ослаблен и подвержен воздействию инфекций.
Таблица услуг
| Название услуги | Цена |
|---|---|
| Первичная консультация гинеколога | 2 300 руб. |
| УЗИ гинекологическое экспертное | 3 080 руб. |
| Введение внутриматочного контрацептива | 4 500 руб. |
| Гистероскопия | 22 550 руб. |
| Повторная консультация гинеколога | 1 900 руб. |
| Взятие мазка-отпечатка (соскоба)для цитологического исследования | 500 руб. |
| Лапароскопия (1 категория сложности) | 61 000 руб. |
| Программа «Здоровье женщин после 40» | 31 770 руб. |
| Лечение шейки матки (медикаментозное) за 1 процедуру | 800 руб. |
| Диагностическое выскабливание | 12 000 руб. |
Любая болезнь инфекционного характера, проявляющаяся во время вынашивания малыша, угрожает нормальному развитию плода. Особенно опасны патологии, сопровождающиеся гнойными процессами и сильным отравлением организма. К таким, например, относится воспаление бартолиновых желез (бартолинит).
Воспаление бартолиновой железы при беременности и его основные причины
Бартолиновая железа во время беременности воспаляется потому, что внутрь её протоков попадают патологические бактерии. Существует всего 2 пути проникновения возбудителей болезни в бартолиновую железу:
- через мочеиспускательный канал;
- через влагалище.
Известны единичные случаи, когда бартолинит развивался у женщины вследствие её заражения болезнетворными микроорганизмами через кровь. В основном воспаление бартолиновых желез и формирование в них гнойной кисты при беременности происходит вследствие инфицирования такими видами возбудителей:
- стафилококк;
- кишечная палочка;
- трихомонады;
- гонококки.
получить бесплатную консультацию
Существует несколько провоцирующих факторов, приводящих к появлению кисты и воспаления в большой железе влагалищного преддверия у беременных женщин. К ним относятся:
- переохлаждение организма;
- плохая, недостаточная гигиена наружных половых органов;
- беспорядочные половые связи во время вынашивания малыша;
- постоянное нахождение будущей мамы в состоянии стресса;
- инфекционные болезни полости рта (гингивиты, парадонтозы, стоматиты);
- кандидоз (молочница);
- бактериальный вагиноз;
- дисбактериоз;
- воспалительный процесс в мочевыводящих путях.
Ослабленная иммунная система также относится к причинам, из-за которых воспаляется бартолиновая железа. Особенно часто этот фактор влияет на состояние здоровья женщины в 1-м триместре беременности, когда происходит гормональная перестройка организма.
Увеличение риска развития воспаления в бартолиновых железах происходит, если организм будущей мамы поражён ВИЧ-инфекцией. Также нужно помнить и о том, что вредоносные бактерии могут попасть в протоки бартолиновых желез в результате незащищённого полового акта. Если беременная носит слишком тесное нижнее бельё, у неё нарушается кровоснабжение в наружных половых органах. Результатом этого становится сбой в работе бартолиновой железы. Орган прекращает полноценно выполнять свои функции, а дефицит секреторной жидкости приводит к активному размножению патологических бактерий. Очень быстро они проникают в отверстие выводного протока бартолиновой железы, закупоривают его и препятствуют оттоку секрета.
Воспалённые бартолиновые железы при беременности: особенности патологии
Железа бартолиновая с воспалением при беременности вначале немного отекает. Патология начинает проявляться в виде покраснения и небольшой припухлости на одной из половых губ. Дальше происходит ухудшение состояния, формируется ложный абсцесс (проток большой железы преддверия закупоривается, секрет, и гной постепенно накапливаются внутри неё).
Следующий этап болезни связан с образованием истинного гнойного нарыва. Самочувствие беременной женщины существенно ухудшается, размеры абсцесса быстро увеличиваются, иногда гнойник может самопроизвольно вскрываться.
В период беременности бартолинит может приобретать острую или хроническую форму. В первом случае наблюдается яркая выраженность симптомов, сильно повышается температура (до 39-40 °C), возникают боли пульсирующего характера в области влагалища, из открывшегося свища выходит гной.
Если воспалительный процесс в бартолиновой железе беременной переходит в хроническую фазу, происходит чередование острых состояний (рецидивов) с затуханием болезни (ремиссией). В стадии хронического течения на железе чаще всего развивается киста.
Воспалилась бартолиновая железа во время беременности: симптомы
Симптомы, которые указывают на воспаление бартолиновой железы у беременной женщины, появляются в месте расположения органа, а именно — возле малых половых губ. Находясь на раннем или позднем сроке беременности, будущая мама обязательно должна обращать внимание на следующие признаки, сигнализирующие о бартолините:
- припухшие малые половые губы;
- в области влагалища появилось округлое новообразование, которое женщина легко нащупывает сама, без врачебной помощи (размеры опухоли варьируются от миниатюрной горошинки до большого куриного яйца);
- когда новообразование увеличивается в размерах, беременная женщина испытывает боли и дискомфорт (особенно при ходьбе или в момент интимной близости);
- попавшая внутрь кисты инфекция приводит к образованию гнойного абсцесса, что также отражается на состоянии и самочувствии беременной женщины.
Если киста в бартолиновых железах у беременной имеет маленькие размеры, то женщина может и не узнать о ней, поскольку симптоматика в этом случае отсутствует.
Бартолиновая киста при беременности и её диагностика
Профессиональный гинеколог сразу сможет диагностировать кисту бартолиновой железы у будущей мамы. Если кистозное образование существует, врач обнаружит его уже при первом осмотре будущей мамы (он проводится при постановке беременной на учёт в женской консультации). Развитие кистозной опухоли приводит к появлению следующих отклонений от физиологических норм:
- половая губа отекает с одной стороны;
- исчезает симметричность половой щели;
- при надавливании на опухшую область пальцами возникают лёгкие болезненные ощущения;
- опухоль, расположенная под кожей, очень подвижна и эластична.
Бартолиновы железы с кистой при беременности исследуются не только посредством внешнего осмотра. Для диагностики бартолинита гинеколог использует такие лабораторные способы:
- ПЦР диагностика (помогает выявить половую инфекцию);
- мазок из влагалища для последующего исследования на состав микрофлоры;
- бактериальный посев;
- кольпоскопия маточной шейки.
Тщательный сбор анамнеза беременной пациентки и опрос, позволяющий специалисту выявить симптомы и яркие признаки воспалительной патологии, также являются частью диагностических мероприятий.
Киста бартолиновой железы во время беременности: возможные осложнения
Осложнения при кисте бартолиновой железы у беременной женщины чаще всего проявляются в 1-м и 3-м триместрах. На ранних сроках вынашивания плода (начиная с 5-го дня и до 13-й недели) ребёнок даже может погибнуть из-за инфекции в больших преддверных железах. Именно в этот период патогенная микрофлора и применение терапии антибиотиками представляют наибольшую опасность для развивающегося внутри утробы младенца.
Как лечится киста бартолиновой железы при беременности?
Вскрытие абсцесса бартолиновой железы во время беременности с последующей установкой дренажа в полость кисты является единственно верным вариантом для устранения патологии в этой ситуации. Гинеколог назначает эту операцию беременной пациентке только в случае крайней необходимости. Но следует заметить, что обычный дренаж не поможет уберечься от рецидивов и повторного накопления патологической жидкости внутри кистозной полости. Необходимы дополнительные манипуляции:
- опухолевый «мешочек» оставляется открытым на некоторое время;
- внутрь оболочки кисты вводится трубка-катетер небольшого размера, которая будет выполнять функции дренажа;
- в полость вскрытой кистозной опухоли вставляется турунда (кусочек узкой марли), которая не даёт отверстию закрыться, предотвращает срастание стенок кисты;
- накладывается шовный материал, который не позволяет краям кисты «захлопнуться» и вновь сформировать «мешочек» для накопления гнойных масс.
В 10-15% случаев даже при верном и безошибочном выполнении хирургических манипуляций, при иссечении кисты бартолиновой железы возникают рецидивы. Гарантии того, что киста не будет расти вновь, появляются только при её удалении лазерным лучом.
Бартолиновая железа при беременности: профилактика воспалений
Женщина может предотвратить негативное влияние кисты бартолиновой железы на свою беременность, если будет постоянно заботиться о своём здоровье, выполнять правила интимной гигиены, проявлять разборчивость в выборе полового партнёра. В идеале у неё должен быть всего 1 мужчина, в котором она полностью уверена. Желательно ограждать себя от пагубного влияния стрессовых факторов, позитивно смотреть на жизнь. Большое значение имеет и профилактика инфекционных болезней (особенно тех, которые передаются половым путём).
Источник
