Воспаление желчного пузыря при гепатите с

Одновременное проявление симптомов воспалительных процессов с локализацией очагов поражения в печени и желчном пузыре называется гепатохолециститом. Заболевание развивается у пациентов различных возрастных групп, включая детей и пожилых людей. Учитывая его сложный характер, схема лечения подбирается с учетом особенностей организма, наличия других заболеваний.
Взаимосвязь и причины холецистита при гепатите
Воспаление желчного пузыря и печени развивается практически одновременно, когда отмечается нарушение ряда процессов в организме. Прослеживается связь между малоподвижным образом жизни и ухудшением работы внутренних органов. При гиподинамии снижается интенсивность кровообращения, развиваются застойные явления. На фоне нарушения кровоснабжения уменьшается концентрация полезных веществ в клетках.
В результате ухудшается работа внутренних органов. К числу первых симптомов относят затруднение отведения желчи, что может быть связано с уменьшением просвета желчных протоков. Одновременно отмечается нарушение процесса пищеварения, возникает застой желчи. Последний из факторов является основной причиной развития холецистита. Вследствие этого по цепной реакции нарушается функция печени, т. к. негативное влияние внешних факторов может привести к ухудшению работы всей пищеварительной системы.
В зависимости от состояния организма на разных этапах развиваются 2 формы заболевания:
Нарушение работы печени может носить разный характер, включая вирусный. В данном случае воспаление желчного пузыря развивается на фоне хронического гепатита. Спровоцировать появление признаков гепатохолецистита при этом могут и другие заболевания печени. Еще данное патологическое состояние развивается на фоне образования камней в желчном пузыре. Существует и бескаменная форма заболевания. В данном случае конкременты не образуются.
Воспалительный процесс может иметь разные формы:
- катаральный;
- флегмозный;
- гангренозный.
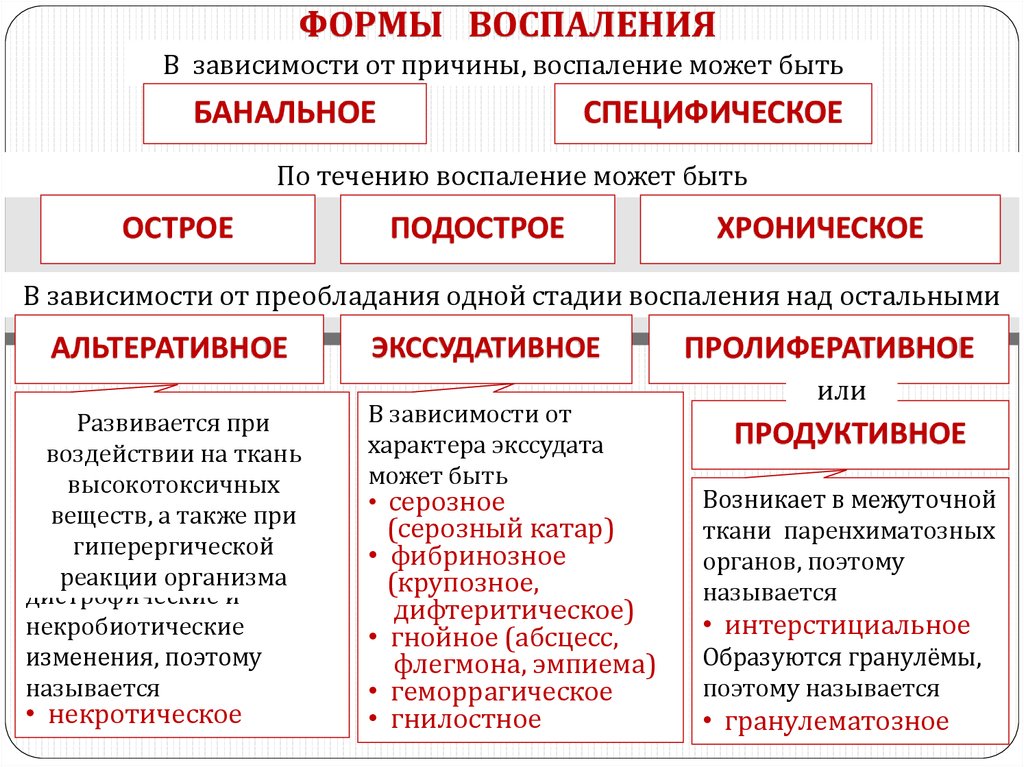
В первом случае острый холецистит развивается вследствие нарушения режима питания. Эта форма наиболее легкая. Симптомы проходят через несколько дней.
Флегмозное воспаление сопровождается увеличением печени. Вместе с тем отмечается изменение размера стенок желчного пузыря. На их поверхностях возникают гнойные образования, нехарактерный налет.
Наиболее тяжелой формой является гангренозный воспалительный процесс. При этом многократно увеличивается риск развития перитонита, что создает угрозу для жизни. В данном случае нарушается работа кишечника (перистальтика отсутствует), возникают острые боли. Такая форма заболевания сопровождается некротическими процессами. На фоне поражения печени воспаление желчевыводящих путей и желчного пузыря может привести к летальному исходу.
Основные факторы, провоцирующие развитие гепатохолецистита:
- прием препаратов, из-за чего изменяется состав желчи;
- застой желчи;
- спазмы;
- вирусные инфекции;
- нарушение рациона: употребление копченой, жирной, соленой пищи;
- ухудшение моторики желчевыводящих путей;
- употребление избыточного количества пищи;
- механическая желтуха;
- холестатический гепатит;
- стрессы, нервные расстройства;
- заселение желчных протоков болезнетворными микроорганизмами.
Перечисленные причины могут негативно влиять на состояние тканей и работу только желчного пузыря или печени, но иногда происходит одновременное нарушение функции двух органов. Дополнительно отмечают и ряд косвенных факторов, способствующих развитию гепатохолецистита:
- малоподвижный образ жизни;
- злоупотребление алкоголем (негативно влияет на печень);
- избыточный вес;
- курение (способствует образованию дефицита полезных веществ).
Симптомы
Гепатохолецистит проявляется признаками, которые сопровождают нарушение работы пищеварительной системы:
- боль в области правого подреберья, причем ее характер может меняться, начиная с тупой, ноющей при хроническом холецистите, гепатите и заканчивая приступообразной в период обострения заболевания;
- слабость в теле;
- сонливое состояние;
- побледнение наружных покровов;
- металлический или горький привкус во рту;
- изменение структуры кала: может появиться диарея или запор;
- тошнота, связанная с употреблением пищи: возникает непосредственно во время или сразу после еды;
- на фоне тошноты появляются рвотные позывы;
- увеличивается температура, на начальном этапе развития заболевания изменения незначительные, в острый период температура может подняться до 39 °C и выше.
Дополнительно отмечают изменение состава крови, часто на фоне воспаления увеличиваются такие показатели, как СОЭ, лейкоциты. Характер данных изменений зависит от причины заболевания.
Какие бывают осложнения
Если своевременно не начать лечение, могут возникнуть негативные проявления:
- сепсис – ответ организма на распространение инфекции, сопровождается воспалением;
- гнойные процессы;
- задержка крови и лимфы в тканях, при этом появляются признаки воспаления, отека;
- патологическое состояние, сопровождающееся воспалительным процессом поджелудочной железы;
- холангит, в данном случае развивается воспаление с очагом поражения в желчных протоках.
Еще отмечается изжога. На фоне повышения температуры возникает озноб, дыхание становится поверхностным.

Диагностика
Чтобы подтвердить развитие гепатохолецистита, проводится полное обследование. Врач назначает такие анализы и аппаратные исследования внутренних органов, как:
- анализ мочи, крови (общий, биохимический);
- УЗИ органов брюшной полости;
- компьютерная томография;
- холецистохолангиография – метод, основанный на выполнении рентгенографии, позволяет выявить конкременты и оценить состояние желчных протоков, преимуществом этого способа исследования является возможность обнаружить камни, которые не видны на стандартном рентгеновском снимке;
- зондирование желудка, при этом производится забор секрета из двенадцатиперстной кишки для определения степени соответствия основных показателей норме.
Последний из методов еще и способствует ускорению отведения застойной желчи.
Что делать при обострении
 Последовательность действий зависит от степени поражения внутренних органов. Играет роль причина, спровоцировавшая развитие заболевания. Например, при употреблении неподходящей пищи часто возникают признаки обострения. В данном случае достаточно перейти на щадящий режим питания.
Последовательность действий зависит от степени поражения внутренних органов. Играет роль причина, спровоцировавшая развитие заболевания. Например, при употреблении неподходящей пищи часто возникают признаки обострения. В данном случае достаточно перейти на щадящий режим питания.
При более тяжелой форме заболевания пациент начинает придерживаться диеты при гепатите и холецистите не сразу. В течение первых 2-3 суток следует полностью исключить пищу. Тяжелые формы заболевания требуют лечения в стационаре.
Как лечить гепатохолецистит
Помимо диеты, рекомендуется пройти курс терапии. Причем не существует стандартной схемы лечения при гепатохолецистите. Курс терапии может включать в себя ряд препаратов различных групп. Их выбор зависит от причины развития заболевания. Распространенные медикаменты, которые чаще назначают при гепатохолецистите:
- антибактериальные средства;
- противовирусные;
- спазмолитики;
- препараты, способствующие выведению желчи;
- иммуномодуляторы;
- средства, поддерживающие функцию пищеварения, устраняющие тошноту.
Антибиотики назначают для устранения симптомов и причины бактериальной инфекции. Предпочтение отдают средствам широкого спектра действия. Благодаря антибактериальным препаратам устраняют не последствия, а источник заболевания. Значит, наряду с ними требуется принимать лекарства других групп, чтобы облегчить состояние пациента. Распространены антибиотики Ципрофлоксацин и Норфлоксацин. Они относятся к группе фторхинолонов.
Высокая эффективность обусловлена бактерицидным действием. Значит, положительный результат при лечении достигается за счет нарушения ДНК-гиразы вредоносных микроорганизмов. Это способствует снижению интенсивности синтеза бактерий. Препараты эффективны при различных нарушениях внутренних органов, если источником заболеваний является бактериальная инфекция.
Противовирусные средства назначаются при вирусном гепатите. В данном случае комплекс препаратов подбирается индивидуально с учетом состояния печени и организма пациента.
Спазмолитики позволяют устранить спазм на разных участках тканей, за счет чего увеличивается просвет желчных протоков, проходит боль. Назначаются такие препараты:
- Но-шпа;
- Максиган;
- Спазмалгон.
Спазмолитические средства относятся к группе миорелаксантов, однако действуют менее агрессивно. Во время приема расслабляются ткани на локальном участке. Такие средства действуют быстро, но эффект оказывают временный и не влияют на причину заболевания, но при условии, что задержка желчи не была спровоцирована сужением просвета желчевыводящих путей на фоне спазма.

Средства, способствующие ускорению процесса отведения желчи:
- Гепабене;
- Аллохол.
Препараты, поддерживающие функцию пищеварительной системы:
- Мотилиум;
- Церукал;
- Зофетрон.
Иммуномодуляторы в большей мере эффективны при бактериальной или вирусной инфекции. В данном случае поддерживается способность организма самостоятельно бороться с заболеванием.
Иногда требуется проведение операции. Удаление желчного пузыря при гепатите позволяет восстановить работу пищеварительной системы, если стенки этого органа сильно поражены или образовался крупный конкремент.
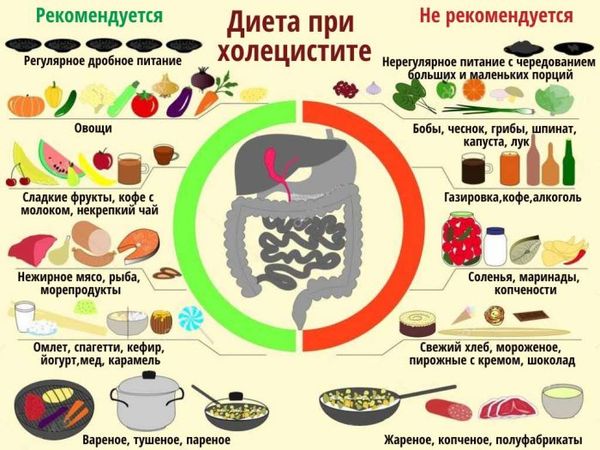
Какую диету соблюдать
Рекомендации по составлению рациона:
- хлеб – только пшеничный, подсушенный;
- мясо должно быть нежирным, рекомендуется готовить суфле, паровые котлеты;
- рыба тоже нежирная;
- мясо птицы можно подавать к столу в рубленом виде, мягкие сорта разрешено не измельчать;
- супы готовятся только перетертые, причем бульон должен иметь вязкую, слизистую консистенцию;
- овощи отваривают, готовят пюре, запеканки;
- нежирный сыр;
- творог употребляют в свежем виде или готовят запеканки;
- разрешен чай с молоком, отвар шиповника;
- кисель, печеные яблоки, компот;
- суточное количество сливочного масла – 30 г.
Следует исключить жирные сорта мяса и творог с повышенной жирностью, белый хлеб, рассыпчатые каши, макароны, мясной и рыбный бульон, сладости, кислые ягоды и фрукты.
Источник

Желчный при гепатите С вовлекается в общий патологический процесс, поскольку он с печенью образует единое целое – гепатобилиарный тракт. Желчь вырабатывается печенью, скапливается в пузыре и выводится в кишечник для переваривания пищи. Воспаление печени может привести к застою желчи, ее загущению и последующему образованию взвеси и камней. Развивается холелитиаз – желчнокаменная болезнь. При тяжелом поражении органа прибегают к удалению пузыря вместе с камнями.
Как страдает желчный пузырь при гепатите С
Симптомы заболевания печени и желчного во многом схожи:
- тяжесть после жирной еды;
- боль в правом подреберье;
- тошнота, рвота;
- обесцвечивание кала и потемнение мочи;
- желтушность слизистых и кожи.
Общая симптоматика для желчевыводящих путей и печени включает повышение температуры.
Может различаться характер болевых ощущений. При гепатите это тупая боль, обусловленная увеличением печени. Она возникает при растягивании печеночной оболочки (капсулы), так как в самой печени болевых рецепторов нет. При холецистите, особенно калькулезном, острая боль носит характер спазмов, колик.
Методы лечения осложнений
Желчный пузырь при гепатите С переполнен загустевшим секретом. Как следствие, нарушается пищеварение из-за изменения характера желчи. Скопившийся в пузыре секрет меняет свои свойства: вначале образуются хлопья, затем микрочастицы, которые сливаются в более крупные конкременты (камни).
Среди осложнений гепатита на желчный – процесс литогенеза (образования камней). Они еще более осложняют отток желчи, закупоривая протоки. При этом наблюдается желчекаменная колика – приступ болей, привязанный к потреблению тяжелой пищи. Для расщепления и переваривания жирной еды нужна желчь, и пузырь пытается вытолкнуть ее порцию в кишечник. Препятствие в протоке вызывает спазмы стенок – так орган пытается убрать камень.
Все методы лечения можно разделить на консервативные и радикальные. Консервативный – в основном медикаментозная терапия, направленная на снятие спазмов при коликах и растворение камней. Радикальный метод – хирургическое удаление желчного вместе с камнями:
- лапароскопическое;
- лапаротомическое.
При лапароскопическом методе брюшная стенка не рассекается, достаточно небольшого разреза для введения инструмента и внутриполостной операции. Если малоинвазивная холецистэктомия (удаление пузыря) невозможна, прибегают к лапаротомическому методу – рассечению брюшины и открытой операции.
Холецистэктомия во время гепатита
Наличие вирусной инфекции не является противопоказанием к операции. Удаляют ли желчный пузырь людям, у которых гепатит С, зависит прежде всего от тяжести желчнокаменной болезни (другие названия – холелитиаз). Человек с холелитиазом относится к категории ургентных (нуждающихся в неотложной помощи), если:
- приступ желчных колик сопровождается невыносимой болью и длится более 2 часов;
- боль в правой верхней части брюшины не купируется спазмолитиками (Но-шпа, Дротаверин);
- отмечается фебрильная (до 38,5°C) температура;
- возникает тошнота, а затем – приступы рвоты.
В такой ситуации гепатит С отходит на второй план, потому что возникает угроза разрыва закупоренного камнем протока или прободения переполненного конкрементами пузыря. Это неизбежно повлечет за собой перитонит – воспаление брюшной полости.
Гепатит С и камни в желчном пузыре могут мирно сосуществовать, если не наблюдается обострение холецистита. Это заболевание хроническое, и стадии обострения чередуются со стадиями ремиссии.
У человека с гепатитом удаление желчного при калькулезном холецистите улучшит состояние. Симптоматика смягчится, снизится нагрузка на печень и организм в целом. Пройдут приступы желчекаменных колик, которые сопровождаются сильными болями. Кроме того, конкременты в желчном протоке могут одновременно перекрыть выход из поджелудочной железы в двенадцатиперстную кишку. Это приведет к накапливанию секрета поджелудочной и началу процесса аутолиза – самопереваривания железы.
Удаление желчного пузыря при гепатите показано при любом количестве камней, если конкременты подвижны, а в органе без оттока продолжает накапливаться желчь. Предварительно показано консервативное (нехирургическое) лечение с применением желчегонных препаратов (Аллохол, Урохол, Уролесан и др.) и лекарств, способствующих рассасыванию камней (Урсохол, Хенофальк, Зифлан и т.д.). Такая терапия имеет смысл при небольшом размере камней (до 1,5 см), нормальной проходимости протоков и отсутствии болевого синдрома. Укрупнение конкрементов и наполнение ими более половины пузыря – показания к профилактической холецисэктомии.
Удалять желчный при показаниях больному с гепатитом С можно на любой стадии воспаления печени. Если оставить орган, наполненный конкрементами, это только отягчит состояние и будет представлять собой постоянный источник вторичной инфекции. Если гепатит протекает хронически, а калькулезный холецистит не поддается консервативному лечению, врач намечает плановую операцию на период спокойствия желчного пузыря. После холецистэктомии состояние больного улучшается.
Источник
Гепатохолецистит – одновременное воспаление печени и желчного пузыря. Воспаление печени обозначается медицинским термином гепатит, а воспаление желчного пузыря – холецистит. Заболевание имеет различные формы и причины возникновения. Болеть могут и дети, и люди старшего возраста. Иногда болезнь полностью не излечивается, и пациентам регулярно приходится проходить лечение медикаментозными препаратами и средствами народной медицины.
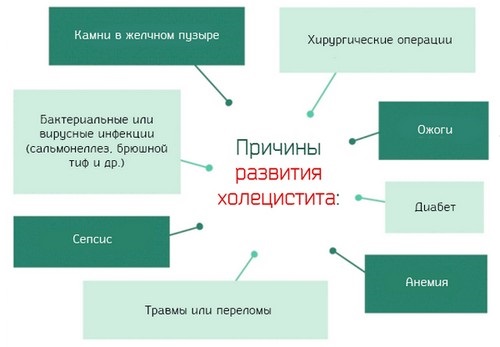
Причины и провоцирующие факторы гепатохолецистита
Причины примерно те же, что и у гепатита или холецистита по отдельности. К ним относятся:
- Дисфункция желчного пузыря.
- Застойные явления отделения желчи.
- Спазмы печени и/или желчного пузыря.
- Инфицирование вирусом гепатита (не всегда).
- Изменение состава желчи и ее функции на почве частого употребления некоторых лекарственных средств.
- Ожирение.
- Предпочтение жирной, острой, весьма калорийной пищи.
- Переедание.
- Дискинезия желчных протоков.
- Болезнетворная микрофлора в желчном пузыре.
- Частые переживания и стрессы.
Перечисленные причины не являются исчерпывающими. Кроме того, много провоцирующих факторов, к которым относится, например, сидячая работа.
Современный век и заболевания ЖКТ
В век компьютеризации основная масса населения уже с детских лет привыкает к малоподвижному образу жизни. Это приводит к нарушению кровообращения, снижению функции органов, в частности – к плохому отделению желчи. Недостаточное отделение желчи нарушает процесс пищеварения, вызывает застойные явления, следом нарастает воспалительный процесс (холецистит).
Далее воспаление охватывает всю систему пищеварения. Вот почему гепатохолецистит является уже общим заболеванием и печени, и желчного пузыря.
При несвоевременном диагностировании и плохом лечении присоединяется гастрит желудка, рефлюкс, нарушение функции поджелудочной железы. Теперь, если присоединить к имеющемуся частые переживания и стрессы, еду на ходу, можно получить целый «букет» заболеваний пищеварительного тракта.
Важно! При первых признаках любой болезни печени нужно немедленно обратиться к врачу и пройти необходимый курс лечения.
Это необходимо потому, что если сразу же не пройти хорошее комплексное лечение, острая форма перейдет в хроническую, и тогда болезнь будет беспокоить человека на протяжении всей его жизни.
Симптомы гепатохолецистита
- Различного характера боли в правом подреберье (боль может быть тупой, распирающей, острой, приступообразной).
- Бледность кожных покровов, слабость, сонливость, вялость.
- Неприятный запах изо рта, привкус горечи.
- Нарушение стула (запор или диарея).
- Тошнота после или во время еды, присоединение рвоты.
- Повышение температуры тела (при тяжелых состояниях).
Классификация, формы заболевания
Гепатохолецистит может протекать в острой и хронической форме.
Холецистит подразделяется на калькулезный (имеются камни в желчном пузыре) и бескаменный (камни отсутствуют).
По виду холецистит подразделяется на катаральный, флегмонозный и гангренозный.
- Катаральный холецистит. Самая легкая форма болезни. Приступы могут длиться до нескольких дней. Во время приступа у больного отмечаются сильные боли в правом подреберье, иррадиирущие в правое плечо, шею, спину и даже в челюсть. Возможно повышение температуры до субфебрильной, появление тошноты и рвоты. Часта тахикардия, гиперемия, увеличенное СОЭ. Основная причина катарального холецистита – неправильное питание, отсутствие горячих блюд, преобладание в рационе жирной и копченой пищи.
- Флегмозный холецистит. Боли при этой форме заболевания более сильные, распирающие. Печень увеличена, живот болезненный. Температура также подымается гораздо выше субфебрильной, иногда до 39 градусов. Показатели крови – увеличенное СОЭ и лейкоцитоз. Стенки желчного пузыря увеличены и покрыты гнойниками или фиброзным налетом.
- Гангренозный холецистит. Самая опасная форма холецистита, при которой возможно развитие перитонита. Все боли увеличиваются в разы, температура высокая, тошнота постоянная, брюшина раздраженная, перистальтика кишечника фактически отсутствует. По анализам выявляется не только увеличенное СОЭ и лейкоцитоз, но и нарушение кислотно-щелочного баланса, изменение электролитов. При присоединении вируса гепатита (гепатохолецистит) состояние пациента очень тяжелое и возможен летальный исход.
Осложнения гепатохолецистита
При несвоевременном лечении развиваются самые многочисленные осложнения, это:
- абсцесс;
- инфильтрат;
- сепсис;
- холангит;
- панкреатит.
У пациента развивается жесткое поверхностное дыхание, вздутие живота и повышенное газообразование, озноб. Часто присоединяется повышение артериального давления.
Диагностика
Диагноз ставится врачом на основании жалоб больного, симптомов заболевания, изучения анамнеза, проведения лабораторных и инструментальных исследований:
- анализ крови и мочи, общий и биохимический;
- ультразвуковое исследование ЖКТ;
- компьютерная томография;
- холецистохолангиография;
- зондирование желчи (иногда и содержимого желудочного сока).
Важен анализ желчи на посев, так как благодаря ему исследуется микрофлора желчи, выявляется инфекция, устанавливается тип антибиотиков, подходящий для устранения возбудителя при гепатохолецистите.
Лечение гепатохолецистита
В зависимости от формы гепатохолецистита, результатов анализов, общего состояния больного и возраста в основном назначаются следующие медикаментозные препараты:
- антибиотики (в основном широкого спектра действия, то есть Норфлоксацин, Ципрофлоксацин);
- спазмолитические средства и анальгетики (Спазмалгон, Баралгитакс, Максиган, Дицетел, Но-шпа);
- желчегонные препараты (Аллохол, Силимар, Холензим, Гепабене);
- тюбаж желчных протоков;
- иммуномодуляторы (например, Иммудон);
- устранение дисфункции желчного пузыря и тошноты (Мотилиум, Церукал, Дискинетон, Допрокин-С, Зофетрон, Фильтрум-Сафари, Метоклопромид; для детей – Драмина или Мотилак).
Тюбаж, это промывание желчных протоков через зондирование. Противопоказан данный метод лечения при обострениях болезней 12-перстной кишки, панкреатите, остром гастрите и желчнокаменной болезни.
В случае неэффективности терапевтического лечения назначается удаление желчного пузыря (холецистэктомия).
Народные средства
Для улучшения работы печени, отделения желчи, снятия воспалительных процессов, устранения болей и тошноты в комплексе с медикаментозным лечением советуется употреблять настои и чаи растительных трав.
Например, взять в одинаковых пропорциях (по 1 ст.л.) траву бессмертника, ромашки, календулы и мяты, залить литром кипящей воды, дать настояться 30 минут. Принимать до еды по половине стакана трижды в день.
Также хорошо помогают кукурузные рыльца, шалфей, листья барбариса амурского, сок черной редьки, шиповник, пижма, корни валерианы и одуванчика. Травяные чаи можно и нужно чередовать. Перед приемом лекарственных трав настоятельно рекомендуется консультация с лечащим врачом.
Доврачебная помощь
При сильном остром приступе гепатохолецистита больному можно дать 2 таблетки Но-шпы или 1 таблетку Спазмалгона и тут же вызвать скорую помощь. Если произошло обострение, начнется воспаление и приступы будут идти один за другим. Необходимо срочное обследование, осмотр и диагностика, которые важны еще и потому, что иногда за такими приступами кроется желчнокаменная болезнь.
Профилактика
Пациентам важно регулярное посещение терапевта и гастроэнтеролога, отказ от вредных привычек, соблюдение диеты и активный образ жизни.
Галина Владимировна
Источник
