Воспаление желчного протока диета

Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Успешное лечение во многом зависит от питания и образа жизни пациента, поэтому диета при заболеваниях желчевыводящих путей – один из основных факторов эффективной борьбы с болезнью.
К патологиям желчевыводящих путей относят такие заболевания, как калькулезная болезнь и ее обострение (колика), холангит и холецистит в острой или хронической форме. Наиболее часто встречается сочетанное заболевание, такое как калькулезный холецистит – формирование камней в воспаленном желчном пузыре.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Питание при заболеваниях желчевыводящих путей
Питание при острой и хронической форме холецистита несколько отличается. При обострении пища должна быть максимально легкой и щадящей, не оказывающей большой нагрузки на работу пищеварительной системы. Первые сутки следует пищу исключить, полностью перейдя на травяные чаи: ромашка, шиповник, смородина, липа. На следующие сутки возможно употребление слизистых супов и протертых каш, некрепких бульонов с добавлением риса, геркулеса, ячневой или пшеничной крупы.
Медицинский стол при холецистите рекомендуется под номером 5.
Хронический холецистит вне стадии обострения предусматривает прием пищи, способствующей улучшению отделения желчи и снижению уровня холестерина. Из питания абсолютно исключают сахар, вводят достаточное количество клетчатки. В острые периоды переходят на питание, напоминающее разгрузочный день: это может быть кефирный, рисовый, арбузный день.
Чтобы улучшить отход желчи, питание должно стать частым, но необильным, так называемым дробным – до 8-ми раз в сутки. Это значительно снизит нагрузку на желчный пузырь.
Питьевой режим предусматривает употребление достаточного количества жидкости в виде чистой воды, чая, компотов. Следует избегать сильногазированной минеральной воды, шипучих напитков, и тем более алкоголя.
Какая диета при заболеваниях желчевыводящих путей?
Неполноценное и несбалансированное питание несет определяющее значение в этиологии развития воспаления в желчных путях. Жареные, маринованные, жирные и пряные блюда, богатые холестерином и липидами, переедание и нерегулярный прием пищи сильно влияют на качество биохимических процессов в организме. Это способствует формированию песка и камней из неорганических и органических веществ, которые накапливаются в желчном пузыре и протоках. Если питание сбалансировано, то обменные процессы протекают нормально и отложения не образуются.
Диета при патологиях желчного пузыря подразумевает сокращение количества продуктов с холестерином и увеличение количества растительных компонентов в пище. Следует убрать из рациона жирную пищу (имеются в виду животные жиры), алкоголь, ограничить количество соли, перца, специй, избегать употребления крепкого кофе и газированных напитков. Не рекомендуется, как голодать, так и переедать – печень очень чувствительна к дисбалансу приема пищи. Завтрак, перекус, обеденный перерыв, полдник и ужин – минимальное количество приемов еды. Есть необходимо небольшими порциями, вставая из-за стола, не дожидаясь чувства сытости. Перекусы должны состоять из каких-либо фруктов или овощного некалорийного салата.
Воды следует пить около 2-х литров в сутки между приемами еды, а не во время неё. Газированную воду можно пить, предварительно отстояв её от углекислого газа. Предпочтение следует отдавать щелочным минеральным водам: Трускавецкой, Моршинской, Боржоми, Набеглави и др.
Меню диеты при заболеваниях желчевыводящих путей
Приблизительный вариант меню при патологии желчного пузыря и протоков выглядит следующим образом:
- Завтрак – творожная запеканка из нежирного творога, белков яиц и меда, чай из шиповника.
- Перекус – фруктовый салат с медом или йогуртом.
- Обед – рисовый суп с перетертыми томатами, запеченная куриная грудка с овощами, зеленый чай.
- Полдник – компот из фруктов и ягод с крекерами.
- Ужин – картофельно-морковная запеканка со сметаной, травяной чай.
- На ночь – стакан кефира.
Второй вариант:
- Завтрак – белковый паровой омлет, кусочек вчерашнего хлеба, фруктовый сок.
- Перекус – яблоко или груша.
- Обед – суп-пюре из кабачков, гречка с рыбными паровыми котлетами, томатный сок.
- Полдник – овсяное печенье, йогурт.
- Ужин – запеченная в фольге рыба с овощами, чай.
- На ночь – стакан йогурта.
Третий вариант:
- Завтрак – рисовый пудинг с клубничным вареньем, травяной чай.
- Перекус – яблоко, запеченное с творогом.
- Обед – овощной суп, плов с куриным мясом, компот из ягод.
- Полдник – фруктовый салат с греческим йогуртом.
- Ужин – рыбная запеканка с овощным салатом, чай из шиповника.
- На ночь – чай с молоком.
Продукты для диетического питания в основном готовят в пароварке, варят или запекают в духовке или микроволновой печи. Жареные блюда раздражают пищеварительный тракт, поэтому их применение исключено.
Блюда следует недосаливать, употребляя не более 8-10 г соли в сутки.
Несмотря на богатый состав меню, порции блюд должны быть небольшими, наедаться до чувства сытости не следует. Переедание увеличивает нагрузку на желчный пузырь и усиливает боли.
Диета при заболеваниях желчевыводящих путей состоит из полноценных продуктов, которые служат основой рационального сбалансированного питания. Такое питание показано не только при наличии болезни, но и в качестве профилактики патологий и обострений заболеваний желудочно-кишечного тракта.
Что можно есть при заболеваниях желчевыводящих путей?
- постные мясные блюда, приготовленные в пароварке или в духовом шкафу (не жарить), преимущественно из курицы, индюшки, телятины;
- молокопродукты, некислая простокваша, свежий кефир, творог, несоленая брынза (вымоченная), нежирные виды сыров, ряженка, йогурты;
- яичные белки в виде омлетов или варенные;
- некислые свежие фрукты и ягоды (груши, сладкие сорта яблок, дыни, арбузы, клубнику, землянику);
- овощные культуры (картошка, тыква, морковка, кабачок, свекла, сельдерей);
- хлеб только в виде сухарей, тостов; свежая выпечка под запретом;
- количество растительного масла в ежедневном рационе необходимо ограничить до 25 мл в сутки, сливочного – до 20 г;
- каши из злаковых культур (овсянка, рис, манка, гречка);
- макароны, вермишель;
- мед, некислый джем, повидло;
- рыба, приготовленная в пароварке, либо отварная;
- молочный или овощной суп.
Рецепты диеты при заболеваниях желчевыводящих путей могут применяться и по отношению к другим заболеваниям пищеварительного тракта: гастриту, энтероколиту, панкреатиту. Цель такой диеты – максимально уменьшить нагрузку на пищеварительную систему и печень, стимулировать желчевыделение, восстановить обмен веществ. При хронической и калькулезной форме заболевания рекомендуется следовать такому типу питания постоянно, чтобы не спровоцировать обострение болезни.
Чего нельзя есть при заболеваниях желчевыводящих путей?
Для уменьшения нагрузки на систему желчевыделения и пищеварения в целом необходимо исключить из ежедневного меню следующие продукты:
- жирные супы, борщи и крепкие бульоны;
- насыщенные жиры животного происхождения;
- яичный желток;
- свежая выпечка, в том числе и сдобная;
- соленые продукты (чипсы, сухарики, тарань, колбасы);
- копчености (сало, рыба, мясо, сыр);
- соус майонез, кетчуп, аджика, сацибели;
- сахар;
- крепкий кофе, шоколад, торты, пирожные;
- субпродукты;
- растения, содержащие щавелевую кислоту (ревень, шпинат, петрушка);
- бобовые культуры (чечевица, горох, фасоль, соя).
Принимаемая пища должна быть умеренной температуры (не слишком горячая и не из холодильника).
В случаях, когда желчный пузырь был удален, данную диету придется соблюдать всю жизнь. Это несложно и со временем должно стать привычкой:
- исключить жирную еду, острые приправы и жареные продукты;
- не кушать слишком много за один присест (есть необходимо понемногу каждые 2-3 часа);
- не голодать (можно лишь устраивать легкие разгрузочные дни на рисовой каше, либо кефире);
- избегать приема алкоголя в любых вариантах.
С течением времени, когда пищеварительная система придет в норму, рацион питания можно будет немного расширить, предварительно посоветовавшись с доктором.
Источник
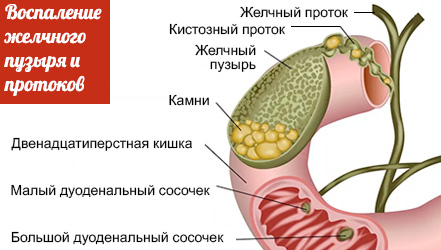
Общее описание болезни
Холангит представляет собой воспалительный процесс во внутрипеченочных
или внепеченочных желчных протоках. Холангит провоцируют инфекции,
попадающие в протоки из кишечника, желчного пузыря или кровеносных
сосудов.
Данной патологии чаще подвержены женщины старше 60-ти лет. Часто
спутниками холангита бывают желчнокаменная болезнь, гастрит,
холецистит
и панкреатит.
Причины развития холангита
Как правило, причиной развития холангита является нарушения проходимости
желчных протоков, которое может спровоцировать:
- глистная инвазия;
- вирусный гепатит;
- дискенезия желчевыводящих путей;
- энтерит, панкреатит;
- рак желчных путей;
- киста
холедоха; - эндоскопические манипуляции в области желчного пузыря;
- язвенный колит;
- бактериальные возбудители, такие как: кишечная палочка, туберкулезные бактерии, стафилококки.
Виды и симптомы холангита
Течение представленной патологии желчных протоков может быть хроническим или острым:
- острый холангит, как правило, стремительно
прогрессирует. Пациента беспокоят интенсивные боли в области правого
подреберья, которые отдыют в правую лопатку, диарея,
желтуха,
тошнота вплоть до рвоты. Данная форма часто сопровождается головной
болью на фоне повышенной температуры тела, снижением аппетита
и общей слабостью. В ночное время возможен зуд кожних покровов; - хронический холангит сопровождается ощущением
вздутия живота, субвефрильной температурой и приглушеннями болями
в области печени. Периодически больного может лихорадить,
желтуха развивается значительно позже.
Осложнения при холангите
При некорректной и несвоевременной терапии холангит может перейти
в гнойную форму, и тогда могут развиться такие осложнения:
- 1 сепсис;
- 2 тромбоз воротной вены;
- 3 эндотоксический шок;
- 4 рак желчного пузыря[3];
- 5 холангиогенный абсцесс и цирроз печени;
- 6 нарушение функции различных органов;
- 7 нарушения иммунитета;
- 8 почечная
недостаточность.
Профилактика холангита
Профилактикой развития холангита является:
- своевременная терапия патологий ЖКТ;
- регулярный осмотр у гастроэнтеролога после операций на желчном пузыре;
- отказ от вредных привычек, здоровый образ жизни;
- соблюдение режима работы и отдыха;
- умеренные физические нагрузки;
- употребление здоровой пищи;
- регулярное опорожнение кишечника;
- своевременное избавление
от паразитов.
Лечение холангита в официальной медицине
Для определения точного диагноза проводят диагностику холангита, которая
включает:
- 1 исследование кала на паразитов;
- 2 дуоденальное зондирование;
- 3 биохимия крови;
- 4 УЗИ желчного пузыря и печени;
- 5 бактериальный посев желчи;
- 6 общий анализ мочи на желчные пигменты;
- 7 общий анализ крови;
- 8 МРТ органов брюшной полости.
Терапия холангита должна быть направлена на усиление оттока желчи
и устранение причины, вызвавшей развитие болезни. Как правило, лечение
начинают с дезинтоксикационной терапии путем декомпрессии желчных
путей. Также пациенту назначают антибактериальные средства, противопаразитарные
и противовоспалительные препараты, гепатопротекторы. Во время лечения
больному показан голод и постельный режим. При сильной интоксикации
назначают плазмофорез.
После снятия обострения эффективные физиотерапевтические процедуры:
УВЧ, грязевые аппликации и озокерит на область правого подреберья,
электрофорез, ванны, микроволновая терапия.
Пациентам с первичным холангитом для улучшения пищеварения назначают
ферменты.
Полезные продукты при холангите
Больным холангитам следует придерживаться диеты даже после выздоровления.
Рекомендована диета
№5, которая предполагает 5-6 разовый прием пищи и включает
следующие продукты:
- первые блюда на основе овощного бульона;
- вареная колбаса высшего сорта и молочные сосиски;
- блюда из нежирного рубленого мяса, приготовленные на пару;
- отварная рыба или тушеная нежирных сортов;
- свежие овощи и листовая зелень;
- куриные яйца
только в виде белкового омлета; - нежирный творог и цельное молоко;
- несдобное печенье и подсушенный вчерашний хлеб;
- некислые фрукты и ягоды;
- некрепкий чай и кофе с молоком;
- макаронные изделия;
- мед.
Народные средства при лечении холангита
- 1 0,3 кг овса
запарить 1 л кипятка, настаивать в течение 30-40 минут, пить
трижды в день по ½ стакана; - 2 очищенную свеклу
измельчить и варить до тех пор, пока отвар не примет консистенцию
сиропа, остудить и пить по 0.2 стакана 3-4 раза в день; - 3 натощак принимать теплый свежеотжатый сок белокочанной
капусты по 0,5 стакана; - 4 пить в течение дня как можно больше грушевого
компота без сахара, есть свежие
груши натощак[2]; - 5 мощным противовоспалительным и желчегонным
эффектом обладает отвар из листьев зверобоя; - 6 2-3 раза в неделю делать клизмы на основе отвара
цветов ромашки
лекарственной; - 7 выжать сок из 2-х лимонов,
добавить 500 г меда и 500 г оливкового масла, полученную смесь
принимать по 1 ст.л. до еды. Хранить в плотно закрытой таре
в холодном месте[1]; - 8 каждый день съедать по 200-300 г тыквенной
каши с пшеном; - 9 в 250 мл кипящего молока добавить 1 ст.л. измельченного
свежего корня
хрена, довести до кипения, настоять, остудить, отфильтровать,
принимать по 2-3 ст. л. 5 раз в день; - 10 20-30 грамм семян моркови
залить 400 мл горячей воды, вскипятить, настоять в течение 8
часов и пить как чай; - 11 30 г семян расторопши
измельчить до состояния порошка, залить 500 г воды, прокипятить,
остудить, пить по 2 ст.л. 4 раза в день; - 12 принимать 4 раза в день по 50 мл. сока репы черной.
Опасные и вредные продукты при холангите
При холангите недопустимо употребление продуктов, которые создают
дополнительную нагрузку на ЖКТ и способствуют повышению холестерина:
- желтки куриных яиц;
- черная и красная икра;
- копченые колбасы и острые сыры;
- морепродукты;
- свежий хлеб, жареные пирожки и сдоба;
- первые блюда на основе грибных, рыбных и мясных бульонов;
- рыбные и мясные консервы;
- копченая и соленая рыба и мясо;
- мясо утки, гуся, субпродукты;
- жирные молочные продукты;
- магазинные кондитерские изделия;
- грибы, чеснок, бобовые;
- мороженое, шоколад;
- газированная вода, какао, крепкий кофе;
- острые магазинные соусы;
- маринованные овощи;
- алкогольные напитки.
Источники информации
- Травник: золотые рецепты народной медицины/Сост. А.Маркова. — М.: Эксмо; Форум, 2007. – 928 с.
- Попов А.П. Траволечебник. Лечение лекарственными травами.— ООО «У-Фактория». Екатеринбург: 1999.— 560 с., илл.
- Gallbladder and bile duct cancer, источник
Перепечатка материалов
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Правила безопасности
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Достоверность информации
0
Питание при других заболеваниях:
Источник

