Воспаление влагалища от молочницы
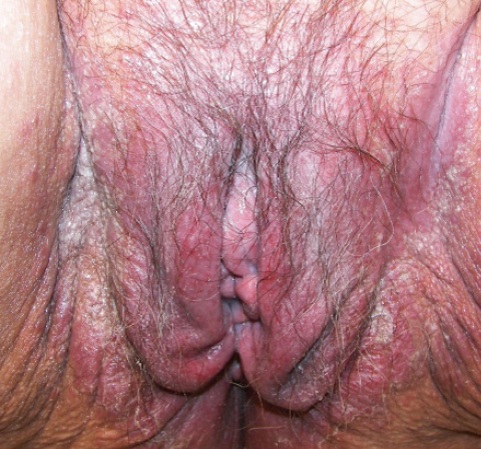

Молочница влагалища – это грибковое поражение, вызванное микроскопическими грибками рода Кандида. Данный микроорганизм передается половым путем.
Урогенитальный кандидоз – одна из самых частых инфекций у женщин.
Кандида – это причина 50% всех случаев воспалительного процесса не только во влагалище, но и в нижнем отделе мочеполового тракта в целом.
Причины молочницы у женщин
Непосредственной причиной молочницы является грибок рода Кандида. Чаще всего патологию вызывает Кандида альбиканс – до 90% от всех случаев урогенитального кандидоза. Лишь 10% воспалений вызвано другими грибками.
Существует ещё 5-7 видов, которые более-менее часто провоцируют кандидоз. Ещё несколько видов вызывают воспаление очень редко – в единичных случаях. Но не всегда после заражения сразу же развивается воспалительный процесс.
Кандиды – грибки с низкой иммуногенностью и патогенностью. Они являются частью условно-патогенной микрофлоры мочеполовых путей. У большинства женщин во влагалище есть кандиды. Но они присутствуют в минимальных количествах.
Воспалительных процессов обычно не вызывают. Чтобы возникло воспаление во влагалище (молочница), нужны предрасполагающие факторы. Они приводят к усиленному росту кандид, увеличению их популяции. Только после этого возникают воспалительные реакции.
К факторам риска молочницы во влагалище относятся:
- иммунодефициты, в том числе ВИЧ
- сахарный диабет
- применение глюкокортикоидов
- использование иммунодепрессантов
- переохлаждение
- ожирение, потливость, влагалищные выделения (кандиды активно размножаются во влажной среде)
На риск эндогенной инфекции влияет также применение антибактериальных препаратов.
Часто молочница развивается после курса антибиотиков. Это связано с тем, что антибактериальные средства уничтожают флору, которая является конкурентной для грибков. При этом сами грибы от них не погибают. Они лишь усиливают свой рост.
Молочница во влагалище развивается как эндогенная инфекция приблизительно в 63% случаев. Оставшиеся 37% приходятся на заражение при половом акте. У 57% женщин молочница протекает в виде смешанной инфекции.
В качестве сопутствующей флоры часто обнаруживаются уреаплазмы или микоплазмы – в 22,5% случаев. У 17% пациенток молочница влагалища ассоциирована с бактериальным вагинозом.
Молочница влагалища: первые признаки
Как правило грибковое воспаление протекает легко. Симптомы молочницы влагалища выражены минимально.
В легкой или среднетяжелой форме инфекция протекает в 85% случаев. Лишь 15% приходится на тяжелую форму.
Первыми симптомами обычно становится:
- зуд
- покраснение вульвы и влагалища
- отечность слизистой
Затем формируются белые налеты.
Отделяемое из влагалища при молочнице выглядят как густые, сливкообразной консистенции массы. Они легко снимаются тампоном.
Но при длительном течении молочницы могут плотно спаиваться с тканями. Они приобретают сероватый цвет. Такое отделяемое снимается с трудом. Под ним могут обнажаться эрозивные поверхности.
Запах у выделений может отсутствовать. В иных случаях он кислый.
Кровянистые выделения могут наблюдаться в случае выраженных клинических проявлений кандидоза или сочетания этой инфекции с бактериальной флорой. Кровь выделяется в случае формирования эрозий или язв во влагалище. Однако для большинства клинических форм этот симптом не характерный. Кровянистые выделения часто появляются при сочетании кандидоза с хламидиозом или трихомониазом.
Помимо влагалища, основным источником кандидозной инфекции может стать:
- уретра – в 9% случаев
- прямая кишка – у 6% пациенток
При хронической форме кандидоза возможна многоочаговость поражения.
Существуют такие варианты течения болезни этой инфекции:
- латентный кандидоз – в мазке выявляются почкующиеся клетки, но выделений и субъективных симптомов нет
- кандидозоносительство – выявление кандид с использованием ПЦР при отсутствии обострений этой инфекции
- персистирующий кандидоз – симптомы и лабораторные признаки молочницы сохраняются после лечения
- рецидивирующий кандидоз – признаки обнаруживаются спустя не более чем 3 месяца после завершения терапии
- хронический рецидивирующий – обострения у женщины возникают 4 раза в год или чаще
Носительство кандид не считается показанием к назначению терапии.
Степени тяжести молочницы влагалища
При легкой форме молочница влагалища проходит без выделений. Отмечается лишь зуд, который усиливается перед менструациями.
При осмотре клиники выраженного вагинита нет. При среднетяжелой форме обнаружены классические признаки кольпита. При осмотре влагалища во время молочницы выявляется отек, покраснение слизистой, белые налеты.
В нативном препарате могут быть выявлены бластоспоры или псевдомицелий грибка. При посеве кандиды вырастают в количестве не меньше 10 в 4 степени КОЕ.
В случае тяжелого воспаления появляются папулы, пустулы, эрозии, язвы, болезненные трещины. Они заполнены белым налетом. Присоединяется бактериальное воспаление. Увеличиваются лимфатические узлы.
Молочница при беременности
У многих женщин болезнь манифестирует после наступления беременности. Это связано с физиологической иммуносупрессией в этот период. К тому же, меняется гормональный фон.
Вырабатывается больше женских гормонов, в эпителии влагалища становится больше гликогена. Он является питательным субстратом для грибков.
Количество рецидивов молочницы возрастает, начиная с 1 триместра, достигая максимума в 3 триместре. Распространенность молочницы среди беременных женщин в последние 3 месяца гестации достигает 30-40%.
Грибковая инфекция может передаваться ребенку во время родов. Тогда у малыша развивается неонатальный кандидоз. Он развивается в первые 3 недели жизни. Иногда протекает очень тяжело, с риском летального исхода.
Молочница влагалища: диагностика
В большинстве случаев для выявления молочницы у женщин достаточно:
- мазка из урогенитального тракта с его микроскопическим исследованием
- оценки клинических симптомов
Если в мазке обнаружены почкующиеся клетки и псевдомицелий, а у женщины присутствуют симптомы кандидоза, устанавливается соответствующий диагноз. Бывают спорные ситуации. Например, симптомы молочницы у женщины есть, а признаков грибковой инфекции в мазке нет.
Тогда требуются дополнительные диагностические мероприятия. Назначается ПЦР или посев на грибки. Эти методы также применяются в случае неэффективности терапии молочницы или при рецидивах этой инфекции.
Оба способа позволяют определить точный вид грибка. Это важно для выбора способа терапии.
Плохая реакция на лечение или тяжелое течение молочницы, частые рецидивы с высокой вероятностью указывают, что болезнь вызвана атипичными кандидами (не альбиканс).
Лечение молочницы влагалища
Терапия требуется комплексная.
Она направлена на:
- уничтожение грибков
- устранение предрасполагающих факторов
- излечение или компенсация заболеваний, которые предрасполагают к возникновению молочницы
- устранение симптомов
- борьба с аллергическими осложнениями
- усиление резистентности организма (иммунотерапия)
Чем лечить молочницу влагалища
Этиотропная терапия проводится противогрибковыми препаратами. Они могут назначаться местно или системно.
Чаще всего используются только местные антимикотики. В большинстве случаев этого оказывается достаточно для излечения.
Потому что молочница влагалища чаще всего:
- протекает в легкой или среднетяжелой форме
- не дает осложнений
- вызвана кандидой альбиканс
- легко излечивается
Только 15% случаев заболевания протекают тяжело. В основном – у лиц с иммунодефицитом или сахарным диабетом.
Лишь в 10% случаев молочница вызвана не кандидой альбиканс, что делает лечение менее эффективным. Только у 5% женщин кандидоз становится хроническим рецидивирующим. То есть, обострения случаются раз в 3 месяца или чаще.
Во всех остальных случаях для лечения назначаются вагинальные, таблетки, свечи или крем, содержащие один из препаратов:
- миконазол
- клотримазол
- эконазол
При подозрении на процесс, вызванный атипичными кандидами, предпочтение отдают нистатину. Местное лечение молочницы у женщин длится 1-2 недели.
Системное лечение назначают, если:
- присутствуют тяжелые симптомы (эрозии, пустулы, трещины)
- есть больше 1 очага поражения (например, влагалище и уретра)
- рецидив произошел спустя менее чем 3 месяца после предыдущего лечения
- за год случилось 4 и больше рецидива.
Тогда внутрь назначают флуконазол. Его применяют однократно в дозе 150 мг. При рецидиве кандидоза – по 150 мг, через каждые 3 дня, общим курсом 2 таблетки.
Другие препараты, которые могут быть использованы:
- кетоконазол – по 200 мг в день, курсом до 5 дней
- итраконазол – по 100 мг, 1 раз в день, курсом 2 дня
Если лечение эффективно, симптомы кандидоза влагалища у женщин проходят через 2-3 суток. Возбудитель перестает определяться в урогенитальном тракте спустя 4-7 дней.
В случае хронического рецидивирующего кандидоза флуконазол применяют курсом полгода. Его назначают по 150 мг в неделю.
Лечение сопутствующих патологий при молочнице
Более чем в половине случаев молочница сочетается с другой инфекцией. Она тоже требует лечения.
Проводится обследование пациентки на половые инфекции. Для этого используются ПЦР.
В ходе этой реакции выявляется ДНК возбудителей инфекционных заболеваний влагалища.
Необходимо также лечение патологических процессов, являющихся предрасполагающими факторами для кандидоза. В случае сахарного диабета необходима компенсация углеводного обмена. Уровень сахара натощак должен быть не более 5,5 ммоль на л в крови.
Для коррекции метаболизма глюкозы применяются препараты инсулина или сахароснижающие средства.
Назначают диету и физические тренировки. При выявлении ВИЧ-инфекции требуется антиретровирусная терапия. Проводится иммунокоррекция.
Пока уровень клеточного иммунитета остается низким, флуконазол принимают постоянно. Потому что у женщины высоким остается риск инвазивного кандидоза.
В случае сильного потоотделения выясняется его причина. Она может заключаться как в образе жизни, так и заболеваниях.
Среди патологических причин потливость может вызывать туберкулез, тиреотоксикоз, ожирение. Дополнительно назначаются антигистаминные средства. Потому что при молочнице влагалища часто возникают аллергические реакции.
Пациентам желательно оценить состояние иммунитета. Потому что рецидивы молочницы происходят обычно на фоне его снижения.
От рецидивирующей формы патологии можно избавиться, если восстановить нормальную функцию иммунной системы.
Контрольные анализы после лечения молочницы влагалища
После курса терапии назначается клинико-лабораторный контроль.
Врач осматривает пациентку. Он берет у неё мазок на флору. Если симптомов нет, псевдомицелий и почкующиеся клетки отсутствуют, лечение считается успешным. Полная элиминация кандид не требуется.
Допускается присутствие грибка на половых органах в небольших количествах. Иногда после лечения молочница выявляется повторно.
Основные причины:
- болезнь вызвана атипичными кандидами
- есть устойчивость грибков к применяемым препаратам
- женщина не полностью соблюдала врачебные назначения
При исключении человеческого фактора (отказ от назначенных врачом препаратов) следует думать о резистентности кандиды к антимикотикам. Тогда требуется повторный курс другими препаратами.
Но перед этим необходимы дополнительные диагностические процедуры. Назначается ПЦР или посев. ПЦР позволяет определить вид грибка. Это особенно важно при атипичных кандидозах.
Ведь разные виды кандид чувствительны к разным лекарственным средствам. К традиционно применяемому флуконазолу они часто резистентны.
Ещё больше информации врачу дает посев. Выращивание кандид на питательных средах позволяет не только провести видовую идентификацию. Но также оценить чувствительность грибковой флоры к антимикотикам.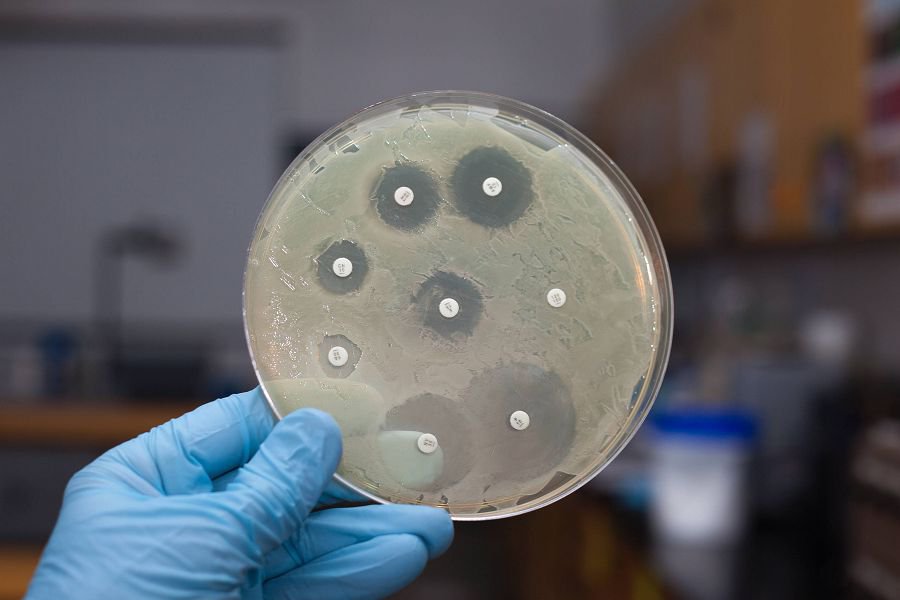
По результатам исследования будет подобрано эффективное лечение. Врач назначит именно те препараты, к которым кандида гарантированно имеет чувствительность. Поэтому с высокой вероятностью болезнь будет излечена при следующем курсе.
В случае рецидивирующего кандидоза терапию желательно проводить дольше – она может продолжаться до 2 недель. Затем ещё через 2 недели проводится контрольное исследование.
Народные средства при молочнице влагалища
Не все пациентки обращаются за помощью к врачу. Многие лечатся в домашних условиях, с использованием народных средств. В интернете есть сотни, если не тысячи рецептов, якобы позволяющих избавиться от молочницы.
Применяются для этой цели:
- сок голубики
- морковный сок
- настой из корня лопуха
- различные травяные сборы
- спринцевания с маслом чайного дерева
- сидячие ванночки с облепиховым маслом
- настой квасцов
- хозяйственное мыло
- биокефир
- тампоны с мёдом
Это лишь небольшая часть рецептов, которые «гуляют» в интернете. Если же прочесть их все, то создается впечатление, что в мире ни одного продукта или растения, которое не лечит молочницу у женщин.
На самом же деле секрет эффективности всех перечисленных средств заключается в том, что кандидоз обычно проходит сам по себе.
Но при таком «лечении»:
- симптомы будут сохраняться дольше
- присутствует риск присоединения неспецифической бактериальной инфекции
- может развиться бактериальный вагиноз, от которого лечиться придется месяцами или годами
- инфекция может прогрессировать с переходом в тяжелую форму
- повышается риск заражения других людей
- возможно развитие инвазивного кандидоза, если имеет место иммунодефицит
Поэтому при появлении признаков кандидоза влагалища лучше обратиться к доктору.
Молочница влагалища: куда обратиться
При появлении признаков молочницы, обращайтесь в нашу клинику. Здесь работают высококвалифицированные венерологи и гинекологи.
Врач проведет осмотр, оценит симптомы. Он возьмет мазки для микроскопического исследования.
Он возьмет мазки для микроскопического исследования.
При необходимости могут быть проведены диагностические тесты, направленные на:
- установление вида кандиды
- выявление сопутствующих ЗППП
- установление чувствительности грибка к антимикотикам
В нашей клинике успешно излечиваются даже тяжелые и рецидивирующие формы молочницы влагалища.
После курса терапии её эффективность подтверждается лабораторными методами.
При появлении молочницы влагалища обращайтесь к опытным гинекологам нашего медицинского центра.
Источник
Самые распространённые инфекционные заболевания влагалища — бактериальный вагиноз, кольпит и кандидоз (молочница). Все они вызваны активностью патогенных микроорганизмов, но механизм возникновения каждого заболевания и особенности протекания различны. Соответственно различаются и способы лечения. Вот почему самостоятельная постановка диагноза и самолечение практически всегда приводят к переходу патологии в разряд хронических.
Первичный прием гинеколога — 1000 руб. Консультация врача по результатам анализов или УЗИ — 500 руб.
Что такое вагиноз, вагинит (кольпит) и молочница
Бактериальный вагиноз (гарднереллёз) — это невоспалительное заболевание, которое выражается в изменении состава микрофлоры влагалища, вследствие чего уменьшается количество полезных молочнокислых бактерий и увеличивается удельный вес патогенной и условно-патогенной флоры. Клетки лейкоцитов при вагинозе отсутствуют, потому что воспаления не происходит.

Женщины, заболев бактериальным вагинозом, отмечают увеличение объема выделений из влагалища, которые приобретают резкий отвратительный запах «тухлой рыбы». Но в отличие от венерических заболеваний, в этом случае отсутствуют зуд, жжение и воспаление. Из-за его причины — изменение флоры — болезнь называют дисбактериозом влагалища.
Вагинит (кольпит) — это воспаление слизистых стенок влагалища, вызванное изменением соотношения полезной и болезнетворной микрофлоры в пользу патогенных бактерий.
Признаки бактериального вагинита проявляются ярко не всегда, а вот гинеколог во время осмотра увидит, что слизистая влагалища красная с локальными кровоизлияниями.
Со временем кольпит распространяется и на наружные половые органов, вызывая вульвит — воспаление вульвы со всеми вытекающими отсюда последствиями.
Молочница (кандидоз) — это инфекционное воспалительное заболевание, вызванное деятельностью дрожжеподобного грибка Candida. Споры этого грибка присутствуют в составе нормальной микрофлоры здорового человека, но при ослаблении иммунитета в большом количестве начинает развиваться патогенный штамм.
Продукты жизнедеятельности бактерий — выделения в виде творога, за что болезнь и получила название — молочница.
Чем отличаются симптомы вагиноза, вагинита и молочницы
Сравним признаки кольпита, кандидоза и гарднереллеза:
Симптомы | вагиноз | вагинит | молочница |
Зуд и жжение в области половых органов | + | + | + |
Выделения | Имеют неприятный «рыбный» запах | Могут быть как гнойные выделения, так и сухость влагалища | Белые творожистые выделения |
Покраснение и отёк тканей | нет | есть | есть |
Наличие болезнетворных бактерий | есть | есть | есть |
Воспалительный процесс | нет | есть | есть |
Причины появления вагиноза, вагинита и молочницы
Все три заболевания объединяет то, что спровоцировать развитие инфекции может не только незащищённый половой акт). Также часто болезнь связана с изменением гормонального фона, падением иммунитета и др. причинами.
Суть процесса такова: каждая женщина, достигшая половозрелого возраста, имеет уникальный состав микрофлоры. Он непостоянен — биофлору формируют различные факторы, в том числе овуляция, ОРВИ, стресс, приём гормональных контрацептивов, ношение облегающих брюк из плотной ткани и пр. Все эти процессы вызывают изменение условий, необходимых для жизнедеятельности тех или иных бактерий. Например, при ношении синтетических трусиков, прекращается доступ воздуха к половым органам, а температура воздуха и влажность увеличиваются. В итоге погибают анаэробные (нуждающиеся в воздухе) полезные бактерии, а такие, как кандида стремительно развиваются.
Получить молочницу за час нахождения во влажном купальнике на солнце — плевое дело.
В микрофлоре здоровой женщины преобладают полезные молочнокислые бактерии (лакто-, бифидобактерии). Когда количественный и качественный состав микрофлоры сдвигается, полезные бактерии уступают место болезнетворным анаэробным (способным жить при отсутствии кислорода) и факультативно-анаэробным (на которые кислород не оказывает разрушительного воздействия).
Естественный уровень кислотности 3.8-4.2 рН возрастает, в связи с чем молочнокислые бактерии гибнут (распадаются), выделяя аммиак. Вот почему для вагинита и вагиноза характерен неприятный запах выделений.
Кольпит (вагинит) чаще всего возникает на фоне заражения ЗППП. Это его отличает от вагиноза и молочницы. Кандидоз (молочница) возникает и без вступления в сексуальные отношения. Его вполне можно подцепить в бассейне или бане, если сесть на скамью, не подстелив полотенце. Молочница проявляет себя при ношении неопреновых шорт во время занятий фитнесом, облегающих брюк из плотной ткани, занятиях спортом в непредназначенной для этого одежды. Это заболевание обостряется в подростковом возрасте, когда происходят бурные гормональные изменения. Редко когда кандидоз передаётся непосредственно половым путём.
Особенности вагиноза и его отличие от вагинита и молочницы
Вагиноз встречается у молодых и неопытных девушек, которые только вступили в сексуальные отношения. Причин для этого несколько: может возникнуть аллергия на латекс, влагалище может быть травмировано во время полового акта, потому что из-за чувства страха и новизны вырабатывает недостаточно смазки и т.д. Встречается вагиноз и тех, кто ещё не вступал в половые отношения.
Отличие вагиноза от молочницы и вагинита в том, что при вагинозе не воспаляются влагалищные стенки. В остальном пути заражения у вагинита, вагиноза и молочницы примерно одинаковые:
- Агрессивная гигиена едкими средствами — мылом, растворами (бактерии кишечника переносятся от ануса во влагалище, при спринцевании вымывается полезная микрофлора).
- Отсутствие нормальной гигиены (бактерии скапливаются в вульве , вызывая воспаление).
- Неконтролируемый приём антибиотиков (антибиотики унничтожают все без разбора, в том числе и полезную флору, меняют состав микрофлоры).
- Гормональные сбои. Низкий уровень одного из гормонов негативно влияет на структуру слизистой — она истончается, ослабевают её защитные функции. Вагиноз у беременных по этой причине наблюдается очень часто.
- Частая смена половых партнёров, незащищённый секс — это обмен микрофлорой, причём не всегда благоприятной.
- Диарея и понос — 1/2 пациенток с вагинозом страдает расстройством желудка.
- Местная аллергия — иногда изменение бактериального фона происходит как реакция на тампон, прокладку, синтетическое бельё.
- Использование гормональных средств контрацепции или внутриматочной спирали с самостоятельным подбором. Гормоны должны выписываться на основании результатов анализов на половые гормоны.
- Воспаление мочеполовой системы — молочница — спутница миомы матки, вагиноз — цистита.
- Сахарный диабет (при диабете нарушается выработка гликогена, которым питаются молочнокислые бактерии)
Состав мазка на микрофлору: норма и патология
Чтобы выявить состав флоры, нужно сдать мазок у гинеколога. Мазок на флору берётся из уретры (U), с шейки матки (C) и стенки влагалища (V).
У здоровой женщины состав микрофлоры будет выглядеть так:
- Плоский эпителий. Если он выстилает стенки влагалища пластами, это говорит о вагините, потому что в норме клеток плоского эпителия должно быть в единичных цифрах. Если клеток плоского эпителия нет вообще, это указывает на атрофический вагинит.
- Лейкоциты. Они призваны обезвреживать возбудителя инфекции, поэтому характерны для воспаления. Лейкоциты отсутствуют только при вагинозе.
- Грамположительные палочки (окрашивающиеся в синий цвет во время теста Грамма). Это лактобактерии и палочки Дедерлейна, поддерживающие оптимальный щелочной баланс во влагалище. Они питаются гликогеном — полисахарид, дающий жизнь полезным микроорганизмам. При распаде гликогена образуется молочная кислота, которая не даёт размножаться болезнетворным бактериям. При снижении иммунитета грамположительные палочки снижаются в количественном соотношении и не в состоянии оказывать сопротивление инфекциям. Чем больше грамположительных палочек в составе — тем лучше.
- Слизь. Она нужна для поддержания влажной среды слизистой поверхности влагалища. Слизь выделяют железы канала шейки матки. В норме объём выделяемой слизи равен количеству впитываемой (примерно 5 мл), и увеличение нормы говорит о воспалении шейки матки.
- Ключевые клетки. Это клетка плоского эпителия, окружённая бактериями. Такое случается только при нарушении микрофлоры влагалища.
Сравнительный анализ результатов мазка на микрофлору из влагалища
Показатель | норма | вагиноз | вагинит | кандидоз |
лейкоциты | 0-10 | 8-10 | более 30 | 5-100 |
плоский эпителий | 5-10 | 5-10 | 25-40 | |
гонококки | нет | есть | большое количество (при гонорейном вагините) | есть |
ключевые клетки | нет | есть | много клеток, окружённых гарднереллами | есть |
дрожжи | нет | есть | есть | свыше 104 КОЕ/мл |
слизь | умеренно | выше нормы | большое количество | есть |
микрофлора | палочки Дедерлейна | палочки mobiluncus curtisii, Gardnerella vaginalis | низкое количество лактобактерий | Candida albicans |
рН | 3,5-4,5 | 5-6,5 | 4-6 | 4-5 |
Чем опасны вагиноз, вагинит и кандидоз
Все три патологии очень неприятно протекают и наносят серьезный урон здоровью женщины.
Вагиноз. Несмотря на то, что бактериальный вагиноз не вызывает воспаления, он таит в себе серьезную опасность, которая обязательно даст о себе знать при планировании беременности. Женщине нужно обязательно вылечиться от бактериального вагиноза, иначе она не сможет забеременеть или нормально выносить малыша. Ключевая клетка, в момент продвижения сперматозоида к яйцеклетке, легко передает с ним инфекцию. Воспаленные репродуктивные органы — не место для нормальной беременности. И если зачатие даже произошло, патогены проникнут в плаценту или околоплодные воды. Это спровоцирует выкидыш на ранних сроках либо преждевременные роды в 3-м семестре. Малыш, мать которого во время беременности страдала вагинозом, рождается с врожденными инфекциями, пневмонией, энцефалитом и пр.
Вагиноз и вагинит. Многие ученые утверждают, что эти заболевания косвенно провоцируют онкологию — рак половых органов. Давно известно, что слабая микрофлора — лучшая среда для развития герпеса и ВПЧ. Они в свою очередь расшатывают иммунную систему организма. Активно развиваясь, вирусы выделяют канцерогенный белок, который накапливается и провоцирует развитие рака.
Вагинит. Эта болезнь, перешедшая в хроническую форму, также является причиной бесплодия. Имея воспалительную природу, вагинит охватывает шейку матки, а от неё и сам орган. Поражая слизистую поверхность, вагинит вызывает развитие эндометрита (воспаления эндометрия), спайки фаллопиевых труб, воспаления мочевого пузыря и пр. При зачатии вагинит мешает нормальному прикреплению эмбриона к эндометрию. Это не дает плоду нормально развиваться, вызывая различные патологии развития и преждевременные роды.
Кандидоз (молочница). Грибок не влияет на репродуктивную систему и, в отличие от вагинита и вагиноза, к бесплодию напрямую не ведёт. Но ослабляя общую флору, кандида создает великолепные условия для развития самых опасных патогенов. Кроме этого, частые рецидивы молочницы говорят о том, что в организме имеются неполадки. Возможно, кандидоз спровоцирован миомой матки или кистой яичника, вялотекущей пневмонией или гипергликемией. А что уж говорить о состоянии женщины во время обострения молочницы — о личной жизни в эти дни можно забыть.
Лечение вагиноза, вагинита и кандидоза
Лечить или не лечить эти заболевания — решать только вам. Все три патологии могут долго не давать неприятных признаков и женщина вполне может смириться с положением дел. Ещё один вариант — заняться самолечением, что, как известно, однозначно ни к чему хорошему не приведет.
Лечение всех трёх заболеваний проводится антисептиками в виде свечей, таблеток или мазей. Оно назначается исключительно врачом, и подбирается согласно индивидуальным показаниям.
Если вы все-таки приняли правильное решение и выбрали лечение у гинеколога — приходите в клинику Диана в СПБ. У нас можно недорого сдать анализы и вылечиться от любого гинекологического заболевания.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник

