Воспаление вен после наркоза
После капельницы или уколов вены нередко воспаляются.
Каковы причины такого явления и что нужно делать?
Воспалительный процесс, возникающий в венах после капельницы и инъекций, называется флебит.
Он возникает вследствие попадания внутрь вены раздражающего вещества, травматического воздействия на венозные стенки, а также на фоне сопутствующих болезней и инфекций.
Постинъекционный и постинфузионный флебит является осложнением внутривенного вмешательства и проявляется данным воспалительным процессом.
Очаг воспаления, как правило, охватывает разные области сосудистой стенки, и в зависимости от этого различаются виды флебита: перифлебит, эндофлебит и панфлебит.
Причины возникновения флебита
Причиной возникновения постинъекционного и постинфузионного флебита является неправильное введение лекарственного средства в вену.
Степень и характер воспаления зависят от определенных факторов:
- материал, из которого сделан катетер;
- диаметр и длина иглы;
- длительность нахождения иглы в вене;
- концентрация и объем вводимого раствора;
- тщательность соблюдения санитарных норм.
Катетер провоцирует проникновение инфекции, из-за чего болезнь отягощается и требует безотлагательного применения лечебных действий.
Причиной возникновения флебита может быть гипертоническая концентрация вливаемых с помощью капельницы веществ, раздражающих сосудистые стенки. Риск развития подобного осложнения повышается при введении некоторых растворов с большой скоростью – доксициклина гидрохлорида, 40%-го раствора глюкозы, хлористого кальция или калия и пр.
После капельницы или инъекции часто бывает спазм – сужение просвета вены и развитие воспаления вследствие нарушения работы нервных окончаний. В результате замедления кровотока может образоваться тромб.
Флебит может развиться при внестационарных вмешательствах – например, при купировании запоя с помощью капельницы в домашних условиях, а также во время проведения срочных мероприятий при попытке суицида или у наркоманов после введения агрессивного наркотического средства.
Что делать при возникновении флебита?
Методика лечения постинъекционного флебита представляет собой, как правило, консервативную терапию, включающую в себя следующие мероприятия.
- Применение нестероидных противовоспалительных препаратов – например, Ибупрофен, Нимесулин.
- Антибактериальная терапия при помощи эндолимфатического введения.
- Применение антикоагулянтов.
- Лечение наружными средствами – повязки с препаратами серебра.
В не тяжелых случаях требуется лишь купирование боли и снятие воспаления. При более обширном процессе и тяжелом течении флебита (при присоединении бактериальной инфекции) применяется комплексная терапия.
На место возникновения воспаления наносятся мази с содержанием гепарина и троксевазина, уменьшающие воспаление и улучшающие венозную проходимость. Для профилактики тромбообразования применяют трентал и другие современные медикаменты.
Ее целью являются борьба с гипертонусом сосудистых стенок и их спазмированием, купирование воспаления, усиление венозного кровотока и снижение вязкости крови, также снятие отеков, улучшение циркуляции лимфы, борьба с тромбообразованием. Для этого используются нестероидные противовоспалительные средства – наружно и перорально.
Народные советы:
Очень хорошо помогают спиртовые компрессы. Просто берем ватку, смачиваем в спирте, добавляем немного вазелина, накладываем на больное место и сверху — повязка.
Достаточно хорошо, как ни странно, снимает воспаление и болевой синдром и при тромбофлебите, и при флебите банальная йодная сетка. Современная фармакология не может объяснить, почему это происходит, но факт остается фактом.
Для снятия воспаления также можно накладывать по ходу вены компрессы с перемолотой в муку гречневой крупой.
Хорошо зарекомендовали себя при лечении флебита травяные сборы.
Измельчите и смешайте по 50 г трав лабазника, репешка и чабреца, листьев брусники, корня девясила, цветков календулы и плодов каштана конского. 2 ст. ложки сбора залейте 500 мл кипятка, ночь настаивайте в термосе и принимайте по 1/3 стакана 3 раза в день до еды. Курс лечения — 1,5-2 месяца.
Источник
В отношении медикаментозного лечения в народе давно бытует мнение, что «одно лечим, другое калечим». И это действительно так, поскольку большинство лекарств имеют ряд побочных эффектов, пагубно влияющих на здоровье. Даже, на первый взгляд, безобидное внутривенное введение лекарственных средств способно привести к воспалению вен. Данный воспалительный процесс носит название постинъекционный флебит. Рассмотрим подробнее, что представляет собой патология, по какой причине воспаляются вены и какие терапевтические методы наиболее эффективны.
Постинъекционное воспаление вен: что это
Постинъекционный, или постинфузионный, флебит — это воспаление венозных стенок, являющееся осложнением внутривенной инъекции или инфузии.

Среди всех разновидностей сосудистой патологии постинъекционный флебит признан самой распространенной формой.
Введение лекарственного средства через вену вызывает спазм сосудов, провоцируя сужение венозного просвета, а также проникновение инфекции, и приводит к воспалению стенок вены. Этот процесс сопровождается значительным замедлением кровообращения, ухудшением химических показателей состава крови, истончением тканей сосудистых стенок, формированием застойных явлений, обнаружением в плазме возбудителей инфекции. Все это увеличивает риск появления кровяных сгустков, приводя к серьезному осложнению флебита – тромбофлебиту.
Для флебита, вызванного инфузией, характерны следующие виды:
- перифлебит — воспаление подкожных тканей в месте повреждения сосуда;
- панфлебит — поражение всех венозных слоев;
- эндофлебит — патологическое изменение внутренней сосудистой оболочки.
Обычно воспаление вен после инъекции локализуется на руках или нижней части ног, однако флебит может развиться на любом участке тела.
Причины воспаления стенок сосудов
Постинъекционный флебит образуется вследствие повреждения вены при внутривенном уколе или катетером, устанавливаемом для проведения инфузий.
Риск развития флебита зависит от множества факторов. Основными среди них являются следующие:
- размер (длина и диаметр) иглы, через которую вводили лекарство;
- использование низкокачественного сырья для изготовления катетера, шприцов;
- установка прибора (катетера) на длительное время;
- несоблюдение санитарных ном при проведении процедуры;
- игнорирование асептических правил;
- неправильно рассчитанная доза и высокая концентрация вводимого лекарственного средства;
- попадание инфекции (кандиды, стрептококки, стафилококки) из-за несоблюдения стерильности.
Кроме того, флебит вены на руке может быть вызван очень быстрым введением лекарственного препарата (особенно растворов кальция/калия хлорида, глюкозы, доксициклина гидрохлорида) или слишком концентрированного вещества.
После катетера, долгое время находящегося в вене, часты случаи попадания инфекции, что еще больше осложняет воспаление и течение флебита.
Согласно статистике развитие флебита на руке чаще всего спровоцировано самостоятельной установкой капельниц дома (при выведении пациентов из запоя, игнорировании стационарного лечения, во время срочной неотложной помощи и др.). В группе риска также находятся люди с наркотической зависимостью, очень часто делающие инъекции в местах, далеких от стерильности. В таких случаях процесс воспаления обычно начинается с поражения внутреннего слоя сосуда (эндофлебита) с дальнейшим прогрессированием патологии.
Как проявляет себя патология
Флебит после капельницы или катетеризации вен заявляет о себе в течение суток после осуществления процедуры и сопровождается следующими симптомами венозного воспаления:
- утолщение за счет скопления крови в месте укола и выпячивание вены наружу (проявляется через 2-3 часа после инъекции;
- боль при движении конечности;
- одеревенение (уплотнение) мягких тканей, обнаруживаемое при пальпации;
- появление резкой пульсирующей боли, отдающей в пальцы, плечо, бедро (в зависимости от того, куда делали уколы);
- отечность и припухлость области инъекции (появляется спустя несколько часов);
- покраснение пораженного места спустя 24 часа, в последующем – появление бордового оттенка и посинение;
- возрастание отечности на 2 сутки, опухание пораженной области, включая окружающие ткани.
Игнорирование выше указанных симптомов флебита приводит к тому, что на 3-4 сутки конечность перестанет сгибаться/разгибаться в коленном/локтевом суставе, развивается гиперемия и инфильтрация сосудистых стенок, увеличивается температура тела (спустя некоторое время может достичь 39-40°С).
В дальнейшем признаки венозного воспаления только усиливаются:
- воспаляются лимфатические узлы в области подмышек и локтей;
- образуется нагноение стенок сосудов, поражая близлежащие артерии.
При такой запущенной стадии флебита назначается операция по иссечению гноя.
Кроме того, постинфузионный флебит протекает на фоне общего недомогания, заметного снижения физической активности, ярко выраженного болевого синдрома.
Диагностические методы
При обнаружении выше указанных симптомов флебита стоит сразу же обратиться в лечебное учреждение. Лечением сосудистых патологий занимается врач флеболог.
Опытный специалист при тщательном визуальном осмотре, на основании жалоб пациента и наличия ярко выраженных признаков постинъекционного флебита сможет поставить диагноз.
Однако для установления точного диагноза при венозном воспалении (часто флебит путают с флегмоной конечностей) необходимы дополнительные обследования:
- общий анализ крови и мочи;
- исследование крови на свертываемость;
- рентгенография и УЗИ пораженного участка.
Выяснение полной клинической картины флебита поможет специалисту назначить своевременное и грамотное лечение, а пациенту избежать тяжелых осложнений венозного воспаления.
Способы лечения флебита
Лечение постинъекционного флебита в основном проводится с помощью консервативной терапии, однако в сложных случаях прибегают к более радикальным способам — хирургическому вмешательству.
Выбор метода лечения при флебите напрямую зависит от того, сколько времени прошло с момента обнаружения первых признаков венозного воспаления. Если пациент обратился ко врачу на 1-3 сутки с начала развития флебита, применяется медикаментозный способ лечения.
Во избежание осложнений воспаления венозных стенок (флегмоны/тромбоэмболии) лечение постинфузионного флебита проводится в условиях стационара под обязательным контролем сосудистого хирурга, особенно если обнаруживается острый период болезни.
Консервативное лечение при флебите назначается с целью антибактериальной обработки и дезинтоксикации пораженного места, а также купирования очага воспаления, усиления циркуляции крови и восстановления венозных стенок.
Для лечения постинъекционного флебита назначаются лекарственные препараты:
- нестероидные противовоспалительные средства — Ибупрофен, Бутадион, Нимесил и т.п.;
- ангиопротекторы, укрепляющие сосуды и усиливающие кровоток – Троксевазин, Гепарин;
- антикоагулянты непрямого действия для уменьшения вязкости крови и предотвращения образования тромбов — Аспекард, Варфарин;
- фибринолитики для растворения кровяных сгустков (при осложненном течении) – Урокиназа, Стрептокиназа;
- антибактериальные препараты — сульфаниламиды, тетрациклины, макролиды – для исключения риска заражения крови.
Лечение флебита с помощью выше обозначенных лекарственных средств осуществляется с помощью таблеток, препаратов местного применения (мазей/гелей/кремов), а также внутримышечных и внутривенных инъекций.
Если очень сильное воспаление при флебите, то прибегают к эндолимфатическому введению иглы катетера для ускорения лечебного действия препаратов.
В качестве местных лекарств для устранения флебита практикуют марлевые повязки с раствором серебра, гепариновой мазью, полуспиртовых компрессов.
При раннем обращении по пациента (на 1-2 сутки) по поводу флебита часто назначают физиотерапевтические процедуры. Однако при усилении воспаления вен (обычно на 3 сутки) гипертермические процедуры строго противопоказаны. Разрешается прикладывание холода на область повреждения.
При неэффективности медикаментозного лечения при флебите прибегают к хирургическому методу. Это происходит, когда пораженная область еще больше воспаляется, начинается нагноение и формирование кровяных сгустков. Операция при флебите вен на руках выполняется в стационаре при местном обезболивании и сводится к удалению образовавшихся гнойников. Восстановительный период после подобной манипуляции длится около 2-3 недель.
Врачи рекомендуют на второй день после операции обматывать конечность эластичным бинтом, а также обеспечить покой и класть на возвышение пораженную руку (ногу).
Обратите внимание, что если сделан хирургический надрез, то физиотерапевтические процедуры для лечения воспаления вен на руках запрещены.
Игнорирование лечения постинфузионного флебита или самолечение недопустимо, так как возможно осложнение процесса воспаления, угрожающее смертью пациента.
Народные способы лечения
Для ускорения процесса выздоровления при постинъекционном флебите часто используют средства нетрадиционной медицины — мази и компрессы на основе компонентов растительного происхождения. Однако лечение воспаления сосудистых стенок можно осуществлять только после консультации с врачом и тестирования на отсутствие аллергической реакции.
Предлагаем воспользоваться самыми эффективными рецептами, купирующими венозное воспаление:
- Медовый компресс. Смажьте жидким медом область воспаления и обмотайте натуральной тканью (лен, ситец).
- Прикладывание капустного листа. Тщательно вымытый и ошпаренный кипятком капустный лист сомните, намажьте медом и приложите к месту воспаления. Зафиксируйте бинтом.
- Отвар из свекольной ботвы хорошо снимает воспаление. 50 г высушенного листа красной свеклы залейте 1 л кипящей воды. Дайте настояться в течение часа. Принимайте по утрам на голодный желудок по 150 мл настоя.
- Отвар из листьев смородины или рябины. Заваренное выше указанным способом сырье принимайте при венозном воспалении 2-3 раза в день по 100 мл.
Обратите внимание, что средства народной медицины при воспалении сосудистых стенок после инъекции являются дополнительными мерами профилактики и не способны заменить основное лечение флебита с помощью лекарственных препаратов.
Профилактические меры
От постинъекционной формы флебита не застрахован ни один пациент. Поэтому каждый человек должен ответственно относиться к состоянию своего здоровья и вести здоровый образ жизни.
Что делать, чтобы избежать образования флебита. Для профилактики сосудистых воспалений врачи рекомендуют следующие мероприятия:
- регулярные прогулки на свежем воздухе в любое время года;
- отказ от вредных привычек;
- ежедневные физические нагрузки (пробежки, гимнастические элементы, аэробная и кардионагрузка);
- соблюдение принципов правильного питания;
- исключение из рациона жирной, соленой, острой пищи;
- соблюдение режима дня (обязателен полноценный отдых и сон).
Если вы проходите лечение с применением внутривенных уколов и капельниц, смазывайте место введения иглы венотониками (Венорутон, Троксевазин и др.) для профилактики воспаления сосудистых стенок.
Помните о том, что флебит не прощает легкомысленного отношения. Поэтому при подозрении на венозное воспаление, сразу обращайтесь за помощью к специалистам. Вовремя принятые меры по устранению флебита гарантируют полное выздоровление.
Источник
День добрый
Подскажите пожалуйста,что делать в моем случае,к какому врачу обращаться(да и надо ли?)
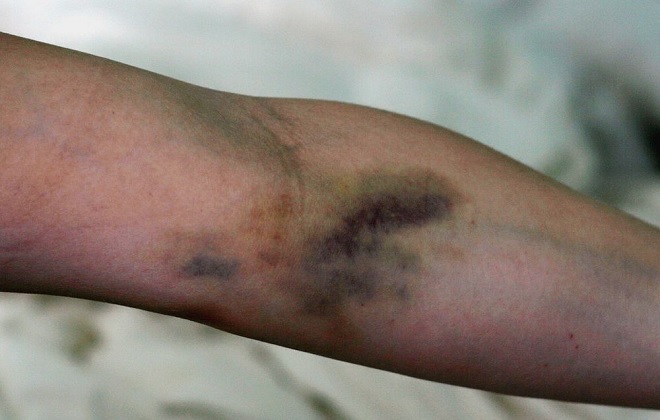
Вчера мне сделали гистроскопию под общим наркозом
При установки катетера в районе кисти,по-моему попали «куда надо» не сразу,т.к. прокалывали несколько раз.Когда пошел наркоз,то от места прокола до локтя я почуствовала сильное печение в руке,о коем и успела сообщить медперсоналу до своего отключения.
После того,как от наркоза я отошла ,перед выпиской,мне сняли катетер(под ним оказась сине-красная гематома примерно с 10-копеечную монету) и из прокола тут же сильно пошла кровь.Протерли спиртом несколько раз-с чем и отпустили домой.
Дискомфорта вчера я не чуствовала(только болело в районе гематомы) поскольку проспала весь остаток дня.
Сегодня с утра от места прокола и по-ходу вены(к локтю) я обнаружила сине-красный сдед шириной примерно 1 см и длиной около 10 см,и легкую припухлость.С утра болело(скорее пекло) и тянуло часть руки до локтя,а сейчас перешло уже и на участок от локтя до плеча(и в состоянии покоя , и при пальпации,а особенно при поднятии руки вверх)
По месту операции я пробовала звонить за советом,но там уже рабочий день завершился,врачи будут только в четверг.
Прошу совета и помощи!
Как снять боль и отек и что вообще следует делать в моей ситуации?
Спасибо всем заранее!
Дозвонилась сейчас оперировавшему врачу
он сказал мазать руку Гепариновой мазью,типа ничего страшного 🙁
Как думаете,поможет,или всетки к врачу очно надо бежать?
воспользовавшись рекомендациями,побежала по врачам
в поликлинике хирург в отпуске-отправили в травмапункт
в травмапункте сначала вообще принимать отказались(и даже перенаправляли к терапевту или инфекционисту,мол там у вас наверное инфекция ) ,но потом всетки перенаправили в больничный покой на прием-консультацию с предварительным диагнозом «Постинвекционный флебит»
В больнице было еще веселее-там принимать тоже не хотели(у них карантин ввели,прием только по скорой) но потом всеже хирург меня посмотрел(окинукл взглядом руку в течении пары секунд) и назначил делать компрессы с Йодинолом(1 раз в день и бинтиком замотать)
Сейчас я вернулась домой,но все равно мне что-то неспокойно
Рука болит по-прежнему(хотя уже 2 раза мазала Гепарином) и кажется отекла еще больше 🙁
:bc:
Нужно попасть на осмотр к адекватному хирургу, лучше — к сосудистому. Прогрессирующий отек — нехороший симптом. В идеале нужно сделать ультразвуковое исследование.
До осмотра — руку на косыночную повязку, местно лиотон-1000 2 раза в день и/или средство на основе нестероидных противовспалительных (например, на основе кетопрофена) в том же режиме.
К врачу надо попасть безотлагательно.
уважаемый Евгений Аркадьевич
Подскажите,а пока у меня нет в наличии рекомендуемых Вами лекарств,могу ли я использовать Гепариновую мазь или Йодинол ?
Или они бесполезны?
А в качестве сосудистого хирурга подойдет ли врач-флеболог (я просто в этом вопросе не разбираюсь и к томуже сильно нервничаю сейчас) ?
и на счет узи,какое делать:допплерографическое или дуплексное ?Посмотрела,какие бывают УЗИ на сайтах клиник ,но разницы между ними не поняла.
Еще раз СПАСИБО Вам!
могу ли я использовать Гепариновую мазь или Йодинол ?
иодинол — бессмысленно, гепариновая — аналог предложенного мной «Лиотона», но с меньшей концентрацией гепарина и немного другого типа. Но в принципе — подойдет.
А в качестве сосудистого хирурга подойдет ли врач-флеболог коечно, флеболог подойдет 🙂
и на счет узи,какое делать:допплерографическое или дуплексное ?
только дуплекс
Евгений Аркадьевич,еще раз спасибо Вам!
Все сейчас запишу,и завтра прямо с утра буду обзванивать клиники,на предмет их работы в праздник(вот уж «повезло» мне 🙁 )
И еще:
только сейчас заметила,что от места гематомы сине красного цвета(размер 1х10 см) ,как я раньше и писала,так вот от нее вверх руки (по направлению к сгибу) появилась ярко -красная полоса,такая,как ручеёк.У кисти она шире(2 см),и постепенно,к сгибу локтя,сужается (до примерно 5 мм).И эта полоса уже почти дошла до локтевого сгиба.Кожа под ней печёт и тянет 🙁
До завтра ситуация потерпит,не надо предпринимать ничего экстренного?
Спасибо Вам за быстрые ответы :ax:
К сожалению, я затрудняюсь заочно оценить, насколько срочно надо действовать.
К сожалению, я затрудняюсь заочно оценить, насколько срочно надо действовать.
В таком случае,Вас не затруднит подсказать,где могут работать(и вести прием пациентов) врачи-флебологи по-ночам.
Я даже не могу себе представить,в какого рода медзаведение можно будет обратиться,если вдруг ночью мне резко станет хуже.
Еще раз спасибо Вам!
Все экстренные вопросы решаются через неотложную или скорую помощь.
утренний обзвон работающих клиник показал,что обращаться-то мне в общем и некуда:mad:
Мне все отказали 😡 говорят они занимаются только ногами,а мой случай-только по скорой
Что делать не знаю :confused:
Спасибо огромное всем,кто мне написал ! (в том числе и в личку,извините,но я почему-то не могу вам ответить 🙁 )
Вчера я всетки нашла клинику,где мне сделали дуплекс-узи.Во всяком случае,я просила именно его , и вот протокол исследования:
УЗАС Верхней левой конечности:
ЗАКЛЮЧЕНИЕ
Подмышечные,подшеечные,плечевые ,(слово неразборчево) и лучевые вены слева проходимы на всем протяжении,просвет их свободный,стенки не изменены,кровоток (слово неразборчиво), (слово неразборчиво).
(Слово неразборчиво) подкожная вена проходима.
Латер…(дальше слово неразборчиво) подкожная в области дис…(дальше слово неразборчиво) /3 предплечья :просвет неоднородной эхогенности,при комрессии сжимается неполностью,стенки утолщены,пониженной эхогенности,кровоток снижен.
После этого пошла в этой же клинике к Флебологу,он назначил лиотон-1000 и согревающие компрессы.Сказал,что если через 3-4 дня не станет получше,то погда надо подключать физиотерапию.Полный покой не назначали,сказали только уменьшить нагрузки на руку.
Я немного успокоилась,вот только пока доехали домой,рука еще немного отекла в области гематомы.Но сегодня с утра вроде немного получше(т-т-т!)мазала лиотоном и теперь все время хожу с согревающей повязкой до локтя.
у меня вопросы к Евгению Аркадьевичу (еще раз Вам спасибо,что так помогли мне советами в решении моей проблемы! ) :
Может ли моя ситуация както влиять на работу сердца?
Просто вчера вечером (уже после возвращения из клиники) у меня стало сильно давить слева под лопаткой,отдавало в левую руку и сама рука немного немела.
Проблем вроде раньше не было,да и перед операцией делала ЭКГ-хорошее.
Или это все из-за проблемы с сосудами?
И еще подскажите пожалуйста,какие-то исследования или анализы (например на свертываемость,общий анализ крови и т.д.) имеет смысл делать после лечения,и когда?Не хотелось бы повторения этой ситуации в будущем,как максимально её исключить?
Могли ли на мой случай повлиять принимаемые сейчас мной лекарства:Париет,Тримедат,Персен ?
И еще мне предстоит гастроскопия и надо сдать кровь на биохимию и инфекции перед гастроскопией -это можно делать уже сейчас или стоит немного отложить?
Спасибо.
Я не владею достаточной информацией для ответа на столь частные вопросы. Тромбофлебит у Вас был спровоцирован инъекцией и введением лекарственных средств, ситуация эта ординарна, сама по себе дополнительного обследования не требует.
Я против согревания при острых воспалительных процессах.
Принципы лечения тромбофлебита: холод, покой конечности, местно противовоспалительные и/или средства на основе гепарина, в некоторых случаях можно рассматривать применение антикоагулянтной терапии.
Заключение по УЗИ неперевариваемо. Если хотите — покажите фото заключения, однако большого смысла в этом нет. Следуйте советам врача в реале.
Кровь сдавать можно из другой руки.
спасибо Вам большое за ответ,Евгений Аркадьевич !
Конечно же я понимаю,что дистанционно лечить практически невозможно.
Но тем не менее Ваши ответы очень помогают справиться мне с тяжелой ситуацией и весьма благотворно действуют на нервную систему :rolleyes:
Больше всего в моей ситуации сейчас меня беспокоят боли под лопаткой с левой стороны отдающие в руку.Но если в этом нет ничего страшного(может нервное?) буду ждать,когда само пройдет,и лечиться рекомендуемыми Вами,а также очного флеболога,методами.
Вот разве ,как только я снимаю согревающую повязку,рука у меня тут же начинает тянуть и ныть,даже в состоянии покоя 😡
Фото заключения по узи всетки попробую сейчас выложить.
[Ссылки могут видеть только зарегистрированные и активированные пользователи] ([Ссылки могут видеть только зарегистрированные и активированные пользователи])
Тромбофлебит коснулся только дистальной трети предплечья. Это хорошо. Оснований для волнений не вижу.
Спасибо Вам!
Буду теперь лечиться спокойно и поменьше нервничать :ab:
Насколько я поняла,лечение -дело неспешное и долгое
И снова всем здравствуйте 🙂
На данный момент гематома на левой руке практически сошла,но вену как-бы тянет и чуть печёт все время,поэтому приходится ходить в компрессионном бинте до локтя круглосуточно (с ним заметно легче).И от кисти(там где был вколот наркоз) и примерно до половины расстояния от локтя по ходу вены нащупывается как уплотнение под кожей,хотя визуально кожа там не отличается по цвету .Продолжаю мазать руку Лиатоном и стараюсь не нагружать её.
Поднимаю свою темку очередным возникшим вопросом:
У меня тут возникло осложнение после гистроскопии(а может и не после нее,но не суть) ,и врач прописал ежедневные капельницы.Задача осложняется тем,что «рабочая» у меня только правая рука.
Я не знаю,можно ли уже «использовать » левую?
Это нормально,что рука до сих пор болит,есть ли повод повторно обращаться к флебологу очно?
И еще я никак не могу понять,то ,что случилось-это говорит о том,что у меня впринципе плохие вены ,и не стоит больше ничего колоть в область кисти,или это просто «случайность» и мне не повезло?
Понимаю,что путанно все написала,но надеюсь общий смысл ясен 😀
Всем заранее СПАСИБО БОЛЬШОЕ за ответы!
Особо буду благодарна Евгению Аркадьевичу ,если он ответит мне :ax:
У меня тут возникло осложнение после гистроскопии(а может и не после нее,но не суть) ,и врач прописал ежедневные капельницы.Задача осложняется тем,что «рабочая» у меня только правая рука.
Я не знаю,можно ли уже «использовать » левую?
Мне кажется, что «использовать» левую руку для внутривенных вливаний не стоит. Хотел бы обратить Ваше внимание на необходимость таких вливаний вообще. Мне представляется целесообразным чтобы Вы пояснили, что у Вас за осложнение, какой поставлен диагноз, что назначено и с какой целью. Можеть быть эти капельницы и не столь необходимы?
Это нормально,что рука до сих пор болит,есть ли повод повторно обращаться к флебологу очно?
Ненормально. Не уверен, что с этим можно что-то быстро сделать, не уверен, что это в компетенции флеболога, но факт сохраняющихся болей — повод повторно проконсультироваться очно.
И еще я никак не могу понять,то ,что случилось-это говорит о том,что у меня впринципе плохие вены ,и не стоит больше ничего колоть в область кисти,или это просто «случайность» и мне не повезло?
Вены не созданы для капельниц. Любое насилие над веной может привести к тромбофлебиту. Вероятность этого невысока, но время от времени реализуется. Считайте, что Вам не повезло. Делать из этого глобальные выводы не стоит.
Евгений Аркадьевич ,и еще раз спасибо Вам!
Осложнение (уж не знаю после ли гистероскопии,но сказали,что возможно и после неё,а так просто упал иммунитет 😡 ) это какоето левостороннее воспаление в области промежности ,очень болезненное при пальпации.Воспаляться начало в субботу вечером (мне опять «повезло» 🙁 ) ,как средство «протянуть до понедельника» прикладывала компрессы с левомеколем.Температура все время нормальная,иногда даже было 35.8-35.9.В понедельник поехала к врачу,и в метро уже поняла,что даже сидеть не могу-больно.
Сначала думали бартоленит,но после осмотра гиниколог (сам врач- оперирующий гиниколог-эндокринолог) его исключила,сказала вообще это не гиникология,возможно даже воспаление надкосницы или мягких тканей 😮
Поскольку желудок у меня потравлен в ходе лечения гормонами нещадно-я заработала рефлюкс и сначала сидела на Омезе,а теперь на Париете (все в ожидании возможности сделать гастроскопию,найдя «просвет» в остальном своем лечении).Подробно моя история тут
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
но там все гиникологически и видимо настолько подробно,что никто не ответил,и я прекратила писать.
В общем,врач сказал,что таблетки мне пить в моей ситуации крайне нежелательно,поэтому назначил (все курсом на 5 дней) :
-капельницы с метронидазолом ежедневно
-свечи Индометацин-100 2 раза в сутки ректально
-ежедневно на-ночь тампоны с Мазью Вишневского вагинально.
На данный момент сидеть мне уже не так больно,но сильного улучшения пока нет.Что делать дальше я не знаю,пока жду хоть какихто результатов от лечения.
А на счет болей в левой руке-это сейчас скорей не боли,а как бы чуство натяжения.Мне немного дискомфортно и я чуствую лебя лучше в компрессионном бинте(тогда я вообще забываю про свою проблему).
И как долго можно еще мазаться Лиотоном?
По-возможности постараюсь показаться флебологу очно еще раз,но пока что мои проблемы переместились в другую область 🙁
Спасибо.
Я Вашу тему в непрофильном для меня разделе не осилил.
В общем,врач сказал,что таблетки мне пить в моей ситуации крайне нежелательно,поэтому назначил (все курсом на 5 дней) :
-капельницы с метронидазолом ежедневно
-свечи Индометацин-100 2 раза в сутки ректально
-ежедневно на-ночь тампоны с Мазью Вишневского вагинально.
Тем не менее вышенаписанное кажется во многом сомнительным. Нет желания проконсультироваться у проктолога или хирурга в другом учреждении?
Тем не менее вышенаписанное кажется во многом сомнительным. Нет желания проконсультироваться у проктолога или хирурга в другом учреждении?
Евгений Аркадьевич ,спасибо Вам за поддержку!
Всетаки у меня оказался острый левосторонний бартоленит 🙁
Абцесс сам вскрылся в среду днем,теперь я прикладываю компрессы с левомеколем.Сказали,что именно выписаное лечение помогло самовскрытию,и,что если бы до конца недели не помогло,то пришлось бы вскрывать хирургически 🙁
Для меня еще очень важно именно Ваше мнение вот по какому вопросу:
Мне назначили в качестве продолжения лечения бартоленита (к тому же особо подчеркнули,что и для вен это будет весьма полезно) лечение прибором ВЛОК ( внутривенное лазерное облучение крови).Как вы относитесь к этой процедуре и считаете ли ее целесообразной?
Что-то я вся в сомнениях..
Спасибо!
Я Вашу тему в непрофильном для меня разделе не осилил.
Да эту тему никто не может осилить,даже мои лечащие врачи 😀 наверно я уж слишком подробно описала ситуацию.
Спасибо Вам,что всетки посмотрели :ax:
Мне назначили в качестве продолжения лечения бартоленита (к тому же особо подчеркнули,что и для вен это будет весьма полезно) лечение прибором ВЛОК ( внутривенное лазерное облучение крови).Как вы относитесь к этой процедуре и считаете ли ее целесообразной?
Считаю это фикцией.
Не могу, также, нормально воспринимать лечение в виде «прикладывания компрессов с левомеколем». При самопроизвольном вскрытии абсцесса отток редко бывает адекватным — надо под местной анестезией создавать нармальные условия для очищения раны, проводить ее нормальную санацию. Перевязки, в первое время, в таком случае должен делать врач, причем, иногда, ежедневно.
И еще. «Самовскрытию» помогло не назначенное лечение, а отсутствие правильного лечения хирургом. Если абсцесс вскрылся сам — значит хирург это прозевал.
Я уже высказывал выше мысль о целесообразности дополнительной консультации в другом месте.
Евгений Аркадьевич ,и еще раз благодарю Вас!
Дело в том,что это уже мнение другова врача (оба в платных медцентрах).Третий ,»бесплатный» из местной консультации вообще предложил мне принимать массу «неизвестных науке» общеукрепляющих препаратов-оттуда я вообще сбежала 😀
Про ВЛОК полностью солидарна с Вашим мнением,хоть я и не врач.Почитала про него информацию в интернете ,и сразу закрались сомнения.
.. надо под местной анестезией создавать нармальные условия для очищения раны, проводить ее нормальную санацию. Перевязки, в первое время, в таком случае должен делать врач, причем, иногда, ежедневно…
то есть ,Вы считаете,что несмотря на самовскрытие ,целесообразно все равно вскрывать и санировать?
Насколько я поняла,мне со временем все равно предстоит операция( и чем раньше,тем лучше) по удалению(выщелушиванию) бартолиновой железы.Так как,как утверждает большинство врачей,если эта железа воспаляется хоть раз(а у меня уже повторно 🙁 и все на фоне хирургических вмешательств) ,то надо удалять :sorry:
Простите, ничего не могу рекомендовать заочно в Вашем случае. Обычно санация очага через свищ от самопроизвольного вскрытия абсцесса не может быть адекватной.
Евгений Аркадьевич,спасибо!:ax:
Я поняла,что мне стоит со своими вопросами перемещаться уже в профильную темку по гиникологии.
По теме: левая рука у меня как будто уже пришла в норму.Хотела еще поинтересоваться:если вдруг возникнет необходимость наркоза(в ввиду сложившейся ситуации) или внутривенных вливаний или т.п. ,то через какое время можно ужу «пользоваться» венами на конечности,перенесшей тромбофлебит?
И имеет ли смысл делать какие либо исследование( какие и через сколько времени),чтоб убедиться,что ситуация с венами на руке нормализовалась?
Поскольку «болящая» конечность у меня выглядит уже вполне пристойно(опухлость прошла и гематомы тоже,только иногда немного «потягивает») ,то медперсонал так и стремиться задействовать эту мою руку во всяких манипуляциях,а я пока не даюсь.:D
Спасибо Вам за все еще раз! :ax:
через какое время можно ужу «пользоваться» венами на конечности,перенесшей тромбофлебит?
неизвестно
имеет ли смысл делать какие либо исследование( какие и через сколько времени),чтоб убедиться,что ситуация с венами на руке нормализовалась?
нет
неизвестно
очень жалко,что нельзя никак это проверить и предупредить 🙁
Спасибо Вам БОЛЬШОЕ!
игровые автоматы бесплатно
Источник
