Воспаление в периапикальных тканях
Периапикальный абсцесс – ограниченное скопление гнойного экссудата в тканях вокруг верхушечной трети корня зуба. Пациенты жалуются на возникновение тупой выраженной боли в участке причинного зуба, нарастание болезненности при откусывании пищи, жевании. В проекции верхушек корней при периапикальном абсцессе выявляют гиперемированную отечную слизистую. Наблюдается флюктуация, вертикальная перкуссия положительная. Диагностика включает сбор жалоб, физикальный осмотр, рентгенографию. Лечение периапикального абсцесса направлено на создание оттока для гнойного экссудата, стерилизацию корневых каналов, восстановление структуры кости, предотвращение развития осложнений.
Общие сведения
Периапикальный абсцесс – осложнение, возникающее при обострении воспалительно-деструктивного процесса в тканях верхушечного периодонта, характеризуется ограниченным скоплением гнойного экссудата. Периапикальный абсцесс с одинаковой частотой встречается как у мужчин, так и у женщин. Основную группу пациентов составляют люди молодого возраста. Богатое кровоснабжение периодонта и хорошо выраженные обменные процессы способствуют острому течению патологии. Чаще периапикальный абсцесс диагностируют в осенне-весенний период. В патологическом очаге обнаруживают пять основных видов микроорганизмов, среди которых лидирующие позиции занимают анаэробные палочки и пептострептококки. В 65% случаев в периапикальном абсцессе выявляют бактерию Prevotella Intermedia.
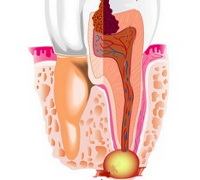
Периапикальный абсцесс
Причины периапикального абсцесса
Периапикальный абсцесс развивается в результате инфицирования корневых каналов при остром периодонтите или в случае обострения хронического деструктивного процесса. К основным причинам воспаления верхушечного периодонта относят травмы, сопровождающиеся разрывом сосудисто-нервного пучка, термический перегрев пульпы в процессе препаровки витальных зубов перед протезированием, токсическое воздействие на пульпу фотополимерных материалов при глубоком кариесе.
Периапикальный абсцесс может возникнуть и вследствие инфицирования тканей периодонта ошурками дентинных канальцев при нарушении протокола эндодонтического лечения, а также в случае неполноценной обтурации каналов постоянным пломбировочным материалом. К предрасполагающим факторам, способствующим развитию периапикального абсцесса, относят переохлаждение и частые инфекционные заболевания, снижающие реактивность организма.
При распаде пульпы наряду с инфильтрацией стенок корневого канала бактериями и их токсинами наблюдается проникновение патогенной микрофлоры за верхушку корня, что приводит к развитию воспаления периодонта. Первыми в патологический очаг устремляются полиморфно-ядерные лейкоциты. Макрофаги связывают бактериальные клетки, активируют систему комплемента, в результате нарушается микроциркуляция, повышается проницаемость сосудов.
Накопление мононуклеарных лимфоцитов и макрофагов приводит к обильному выделению лизосомальных ферментов, катализирующих деятельность остеокластов, что влечет за собой деструкцию периодонта и прилегающих тканей. Лейкоцитарная инфильтрация способствует образованию микроабсцессов, при слиянии которых формируется один гнойник. Гистологическая картина при периапикальном абсцессе представлена участком расплавления тканей, по периферии наблюдается вал, состоящий из нейтрофилов.
Классификация и симптомы периапикального абсцесса
По характеру течения периапикальные абсцессы разделяют на 2 категории:
- Периапикальные абсцессы со свищем. Развиваются в результате длительного течения воспалительно-деструктивного процесса, при этом грануляционная ткань прорастает в костномозговые пространства и слизистую. Возможно образование соустья с кожей, гайморовым синусом, полостью носа, ротовой полостью. Заболевание имеет хроническое течение.
- Периапикальные абсцессы без свища. Возникают вследствие трансканального инфицирования тканей периодонта. Характеризуются выраженной клиникой.
При формировании периапикального абсцесса пациенты жалуются на появление интенсивной тупой пульсирующей боли в участке причинного зуба. Неприятные ощущения усиливаются при жевании. Конфигурация лица при периапикальном абсцессе изменяется за счет образования припухлости. Если абсцесс формируется на верхней челюсти – открывание рта не нарушено. При отсутствии своевременного лечения обострения хронического периодонтита нижних моляров (зубов мудрости) в воспалительный процесс вовлекаются жевательные мышцы, вследствие чего возникает контрактура нижней челюсти. Пациенты указывают на ограничение при открывании рта, болезненность при глотании.
При периапикальном абсцессе на слизистой оболочке ротовой полости в проекции верхушек причинного зуба выявляют болезненную припухлость. Симптом флюктуации положительный. Переходная складка сглажена. Слизистая оболочка гиперемирована. Вертикальная перкуссия резко положительная. Периапикальный абсцесс чаще локализуется со щечной стороны альвеолярного отростка. Если инфекция проникла в периодонт с небных каналов вторых премоляров или моляров, абсцесс обнаруживают на небе.
На жевательной поверхности причинного зуба может быть глубокая кариозная полость или пломба. Зуб изменен в цвете. При периапикальном абсцессе регионарные лимфатические узлы увеличены. Общее состояние нарушено. Пациенты жалуются на недомогание, головную боль, повышение температуры. При периапикальном абсцессе со свищем клиническая картина стертая. Как правило, причинный зуб серого цвета. Вертикальная перкуссия болезненна. Симптом Лукомского положительный. На слизистой выявляют свищ с грануляциями.
Диагностика периапикального абсцесса
Диагностика периапикального абсцесса включает сбор жалоб, составление анамнеза заболевания, физикальное обследование, рентгенографию, ЭОД, термографию. В ходе осмотра стоматолог выявляет асимметрию тканей лица. Слизистая оболочка в проекции причинного зуба при периапикальном абсцессе гиперемированная, болезненная. Наблюдается флюктуация. Вертикальная перкуссия положительная. Причинный зуб при периапикальном абсцессе может быть разрушенным, реставрированным или покрытым коронкой.
В случае наличия кариозной полости зондирование ее стенок и дна при периапикальном абсцессе безболезненно. При вскрытой пульповой камере в корневых каналах определяют путридные массы или пломбировочный материал. При хроническом течении заболевания на слизистой обнаруживают свищевой ход. Симптом Лукомского положительный. Пульповая камера имеет соединение с кариозной полостью. В большинстве случаев причинный зуб ранее лечен. Термопроба при периапикальном абсцессе отрицательная. ЭОД используют для определения витальности пульпы. Значение чувствительности пульпы в пределах от 2 до 20 мкА говорит о ее жизнеспособности, показатель от 20-100 мкА сигнализирует о развитии воспалительного процесса. При периапикальном абсцессе результаты ЭОД находятся на уровне от 100 мкА и выше, что свидетельствует о распаде пульпы с вовлечением в воспалительный процесс тканей периодонта.
Если периапикальный абсцесс сформировался при обострении хронического фиброзного периодонтита, рентгенографически определяют расширение периодонтальной щели в участке верхушечной трети корня. Характерным рентгенологическим признаком хронического гранулематозного периодонтита является участок деструкции костной ткани округлой формы диаметром до 5 мм вокруг верхушки причинного зуба. При образовании периапикального абсцесса на фоне хронического гранулирующего периодонтита на прицельной рентгенограмме выявляют деструктивные изменения в периапикальной зоне с неровными контурами, напоминающими «языки пламени». Может наблюдаться резорбция корней. Периапикальный абсцесс дифференцируют с острым периодонтитом, обострением хронического периодонтита, пародонтальным абсцессом, периоститом, остеомиелитом, нагноением радикулярной кисты. Клинический осмотр проводят стоматолог-терапевт, стоматолог-хирург.
Лечение периапикального абсцесса
Первоочередной задачей при выявлении периапикального абсцесса является обеспечение полноценного оттока для гнойного экссудата. С этой целью врач-стоматолог создает доступ к устьям каналов, удаляет путридные массы, проводит инструментальную и медикаментозную обработку. Зуб остается открытым. При периапикальном абсцессе пациенту назначают содо-солевые гиперосмотические ротовые ванночки, антибактериальные препараты. Далее в стоматологии проводят пробу на «герметизм». Корневые каналы пломбируют временной кальцийсодержащей пастой. Если периапикальный абсцесс возник на фоне острого периодонтита, при отсутствии экссудации корневые каналы обтурируют постоянным пломбировочным материалом. В случае обострения хронического периодонтита пасты на основе гидроксида кальция меняют каждые 3-4 недели в течение первых 4-6 месяцев. При положительной рентгенологической динамике каналы пломбируют.
Часто в лечении периапикального абсцесса используют метод, при котором для предотвращения дополнительной контаминации корневых каналов зуб после первичной эндодонтической обработки закрывают временной пломбой. В корневой канал ставят антисептическую повязку, в состав которой наряду с противомикробным препаратом входит гормональное средство. Для купирования воспаления назначают антибиотики, нестероидные противовоспалительные препараты для приема внутрь. Трансканальное воздействие на патологический очаг осуществляется путем введения кальцийсодержащей пасты в периапикальную зону. Для постоянной обтурации используют гуттаперчевые штифты вместе с силлером.
Дренирование периапикального абсцесса может осуществляться и через разрез мягких тканей. В случае отсутствия патологических деструктивных изменений на рентгенограмме прогноз при периапикальном абсцессе благоприятный. Качественно проведенное эндодонтическое лечение устраняет инфекционный очаг в тканях периодонта. Если периапикальный абсцесс возник при обострении хронического гранулирующего или гранулематозного периодонтита, прогноз во многом зависит от возраста и иммунного статуса организма. При неэффективности консервативной терапии периапикального абсцесса выполняют зубосохраняющие операции (гемисекцию, резекцию верхушки). При нарастании воспалительных явлений зуб подлежит удалению.
Источник
Стоматологии известно великое множество заболеваний, связанных с дентином (твердыми тканями коронки), периодонтом, мягкими тканями и слизистыми оболочками. В некоторых случаях, казалось бы, безобидные недуги переходят в серьезные патологии, чреватые осложнениями или полной потерей зуба.
Одной из таких патологий считается периапикальный абсцесс. Заболевание представляет собой обостренную инфекцию, при которой скапливается ограниченное количество гноя в верхней трети (периапикальной части) корня зуба с нежизнеспособной пульпой. При этом инфекция вместе с гнойным экссудатом распространяется на соседние мягкие ткани через альвеолярные твердые ткани.
Причины возникновения периапикального абсцесса
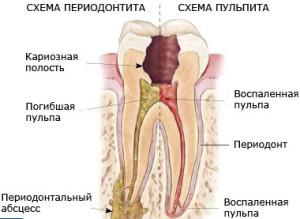 Формирование периапикального абсцесса начинается в пульпарной ткани, которая заполняет полость коронки изнутри. Патогенные бактерии попадают в нее через дырки от кариеса или трещины от механических повреждений. Постепенно бактерии размножаются, инфекционный процесс усугубляется. В результате происходит полное отмирание пульпы, а у инфекции появляется выход на соседние здоровые ткани через поврежденную альвеолярную кость.
Формирование периапикального абсцесса начинается в пульпарной ткани, которая заполняет полость коронки изнутри. Патогенные бактерии попадают в нее через дырки от кариеса или трещины от механических повреждений. Постепенно бактерии размножаются, инфекционный процесс усугубляется. В результате происходит полное отмирание пульпы, а у инфекции появляется выход на соседние здоровые ткани через поврежденную альвеолярную кость.
Инфекция попадает в верхушечную (периапикальную) часть корня зуба, где скапливается определенное количество гноя. В запущенных случаях от абсцесса значительно страдают и мягкие ткани десен.
Основные причины возникновения абсцесса:
- наличие острого периодонтита, при котором инфекция переходит на корневой канал,
- обострение или запущенность имеющегося деструктивного процесса в зубе (небольшое воспаление без должного лечения быстро распространяется на соседние ткани, что позволяет патогенной микрофлоре размножаться),
- травмы, которые привели к трещинам, сколам, а также повредили нервно-сосудистый пучок (в поврежденные участки попадают бактерии и начинают деструктивный процесс),
- последствия некомпетентного стоматологического лечения, при котором доктор перегрел пульпу, повредил дентинные канальцы или неправильно запломбировал глубокий кариес.
Симптомы заболевания и разновидности
Симптомы болезни напрямую зависят от ее разновидности. Различают два вида протекания абсцесса:
- периапикальный абсцесс без свища (острая форма),
- хроническая форма со свищем.
При остром течении болезни симптомы выражены ярко и четко. Плохое самочувствие и сильные боли очень беспокоят человека и вынуждают срочно посетить стоматолога.
Симптомы острой формы (без свища):
- сильная тупая боль, которая увеличивается при надкусывании или жевании,
- ощущение постоянной пульсации (за счет скопления гноя, который оказывает значительное давление),
- переходная складка в области больного зуба сглаживается и уплотняется,
- появляется заметная припухлость мягких тканей, что сказывается на симметрии лица,
- причинный зуб подвижен,
- повышение температуры,
- общая слабость, головная боль,
- могут наблюдаться проблемы с открыванием рта или процессом жевания (если инфекция поразила мускулатуру челюсти),
- увеличение лимфатических узлов.
При хроническом течении болезни симптомы проявляются нечетко и размыто. Боль имеет периодический характер, она более терпима и увеличивается во время еды. Припухлость может отсутствовать, так как гнойный экссудат имеет выход из корневого канала.
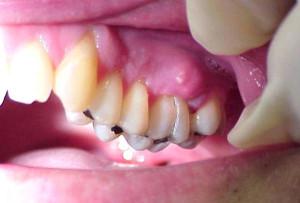 Основной характерный признак хронической формы – наличие отверстия в слизистой оболочке ротовой полости (свища) (рекомендуем прочитать: эффективное лечение зубного свища в домашних условиях). Он появляется при чрезмерном скоплении гноя. Патогенные бактерии и токсины, содержащиеся в экссудате, влияют окружающие здоровые ткани. Постепенно они отмирают и разрушаются, образовывая своеобразный тоннель в ротовую полость, через который выходит гной.
Основной характерный признак хронической формы – наличие отверстия в слизистой оболочке ротовой полости (свища) (рекомендуем прочитать: эффективное лечение зубного свища в домашних условиях). Он появляется при чрезмерном скоплении гноя. Патогенные бактерии и токсины, содержащиеся в экссудате, влияют окружающие здоровые ткани. Постепенно они отмирают и разрушаются, образовывая своеобразный тоннель в ротовую полость, через который выходит гной.
Давление и болевые ощущения при оттоке гноя становятся намного меньше. Тем не менее, хроническое течение патологии очень опасно для здоровья. При отсутствии терапии заражение распространяется на лицевые кости, что вызывает остеомиелит или образование кисты.
Диагностика периапикального абсцесса
Диагностика для подтверждения диагноза должна быть комплексной. Врач проводит первичный осмотр, осуществляет все необходимые манипуляции и пальпации. Затем пациенту проводят дополнительные процедуры.
Необходимые диагностические мероприятия:
- доктор выслушивает жалобы пациента и собирает его анамнез,
- проводит первичный физикальный осмотр, оценивает состояние зубов,
- рентгенография,
- ЭОД (электростимуляция пульпы – болезненное состояние пульпарной ткани требует большей интенсивности тока для получения реакции),
- термопроба.
При осмотре стоматолог обнаруживает:
Способы лечения
Методы лечения болезни зависят от формы ее протекания и запущенности каждого отдельного случая. При значительном инфицировании параллельно с терапией в кабинете стоматолога показан прием антибактериальных препаратов. Иногда специалисты настаивают на удалении больного зуба. После необходимой терапии пациент проходит процедуру протезирования.
ЧИТАЕМ ТАКЖЕ: что можно делать, если после удаления зуба не останавливается кровь?
Первоочередная задача доктора – обеспечить достаточный отток гноя. Для этого очищают полость коронки до периапикальной части корня и устьев каналов при помощи инструментов и медикаментов (антисептических и противовоспалительных). Дренирование также осуществляют путем рассечения мягких тканей в проекции нагноения.
После успешного дренирования проводят противовоспалительное лечение, накладывают кальцийсодержащую пасту или ставят временную пломбу. Когда воспаление полностью проходит, доктор пломбирует каналы. При хронической форме применяют похожую эндодонтическую терапию.
В тяжелых случаях, когда состояние здоровья пациента ухудшается, повышается температура, прибегают к хирургическому вмешательству. Хирург очищает ткани от гноя и удаляет отмершие ткани.
При грамотном и своевременном лечении прогнозы на выздоровление очень хорошие. В основном докторам удается сохранить зуб.
Профилактика заболевания
Профилактические меры:
- тщательная и регулярная гигиена ротовой полости (паста, ополаскиватель и зубная нить),
- регулярная смена зубной щетки,
- правильное сбалансированное питание, минимум сладкого,
- регулярное посещение стоматолога,
- профессиональная чистка дважды в год (удаляется зубной камень и налет).
Ранее уже отмечалось, что патология является осложнением имеющихся стоматологических проблем. Поэтому главная задача профилактики – уберечь себя от развития кариеса и деструктивных воспалительных процессов ротовой полости.
Загрузка…
Источник
Что является основным определяющим фактором для стоматолога при выборе алгоритма вмешательства в ходе эндодонтического лечения: имеющиеся знания, опыт или результаты КЛКТ-анализа? В данной статье описан клинический случай лечения 10-летнего пациента с периапикальной патологией, который подтверждает мысль о том, что эндодонтически пораженные зубы не всегда следует удалять. Даже в случаях корней с очень изогнутой морфологией успешного результата лечения можно достичь, используя специальные никель-титановые файлы.
Хотя клиническая стоматология и богата полученными доказательствами в пользу разных алгоритмов лечения, но в большинстве своих случаев такие доказательства являются весьма низкого качества. В конце концов врачи больше ориентируются на свой собственный опыт. Даже простой клинический случай можно лечить разными методами с достаточно хорошим прогнозом. Обсуждение подобных тематик является весьма распространенным в социальных сетях. Исследование, недавно проведенное в Гентском университете в Бельгии, показало, что стоматологи часто оказываются предвзятыми и совершают ошибки при принятии необходимых клинических решений. Например, в случаях персистирующего и хронического асимптоматического апикального поражения эндодонтист скорее всего предпочтет проведение повторного эндодонтического лечения или же апикальной хирургии, вместо экстракции с последующей имплантацией. Ортопеды и хирурги, наоборот, будут склонятся к последнему алгоритму вмешательства. На самом деле выбор метода лечения должен учитывать пожелания пациента после подписания им информированного согласия относительного того, что он полностью ознакомлен со всеми возможными вариантами реабилитации. В данной статье мы обсудим, как же лучше всего проводить выбор алгоритма лечения при наличие определенного апикального поражения.
Эндодонтическое лечение
Последние данные из Гентского университета и других эпидемиологических исследований показывают, что в 22% случаев врачи выбирают экстракцию как метод лечения периапикального поражения размером более 1 см. Если же размер патологии превышал 1 см – более 50% врачей склонялись к необходимости его удаления. В принципе выбор такой тактики вмешательства логичен: врачи ведь не знают истинной гистологической картины поражения (киста ли это, или же периапикальная гранулема), следовательно, алгоритм лечения базируется на полученных рентгенологических данных. Naïr указывает на то, что провести дифференциальную диагностику между кистозными и некистозными поражениями по данным лишь рентгенограмм попросту невозможно. Аналогично в ходе динамического мониторинга сложно сказать, увеличивается ли поражения после лечения, или наоборот уменьшается.
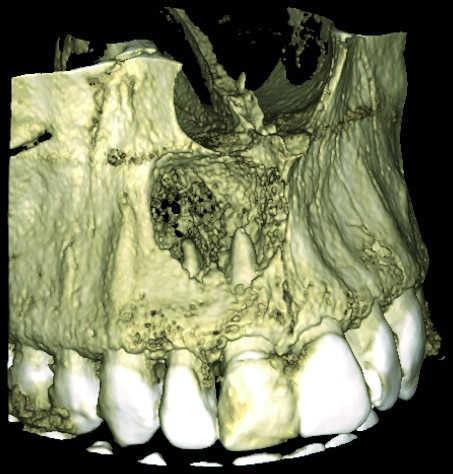
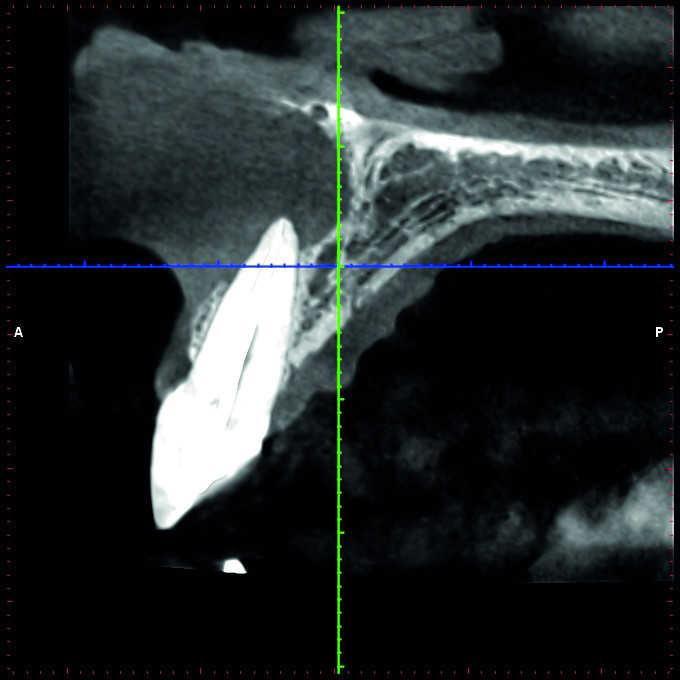
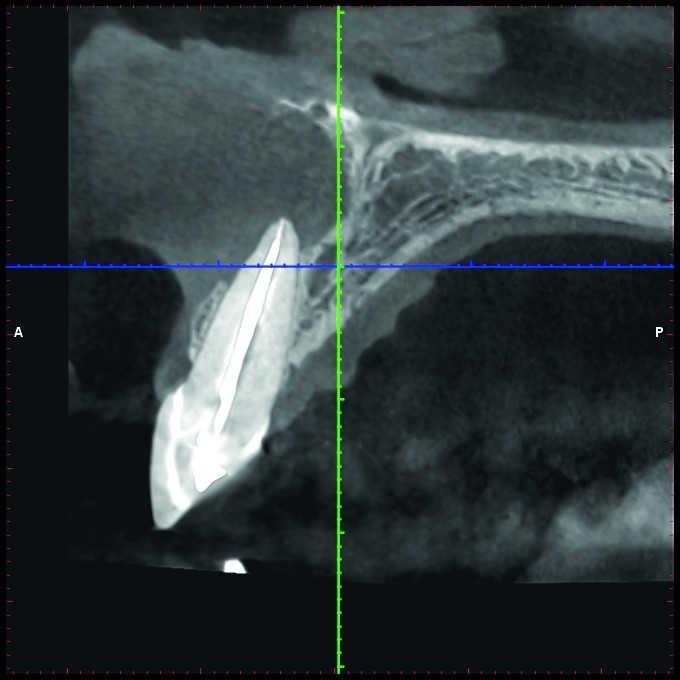
Более того, нужно учитывать ограничения 2-D рентгенограмм в ходе планирования клинического вмешательства. Wu и соавторы показали, что прицельные снимки часто указывают на здоровое состояние области апекса или же ее интенсивное заживление, когда же на самом деле результаты КЛКТ-контроля демонстрируют выраженные признаки апикального периодонтита (фото 1 и 2).
Фото 1. Рентгенограмма с визуализацией эндодонтически пролеченного зуба №11 и чувствительным на холод зуба №12.
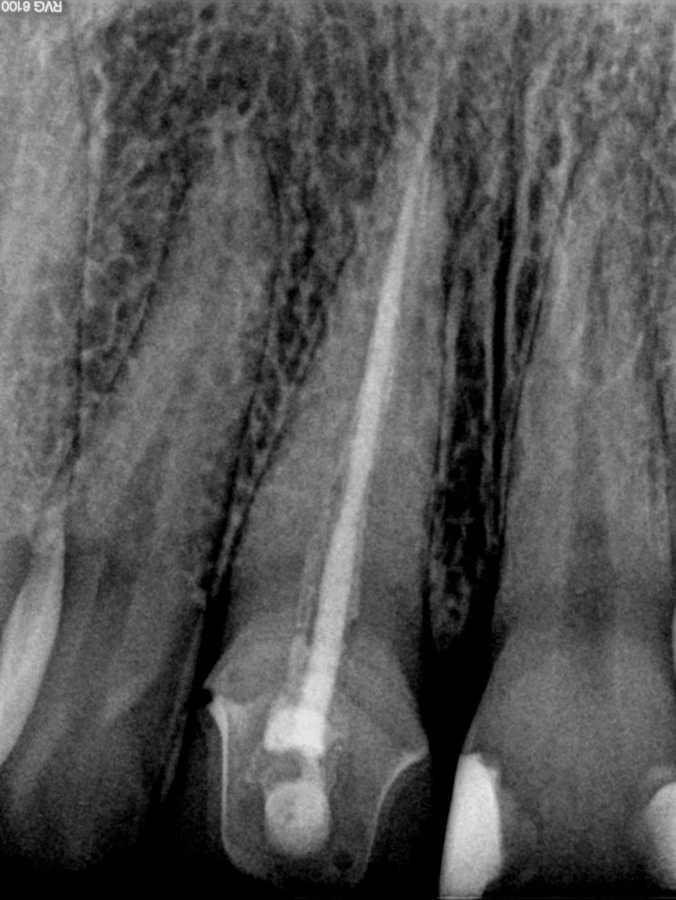
Фото 2. КЛКТ-данные той же исследуемой области, указывающие на наличие огромного апикального дефекта.
Хотя КЛКТ и позволяет более точно определить наличие и размер апикального очага поражения, однако пока проведено недостаточное количество исследований, аргументирующих необходимость КЛКТ-сканирования как стандартного метода диагностики в эндодонтической практике. Morris и коллеги пришли к выводу, что эндодонтическое лечение зубов с дальнейшим выполнением прямых и непрямых реставраций, обеспечивает достижение довольно прогнозированных результатов реабилитации, что, в свою очередь, обосновывает возможность выбора эндолечения как первого варианта выбора.
Размер имеет значение?
В целом, данные литературы говорят о том, что чем больше периапикальное поражение, тем меньше благоприятных условий для его заживления. В принципе все логично: чем больше патологический очаг, тем больше ему потребовалось времени, чтобы вырасти. Чем длительнее развивалась бактериологическая ассоциация, тем больше разных бактерий входит в ее состав, а значит тем сложнее будет вылечить такую патологию. Конечно, надо еще провести ряд дополнительных исследований, но в целом увеличение очага периапикального поражения на каждый миллиметр снижает прогноз успешного лечения на 14 процентов по сравнению с клиническими случаями эндолечения, в которых рентгенологические признаки периапикальной патологии отсутствуют вовсе. Аналогичная тенденция отмечается и в периапиклаьной хирургии: существует негативная корреляция между размером апикального очага и возможностью полного заживления области вмешательства. В ходе проведения ортоградного эндодонтического вмешательства размер апикального участка поражения более 2 мм категоризируется как фактор риска необходимости проведения повторного эндодонтического лечения в будущем. При этом, однако, надо помнить, что размер образования на периапикальных снимках во многом зависит от их качества и угла позиционирования. Хотя ранее считалось, что чем больше периапикальный очаг, тем более вероятна его кистозная структура, однако подобные выводы неаргументированные без дополнительного проведения гистологических исследований. Большие по размеру периапикальные образования характеризуются тенденцией к увеличению с возможностью вовлечения в процесс смежных анатомических структур. Это не означает, что лечение таких очагов невозможно, однако его прогнозированность становиться гораздо меньшей.
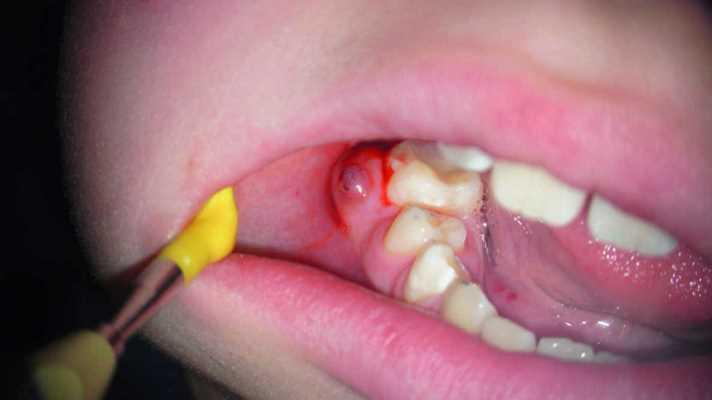
Клинический случай: молодой пациент с хроническим апикальным абсцессом
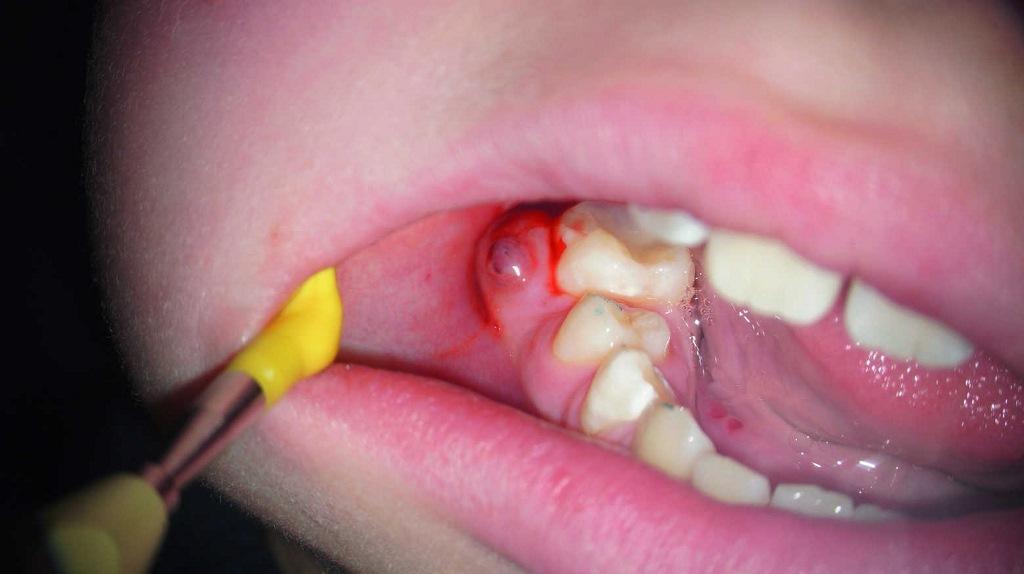
10-летний пациент был направлен на эндодонтическое лечение правого моляра нижней челюсти. В области зуба №46 было отмечено наличие свищевого хода с небной стороны. Пациент и его родители были информированы о том, что успешность будущего эндодонтического вмешательства является сниженной, учитывая огромный размер периапикального поражения. Однако, все же они не хотели удалять проблемный зуб. После клинического осмотра и рентгенологического контроля был поставлен диагноз некроза пульпы и хронического апикального абсцесса (фото 3-4).
Фото 3. Рентгенограмма области зуба №46 с визуализацией периапикальной области поражения.
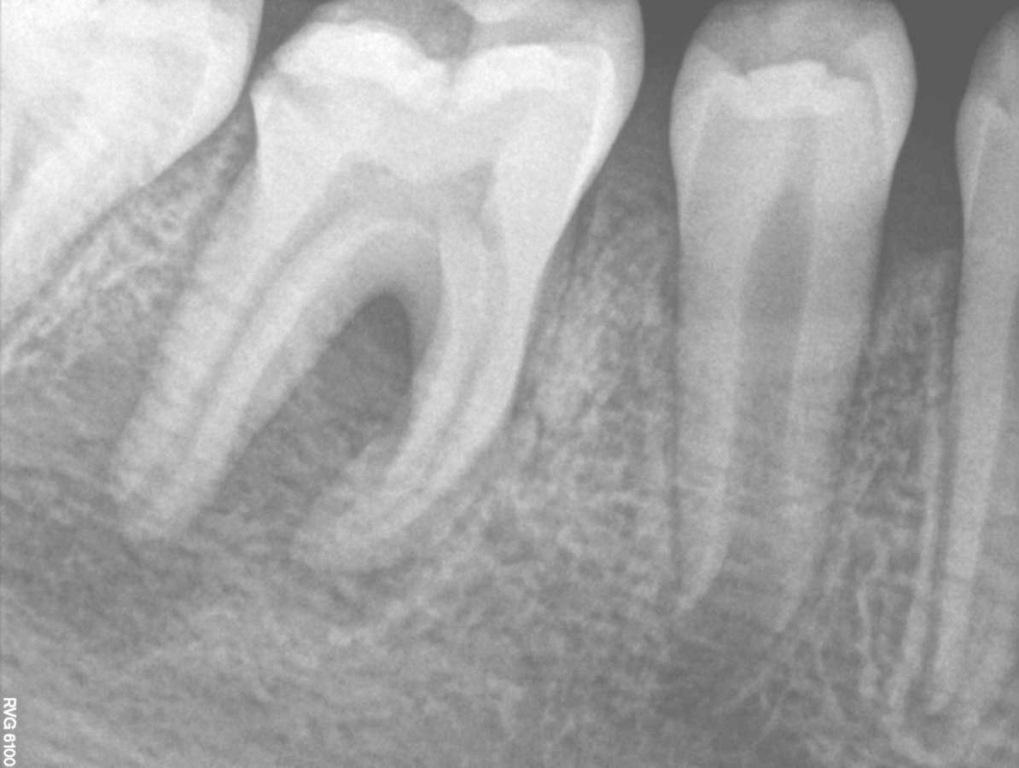
Фото 4. Клинический вид области поражения.
Зондирование свищевого хода подтвердило его направленность в сторону апекса. Выбор эндодонтического метода лечения также был обоснован необходимостью проведения корректирующих ортодонтических и ортопедических вмешательств в случаях выполнения процедуры экстракции зуба в таком молодом возрасте. В ходе первого визита зуб был изолирован посредством коффердама, после чего врач провел очистку всего имеющегося кариеса. Для обработки каналов использовали NiTi-файлы (HyFlex EDM) швейцарского производителя COLTENE (фото 5). Обработка каналов проводилась до размеров 40/04. В ходе лечения использовалась именно эта система, поскольку она характеризуется высокой гибкостью инструментов, что было крайне важно в имеющихся у пациента каналах с изогнутой морфологией. Кроме того, для обработки всего эндопространства потребовалось всего лишь несколько инструментов. Химическая обработка каналов проводилась посредством 5,25% раствора гипохлорита натрия и ультразвуковой активации. После размещения промежуточной эндодонтической повязки с ненасыщенным гидроксидом кальция зуб в дальнейшем был восстановлен с помощью композитной реставрации. Для минимизации эффекта микроподтекания между визитами зуб закрывали тефлоновой лентой.
Фото 5. Последовательность файлов HyFlex EDM.
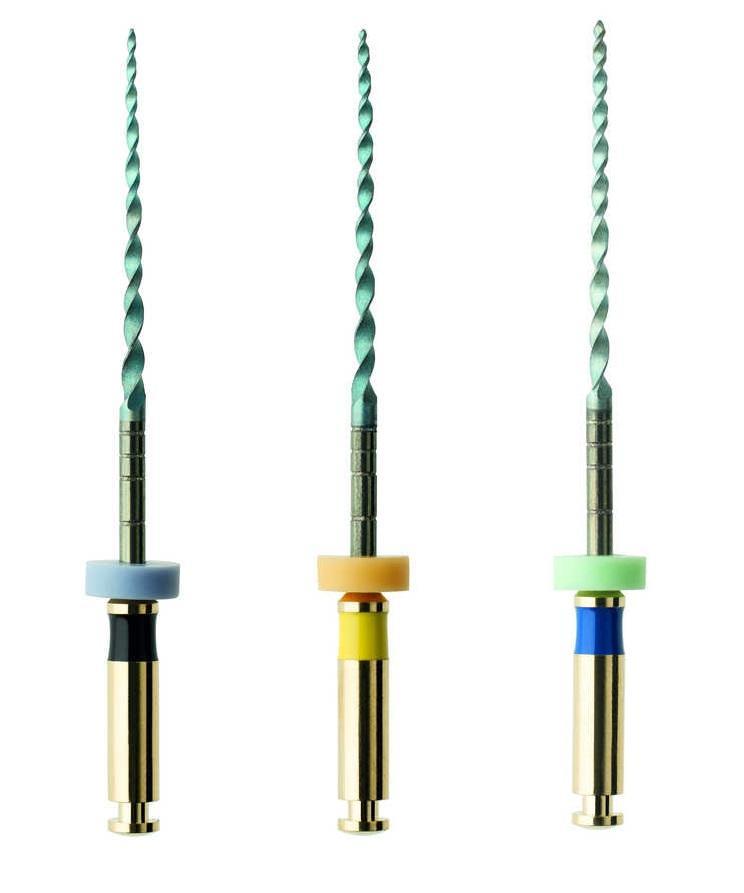
Разработка каналов до размера файла 60/02
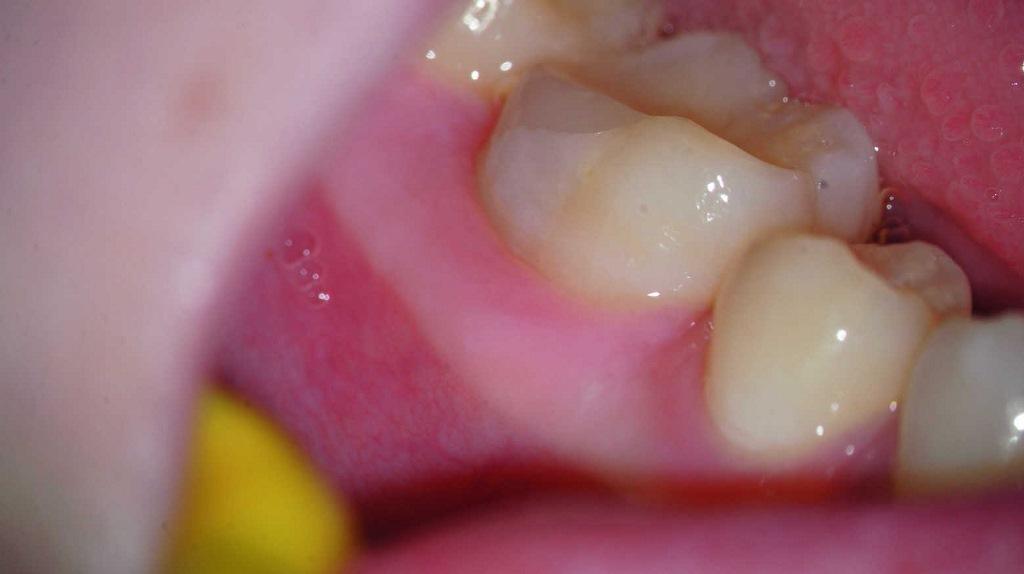
В ходе второго визита было отмечено, что у пациента продолжает присутствовать свищевой ход, однако припухлость уже почти полностью прошла (фото 6). Зуб снова изолировали посредством коффердама, после чего провели обработку системы медиальных каналов до 50/03, а дистального – до 60/02. Медикаментозная обработка канала выполнялась посредством гипохлорита натрия и лимонной кислотой (40%). Поскольку после высушивания никаких выделений из эндопространства не отмечалась, мезиальные каналы были обтурированы биокерамикой. Дистальный же канал заполнили пробкой из МТА. Сверху зуб перекрыли композитной реставрацией (фото 7). Через три месяца было отмечено отсутствие свищевого хода, а рентгенограмма подтверждала заживления периапикального участка (фото 8-9).
Фото 6. Заживления свищевого хода.

Фото 7. Контроль качества обтурации.
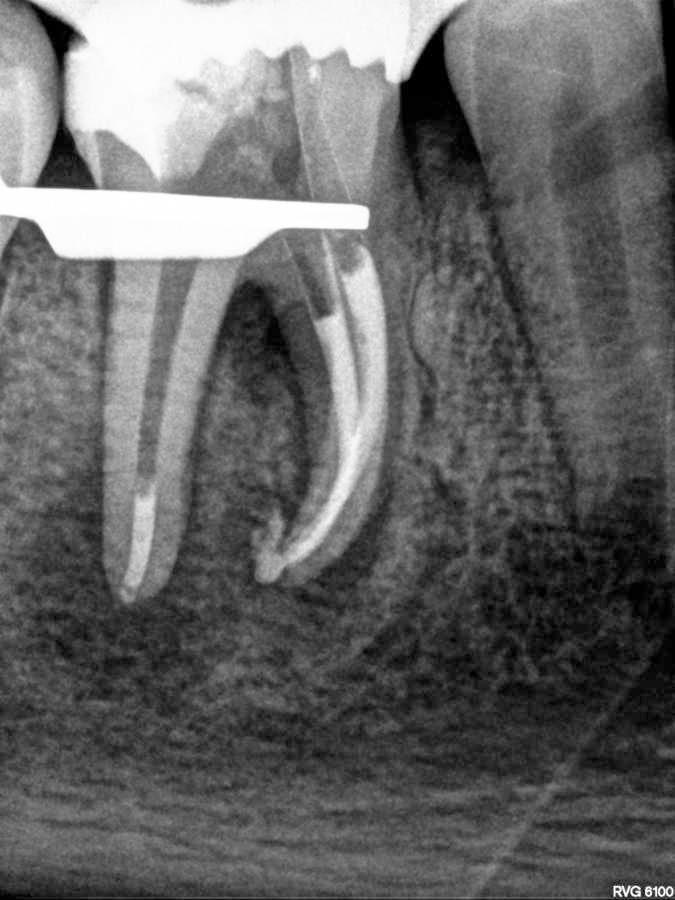
Фото 8. Рентгенограмма через 3 месяца.
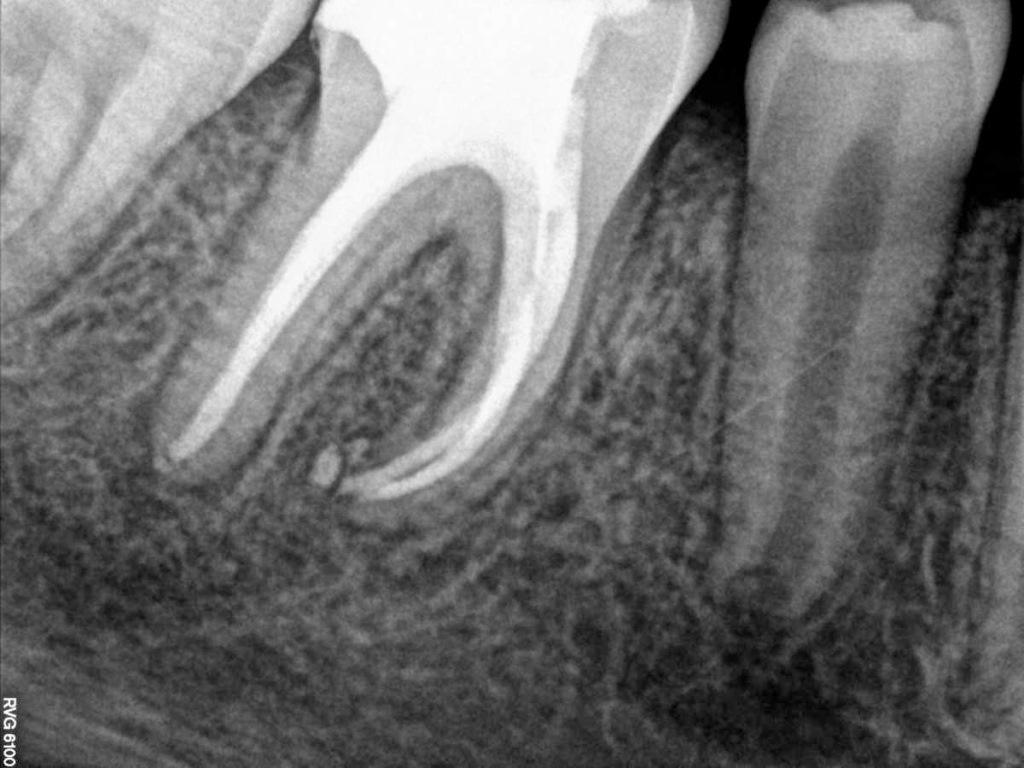
Фото 9. Клинический вид зуба через 3 месяца.
При этом врач всегда должен помнить об основных параметрах, которые аргументируют целесообразность проведения экстракции вместо эндодонтического лечения:
- сомнения относительно успешности эндолечения со стороны стоматолога, который направил пациента;
- большой по площади участок поражения на полученной рентгенограмме;
- отсутствие признаков заживления свищевого хода после установки повязки из кальция гидроксида;
- компрометированный исходный пародонтальный статус;
- учет ассоциированных с возрастом особенностей клинического алгоритма эндодонтического лечения.
Радиографический успех – это все?
Учитывая исследования, упомянутые в этой статье, представленный случай показывает, что предрассудки и субъективная диагностика не должны мешать нам проводить эндодонтическое лечения даже в случаях большого апикального поражения. При осознанном согласии и правильной мотивации со стороны пациента терапия корневых каналов всегда должна быть первым вариантом выбора ятрогенного вмешательства. Хотя обычная 2-D визуализация, которая используется для ранней диагностики, может скрывать наличие затяжного апикального периодонтита, однако КЛКТ позволяет объективизировать все необходимые параметры периапикального очага поражения. При этом, ни двухмерные, ни трехмерные методы диагностики не позволяют дифференцировать разницы между рубцовой тканью в области «заживающего» апекса и инфекционным процессом в области пораженного апекса при отсутствии соответствующих клинических симптомов. Исходя из этого, успех на рентгенограмме — это не всегда успех клинический.
Заключение
Объединение нескольких инструментов визуализации помогает эндодонтистам поставить правильный диагноз и выбрать наиболее подходящий для каждого отдельного клинического случая алгоритм лечения. С помощью современных систем NiTi-файлов можно эффективно проводить обработку корневых каналов даже с очень изогнутой морфологией. В конечном счете, все это способствует тому, что те зубы, которые были категоризированы как безуспешные и планировались на удаление, оказывается, еще можно полечить, если правильно подойти к этапам диагностики и планирования.
Автор: Dr Christophe Verbanck (Бельгия)
Источник

