Воспаление в илеоцекальном углу

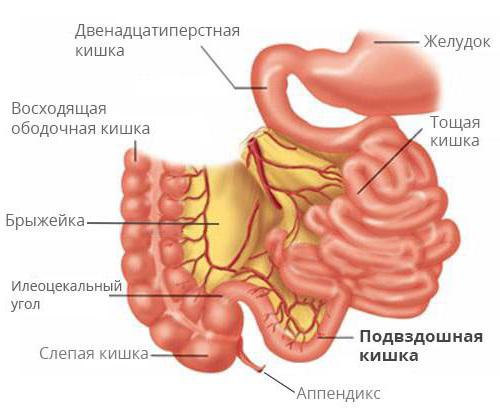
Илеоцекальный угол – это место возникновения весьма обширного количества болезней, что напрямую связано с анатомо-физиологическим строением данного отдела кишечника. Илеоцекальный сфинктер контролирует перемещение содержимого из тонкой кишки в толстую, а также делает невозможным его обратный заброс. Сфинктер можно описать как уплотнение мышц шириной, достигающей четырех сантиметров, которое формирует куполообразный сосок.
В рамках нормы не должны происходить забросы того, что находится в толстой кишке, в подвздошную. В илеоцекальном районе обильно размножаются миллионы микроорганизмов, которые являются главным образом представителями анаэробной флоры, где их содержание достигает девяносто процентов. Утрата замыкательной способности клапана приводит к излишнему обсеменению тонкой кишки бактериями.
Вероятны как комбинированные, так и изолированные вредоносные функции илеоцекального клапана, а кроме того, еще и слепой кишки, терминального отдела и червеобразного отростка. Разберемся, где расположен илеоцекальный угол и на что влияет его патология.
Болезни, свойственные илеоцекальному клапану
Самым известным недугом считается липоматоз. В процессе значительного увеличения объема жира в области подслизистого слоя стенки клапана уплотняются, а его просвет сужается. При проведении рентгенологического исследования в ряде случаев может предсказываться опухоль стенозирующая. При гистологическом исследовании удается обнаружить массивную инфильтрацию жировых тканей с отсутствием характерной для липомы капсулы.
Ретроградный пролапс
Ретроградный пролапс клапана илеоцекального определяется инвагинацией, а проще говоря, выпадением в свободную область слепой кишки ткани, создающей дефект наполнения при рентгенологическом обследовании. Диагноз в таком случае обычно уточняется при колоноскопии. При этом учитывается илеоцекальный угол, анатомия которого подробно рассматривается в нашей статье.

Эндометриоз
Эндометриоз, встречающийся в илеоцекальном клапане, обычно идет в совокупности с поражением слепой и подвздошной кишки. Также бывает, что можно встретить случаи изолированных поражений в таких ситуациях, когда в пределах клапана разрастается ткань, идентичная по своей функции и строению эндометрию. Наиболее часто встречающимися клиническими симптомами бывают поносы, боли, а позже возникает полная кишечная непроходимость. На фоне трансмурального поражения стенок тканей способны возникать кровотечения из прямой кишки в период менструаций. Зачастую проведение биопсии слизистой оболочки не позволяет установить диагноз при илеоскопии. Его удается установить лишь при лапароскопии с применением биопсии пораженной эндометриозом серозной оболочки кишечника, либо это может оказаться возможным при операционной биопсии. Очаги эндометриозной ткани выявляют микроскопически. Часто они образованы железами всевозможных величин и размеров, а иногда бывают чересчур расширенными и способными окружаться цитогенной стромой. Кисты и железы буквально усеяны равномерным цилиндрическим эпителием, который можно отнести к эндометриальному типу. Чем еще знаменит илеоцекальный угол кишечника?
В 1994 г. стал известен случай псевдоопухолевого геморрагического повреждения илеоцекального клапана, который развился после применения лечения амоксициллином. Эндоскопические, равно как и клинические, признаки недуга пропали сразу через несколько дней с момента отмены антибиотика.

Описание болезней илеоцекального угла организма
Самыми распространенными считаются воспалительные болезни, такие как, дизентерийный илеотифлит, иерсениозный и сальмонеллезный туберкулез, а также еще малоизвестный науке недуг, называющийся болезнью Крона или гранулематозным илеоколитом. К наиболее редко встречающимся болезням, при которых страдает илеоцекальный угол толстой кишки, приравнивают рак, актиномикоз и неходжкинскую лимфому.
В наши дни у населения снова довольно часто стал возникать туберкулез, в особенности его внелегочные формы. Во время кишечного туберкулеза страдает прежде всего илеоцекальная область. В сочетании с болью, возникающей в правом подвздошном районе, у большинства страдающих от недуга нарушается стул. На первом этапе заболевания часто встречается запор, который переходит в истощающий и длительный понос, обычно сопровождающийся кровью.
Если страдает илеоцекальный угол, увеличены лимфоузлы.

Трудность при постановке диагноза
Установить диагноз вначале заболевания достаточно трудно. Сначала проводят дифференциальный диагноз с раком слепой кишки, болезнью Крона, а также язвенным колитом. Обследование посредством рентгена дает шанс выявить деформацию слепой кишки, язвы, сужение просветов и псевдополипы. Наиболее информативным способом служит лапароскопия, позволяющая чаще находить туберкулезные бугорки и обызвествленные мезентериальные лимфатические узлы. Грамотной диагностике соответствует определение повышенной чувствительности больных к туберкулину, то есть пробы на Манту, а также лапароскопия и компьютерная томография. Как еще обследуют илеоцекальный угол и червеобразный отросток?
Методы диагностики и исследований указанной области
Для обследования состояния здоровья пациентов используют такие методики, как:
- рентгенологические исследования толстой и тонкой кишки;
- гистологическое исследование;
- колоноскопия;
- илеоскопия.
Илеоскопия с колоноскопией обладают рядом неоспоримых достоинств, потому как с их помощью есть возможность получить биопсионный материал. Гистологическому методу обследования приписывают решающую роль в диагностике большого числа патологий и дефектов илеоцекальной сферы. На данный момент, как и прежде, существенное место занимает рентгенологическая методика по проведению исследований илеоцекального района. Хотя при его применении зачастую проявляются некоторые трудности, которые связаны с тем, что:
- Во-первых, во время ретроградного контрастирования илеоцекальный клапан способен время от времени не раскрываться, а дистальный район кишки при этом остается практически недоступным для исследования.
- Во-вторых, в период перорального приема бариевой взвеси отдел подвздошной кишки обычно наполняется приблизительно спустя четыре часа, поэтому контрастирование слепой кишки часто бывает неудовлетворительным.
Плюс ко всему, при пероральном принятии бариевой взвеси довольно трудно определять недостаточность баугиниевой заслонки. Однако описанные методы оказываются довольно эффективными при их применении для диагностирования болезней терминального района подвздошной кишки.

УЗИ
Не менее важную роль в проведении диагностической оценки болезней, связанных с илеоцекальным углом, играет ультразвуковая методика обследований. Благодаря УЗИ довольно точно отслеживаются стандартные характеристики касательно болезни Крона, а также всяческие патологии, связанные с этим недугом.
В 1997 зарубежные исследователи предложили медицине допплерографию брыжеечной артерии для установления воспалительных процессов в илеоцекальном районе. В этих целях была применена дуплексная допплерультрасонография. Авторы зафиксировали, что количество, равно как и скорость течения, крови в области верхней брыжеечной артерии среди испытуемых с воспалительными процессами и патологиями в илеоцекальной области оказывались намного выше, чем среди пациентов контрольной группы.
Лапароскопия
Огромное значение в проведении диагностических исследований недугов илеоцекальной области имеет лапароскопия. В частности, ее роль становится особенно заметной на фоне распознавания кишечного или, можно сказать, экстрагенитального эндометриоза, кроме того, болезни Крона, эозинофильного илеита, туберкулеза и мезентериальных лимфатических узлов, а также актиномикоза и хронического аппендицита.

Другие болезни этой области
Таким образом, подробное и тщательное изучение литературы последних лет выявило существование еще нескольких десятков болезней илеоцекальной области. Большинство существующих на данный момент научных работ посвящены воспалительным процессам, а именно терминальным илеитам, а также острому хроническому аппендициту и болезни Крона. К сожалению, еще не хватает достаточных сведений о функциональных болезнях илеоцекального угла, в особенности дисфункции и патологичности соответствующего клапана.
Заключение
Отсутствуют работы касательно дифференциальных диагностических болезней данного отдела кишечника. В соответствии с этим, последующее изучение любых вопросов, связанных с изучением болезней, которые проходят с изнуряющими болями в правой подвздошной области, вызывает определенный высоконаучный интерес для всех клиник, осуществляющих свою деятельность по подробному и тщательному изучению внутренних болезней.
Источник
Илеоколит – это одновременное поражение подвздошной и толстой кишки. Воспалительный процесс выявляется преимущественно у молодых мужчин 20-40 лет. Заболевание сложно диагностируется, поскольку тонкий кишечник практически недоступен для эндоскопического исследования. В лечении применяются консервативные методы. К хирургическому вмешательству прибегают только при развитии опасных для жизни состояний.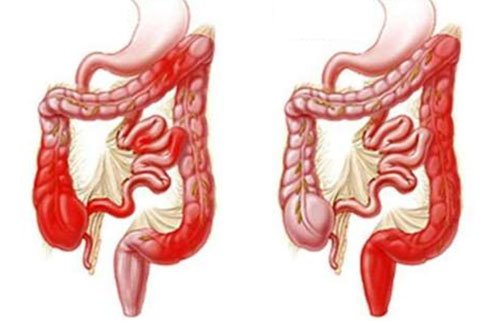
Симптомы
Течение заболевания может быть острым и хроническим. Острая форма проявляется яркой симптоматикой. Болезнь наступает внезапно на фоне полного благополучия и зачастую связана с проникновением болезнетворных микроорганизмов. Симптоматика хронического илеоколита не всегда выражена. Возможно стертое течение патологии.
Кишечные проявления
Илеоколит редко бывает изолированной патологией. При обследовании обычно выявляется сочетанное поражение дистальных отделов тощей кишки, подвздошной, слепой и ободочной кишки. Симптоматика неспецифична и встречается при других заболеваниях пищеварительного тракта. Течение болезни определяется тем, какая часть кишечника поражена больше.
Признаки острого илеоколита:
-
 умеренные и выраженные боли в правой подвздошной области и вокруг пупка;
умеренные и выраженные боли в правой подвздошной области и вокруг пупка; - тяжесть в животе;
- вздутие живота;
- урчание;
- метеоризм;
- жидкий и частый стул;
- возможно повышение температуры тела.
При сочетанном поражении желудка и начальных отделов тонкой кишки появляется тошнота и рвота.
Признаки хронического илеоколита:
-
 умеренные и слабые боли в правой подвздошной области и у пупка;
умеренные и слабые боли в правой подвздошной области и у пупка; - разлитая боль по всему животу;
- дискомфорт справа и вокруг пупка, ощущение тяжести;
- вздутие живота и метеоризм;
- водянистый стул сразу после приема пищи;
- примеси слизи в стуле.
Характерным примером хронического илеоколита является болезнь Крона. При этой патологии поражаются различные отделы пищеварительного тракта – от пищевода до прямой кишки, но чаще процесс локализуется в терминальных отделах тонкого кишечника и начальных толстого. Болезнь сопровождается появлением болей в животе, метеоризмом, диареей. Для болезни Крона характерны и внекишечные проявления. Прогноз благоприятный только при адекватной терапии. Назначенное лечение не приводит к полному выздоровлению, но облегчает жизнь больного и устраняет неприятную симптоматику.
Внекишечные проявления
Общая симптоматика характерна для хронического илеоколита. На фоне заболевания нарушается всасывание пищи. Организм страдает от нехватки питательных веществ, витаминов и минералов. Возникают такие симптомы:
-
 общая немотивированная слабость;
общая немотивированная слабость; - головные боли;
- приступы головокружения;
- бледность кожи и слизистых оболочек (на фоне сопутствующей анемии);
- снижение внимания и памяти;
- тревожность и раздражительность;
- слабость мышц;
- снижение веса.
Причины и факторы риска
По причине возникновения илеоколит делится на несколько групп:
-
 Инфекционный. При обследовании чаще выявляется иерсиниоз, ротавирусная инфекция. Возможно поражение другими бактериями, грибами и вирусами.
Инфекционный. При обследовании чаще выявляется иерсиниоз, ротавирусная инфекция. Возможно поражение другими бактериями, грибами и вирусами. - Паразитарный. К развитию илеоколита ведут лямблии и некоторые другие паразиты.
- Медикаментозный. Возникает на фоне нерационального приема лекарственных средств.
- Токсический. Наблюдается при отравлении солями тяжелых металлов, на фоне алкоголизма.
- Послеоперационный. Формируется как осложнение после операции на органах брюшной полости.
Факторы риска:
- снижение иммунитета;
- хронические заболевания пищеварительного тракта;
- перенесенные операции на органах пищеварительного тракта;
- прием медикаментов, проходящих через кишечник;
- работа на вредном производстве;
- контакт с животными – фактор риска глистной инвазии;
- несоблюдение правил личной гигиены.
Методы диагностики
При появлении первых признаков патологии нужно обратиться к терапевту. Врач проведет первичное обследование, после чего направит к гастроэнтерологу. По показаниям привлекаются другие узкие специалисты. Острая форма заболевания с ярко выраженными симптомами – повод для вызова бригады скорой помощи.
Схема обследования:
Лечение
Лечение илеоколита преимущественно консервативное. Хирургическая операция показана при развитии кровотечения, выявлении новообразований или иных состояний, опасных для жизни.
Лечение острого формы заболевания проводится в стационаре. В схему терапии входит:
-
 Диета. В первые сутки разрешено только питье. Рекомендуются глюкозо-солевые растворы для восполнения запасов жидкости. При улучшении состояния рацион расширяется за счет протертых блюд, супов-пюре. Постепенно вводится отварное мясо, каши. После стихания острого процесса пациент возвращается к привычному режиму питания.
Диета. В первые сутки разрешено только питье. Рекомендуются глюкозо-солевые растворы для восполнения запасов жидкости. При улучшении состояния рацион расширяется за счет протертых блюд, супов-пюре. Постепенно вводится отварное мясо, каши. После стихания острого процесса пациент возвращается к привычному режиму питания. - Терапия, направленная на устранение причины заболевания. Назначаются антибактериальные или противогрибковые средства. После основного курса терапии показаны пробиотики для восстановления микрофлоры.
- Симптоматические средства. Назначаются адсорбенты для выведения токсинов, ферменты для улучшения работы кишечника и другие препараты по показаниям.
Лечение хронического илеоколита проводится в амбулаторных условиях. Госпитализация в стационар показана при тяжелом обострении болезни. В терапии хронической патологии особое внимание уделяется диете. Подбор медикаментов проводится с учетом выявленной причины илеоколита, возраста пациента и наличия сопутствующих заболеваний.
Диета
Общие принципы питания:
-
 Дробное и частое питание: 5-6 раз в день. Объем порций уменьшается на 1/3-1/2.
Дробное и частое питание: 5-6 раз в день. Объем порций уменьшается на 1/3-1/2. - Отказ от блюд, провоцирующих перистальтику кишечника: жареных, острых, жирных. Рекомендуется ограничить употребление пряностей, приправ, соусов.
- Приоритет пище, приготовленной на пару или отваренной.
- Достаточное питье. Если нет патологии почек и сердца, нужно пить до 1,5 литров жидкости в сутки.
Список рекомендованных и запрещенных продуктов представлен в таблице. Он может меняться в зависимости от выявленной причины заболевания и индивидуальной переносимости.
| Рекомендованные продукты | Не рекомендованные продукты |
|
|
Медикаментозная терапия
В лечении хронического илеоколита применяются такие средства:
- Антибиотики и противогрибковые средства. Рекомендованы при обострении процесса и выявлении инфекционного очага.
- Противогельминтные средства. Показаны при обнаружении паразитов. Назначаются курсом с обязательным контролем результата.
-
 Ферментные препараты. Рекомендованы курсами или пожизненно для восстановления нормальной работы кишечника.
Ферментные препараты. Рекомендованы курсами или пожизненно для восстановления нормальной работы кишечника. - Адсорбенты. Применяются при обострении для выведения продуктов обмена.
- Пробиотики. Препараты для восстановления микрофлоры назначаются курсами, в том числе после лечения антибиотиками.
- Витамины. Рекомендованы зимой и весной для поддержания иммунитета, улучшения работы пищеварительного тракта. Летом и ранней осенью в рацион добавляются природные источники витаминов – фрукты, овощи, ягоды, зелень.
- Симптоматические средства для устранения диареи, метеоризма и др.
Возможные осложнения и прогноз для жизни
 Без лечения болезнь ведет к развитию осложнений:
Без лечения болезнь ведет к развитию осложнений:
- изъязвление кишечника на фоне язвенного илеоколита;
- кишечное кровотечение;
- сбой в функционировании других отделов пищеварительного тракта;
- дисбактериоз;
- нарушение работы внутренних органов на фоне гиповитаминоза.
При своевременном выявлении илеоколита прогноз благоприятный. Соблюдение диеты и поддерживающая медикаментозная терапия позволяют избавиться от негативных симптомов болезни и снизить частоту обострений.
Профилактика
Общие рекомендации по предупреждению заболевания:
-
 Рациональное питание: соблюдение режима, отказ от переедания, ограничение соли, жирной и жареной пищи, острых приправ.
Рациональное питание: соблюдение режима, отказ от переедания, ограничение соли, жирной и жареной пищи, острых приправ. - Питьевой режим: до 1,5 литров жидкости в сутки.
- Двигательная активность. Регулярные физические нагрузки улучшают работу пищеварительного тракта.
- Отказ о курения и злоупотребления алкоголем.
- Рациональное лечение заболеваний желудка, кишечника, печени и желчного пузыря.
Источник
Чем опасна патология
Несостоятельность привратника становится причиной заброса более миллиарда микробов из толстого в тонкий кишечник. Явление крайне неблагоприятно для состояния организма. Происходит плотное размещение чужеродной микрофлоры на стенках тонкой кишки. Это создаёт удобные условия для прогрессирования процесса гниения и брожения внутри неё. Продукты жизнедеятельности болезнетворных возбудителей губительно воздействуют на слизистый покров тонкой кишки. К числу указанных веществ относится фенол, крезол, карболовая кислота, сероводород, этан. Сразу после всасывания в кровь, продукты провоцируют явление аутоинтоксикации.
Организму достаточно сложно вывести их в полной мере, процесс детоксикации усложняется при наличии у человека печёночных патологий. В результате кишечная стенка подвергается токсическим, инвазивным, деструктивным изменениям. Но больше всего микробы предрасположены к омертвлению тканей. При длительном отсутствии диагностики и адекватного лечения высока вероятность дистрофических и даже некротических процессов внутри слизистого покрова. Кишечная стенка теряет свою барьерную функцию. Организм становится беззащитен перед микробной агрессией.
Диета при сужении просвета толстой кишки
После хирургического вмешательства питание производится внутривенно.
Сразу после проведения хирургической операции нужно перейти на специальную диету, не только взрослым, но и младенцам. Первые 12 часов запрещено что-либо есть или пить. Пять дней питание производится внутривенно, чтобы не затрагивать желудочно-кишечный тракт. После этого вводится зонд, через который проходят питательные вещества, молочные примеси. Зонд удаляют сразу после того, как пациент имеет возможность питаться самостоятельно. Назначают щадящее питание в очень маленьких порциях. Используются только те продукты, которые не могут повредить стенки толстой кишки, в жидком виде.
Некоторое время спустя нужно поддерживать сбалансированное, регулярное питание. Положительное влияние окажет домашняя, здорова, свежая пища. Рекомендуются бульоны, жидкие каши, натуральные соки, фрукты, овощи, молочные продукты домашнего приготовления. Организм должен получать большое количество витаминов, минералов.
Стеноз — серьезная патология и заниматься самолечением не рекомендуется. При обнаружении симптомов болезни необходимо сразу обратиться к врачу. После указания точного диагноза и назначения курса лечения, в большинстве случаев, проводится хирургическая операция. Если следовать всем рекомендациям врача, придерживаться диеты и принимать выписанные препараты, восстановить здоровую работу кишечника возможно.
Вы здесь:Стеноз кишечника Категория: ЖКТ, мочеполовая система
Стеноз кишечника — основные симптомы:
Потеря весаТошнотаВздутие животаГоловокружениеРвотаСухость кожиОбморокБоль вверху животаРвота желчьюРвота с кровьюПриступы удушьяМетеоризмУменьшение объема выделяемой мочиОтсутствие стулаСероватый оттенок кожиНарушения в работе кишечникаСерый цвет лица с зелёным оттенкомРвота каломЗападение брюшной полостиКислая рвота
Стеноз кишечника — это заболевание, которое сопровождается сужением просвета в кишечнике. Многие люди путают стеноз с атрезией. При стенозе происходит сужение просвета кишечника, а при атрезии он перекрывается полностью и пища по нему совершенно не проходит.
Если у человека развился стеноз кишечника, то проходимость пищи через его петли будет значительно нарушена. Эта патология является очень опасной не только для здоровья, но и для жизни человека. Атрезия, а также стеноз может поражать любой участок в кишечнике. Заболевание чаще всего наблюдается у новорождённых детей. Этот недуг очень опасен, поэтому требует немедленного вмешательства квалифицированных врачей. Основным же симптомом является появление рвоты.
Клиницисты выделяют три типа развития стеноза:
пилорический тип, при котором стеноз находится в области желудка или тонкого кишечника (двенадцатипёрстной кишки). У детей при данной форме стеноза появляются такие симптомы, как вздутие живота, рвота, метеоризм; дуоденальный тип. Стеноз развивается в двенадцатипёрстной кишке; атрезия тонкого кишечника представляет собой полное перекрытие просвета в области средней или нижней части тонкого кишечника. В этой стадии происходит блокирование органа. Как результат, пища не может пройти по своему естественному пути. Постепенно она накапливается и у человека возникает обильная рвота.
У новорождённых детей с врождённым стенозом, сразу после рождения появляются рвотные массы с зелёной жёлчью. Но в некоторых клинических ситуациях симптомы недуга могут появиться лишь спустя несколько дней после рождения младенца. Характерный признак патологии – отсутствие у ребёнка стула.
Причины развития недостаточности баугиниевой заслонки
Существует несколько факторов, негативно сказывающихся на состоянии и функции физиологического затвора:
• Резкий отказ от определённого вида продуктов. • Тяжело протекающие воспалительные процессы органов пищеварения. • Наличие патологий неврологического происхождения. • Врождённые пороки развития пищеварительного тракта. • Перенесенные оперативные вмешательства или травмы брюшной полости.
Точные причины появления заболевания не всегда удаётся установить. В этом случае патология классифицируется как идиопатическая.
Симптомы недостаточности баугиниевой заслонки
При дисфункции илеоцекального клапана к врачам обращаются с разнообразными жалобами. Симптомы характерны для 95% заболеваний органов пищеварения:
• Болевой синдром – неприятные ощущения локализуются на разных участках брюшной полости. • Диспепсические расстройства (тошнота, рвота). • Отсутствие дефекации на протяжении 3 суток (у 25% пациентов). • Громкая кишечная моторика, завершающаяся позывами к дефекации. • Метеоризм, напряжение передней брюшной стенки. • Проблемы с дефекацией – у 75% пациентов с рассматриваемой патологией возникает диарея. • Горький привкус во рту, изжога, наличие серого или белого налёта на языке.
Дополнительно пациентов беспокоит повышенная утомляемость, снижение веса при сохранении прежнего аппетита, бессонница.
Диагностика
Лабораторно выявляют наличие дисбактериоза, а также неспецифической бактериемии. В совокупности явления указывают на то, что кишечник стал входными воротами инфекции. Вследствие перехода патологии в хроническую форму, лимфоидная ткань на протяжении ЖКТ также подвержена негативному воздействию. Анализ крови позволяет выявить дефицит иммуноглобулинов A и M.
Из инструментальных методов диагностики информативными являются ирригоскопия и манометрия
. В норме давление внутри толстой кишки – не выше 10-20 мм рт. ст., во время дефекации повышается до 200 мм рт. ст.
В гастроэнтерологии ориентируются на классификацию дисфункции илеоцекального клапана.
Система составлена с учётом результатов проведенной ирригоскопии:
• 1 степень — визуализируется заброс контрастной взвеси только в терминальную петлю подвздошной кишки. Стадия характеризуется увеличением клапана, болезненностью при пальпации. Опорожнение толстого кишечника от контрастной массы не способствует увеличению ретроградного заброса.
• 2 степень — заброс контрастной смеси в подвздошную кишку протекает одновременно с контрастированием 2-3 петель. Отмечается болевая реакция на пальпацию. Повышенное давление внутри просвета не вызывает увеличение заброса.
• 3 степень — визуализируется заброс в подвздошную кишку большого объёма контрастной взвеси. Она заполняет сразу несколько петель, сочетается с увеличением губ илеоцекального клапана и деформацией обеих уздечек.
Недостатки ирригоскопии – значительная лучевая нагрузка на пациента, отсутствие чётких оценочных критериев и объективных показателей рассматриваемого нарушения. Часто встречаются случаи ложноположительных результатов. Подобный исход диагностики вызван особенностями процедуры. Купол слепой кишки плотно заполняется контрастной смесью. В результате происходит закономерное раскрытие естественного затвора. Чрезмерное растяжение слепой кишки – исход глубокой пальпации, массажа и сокращения при дефекации. Существует предположение, что нарушение функции естественного затвора связано с дисплазией соединительной ткани. Поэтому нельзя исключать вероятность развития онкологии при недостаточности баугиниевой заслонки.
Какие диагностические методы необходимы для подтверждения заболевания?
При подозрении на возникновение нарушений функций илеоцекального клапана больной может получить направление для прохождения инструментальной диагностики. Ему предлагается пройти исследования (их выбор обусловлен наличием определенного оборудования в медучреждении, а также возможностью больного осуществить диагностику платно):
- колоноскопия (тотальная);
- эндоскопическое исследование (капсульное);
- ирригоскопия (предполагается введение контраста через прямую кишку, затем использование рентгенографа).
Лечение
Терапию начинают с коррекции питания – отказаться от жареной, трудно перевариваемой пищи, кислых, острых, копчёных продуктов. Противопоказаны кофе, алкоголь, газированные напитки. Соблюдать режим – питаться в одинаковое время, не менее 4 раз в день, порциями до 400 г (в зависимости от вида пищи).
Ограничиться от воздействия стрессовых факторов, устранить неврологические расстройства при их наличии.
Медикаментозное лечение направлено на устранение первичной клапанной дисфункции.
1. Назначают Магния оротат
– препарат, представляющий собой сочетание магния и нестероидного анаболика оротовой кислоты. Эффект лекарства направлен на нормализацию усвоения этого микроэлемента тканями. Магния оротат назначают перорально: дозировка – 1,0 г трижды в сутки на протяжении 3 месяцев. Затем корректируют предписание – принимать по 0,5 г 3 раза в сутки в течение последующих ещё 3 месяцев. Противопоказания к применению препарата – наличие у пациента почечной недостаточности.
2. Медикаментозная терапия предполагает введение Прозерина, Координакса
– для стимуляции моторики за счёт улучшения тонуса органов пищеварения.
3. Для купирования тошноты (и соответственно, позывов к рвоте) назначают внутримышечное введение Церукала
.
4. Нормализация кишечной микрофлоры происходит благодаря применению пробиотиков
.
5. Витамины (C, B6, B2)
чаще назначают парентерально (инъекционный путь введения позволяет быстрее купировать гиповитаминоз).
Абсолютная недостаточность баугиниевой заслонки – показание к реализации хирургического подхода. Операции по нормализации состояния илеоцекального клапана при его дисфункции – технически просты и безопасны. Современные хирурги проводят их без вскрытия просвета пищеварительного тракта, снижая тем самым риск послеоперационных осложнений.
Распространённая методика нормализации диаметра илеоцекальной заслонки – наложение скрепок на губы клапана в процессе колоноскопии. В 99% случаев наступает полное клиническое выздоровление. Преимущества способа – не нужно проводить тяжёлый наркоз, отсутствуют послеоперационные рубцы. Не требуется частое обезболивание пациента (после традиционных операций анальгетик вводят минимум – 1 раз в 2 часа).
Залог здоровья – правильный режим дня
Терапия направлена как на устранение симптоматики, так и на снятие воспаления и отечности. Проблему патологического состояния илеоцекального клапана почти всегда решает нормализация образа жизни, при условии, что причины болезни обусловлены функциональными причинами. Поэтому в первую очередь требуется наладить режим дня и нормализовать собственный рацион. Кушать требуется маленькими порциями, в день около 6-7 раз. Это позволит нормализовать работу клапанной системы ЖКТ и отрегулировать механизм одностороннего продвижения пищевых масс. Меню следует разнообразить механически щадящей пищей: слизистыми супами, паровыми рыбными и мясными котлетами, фрикадельками. Фрукты рекомендуется употреблять в виде пюре, соков, компотов. Очень полезны печеные яблоки. Важно отказаться от жареных и острых блюд, черного хлеба, свеклы, капусты, ограничить употребление кофе, а также отказаться от вредных привычек: алкоголя и курения. Больные находятся под наблюдением врача на протяжении полугода.
Так как баугиниева заслонка часто может воспаляться по причине психосоматических сбоев, необходимо не допускать в свою жизнь факторы стресса. За помощью в данном вопросе можно обратиться к психологу или психотерапевту.
( 1 оценка, среднее 4 из 5 )
Источник

