Воспаление связок вирусное лечение
Голосовые связки — главная анатомическая структура, благодаря которой в гортани формируются звуки. Состоят они из соединительной ткани и мышц, когда в них попадает воздух, связки колеблются и смыкаются, в результате чего возникает звук. Помимо этого они выполняют ещё одну важную роль в организме человека — защищают лёгкие и бронхи от попадания в них пищи и воды. Но, к сожалению, воспаление голосовых связок или гиперемия — это частая патология, с которой сталкиваются люди в разном возрасте. Опасность патологического процесса заключается в возникновении проблем с голосом, его осиплости, хрипе, а в особо сложных случаях возможна афония (полная потеря голоса).
Причины заболевания ↑
Вызвать воспаление голосовых связок могут различные заболевания, вирусы, бактерии, а также внешние факторы, приводящие к раздражению слизистой гортани и находящихся в ней связках. Относительно заболеваний, спровоцировать воспаление голосовых связок может:
- ларингит;

Фото: осмотр у отоларинголога
- тонзиллит;
- ринит;
- фарингит;
- скарлатина;
- коклюш;
- грипп;
- корь и др.
Но воспалительный процесс в голосовых связках может возникнуть самостоятельно, на фоне определённых факторов, без предшествующих до этого заболеваний. К таким факторам относятся:
курение;
- злоупотребление спиртными напитками;
- переохлаждение;
- аллергическая реакция на пыль или другие раздражающие элементы;
- работа на вредном производстве без должных мер защиты верхних дыхательных путей;
- профессиональный фактор, люди, которым приходится громко и много говорить (певцы, ораторы, актеры, учителя).
Клиническая картина ↑
Симптомы воспалительного процесса при гиперемии голосовых связок заключаются в следующих проявлениях:
- охриплость и осиплость голоса вплоть до её полной пропажи;
- сухой кашель, вызывающий чувство першения;
- сухость и ощущения инородного тела в глотке;
- болезненность при глотании.
Если гиперемия возникла на фоне одной из перечисленных выше патологий, в этом случае отёчность голосовых связок будет дополнительно сопровождаться симптомами, характерными для той болезни. Например, может возникнуть повышение температуры, головные боли, ломота в теле, озноб или насморк.
Классификация воспаления ↑
Симптомы и дальнейшее лечение зависит от вида возникшего воспаления. Если причиной гиперемии стало перенапряжение голосового аппарата, как правило, голосового покоя для восстановления будет достаточно. Но, если причина другая, развиваются разные формы воспалительного процесса.
Катаральное воспаление ↑

Фото: ингаляция в домашних условиях
Катаральная форма возникает на фоне вирусных и бактериальных заболеваний. Сопровождается такими симптомами, как кашель, сухость в горле, першение и осиплость голоса. Лечение стандартное при вирусных болезнях горла. Антисептические, противовирусные и противовоспалительные препараты. При выраженной гиперемии могут быть назначены антигистаминные, реже глюкокортикостероидные препараты, чтобы снять излишнюю отёчность. В большинстве случаев для лечения достаточно голосового покоя, обильного тёплого питья (ни в коем случае не горячего), а также народных средств терапии.
Гипертрофическая форма ↑
В этом случае гиперемия возникает на фоне затяжных хронических инфекций. На голосовых связках образовывается зернистость, некие небольшие узелки. В результате их появления, нарушается функциональность связок, что приводит к осиплости и дисфонии. В большинстве случаев достаточно консервативного лечения при помощи медикаментозных препаратов, голосового покоя, а также физиотерапевтических процедур. В отдельных, сложных случаях, требуется оперативное вмешательство для устранения узелков, зачастую его выполняют при помощи лазера.
Атрофическая форма ↑
При этом виде заболевания возникает атрофия слизистой оболочки гортани и соответственно гиперемия голосовых связок. Задняя стенка глотки покрывается язвами, а вследствие течения корками. Главные симптомы этой формы:
- сильный кашель;
- отхождение мокроты с корками и кровянистыми жилками;
- осиплость голоса.
Атрофическая форма практически никогда не возникает у детей, только у взрослых. Причиной атрофии

Фото: Гербион — сироп от кашля
может стать злоупотребление слишком острыми блюдами, а также алкоголем и курением.
Требуется комплексное лечение консервативного характера. Выполняются ингаляции и смазывание гортани для смягчения слизистой оболочки, орошения горло щелочными растворами. Для уменьшения приступов кашля применяют специальные препараты, например: Гербион, Муколтин, сироп Алтейки и др. Отёчность снимается при помощи антигистаминных средств: лоратадин, диазолин и др.
Сифилитическая или туберкулезная форма ↑
Эта форма является следствием туберкулёза или сифилиса, когда инфекция распространяется по организму. На слизистой гортани и голосовых связках образовываются небольшие язвы и бугорки. Симптомы в этом случае сводятся к:
- боли в горле;
- постоянно осипшему голосу;
- повешением температуры тела до 38 градусов;
- лающий кашель с выделением мокроты.
При длительном течении заболевания на местах язв формируются рубцы, которые впоследствии приводят к афонии. А под действием инфекции туберкулёза происходит разрушение гортанного хряща, в этом случае требуется только хирургическое лечение.
Общие принципы лечения ↑
 Для того, чтобы голосовые связки правильно функционировали они должны быть хорошо натянуты, а под воздействием воспалительного процесса и отёчности их натяжение снижается. При большинстве патологий, которые вовлекаю в процесс связки можно проводить консервативное лечение.
Для того, чтобы голосовые связки правильно функционировали они должны быть хорошо натянуты, а под воздействием воспалительного процесса и отёчности их натяжение снижается. При большинстве патологий, которые вовлекаю в процесс связки можно проводить консервативное лечение.
Обратите внимание! Лечение должен назначать только врач, после осмотра, определив причину развития гиперемии. Принципы лечения в статье описаны для ознакомительных целей.
Медикаментозное лечение заключается в купировании симптомов, а также устранении воспалительного процесса. В этих целях применяют разные средства. Для разжижения мокроты при приступах кашля, может быть назначено:
- Амброксол;
- Пертуссин;
- Гербион.
Для смазывания возникших язв в горле, а также в антисептических целях, такие растворы и аэрозоли:
- Ингалипт;
- Биапорокс (при бактериальной природе инфекции);
- раствор Люголя;
- Камфомент;
- Орасепт.

Фото: Биопорокс — аэрозоль на основе антибиотика
Антибактериальные препараты вовнутрь назначаются, если возбудителем воспаления является бактерия. Выбор препарата выбирается после определения вида бактерии.
Из физиотерапевтических процедур назначают УВЧ или электрофорез.
В случае неэффективности консервативного лечения, прибегают к оперативному вмешательству. Каким оно будет, зависит от того, что именно с голосовыми связками. В некоторых случаях, требуется их натяжение, в других удаления узелков или прижигание язв.
Лучшим лечением является профилактика заболевания. Для того чтобы не допустить гиперемии, рекомендовано избегать переохлаждения, перегрузок на голосовые связки, своевременно лечить заболевания горла, чтобы они не переросли в хроническую форму. При работе в запыленных помещениях или на вредном производстве использовать респираторы для защиты слизистой гортани и верхних дыхательных путей. Подобные меры уберегут вас от развития порой серьёзных заболеваний, которые лечить сложнее, нежили, предупредить их развитие.
Автор: Складаная Юлия
Рекомендуем к прочтению
Источник

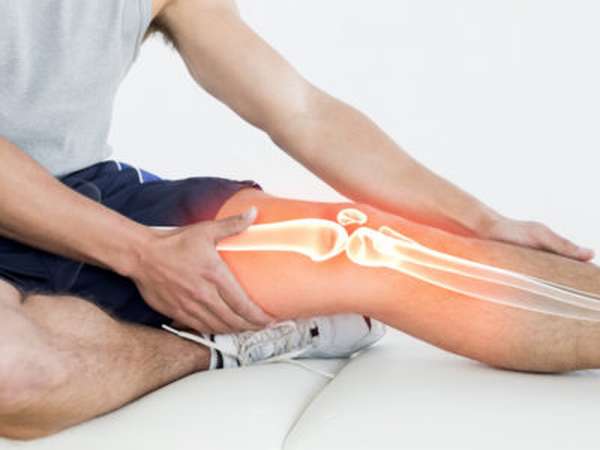
Очень часто спортсмены, которые ведут активный образ жизни и люди, в организме которых происходят дегенеративные изменения, сталкиваются с такой патологией, как воспаление связки колена. Происходит это из-за того, что нагрузки, которые приходятся на мышцы, больше чем те, что могут выдержать сухожилия. Существуют и другие причины, приводящие к воспалению связочного аппарата колена. Тендинит – полиэтиологическое заболевание (имеющее много причин возникновения).
Что такое тендинит
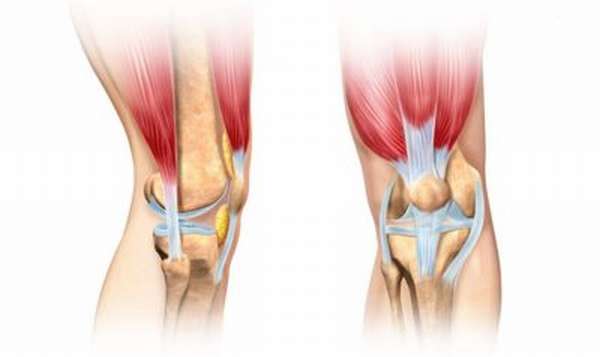
Тендинит это слово, которое в переводе означает «воспаление связок» («tendo» «сухожилие» или «связка», «it» «воспаление»). Исследователи считают, что связки, в которых проходят атрофические или дистрофические изменения более подвержены к длительным хроническим заболеваниям.
Чаще остальных встречается тендинит связки надколенника, которая является продолжением четырехглавой мышцы бедра. Также поражаются и другие связки коленного сустава. Воспаление крестообразных связок по тяжести можно прировнять к заболеванию менисков.
Причины возникновения
Поскольку данное заболевание носит воспалительный характер, причинами его развития могут быть:
- частые повторяющиеся травмы колена и надколенника,
- открытые повреждения мягких тканей в области пораженных мышц,
- присоединение бактериальной микрофлоры,
- аллергическая реакция,
- аутоиммунные заболевания (волчанка, ревматизм, и т.д.),
- ятрогенное влияние (действие медицинского персонала),
- постоянные нагрузки сухожилий,
- воспалительные заболевания соседних частей конечности (флегмона бедра, голени, абсцессы, фурункулы и карбункулы),
- ношение обуви с неправильной подошвой,
- врожденные патологии колен, позвоночника или стоп,
- послеоперационные раны,
- подагра,
- глистная инвазия, грибок.
Иногда бывает, что причин может быть несколько, и лечить нужно каждую из них. Причиной воспаления связок коленного сустава в большинстве случаев является хроническая травма связочного аппарата колена с последующими асептически-иммунными реакциями. Также частой причиной бывают аутоиммунные и аллергические заболевания.
Воспаление сухожилий и связок колена сложный патологический процесс, который нарушает двигательные функции конечности. Если игнорировать лечение коленных связок, может возникнуть масса осложнений, таких как кальцинозы связки, утончение и разволокнение.
Иногда связки воспаляются после перенесения острых вирусных заболеваний, механизм повреждения, как правило, аутоиммунный, а вирус действует как триггер.
Симптоматика
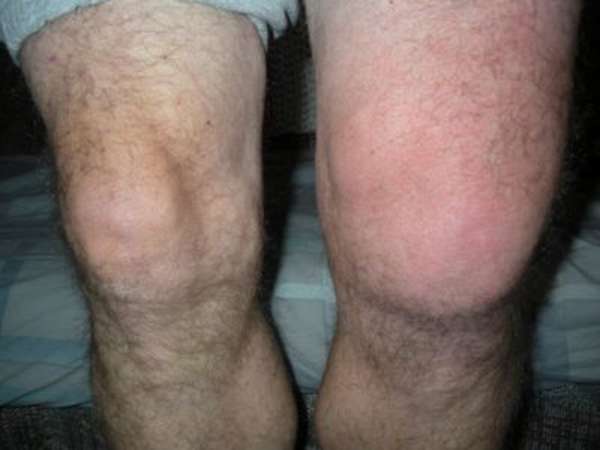
Воспаление связки надколенника имеет схожую клиническую картину с воспалением остальных коленных связок. Выделяют симптомы относительно действия на организм:
- локальные или местные,
- общие.
Независимо от причины возникновения проявления заболевания очень похожи с остальными воспалительными процессами в колене. Отличить воспаление коленных сухожилий от вывиха и перелома надколенника или от разрыва сухожилий может только квалифицированный врач. Иногда начальные стадии заболевания проявляются только наличием боли после физических нагрузок.
При подозрении наличия воспаления коленных или подколенных сухожилий необходимо обратить внимания на такие симптомы:
- появление острой или ноющей локальной боли,
- болезненные ощущения при попытке прощупать сухожилие,
- ограничение движений в суставе,
- локальная температурная реакция,
- изменение реактивности организма при смене климата или погоды,
- отёк может быть с покраснением или без,
- патологические звуки при движении (хруст, щелчки).
Если причиной воспаления являются бактерии, то первым признаком будет сильное нарастание отёчности и поднятие температуры к высоким цифрам.
Вышеуказанные симптомы могут быть проявлением травмы самого коленного сустава или его капсулы, поэтому важно провести дифференциальную диагностику для опровержения более опасных заболеваний.
Тендинит коленных связок протекает постепенно и по стадиям. Принято выделять 4 периода течения болезни:
- боль незначительная и возникает только после раздражения сильными физическими нагрузками, травмой или другими внешними факторами,
- увеличение боли и уменьшение силы раздражающего фактора,
- боль постоянная, режущая или ноющая, даже в состоянии покоя,
- может произойти разрыв сухожилия, его разволокнение, кальциноз, или настает выздоровление.
Диагностика
Для диагностики воспаления сухожилий коленного сустава доктор должен проделать следующие манипуляции:
- собрать анамнез, узнать о причинах, которые привели к заболеванию,
- провести объективный осмотр пациента, определить тяжесть болезни,
- назначить лабораторные методы исследования,
- провести инструментальные методы обследования,
- исключить другие заболевания, которые имеют похожую симптоматику.
Из анамнеза врача интересует интенсивность физических нагрузок, наличие старых плохо вылеченных травм колена. Также нужно узнать о наличии аллергий и заболеваний иммунной системы.
При объективном осмотре доктор обращает внимание на форму суставов и связки, наличие контуров и отечность, если она имеется.
В лабораторных данных, может быть незначительный лейкоцитоз, повышение СОЕ, увеличение С-реактивного белка. Если причиной тендинита являются аутоиммунные заболевания, в крови возрастает ревматоидный фактор. Врач направляет больного на рентген обследование, а также на УЗД диагностику сустава. При установлении точного диагноза приступают к лечению.
Способы лечения
Лечение можно разделить на:
- этиологическое (борьба с причиной возникновения),
- патогенетическое или симптоматическое (борьба с симптомами).
Также лечение может быть:
- местное (локальное влияние на очаг воспаления),
- общее (санация организма в целом).
Лечение должно быть комплексным и направленным на борьбу с причиной возникновения и на профилактику осложнений. Бактериальный и посттравматический тендинит собственной связки надколенника или других связок опасные состояния, которые без должного лечения могут иметь серьёзные последствия. Особенностью колена является то, что гнойные или инфекционные заболевания легко могут переходить на смежные участки конечности и вызвать воспаления других связок и мышц, воспаление связок голеностопного сустава или приводящих мышц бедра.
При воспалении связок колена врач проводит выбор между консервативными и хирургическими методами лечения. Приступать к лечению воспалительного процесса народными средствами можно только после консультации у врача.
Консервативное лечение

Подход к консервативным методам зависит от этиологии и клинической картины заболевания. Первым признаком является боль, которая возникает из-за воспаления, отека и действия биологически активных веществ, попадающих в кровь во время альтерации. Для снятия болевого и температурного синдромов используют нестероидные противовоспалительные препараты, если эффективность от последних не наступила, используют ГКС.
Для лучшего результата конечность и воспаленные коленные сухожилия необходимо ограничить от нагрузок во время лечения. Для этого применяют ортез или специальные тейпы. Местно применяют охлаждающие мази. Хорошие результаты дает УВЧ терапия и электрофорез.
Для профилактики осложнений необходимо делать ЛФК в щадящем режиме, массаж всех мышечных групп бедра и голени. Пациент должен придерживаться диеты с адекватным количеством витаминов и белков.
Хирургическое лечение
К хирургическим методам прибегают при разрывах сухожилия или при сильном гнойном процессе, который может быть осложнением. Производят вскрытие гнойного очага с последующей пластикой связок.
При наличии выпота в суставе нужно сделать пункцию и обследовать синовиальную жидкость.
Если в толще связки при тендинитах коленных или внутриколенных сухожилий есть кальцинаты, которые вызывают болевые ощущения, их необходимо удалить хирургическим или малоинвазивным путём.
Народное лечение

При воспалении связок коленного сустава к лечению в домашних условиях можно приступать, только если есть полная уверенность в точном диагнозе, и объём воспаления небольшой.
Для лечения дома используют:
- охлажденные листья алоэ, которые прикладывают к колену на 6-8 часов,
- мазь из Арники, свиного жира и пчелиного воска,
- настойки с имбиря,
- приправу куркуму, которую добавляют в пищу ежедневно в количестве 0,5 граммов, она имеет хорошее противовоспалительное действие.
Профилактика
Профилактика воспаления связок коленного сустава базируется на некоторых основных принципах:
- разминка колен перед физическими нагрузками или занятиями спортом,
- увеличение нагрузок должно быть постепенным,
- щадить поврежденное колено,
- увеличивать время отдыха между тренировками,
- необходимо лечить хронические заболевания,
- если есть аллергические или аутоиммунные заболевания, нужно максимально снизить их проявления.
Соблюдение простых правил поможет уменьшить вероятность приобретения такого заболевания, как тендинит.
Источник
Боль в горле — самая частая жалоба на приеме у терапевта и ЛОР-врача. Настолько распространенная, что пациентом она уже не воспринимаются всерьез. А напрасно: игнорирование симптомов может привести к развитию серьезных осложнений даже при легкой простуде. Чтобы не выпасть из обоймы жизни надолго, необходимо правильно определить причину воспаления горла и знать, какие меры можно предпринять. Об этом и поговорим в статье.
Причины воспалительных процессов
Холодное время года у многих ассоциируется со вспышками инфекционных заболеваний и повышенной вероятностью свалиться дома с недомоганием. И действительно: переохлаждение, сниженный иммунитет и авитаминоз, которые характерны для этой поры, значительно подрывают защитные функции организма. Но на самом деле инфекции — далеко не единственная причина воспалительных процессов в горле. Рассмотрим основные из них.
Инфекционные заболевания различной этиологии — самая распространенная причина болезненных ощущений. Они могут вызываться бактериями, вирусами и даже грибками. Возбудитель и локализация инфекционного процесса оказывают влияние на особенности клинической картины и подходы к лечению.
- ОРВИ (острая респираторная вирусная инфекция) — широкая группа клинически и морфологически схожих заболеваний, причиной возникновения которых являются вирусы. Наиболее распространенными возбудителями ОРВИ являются: риновирус, аденовирус, вирус гриппа, парагриппа и другие — всего более 200 вариантов. Взрослый человек переносит одну из форм ОРВИ около двух или трех раз в год. В зависимости от возбудителя и особенностей иммунитета клиническая картина может несколько меняться, но основными признаками остаются воспаление слизистой горла с катаральными симптомами (покраснение, боль и першение в горле, насморк, кашель, чихание), а также слабость, повышение температуры, головная боль.
На заметку
На долю ОРВИ приходится более 90% всех инфекционных заболеваний[1]. Ежегодно в России регистрируется до 41,2 миллионов случаев ОРВИ. Именно они являются причиной почти 40% нетрудоспособности в больничных листах работников[2].
- Фарингит — воспалительное заболевание глотки, которое возникает под влияние вирусной, бактериальной (стрептококки, стафилококки) и грибковой (кандида) инфекции. На развитие фарингита также влияют неблагоприятные климатические факторы, вдыхание загрязненного воздуха, травмы и аллергии. Клиническая картина фарингита включает в себя интенсивную гиперемию (покраснение) слизистой глотки, боль и першение в горле, кашель, субфебрильную температуру. Выделяют острое и хроническое течение. Хроническая форма развивается после недолеченной острой, из-за частых инфекционно-воспалительных заболеваний, курения и плохой экологической обстановки. Симптомы хронического фарингита более сглажены, но во время обострений становятся такими же, как при острой форме.
- Тонзиллит — инфекционно-воспалительное заболевание глоточных миндалин. Основной причиной являются бактерии, но встречаются вирусные и грибковые возбудители. Наблюдается острое начало с сильной болью в горле, усиливающейся при глотании. Процесс ограничен лакунами миндалин или распространяется на лимфоидную и другие окружающие ткани. Пораженные миндалины имеют рыхлый вид с гнойными пробками. Могут присоединиться лимфаденит и признаки интоксикации. Недолеченная острая форма иногда переходит в хроническую и может стать причиной таких серьезных осложнений, как паратонзиллярный абсцесс, болезни почек, сердца и коллагенозы.
- Ларингит — воспаление гортани, которое возникает на фоне простудно-инфекционных заболеваний, переохлаждения, загрязненного воздуха или перенапряжения гортани. В клинике воспаление слизистой гортани сильно выражено, видна гиперемия и инфильтрация тканей. Все это сопровождается першением, сухостью в горле, изнуряющим «лающим» кашлем, охриплостью голоса, признаками интоксикации.
Это важно!
У детей младшего возраста в связи с анатомическими особенностями может развиться опасный вариант ларингита — ложный круп. Это обструктивная форма, которая требует экстренной госпитализации ребенка, причем не в ЛОР-отделение, а в отделение интенсивной терапии или реанимационное[3]. Из-за выраженного отека сильно сужается просвета гортани, что приводит к резкому затруднению дыхания. Необходимо немедленно доставить ребенка в больницу или вызвать неотложную помощь.
- Трахеит — воспалительный процесс в трахее. Этиология такая же, как у предыдущих заболеваний. Часто сочетается с ларингитом (ларинготрахеит). Возникает приступообразный кашель (чаще сухой), особенно при глубоких вдохах и выдохах, что не дает дышать «полной грудью». Также наблюдаются другие симптомы: боли в горле, грудной клетке и мышцах, пропадает голос, повышается температура и так далее.
Опухолевые заболевания глотки и гортани развиваются постепенно и первое время могут никак не давать о себе знать. По мере роста новообразования возникают ощущения, которые можно перепутать с симптомами инфекционных заболеваний: изменение тембра голоса, неприятные ощущения при глотании (причем в первую очередь твердой пищи), боли в горле, кровохарканье, затруднение дыхания. Необходимо знать, что при простудных заболеваниях эти проявления редко сохраняются больше двух недель. С визитом к врачу не стоит затягивать в любом случае, но если принято решение лечиться самостоятельно, а симптомы держатся уже три и более недель, то обратиться к специалисту необходимо в срочном порядке. К общим проявлениям относится слабость, недомогание, потеря веса.
Стоматит — распространенное инфекционно-воспалительное заболевание слизистой оболочки полости рта, которое часто возникает на фоне сниженного иммунитета, плохой гигиены, случайных травм при приеме пищи, ношении некачественных зубных протезов. В зависимости от природы поражающего фактора выделяют вирусный, бактериальный, грибковый и химический стоматит. Появляются покраснения, гнойнички, пузырьки, налеты и эрозии на слизистой. Обычно очаги стоматита локализуются на внутренней стороне губ, щек и под языком, но процесс может переходить на нёбо и миндалины. Все это сопровождается болезненными ощущениями. Системные явления обычно не наблюдаются.
Чем лечить воспаление гортани
Важно как можно больше знать о том, как снять воспаление горла, ведь это состояние встречается повсеместно. Если принять меры вовремя, то можно не только предотвратить осложнения, но и «задушить инфекцию на корню», избежав долгих мучений с высокой температурой и изнуряющим кашлем. Сегодня доступно много способов, чтобы облегчить свое состояние и вернуться к привычному образу жизни как можно скорее.
Симптоматические средства:
- Обильное теплое питье. Инфекционное заболевание — это всегда интоксикация организма, и достаточное употребление жидкости помогает с ней справиться. Но не стоит увлекаться: хватит 30 мл на 1 кг собственного веса. При этом следует помнить, что слишком горячие напитки будут оказывать дополнительное раздражающее действие. Достаточно, чтобы температура потребляемой жидкости немного превышала температуру тела.
- Таблетки от боли в голе — это симптоматическое средство против воспаления горла: позволяет снять дискомфортные ощущения в нем, а также немного «промыть» пораженный очаг.
Противовирусные препараты:
- Аэрозоли и спреи. Современные формы, которые активно применяются в медицинской практике как эффективные средства от воспаления горла. Специальные микрораспылители помогают равномерно распределить лекарственное вещество в точной дозировке и избежать побочных эффектов при парентеральном применении. Маленький размер частиц обеспечивает высокую степень проникновения даже в труднодоступные места. К примеру, в этой форме выпускаются некоторые препараты на основе интерферона альфа-2b.
- Средства для полоскания. Один из самых эффективных и проверенных методов, который позволяет получить противовирусный, антисептический и дезинфицирующий эффект. Без полоскания нельзя обойтись при лечении сильного воспаления горла и миндалин. Оно оказывает симптоматическое действие и борется с возбудителем. Можно использовать народные средства (соду, травы с антибактериальным эффектом — ромашку, шалфей, календулу), средства с антисептическим действием («Мирамистин», «Гексэтидин»). Кроме того, в форме средств для полоскания сегодня доступны препараты с прямым противомикробным действием, такие как нитрофурал.
- Порошки и таблетки от воспаления горла. Препараты для приема внутрь позволяют оказывать системное воздействие на организм. С вирусами борются аналоги специальных ферментов — пуриновых нуклеозидов, необходимых всему живому для быстрого клеточного роста. Искусственно синтезированные нуклеозиды с внесенными в их молекулу изменениями, принимаются вирусами за натуральные, поглощаются и включаются в цепочку вирусной ДНК, вызывая обрыв цепи. Другие вещества, такие как римантадин, как бы сковывают, ингибируют (подавляют) высвобождение вирусного ДНК в человеческой клетке. А, например, вещество умифеновир блокирует слияние липидной оболочки вируса и клеточных мембран. Все эти биохимические механизмы препятствует репликации (размножению) вируса внутри клетки человека.
Системные антибиотики:
- Мишенью антибиотиков является бактериальная флора. Они не эффективны против вирусов. Чтобы избежать побочных эффектов, токсичного воздействия и привыкания микроорганизмов из-за бесконтрольного применения антибиотиков, принимать их следует только в строгом соответствии с назначениями лечащего врача.
Итак, в начале заболевания может быть достаточно местной терапии: симптоматических средств и полосканий. Но не стоит затягивать с лечением, чтобы не усугубить развитие инфекции. В более тяжелых случаях придется прибегать к комплексной терапии: противовирусные средства или антибиотики для приема внутрь (в зависимости от возбудителя) в сочетании с местной терапией. Рекомендуется чередовать полоскания с приемом таблеток от боли в горле и применением аэрозолей.
Профилактические меры
Лучший способ борьбы с воспалением горла и гортани — это предотвращение развития заболевания. Невозможно уберечься от всего на свете, но риск заражения значительно снизится, если следовать этим советам.
- Отказ от курения: курильщики в большей степени подвержены простудным заболеваниям, поскольку сигаретный дым снижает местный иммунитет и является дополнительным раздражающим фактором, а никотин суживает сосуды, мешая кровоснабжению очагов поражения.
- Здоровая диета: острая, жареная и сильносоленая пища оказывает раздражающее действие на слизистую и усиливает отек, а также создает дополнительную нагрузку на ЖКТ. Следует сбалансировать свой рацион, добавляя в него больше блюд с высоким содержанием витаминов.
- Увлажнение воздуха: относительная влажность воздуха должна составлять 50–70%. Сухой воздух значительно увеличивает риск осложнений и мешает организму бороться с инфекциями. Это особенно важно для детей, у которых есть риск развития ложного крупа.
- Проветривания позволят снизить концентрацию микробов в воздухе и нормализовать микроклимат. Но не стоит постоянно держать окна приоткрытыми, создавая сквозняки и риск незаметного переохлаждения. В холодное время проветривать нужно, открывая окна настежь несколько раз в день, но всего на три минуты, чтобы большая часть объема воздуха обновилась.
- Соблюдение гигиены подразумевает тщательное мытье рук, применение дезинфицирующих средств, частую смену постельного белья, избегание контакта с кашляющими и чихающими людьми и прочее.
Источник

