Воспаление сухожильных влагалищ флегмона
Сухожилия сгибателей пальцев окружены сухожильными влагалищами.
Сухожильные влагалища пальцев — это крепкие, фиброзные тоннели с малой емкостью, почти не растяжимые, простирающиеся от уровня пястно-фаланговых суставов до оснований дистальных фаланг.
Внутренний слой сухожильного влагалища — это синовиальная оболочка. Она окружает сухожилие, срастаясь с его поверхностью (висцеральный листок), а затем переходит на фиброзный слой влагалища, образуя пристеночный листок. Места перехода представлены слепыми заворотами: проксимальным и дистальным концами влагалища, а также брыжейкой сухожилия, между листками которой к сухожилиям подходят сосуды.
Синовиальное влагалище — это капиллярная щель; в ней находится несколько капель вязкой жидкости, облегчающей скольжение сухожилия. В пальцевых каналах брыжейка прерывиста и укреплена тонкими связками — vinculae.
Полость синовиальных влагалищ I и V пальцев не замкнута на ладони, а продолжается: у большого пальца — в лучевую, а у мизинца — в локтевую синовиальные сумки запястья. В сухожильном влагалище I пальца проходит только одно сухожилие длинного сгибателя большого пальца, прикрепляющееся к дистальной фаланге. Имея более выраженную брыжейку, это сухожилие более богато снабжается кровеносными сосудами в сравнении с другими пальцами.
Кровоснабжение сухожилий сгибателей пальцев осуществляется из нескольких источников; оно относительно бедно на протяжении сухожильных влагалищ.
Причиной сухожильного панариция чаще всего бывают мелкие травмы пальца в местах наиболее поверхностного расположения сухожилий сгибателей. В таких случаях инфекция попадает непосредственно в сухожильное влагалище и вызывает первичный сухожильный панариций, в отличие от вторичного, возникающего как осложнение при костном, суставном или подкожном панариции.
Распознать сухожильный панариций в начальной фазе заболевания трудно. Диагноз ставится на основании анамнеза, осмотра, ощупывания и выявления четырех известных признаков:
1) равномерного опухания всего пальца с распространением отека на тыльную поверхность кисти; 2) болезненности при давлении зондом по ходу всего сухожильного влагалища, точно ограниченной зоной его расположения (см. рис. 19); 3) жестокой боли при движениях, особенно при разгибании; 4) фиксации пальца в положении легкого сгибания.
Л. Г. Фишман (1963) подчеркивает, что указанные четыре симптома в отдельности наблюдаются и при других формах панариция, но все вместе встречаются только при гнойном тендовагините. Кроме того, отмечается невозможность при ощупывании оттянуть напряженное сухожильное влагалище от фаланги.
Еще в докладе на XXI съезде Российских хирургов (1929) С. Е. Соколов обращал внимание на то, что теносиновит бывает не только общим, но и ограниченным, когда воспалительный процесс локализуется в одном отделе влагалища, не захватывая его целиком.
Переход гнойной инфекции из ограниченной в распространенную происходит быстро; развивается картина, типичная для сухожильного панариция. Острое начало с мучительной болью, лишающей сна и трудоспособности, вынужденное полусогнутое положение пальца, болезненность на протяжении сухожильного влагалища, отдающая в область проксимального заворота на уровне пястно-фалангового сочленения. Припухлость пальца, распространяющаяся на тыл кисти, защитная неподвижность и резкая боль при попытке пассивного разгибания пальца. Повышенная температура тела, увеличение и болезненность лимфатических узлов, оберегающая руку поза больного, сдвиг формулы крови дополняют картину. Может способствовать распознаванию рентгенография, при которой в мягких тканях выявляется веретенообразное утолщение соответствующего сухожилия, имеющее четкие, реже волнистые контуры. Ошибки в распознавании сухожильного панариция при столь выраженной картине становятся уже редкими.
Распознавание сухожильного панариция в некротической фазе также не представляет затруднений (рис. 29).
Рис. 29. Сухожильный панариций II пальца правой руки — некротическая фаза.
Рис. 30. Схема разрезов кожи при сухожильных панарициях и тенобурситах.
Лечение сухожильного панариция весьма ответственно; больных целесообразно госпитализировать.
Лечение сухожильного панариция
Воспалительный процесс при сухожильном панариции недолго остается ограниченным, поэтому необходимо своевременно принять самые энергичные меры для ликвидации воспаления. Средства и методика активной абортивной, противовоспалительной терапии в фазе серозной пролиферации остаются теми же, что изложены ранее. Л. Г. Фишман (1949) лечил ограниченные тендовагиниты пункцией сухожильного влагалища на уровне проксимальной фаланги пальца, отсасыванием 1—2 капель содержимого и введением под контролем глаза раствора пенициллина.
В настоящее время большинство хирургов при ограниченном сухожильном панариции и в фазе гнойной пролиферации сочетают пункцию с пролонгированным введением антибиотиков широкого спектра действия и протеолитических ферментов и криотерапией. Лечение сухожильного панариция в фазе гнойного тендовагинита различно в зависимости от локализации процесса; сухожильный панариций смежных II —III —IV пальцев отличается от гнойного тендовагинита I и V пальцев.
А. В. Афанасьева и С. С. Султанова (1972) рекомендуют следующую методику оперативного лечения в сочетании с внутривенным введением олеморфоциклина. Больного укладывают на операционный стол; вводят внутривенно 50 мл 0,5% раствора тримекаина в сочетании с 125 000—250 000 ЕД олеморфоциклина для одновременного воздействия на микрофлору. Проксимальнее места инъекции накладывается на предплечье эластический бинт. При плохо выраженных венах или отеке предплечья применяют общее обезболивание. Кисть фиксируют на металлической шипе Изелена.
Проводится сплошной разрез кожи на тыльно-боковой поверхности пальца на средней и проксимальной фаланге (рис. 30), второй разрез делают на противоположной стороне только соответственно проксимальной фаланге. Сухожильное влагалище вскрывается без пересечения кольцевидных связок. Для вскрытия проксимального заворота сухожильного влагалища II—II I — IV пальцев производится дополнительный поперечный или полуовальный разрез на ладони у основания соответствующего пальца. Сухожильное влагалище промывается и осматривается для определения жизнеспособности сухожилий сгибателей.
Вскрытие и дренирование сухожильного влагалища на уровне дистального заворота затруднительно и практически нужно только при локализации первичного очага на средней фаланге. И в более поздние сроки, пока сухожилия сгибателей блестящи, упруги, без спаек и нет признаков прогрессирующей инфекции, также можно производить промывание сухожильного влагалища под контролем глаза в сочетании с антибиотикотерапией, надеясь на сохранение пальца. Строгая иммобилизация, постельный режим, повторные промывания сухожильного влагалища, комплексное общеукрепляющее лечение’ и уход за больным способствуют купированию процесса.
Когда из вскрытого влагалища выделяется гной в виде комочков, пробочек, выступает окруженное спайками мутно-желтоватое отечное сухожилие сгибателей — это некротическая форма тендовагинита. Тогда показано частичное или полное иссечение омертвевшего сухожилия сгибателя пальца. В предоперационной подготовке хороший эффект наблюдается от применения протеолитических ферментов. Трипсин и химотрипсин применяются местно в рану, в свищи, внутримышечно и внутривенно с антибиотиками; они способствуют отторжению некротизированных тканей и стиханию воспаления.
Принципы тендоэктомии
Предпочтительно оперировать под наркозом, без обескровливания с кратковременным прижатием (если требуется) плечевой артерии к кости, так как это уже не первая операция, кисть отечна, имеется гнойное пропитывание тканей. При наличии свищей и предшествовавших разрезов они используются для доступа к очагу. Рана мягких тканей раздвигается крючками, и осторожно удаляются грануляции и некротические ткани из клетчатки и сухожильного влагалища. Рана вновь промывается, осушается, выясняются степень и протяженность поражения сухожилий. Чаще некротизируется глубокий сгибатель на уровне проксимальной фаланги. Тогда дистальный конец сухожилия берется двумя зажимами Холстета и под контролем глаза отсекается на уровне здоровой ткани. Рана на пальце прикрывается асептической повязкой. На ладони, если нет свищей или операционных разрезов, в асептических условиях производится другой поперечный или Г-образный разрез в зоне проксимального заворота сухожильного влагалища сгибателей. Вскрывается влагалище, рана раздвигается крючками и осматривается.
Потягивая зажим, наложенный на диетальный конец сухожилия в ране на ладони захватывают проксимальную часть его и выводят через рану на пальце. Сухожильное влагалище промывается фурацилином, останавливается кровотечение, рана осматривается. Если на уровне проксимального заворота операция проведена в асептических условиях, во влагалище здесь не было гноя и поражения пястно-фалангового сустава, хирург вправе фиксировать проксимальный конец глубокого сгибателя к апоневрозу и зашить кожу. Если имеется гнойное расплавление и поверхностного сгибателя, то иссекаются одновременно оба сухожилия. Удерживающие влагалище связки по возможности сохраняются. Дистальный конец сухожилия сгибателя, когда хирургу удалось создать чистоту раны на пальце, можно фиксировать к задней стенке влагалища или связочным приборам. Пальцу придается функционально пригодное положение. Рана пальца заживает под струпом.’11ы имели следующий исход тендоэктомии у 24 больных: у 21 — первичное заживление раны на ладони, асептическое заживление раны под струпом на пальце при функциональном положении. У 2 — рана на пальце нагноилась. У одной больной — нагноение обеих ран. Разгибательная контрактура наблюдалась у трех больных.
Примером течения сухожильного панариция с некрозом сухожилия сгибателя послужит выписка из истории болезни больного Г., 28 лет. На второй день после колото-резаной ранки па уровне дисталыюй межфалапговой бороздки указательного пальца правой руки развились острая боль в руке и общее недомогание, повысилась температура; палец был полусогнут, воспален, неподвижен, резко болезнен. В поликлинике произведены инъекции пенициллина в мягкие ткани пальца, повязка с мазью Вишневского, шинирование. Такое лечение продолжалось пять дней, пока не появился «абсцесс» на дистальной фаланге, который был вскрыт. Рентгенотерапия. Пенициллин. Боли стихли, палец стал неподвижным. На двадцатый день на уровне проксимальной межфаланговой борозды открылся свищ с гнойным отделяемым и пышными грануляциями (см. рис. 29). При надавливании на проксимальный заворот сухожильного влагалища из свища выделяется гной. Диагноз — сухожильный панариций указательного пальца правой кисти в фазе некроза сухожилий сгибателей. Госпитализация. Тендоэктомия. Выздоровление. Исход — контрактура при функционально-пригодном пальце. Ограниченно трудоспособен.
Из числа смежных пальцев сухожильный панариций в 47% наблюдается на указательном пальце, в 41,1% —на среднем пальце и только в 10,2% — на безымянном; в 1,7% — сведения в историях болезней неточны. Сухожильный панариций правильно распознай у 90% больных.
До направления больных в центр хирургии кисти в среднем прошло 20 дней. Направлены после консервативного лечения — 38,9%, после оперативного — 61,1%. Осложнения отмечены в 18,5%.
Характер осложнений, наблюдавшихся при сухожильном панариции смежных пальцев, следующий (в %):
Распространение инфекции по каналам червеобразных мышц на тыл кисти 9,2
Распространение инфекции в ладонные межфасццальные пространства 2,5
Прорыв гноя через кожу с образованием свищей 11,4
Вторичный остеомиелит фаланги 3
Лимфангит 7,8
Тугоподвижность сочленений кисти 29
Трофические расстройства 9,4
Комбинированные осложнения 27,7
Последствия сухожильного панариция смежных пальцев приведены ниже (в %) :
Контрактура пальца 72,6
Анкилоз сочленений пальца 20,5
Ампутация пальца 1, 4
Комбинированные виды 5,5
Осложнения сухожильного панариция являются следствием: запоздалого обращения, необоснованно длительного консервативного лечения, недостаточно радикально выполненной операции, недостаточно интенсивной антибиотикотерапии, увеличения антибиотикоустойчивой флоры, неправильной иммобилизации и совокупности причин. Частые болезненные перевязки после операции также плохо влияют на исход, поддерживая нагноение, отек, способствуют развитию избыточных грануляций и спаянных рубцов.
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Источник
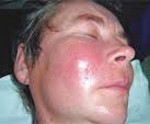
Флегмона – это гнойный процесс в жировой клетчатке, не имеющий четких границ и склонный к распространению на окружающие ткани. Возбудителем чаще всего является золотистый стафилококк. Флегмона проявляется общим недомоганием и интоксикацией, значительным повышением температуры тела, резкой болезненностью при движениях и пальпации пораженной области. Поверхностная флегмона характеризуется прощупыванием плотного инфильтрата, который, постепенно размягчаясь, превращается в заполненную гноем полость. Диагноз устанавливается на основании клинической картины. Лечение флегмоны проводится путем ее вскрытия и дренирования, применения протеолитических ферментов и ранозаживляющих мазей.
Общие сведения
Флегмона – разлитое гнойное, реже гнилостное воспаление в жировой клетчатке. Его характерной особенностью является отсутствие четких границ. Флегмона может быстро распространяться по клетчаточным пространствам, переходя на мышцы, сухожилия, кости и другие структуры. Может быть как самостоятельным заболеванием, так и осложнением других гнойных процессов (сепсиса, абсцесса, карбункула). Лечением флегмон в области лица занимаются хирурги-стоматологи. Лечение флегмон в области туловища и конечностей находится в ведении гнойных хирургов. Лечение вторичных флегмон, развившихся на фоне перелома или раны мягких тканей, осуществляется травматологами.
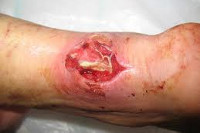
Флегмона
Причины флегмоны
Непосредственной причиной гнойного процесса в подавляющем большинстве случаев являются патогенные микроорганизмы, которые проникают в клетчаточные пространства непосредственно через рану или ссадину либо по лимфатическим или кровеносным сосудам. Чаще всего флегмона развивается под действием золотистого стафилококка, второе место по распространенности занимает стрептококк.
Возникновение флегмоны может быть обусловлено и другими микроорганизмами. Так, например, у детей младшего возраста флегмона иногда провоцируется гемофильной бактерией. При укусе собаки или кошки в ткани проникает Pasturella multocida, которая может вызывать флегмону с очень коротким инкубационным периодом (4-24 часа). А в результате ранения, полученного во время работы с домашней птицей, свиньями, морскими рыбами или моллюсками, причиной флегмоны может стать бактерия Erysipelothrix rhusiopathiae.
Чаще всего бактерии проникают в подкожную клетчатку через поврежденные кожные покровы или слизистые оболочки. Кроме того, возбудители инфекции могут попадать в клетчаточное пространство гематогенным или лимфогенным путем из какого-то очага инфекции (например, при тонзиллите, фурункулезе, кариесе). Возможно также контактное распространение воспаления при прорыве гнойного очага (например, абсцесса или карбункула). В отдельных случаях флегмона может вызываться не болезнетворными микроорганизмами, а химическими веществами. Так, развитие гнойного воспаления в подкожной клетчатке возможно при введении под кожу бензина, керосина, скипидара и т. п.
Вероятность возникновения флегмоны увеличивается при снижении защитных функций организма, которое может быть обусловлено истощением, иммунодефицитными состояниями (ВИЧ-инфекция), хроническими заболеваниями (сахарный диабет, болезни крови, туберкулез) или хроническими интоксикациями (алкоголизм, наркомания). При всех перечисленных состояниях наблюдается более тяжелое течение и быстрое распространение флегмоны, что обусловлено невозможностью организма противостоять инфекции. Вероятность заражения, особенности течения флегмоны и чувствительность к лекарственным препаратам также обусловлены видом и штаммом микроорганизма.
Патогенез
Характер и особенности развития флегмоны определяются особенностями жизнедеятельности бактерии, вызвавшей гнойный процесс. Так, стрептококки и стафилококки вызывают гнойное воспаление. А при заражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой возникает гнилостная флегмона.
Самые тяжелые формы флегмоны развиваются в результате жизнедеятельности облигатных анаэробов – бактерий, которые размножаются в отсутствие кислорода. К числу таких микроорганизмов относятся неспорообразующие (бактероиды, пептострептококки, пептококки) и спорообразующие анаэробы (клостридии), которые характеризуются чрезвычайной агрессивностью, высокой скоростью разрушения тканей и тенденцией к быстрому распространению воспаления. Хроническая форма флегмоны (деревянистая флегмона) вызывается маловирулентными штаммами таких микроорганизмов, как дифтерийная палочка, стафилококк, паратифозная палочка, пневмококк и др.
Классификация флегмон
Флегмона может быть первичной (возникшей в результате непосредственного внедрения микроорганизмов) или вторичной (развившейся при переходе воспаления с окружающих тканей), острой или хронической, поверхностной или глубокой, прогрессирующей или отграниченной. В зависимости от характера разрушения тканей в гнойной хирургии выделяют серозную, гнойную, некротическую и гнилостную форму флегмоны. С учетом локализации флегмоны подразделяются на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы.
Если гнойное воспаление развивается в клетчаточных пространствах вокруг какого-либо органа, его наименование образуется из латинского названия воспаления данного органа и приставки «пара», означающей «около» или «вокруг». Примеры: воспаление клетчатки вокруг почки – паранефрит, воспаление клетчатки вокруг прямой кишки – парапроктит, воспаление клетчатки в области малого таза (рядом с маткой) – параметрит и т. п. При бурном течении флегмона может выходить за рамки одной анатомической области и распространяться на соседние, захватывая одновременно, например, область ягодиц, бедро и промежность или кисть и предплечье.
Симптомы флегмоны
Для острого процесса типично быстрое начало с повышением температуры до 39-40°С и выше, симптомами общей интоксикации, жаждой, резкой слабостью, ознобом и головной болью. При поверхностной флегмоне в зоне поражения появляется отек и краснота. Пораженная конечность увеличивается в объеме, определяется увеличение регионарных лимфатических узлов.
В процессе пальпации флегмоны выявляется резко болезненное, неподвижное, горячее на ощупь образование без четких границ. Кожа над ним лоснится. Движения болезненны, боль также усиливается при перемене положения тела, поэтому пациенты стараются как можно меньше двигаться. В последующем в области воспаления возникает участок размягчения – полость, заполненная гноем. Гной может либо прорываться наружу с образованием свища, либо распространяться на соседние ткани, вызывая их воспаление и разрушение.
Для глубоких флегмон характерно ранее появление и более яркая выраженность общих симптомов – гипертермии, слабости, жажды, озноба. Отмечается быстрое ухудшение состояния, возможна одышка, снижение артериального давления, частый слабый пульс, головная боль, уменьшение мочеотделения, синюшность конечностей и желтушность кожных покровов.
Вне зависимости от расположения (глубокая или поверхностная) острая флегмона быстро прогрессирует, захватывая все новые участки жировой клетчатки, а также расположенные рядом анатомические образования, и сопровождается тяжелой интоксикацией. Выделяют пять форм острой флегмоны.
- Серозная флегмона. Развивается на начальном этапе. Преобладает серозное воспаление: в области пораженного участка скапливается экссудат, клетки жировой клетчатки инфильтрируются лейкоцитами. Клетчатка приобретает студенистый вид и пропитывается водянистой мутной жидкостью. Граница между больными и здоровыми тканями практически не выражена. В последующем серозная форма может переходить в гнойную или в гнилостную.
- Гнойная флегмона. Наблюдается гистолиз (расплавление тканей с образованием гноя), в результате чего образуется мутный, беловатый, желтый или зеленый экссудат. Из-за расплавления тканей при данной форме флегмоны часто наблюдается образование язв, свищей и полостей. При неблагоприятном течении гнойной флегмоны воспаление распространяется на соседние ткани (мышцы, кости, сухожилия), которые вовлекаются в гнойный процесс и также подвергаются разрушению. Гной распространяется по «естественным футлярам» — подфасциальным пространствам и сухожильным влагалищам. Мышцы приобретают грязновато-серую окраску, пропитываются гноем и не кровоточат.
- Гнилостная флегмона. Характеризуется разрушением тканей с образованием газов с неприятным запахом. Ткани при такой флегмоне приобретают грязно-коричневую или темно-зеленую окраску, становятся скользкими, рыхлыми и разрушаются, превращаясь в полужидкую мажущуюся массу. Гнилостный распад тканей обуславливает тяжелую интоксикацию.
- Некротическая флегмона. Характерно образование очагов некроза, которые в последующем либо расплавляются, либо отторгаются, оставляя после себя раневую поверхность. При благоприятном течении флегмоны область воспаления ограничивается от окружающих здоровых тканей лейкоцитарным валом, а в дальнейшем – грануляционным барьером. Воспаление локализуется, на месте флегмоны формируются абсцессы, которые либо вскрываются самостоятельно, либо дренируются оперативным путем.
- Анаэробная флегмона. Наблюдается распространенный серозный воспалительный процесс с возникновением обширных участков некроза и выделением из тканей пузырьков газа. Ткани темно-серые, со зловонным запахом. При пальпации определяется крепитация (мягкий хруст), обусловленный наличием газа. Ткани вокруг очага воспаления приобретают «вареный» вид, покраснение отсутствует.
Хроническая флегмона может развиться при низкой вирулентности микроорганизмов и высокой сопротивляемости организма больного. Сопровождается возникновением очень плотного, деревянистого инфильтрата. Кожные покровы над областью воспаления синюшные.
Осложнения
Диссеминация инфекции по лимфатическим и кровеносным сосудам может стать причиной развития тромбофлебита, лимфангита и лимфаденита. У некоторых пациентов выявляется рожистое воспаление или сепсис. Возможно возникновение вторичных гнойных затеков. Флегмона лица может осложняться гнойным менингитом. При распространении процесса на близлежащие мягкотканные и костные структуры может развиваться гнойный артрит, остеомиелит, тендовагинит, при поражении плевры – гнойный плеврит и т. д. Одним из опаснейших осложнений флегмоны является гнойный артериит – воспаление артериальной стенки с ее последующим расплавлением и массивным артериальным кровотечением.
Лечение флегмоны
Данное заболевание представляет опасность для жизни, требует экстренной госпитализации. В процессе лечения действует строгое правило: при наличии гноя необходима его эвакуация, поэтому основным лечебным мероприятием является хирургическое вмешательство – вскрытие и дренирование гнойного очага. Исключением из общего правила является начальный этап флегмоны (до формирования инфильтрата). В этом случае операция не проводится. Пациентам назначают тепловые процедуры (соллюкс, грелки, согревающие компрессы), УВЧ-терапию или компрессы с желтой ртутной мазью (повязка по Дубровину). Одновременное использование УВЧ и ртутной мази противопоказано.
Наличие высокой температуры и сформировавшегося инфильтрата является показанием к оперативному лечению флегмоны даже при отсутствии явной флюктуации в очаге поражения. Вскрытие и дренирование области воспаления позволяет уменьшить напряжение тканей, улучшить тканевый обмен и создать условия для эвакуации воспалительной жидкости. Хирургическое вмешательство выполняют под общим наркозом. Вскрытие флегмоны проводят широким разрезом. При этом, чтобы обеспечить хороший отток гноя, широко рассекают не только поверхностные, но и глубокие ткани. После отхождения гнойной жидкости полость промывают и дренируют резиновыми выпускниками, трубками или полутрубками.
На рану накладывают повязки с гипертоническим раствором или водорастворимыми мазями, содержащими антибиотики. Мази на вазелинланолиновой и жировой основе (синтомициновая эмульсия, мазь Вишневского, неомициновая, тетрациклиновая мази и пр.) на ранних этапах не показаны, поскольку они затрудняют отток раневого содержимого. Для того чтобы ускорить отторжение омертвевших участков, применяют специальные некролитические средства – протеолитические ферменты (протеазы, химотрипсин, трипсин) или мази с содержанием ферментов.
После очищения раневой полости используют мазевые повязки. Для стимулирования регенерации применяют троксевазиновую и метилурациловую мазь, для защиты грануляционной ткани от повреждения – мази на жировой основе, для предотвращения повторного инфицирования – водорастворимые мази. В фазе эпителизации и рубцевания наносят шиповниковое и облепиховое масло. При длительно незаживающих ранах и обширных дефектах выполняют дермопластику.
Одновременно с местным лечением проводится консервативная терапия, направленная на повышение защитных сил организма, борьбу с инфекцией и интоксикацией. Пациенту назначают постельный режим. Пораженному участку по возможности придают возвышенное положение. Обезболивающие средства обычно вводят внутримышечно. Всем больным обязательно проводят антибиотикотерапию. Препараты подбирают с учетом чувствительности возбудителя. При анаэробных флегмонах внутримышечно или подкожно применяют противогангренозные сыворотки.
Для регуляции кислотно-щелочного состояния крови и нейтрализации токсинов внутривенно вводят раствор уротропина, для улучшения тонуса сосудов – раствор хлористого кальция. Для улучшения питания сердечной мышцы применяют раствор глюкозы внутривенно. При необходимости применяют препараты, нормализующие деятельность сердечно-сосудистой системы (кофеин и т. д.). Назначают обильное питье, внутривенную инфузионную терапию, витаминотерапию, общеукрепляющие средства и иммуномодулирующие препараты. Антибиотикотерапию продолжают вплоть до ликвидации острого воспаления.
Прогноз и профилактика
Прогноз определяется обширностью поражения, характером гнойного процесса, общим состоянием здоровья пациента и временем начала лечения. При позднем обращении, развитии осложнений возможен летальный исход. После выздоровления часто наблюдается грубое рубцевание, возможны внешние дефекты, нарушение функции пораженного сегмента. Профилактика флегмоны заключается в предупреждении травм, обработке ран и ссадин, своевременном лечении очагов инфекции (кариозных зубов, фурункулов, пиодермии и пр.). При возникновении первых признаков воспаления и малейшем подозрении на флегмону следует немедленно обращаться к врачу.
Источник

