Воспаление сосудов на голени
Заболевания сосудов ног достаточно распространены. Они имеют свою специфику, что связано с удаленностью нижних конечностей от сердца и необходимостью подъема крови снизу вверх. Сосудистые заболевания ног связаны с их деформацией, расширением, закупоркой, сужением, воспалением. Вид поражения зависит от строения стенки: вены подвержены растяжению стенки и расширению просвета, для артерий характерна мышечная атрофия и сужение просвета. В связи с этими изменениями сосуды не могут нормально выполнять свои функции, кровообращение нарушается, что чревато тяжелыми последствиями, вплоть до ампутации конечностей.
Причины
Заболевания сосудов могут быть связаны как с высокими нагрузками на нижние конечности, например, у спортсменов и людей, проводящих большую часть времени на ногах, так и с малой подвижностью. Отрицательно влияют на сосуды вредные привычки и несбалансированное питание. Имеет место в развитии болезней и наследственность.
Классификация сосудистых патологий
К этой группе относится целый ряд болезней, которые можно разделить на два вида:
- Поражения артерий: атеросклероз, облитерирующий эндартериит и другие.
- Заболевания вен: варикозное расширение, флебит, тромбофлебит, тромбоз.
Атеросклероз сосудов ног
Заболевание развивается постепенно и проявляется, как правило, после 50 лет. Характеризуется частичной или полной закупоркой артерий холестериновыми бляшками.
К причинам медики относят:
- Естественное старение организма.
- Сахарный диабет.
- Неправильное питание: употребление продуктов, богатых холестерином.
- Курение.
- Генетическую предрасположенность.
- Избыточный вес, который приводит к повышенной нагрузке на сосуды.
- Частые стрессовые ситуации.

На начальном этапе атеросклероз никак не проявляется, и нередко о нем узнают случайно на осмотре у врача
Симптомы болезни обусловлены нарушенным кровообращением:
- Бледные, с синеватым оттенком конечности.
- Онемение в ногах и ползание мурашек.
- Зябкость в нижних конечностях ниже колена.
- Боль в икрах во время ходьбы, а затем и в состоянии покоя.
- Ухудшение памяти, головокружения.
- Развитие сердечных заболеваний.
Диагноз ставится на основании рассказа больного о его образе жизни, инструментальных и лабораторных исследованиях. Лечащий врач назначает пациенту:
- Анализ крови на свертываемость и липиды.
- Ультразвуковое исследование.
- Ангиографию.
- Капиллярографию.
При атеросклерозе проводится комплексное лечение, включающее соблюдение диеты, прием медикаментов, физиотерапию. Из лекарств, как правило, назначают антикоагулянты, препятствующие образованию тромбов. В случаях значительного закрытия просвета сосуда может быть показана хирургическая операция (шунтирование), во время которой в артерию вводят шунт для ее расширения и восстановления кровотока.
Облитерирующий эндартериит
Это одно из наиболее сложных сосудистых заболеваний ног. Характеризуется эндартериит поражением стенок артерий, приводящих к их сужению (иногда и полному закрытию) и к нарушению кровообращения в нижних конечностях. Обычно при облитерирующем эндартериите происходят изменения в крупных сосудах. Замечено, что чаще страдают курящие люди. Диагностируется заболевание преимущественно у мужчин в возрасте 20-40 лет, женщины практически не болеют.
Причины облитерирующего эндартериита точно не установлены.
Предполагается, что толчком к развитию болезни могут послужить:
- Нарушения в работе иммунной системы.
- Аллергические реакции.
- Болезни крови.
- Курение.
- Осложнения после оперативного вмешательства.
- Инфекционные заболевания.
Основные симптомы эндартериита:
- Трудности при ходьбе и перемежающаяся хромота.
- Выраженная боль.
- Быстрая утомляемость при невысоких нагрузках.
- Ощущение покалывания и онемения в ногах.
- Отечность нижних конечностей.
- Синюшность ног.
- Судороги.
- Трофические изменения на коже (сухость, прекращение роста волос, изменение цвета).
- Трофические язвы.
Заболевание считается неизлечимым. Для облегчения состояния больные должны придерживаться следующих рекомендаций:
- Полностью отказаться от курения и употребления алкоголя.
- Избегать переохлаждений и больших физических нагрузок на ноги.
- Принимать противовоспалительные и кроворазжижающие препараты.
В тяжелых случаях могут назначить хирургическое лечение: шунтирование артерий, удаление пораженного участка сосуда.

При отсутствии лечения болезнь может быстро прогрессировать, что приводит к ампутации ноги
Варикоз ног
Это очень распространенная болезнь вен нижних конечностей, характеризующаяся снижением эластичности венозных стенок и несостоятельностью клапанов, в результате чего кровь застаивается в венах, сосуды расширяются, удлиняются, образуют выступающие узлы под кожей. Заболевание чаще поражает женщин. Точные причины варикоза не выяснены. К провоцирующим факторам относят:
- Наследственную предрасположенность.
- Дефекты клапанов и слабость венозных стенок.
- Значительные нагрузки на ноги.
- Малоподвижный образ жизни.
- Прием гормональных контрацептивов.
- Избыточный вес.
Симптоматика развивается постепенно – от более легких проявлений к более тяжелым:
- Отеки и тяжесть в ногах к вечеру.
- Появление сосудистых звездочек.
- Боли и ночные судороги в икрах.
- Выступающие синие вены под кожей.
- Зуд кожи, развитие экземы.
- Трофические изменения (пигментация, сухость и шелушение, глянцевая кожа, прекращение роста волос).
- Трофические язвы.

Варикоз ног полностью неизлечим, но его необходимо контролировать, иначе могут развиться тяжелые осложнения. Лечение болезни вен на ногах должно быть комплексным и продолжаться всю жизнь. Терапевтические методы включают:
- Прием медикаментов и применение мазей, гелей, кремов, которые уменьшают боль и снимают отечность. Это венотоники, антикоагулянты, нестероидные противовоспалительные средства, антиоксиданты (Детралекс, Флебодиа, Тромбо-АСС, Курантил, Троксевазин, Троксерутин, гель Лиотон, Гинкор-Форт и так далее).
- Ношение компрессионного трикотажа, который нормализует кровоток, предотвращает отеки, облегчает состояние.
- Сбалансированное питание и нормализация веса.
- Отказ от бань и саун, солнечных процедур и горячих ванн.
- Занятия физкультурой с акцентом на икроножные мышцы, которые принимают непосредственное участие в выталкивании крови из нижних конечностей.
- Избегание длительного нахождения в положении сидя или стоя.
- Подъем ног выше уровня сердца при любом удобном случае (4 раза в день на 10-15 минут).
При варикозе могут применяться малоинвазивные методы лечения: склеротерапия, радиочастотная абляция, лазерная коагуляция и другие. Эти методы не подходят при запущенной форме болезни, тогда назначают хирургическую операцию – флебэктомию, при которой удаляется пораженный участок вены.
Флебит
Это воспаление стенок вен с последующим нарушением работы сосудов и ухудшением кровообращения. Основные причины развития флебита следующие:
- Варикозная болезнь.
- Инфекционные заболевания.
- Травмы.
Признаки флебита:
- Пораженная вена деформируется, увеличивается в размере и становится плотной.
- Кожа в месте пораженного сосуда краснеет, ее температура повышается.
- В больной ноге появляется дискомфорт, она может отекать.
Заболевание бывает и острым, и хроническим. При флебите нередко развивается тромбофлебит, то есть к воспалению стенок вен добавляется их закупорка (частичная или полная) тромбом.
Лечение будет зависеть от причин развития флебита. Обычно пациентам назначают противовоспалительные препараты в виде таблеток или уколов, антикоагулянты для предотвращения повышенной свертываемости крови и образования тромбов.
Тромбофлебит
Это заболевание характеризуется воспалением стенок вен с одновременным повышением вязкости крови, образованием тромбов, сужением просвета сосудов и нарушением кровообращения. Тромбы представляют опасность для жизни, поскольку они могут оторваться и попасть в любой отдел кровеносной системы, в том числе и в легочную артерию. Часто тромбофлебит нижних конечностей развивается при варикозе, но есть и другие причины возникновения патологии:
- Инфекционные заболевания.
- Травмы нижних конечностей.
- Повышенная свертываемость крови.
- Изменение состава крови, например, в результате приема некоторых лекарств.
- Беременность и роды.
Развившийся при варикозе тромбофлебит обычно захватывает нижнюю часть бедра и верхнюю треть голени. При этом отмечаются следующие симптомы:
- общее ухудшение самочувствия (недомогание, повышенная температура);
- боль в области пораженного сосуда, которая усиливается при движении;
- покраснение и блеск кожи в проекции пораженной вены;
- отек больной ноги и заметное ее отличие от здоровой по размеру;
- легко нащупываются инфильтраты в виде шнуровидных уплотнений.
Лечение тромбофлебита в первую очередь предполагает прием кроворазжижающих препаратов, чтобы предотвратить образование тромбов, с последующим включением противовоспалительных средств. При наличии тромба показано хирургическое вмешательство, в ходе которого устраняют закупорку вены. Кроме этого, необходимо ношение компрессионного трикотажа, использование гелей, массаж, физические упражнения, улучшающие кровообращение в венах.

Тромбоз
Воспаление глубоких вен и образование в них тромбов называется тромбозом. Тромб быстро формируется, и если он неплотно прикрепляется к стенке вены, то в любой момент может оторваться и передвигаться по сосудистому руслу.
Основные причины тромбоза следующие:
- врожденные патологии сосудов;
- гормональные нарушения;
- опухоли;
- травмы с поражением сосудов;
- переломы;
- хирургические вмешательства;
- параличи ног и парезы;
- тяжелые инфекции;
- лишний вес.
Кроме этого, к провоцирующим факторам можно отнести:
- пожилой возраст;
- тяжелые физические нагрузки;
- малоподвижный образ жизни;
- длительный постельный режим и неподвижное состояние;
- вредные привычки (употребление алкоголя, курение).
Симптомы заболевания не всегда отчетливо выражены. Заподозрить тромбоз можно по следующим признакам:
- Распирающие, дергающие, сдавливающие боли в вечернее время суток.
- Онемение и бегание мурашек в голени.
- Тяжесть в ноге к концу дня.
- Отек и увеличение в объеме пораженной конечности.
- Истончение кожного покрова больной ноги, бледность и синюшность.
- Глянцевая кожа.
- Повышение температуры (общее и местное).
- Наполнение кровью поверхностных вен и выраженный их рисунок под кожей.
- Температура больной ноги ниже, чем у здоровой.
Лечение тромбоза может быть консервативным и оперативным. В первом случае назначают препараты следующих групп:
- противовоспалительные;
- антикоагулянты прямого и непрямого действия;
- ферменты с тромболитическими свойствами;
- средства, улучшающие микроциркуляцию и текучесть крови.
Кроме этого, показано эластичное бинтование или ношение компрессионного трикотажа.
Хирургическое лечение назначают при выраженном воспалении, флотирующем тромбе и высоком риске отрыва тромба с последующим развитием тромбоэмболии легочной артерии. Самая распространенная операция – это тромбэктомия, во время которой удаляют тромб и восстанавливают кровоток.
В заключение
Болезни сосудов ног могут привести к необратимым изменениям, ухудшению качества жизни, инвалидности и даже смерти. Поэтому важно их лечить в самом начале развития. А еще лучше заниматься профилактикой: избавиться от вредных привычек, правильно питаться, поддерживать в норме вес, заниматься физкультурой, избегать стрессов.
Источник
Воспаление сосудов на ногах являются достаточно распространенным заболеванием. Если раньше такие патологии встречались у людей за 50-т, то сейчас нередко лечение требуется молодым пациентам. В зависимости от типа пораженных сосудов, выделяют разные воспалительные заболевания.

Воспаление вен называют флебитом, воспаление артерий – артериитом.
У ребенка такие заболевания встречают крайне редко.
Флебит
Флебит опасен большой возможностью образования тромбов, которые могут привести к летальному исходу. При воспалении вен у человека проявляются следующие симптомы:
- боли;
- отек конечности;
- зуд;
- кожа становится сине-красного цвета;
- рисунок сосудов явно проступает под кожей;
- повышенная температура тела.
Выделяют два типа флебита:
- глубоких вен (тромбофлебит, при нем в сосудах образуются тромбы, которые могут оторваться и привести к смерти);
- поверхностный (вены болезненны и очень напряжены, человек чувствует общую слабость).
Причинами развития воспаления вен на ногах могут быть:
- инфекционные болезни;
- осложнения варикоза, беременности и родов;
- гормональные лекарства;
- длительная иммобилизация ног;
- катетеризация;
- курение;
- повышенная свертываемость крови;
- механические повреждения стенок вен во время операции, при травме и т.п.
- избыток солнечного света и т.д.
Воспаление вен требует соблюдения постельного режима, ноги рекомендуют держать в повышенном состоянии, чтобы отток крови шел лучше, не возникало отеков и болезненных ощущений. Человек должен пить как можно больше воды.
Чтобы устранить воспаление сосудов ног, используют физиотерапию, антикоагулянты, лекарства, снижающие протромбин в крови, а также ряд хирургических операций.
Артериит
Артериит – это воспаление артерий на ногах. Он может быть:
- первичным (развивается сам по себе);
- вторичным (развивается как следствие других патологий организма или внешнего воздействия).
Артериит может затронуть как маленькие, так и самые большие артерии ног.
Причины развития первичной формы до конца не изучены. Известно, что первичная форма может возникнуть из-за наследственной предрасположенности.
 Вторичная — становится результатом вирусных или бактериологических заболеваний, а также может быть вызвана приемом ряда медикаментов (антибиотиков, гормональных лекарств и т.п.)
Вторичная — становится результатом вирусных или бактериологических заболеваний, а также может быть вызвана приемом ряда медикаментов (антибиотиков, гормональных лекарств и т.п.)
Болезнь начинается с иммунного воспаления стенки артерии, при котором в крови формируются аутоантитела и иммунные комплексы, которые оседают на стенках. Пораженные клетки выделяют медиаторы, которые вызывают воспаления.
Артериит ног чаще бывает у людей, которые ведут малоподвижный образ жизни, много курят и т.п.
Проявляется сильной болью в ногах, особенно после длительного хождения или больших нагрузок. Из-за пониженной температуры в этой части тела, человек может постоянно чувствовать зябкость, даже если находится в тепле, также на конечностях ногти растут медленнее, а волосы выпадают чаще.
Лечение предполагает гормональные препараты, в частности прием глюкокортикостероидов. Чтобы снять болевые ощущения используют анальгетики. Хирургические операции проводят крайне редко при осложнениях, например, если были обнаружены тромбы или аневризмы сосудов.
Комплексное лечение включает регулярные физические упражнения, которые помогают полноценной циркуляции крови, а также обильное питье воды или травяных настоев. Чтобы укрепить стенки сосудов можно использовать специальные гели и мази. Чтобы избежать повторения воспалительного процесса, можно регулярно делать компрессы с водкой.
Народные методы
Для профилактики воспалительных заболеваний можно использовать ряд народных методов.
К наиболее эффективным относят конский каштан, корень одуванчика, мать-и-мачеха, петрушка и т.п. из трав делают компрессы, отвары, примочки, ванночки.
Чтобы избежать воспалительных процессов важно придерживаться здоровой диеты, вести подвижный образ жизни, носить удобную обувь, избегать переохлаждения, принимать витамины, особенно группы Р, С, К.
Источник
Нарушения в работе сосудистых структур, системе кровообращение приводит к катастрофическим последствиям при несвоевременном лечении или неграмотной помощи больным.
Согласно статистическим оценкам, диагноза подобного профиля выставляются часто, на долю названной категории приходится порядка трети всех случаев тяжелых состояний, с которыми пациенты обращаются лично или поступают в стационар по скорой.
Васкулит — одно из возможных заболеваний, суть его заключается в воспалении сосудистой стенки изнутри с последующей деструкцией тканей, структур эндотелия, рубцеванием и критическим нарушением питания клеток, которое должен обеспечивать пораженный сосуд.
Основной контингент больных — лица детского и пожилого возраста, есть два пиковых периода: с года до 15 лет и с 55 до 70.
Это не единое заболевание, а целая группа патологических процессов. Конкретное наименование зависит от типа пораженного сосуда: вена, артерия, капилляр и др.
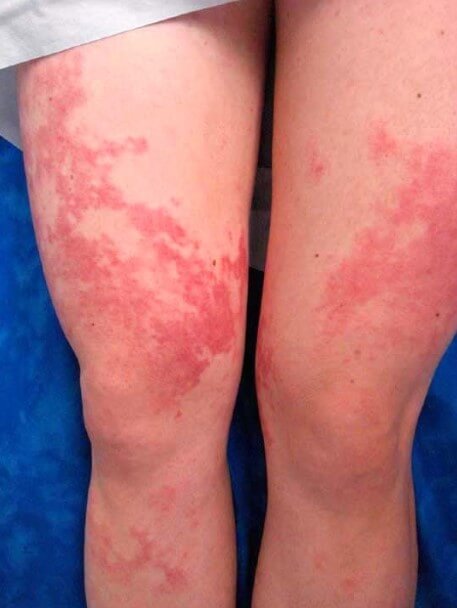
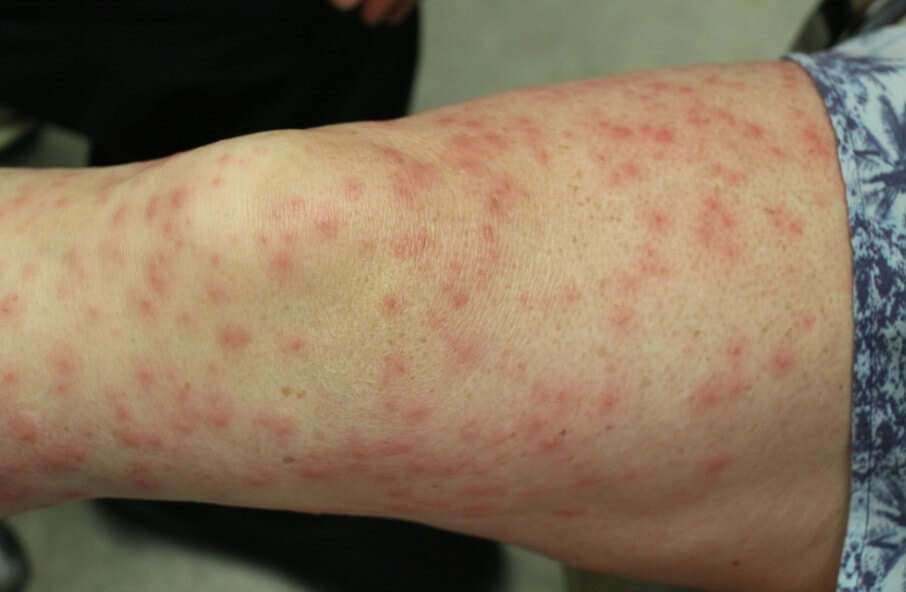
Васкулит на ногах — это неправильная формулировка. Речь идет о поражении сосудов нижних конечностей. Внешне оно проявляется обильными красными или пурпурными высыпаниями, которые ошибочно и называют васкулитом на ногах. На деле же это геморрагическая сыпь, типичный внешний признак васкулита.
Диагностика не представляет больших трудностей. Лечение срочное, обычно в стационарных условиях. Заболевания крайне чувствительно к моменту оказания помощи и ее качеству, в плане прогноза.
Механизм развития
Точный путь становления патологического процесса не известен. Вопрос изучается теоретиками и практиками. Однако можно сказать, по меньшей мере о двух ключевых факторах становления проблемы.
- Первый и основной — аутоиммунная реакция. Собственные защитные силы организма человека, которые призваны оказывать противодействие вторженцам: вирусам, бактериям и прочим начинают разрушать собственные клетки тела.
В частности страдает внутренняя выстилка сосудов. Почему так происходит тоже до конца непонятно. Предполагается, что сбой провоцируется приемом препаратов, перенесенными инфекциями.
Также имеет место гиперсенсибилизация в результате текущих или хронических аллергических реакций, отравлений токсинами (например, продуктами жизнедеятельности глистов). Иными словами, организм становится слишком чувствительным.
- Второй весомый фактор — вирусное, бактериальное, грибковое поражение. Насколько большую роль играет этот момент точно также сказать пока нельзя. При этом он не исключает аутоиммунного происхождения. Вполне возможно, что два механизма уживаются в одном пациенте мирно.
Далее патологический процесс двигается по стандартному сценарию. Развивается воспаление, затрагивающее внутреннюю выстилку того или иного сосуда — интимы, эндотелия. Сам по себе диаметр просвета суживается.
Формируется выраженная ишемия с недостаточным питанием структур. При этом остаточные явления всегда тяжелы. Стенки рубцуются, эпителизируются, возможно развитие фибриновых образований (спаек).
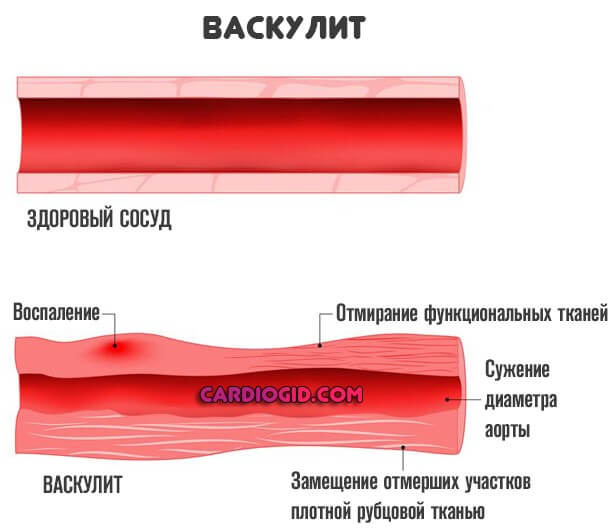
Все это создает механические препятствия. Сосуд теряет былую эластичность, не может нормально расширяться и выполнять свою основную функцию по проведению крови. Итогом оказывается хроническая ишемия.
Осложнения не заставляют себя ждать. В отсутствии грамотной помощи смерти почти не избежать.
Васкулит нижних конечностей может закончиться гангреной, согласно статистическим данным, именно эта локализация является наиболее характерной для патологического процесса.
Классификация
Типизировать расстройство можно по нескольким критериям. Первый — вид сосуда.
- Артериит. Воспаление магистральных структур, обеспечивающих организм насыщение кислородом и питательными веществами (например аорты). При поражении таковых стремительно нарастают нарушения функционирования тканей, потому помощь требуется незамедлительно. Счет идет на дни, в некоторых случаях на часы.
- Артериолит. Поражаются сосуды более мелкого калибра. В основном страдают конечности и глаза.
- Флебит. Воспаление вен. Протекает сравнительно вяло, но почти всегда в итоге заканчивается катастрофическими инвалидизирующими последствиями. Времени на раздумья также не много. Требуется госпитализация в профильный стационар и начало терапии.
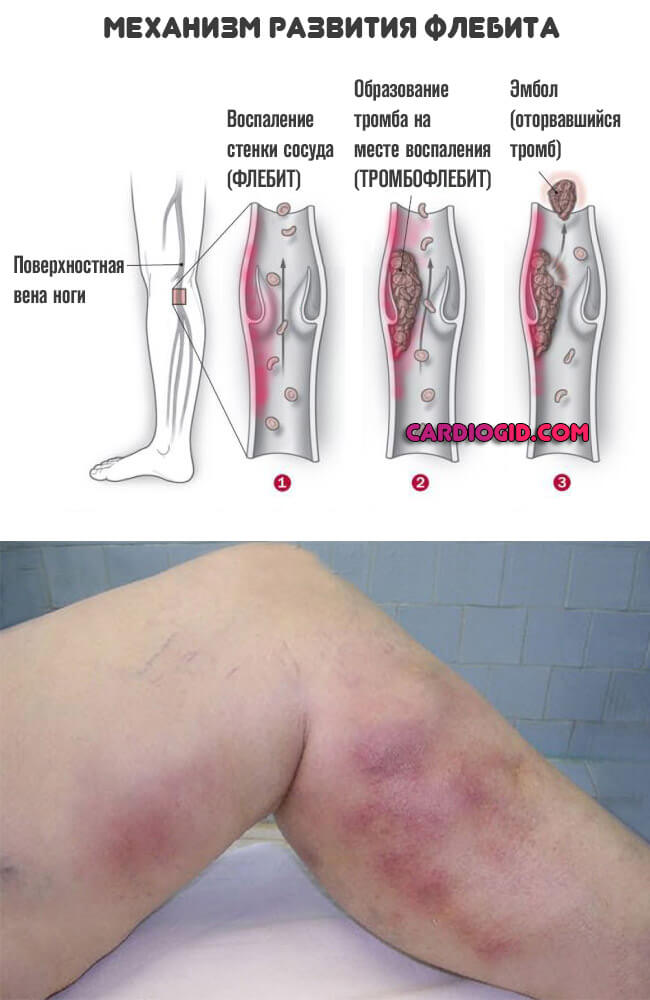
- Капиллярит. Сопровождается минимально выраженными симптомами. Но при поражении большого количества мелких, поверхностных сосудов возможны опасные осложнения. Какого именно рода — зависит от локализации и трудности случая.
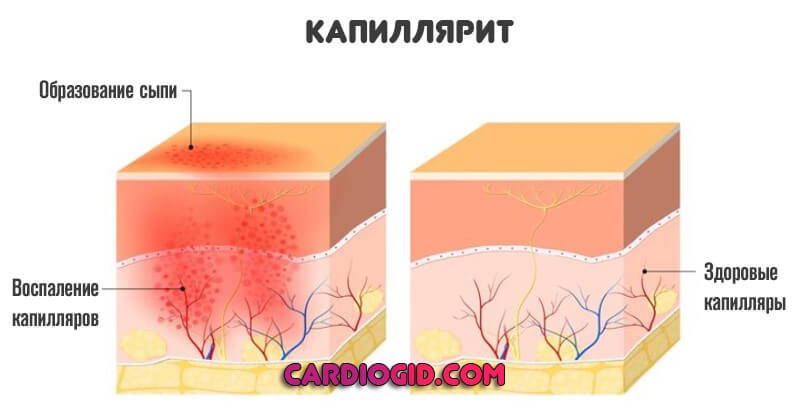
Формы
Второй критерий классификации — происхождение патологического процесса. Выделяют две основных формы:
- Первичная. Причины точно не известны. Имеет в большинстве своем идиопатический характер, врачи не способны выявить конкретный фактор. Предполагается, что проблема имеет аутоиммунный генез, что подтверждается результатами лабораторных тестов.
Но и здесь доктора приходит в тупик: не известно, почему защитные силы начинают неадекватно реагировать на собственные ткани. Остается строить предположения.
Проблема первичной формы заключается в невозможности повлиять на первопричину, а значит и вылечить такой васкулит полностью. Приходится бороться с симптомами в периоды обострения и угнетать иммунитет.
- Вторичная. Развивается на фоне перенесенных инфекционных заболеваний, глистных инвазий. Как исход системных расстройств. Причину можно выявить довольно легко.
Это дает большие надежды на качественную коррекцию. Но полного излечения при хронизации добиться не получается.
Стадии
Третий критерий классификации — тяжесть течения патологического процесса. Васкулит подразделяется на 3 стадии:
- Легкая. Симптомов как таковых нет или они ничтожно малы по интенсивности. Пациент зачастую даже не подозревает, что имеется какая-то проблема. Проходит самостоятельно в большинстве случаев. Редко прогрессирует и осложняется. Может перейти в хроническую стадию. Выраженность рецидивов далеко не всегда такая же малозаметная.
- Средняя. Обнаруживается выраженная клиническая картина. Состояние умеренно-тяжелое. Требуется срочная терапия, потому как самостоятельный регресс патологии практически невозможен.
- Тяжелая. Сопровождается выраженными симптомами. Пациент находится в критическом положении. Без стационарного лечения в экстренном порядке выживаемость чуть больше 1%.
Помимо симптомов со стороны собственно сосудов, дермального слоя развиваются кишечные кровотечения, почечная недостаточность. Поражаются внутренние органы. Что и становится в конечном итоге причиной гибели человека.
Можно также выделить системные формы васкулитов (встречаются сравнительно редко, поражают множество сосудов одновременно) и очаговые, локализованные в отдельных структурах: органах, конечностях.
Тяжесть протекания мало зависит от типа по этому критерию. Нужно рассматривать каждую ситуацию в отдельности для получения точной информации.
Симптомы
Признаки патологического процесса многообразны. Существенно зависят от локализации поражения. Типичным и основным проявлением выступает сыпь. Она присутствует практически всегда.
Образование таковой происходит в первые же моменты от старта патологического процесса.
Выраженность зависит от агрессивности состояния. Как правило, на начальной стадии речь идет о малом количестве сыпи. Затем папул, пятен или других видов становится больше, они сливаются в единые очаги.
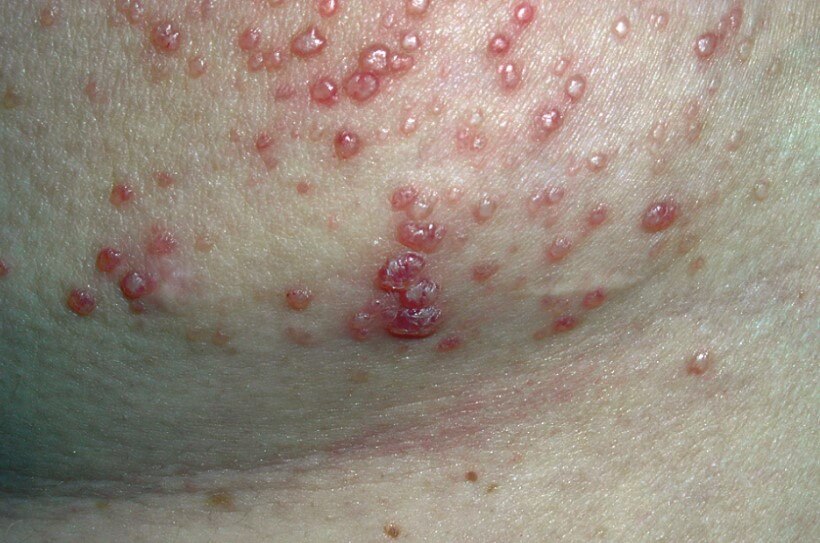
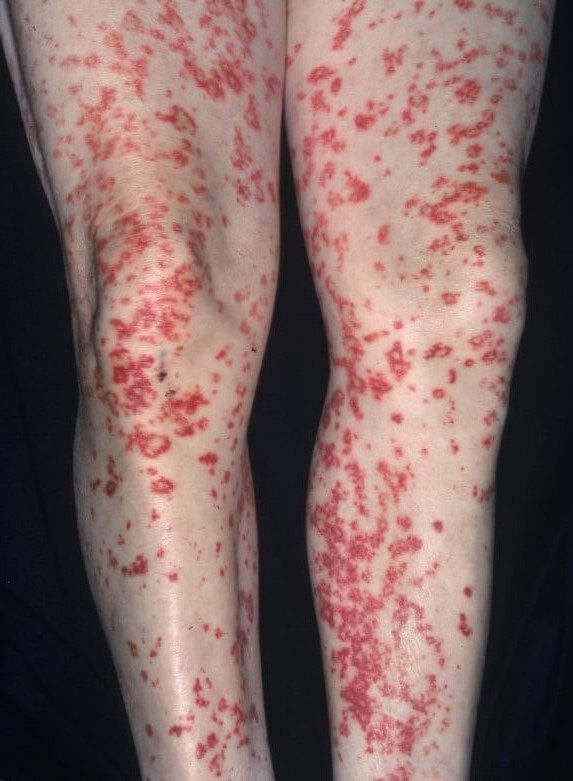
В подавляющем числе случаев сначала вовлекаются ноги. Потом высыпания экспансивно распространяются на другие части тела.
По характеру это могут быть стандартные розоватые округлые пятна, пурпурные образования, папулы, пузыри, крапивница, язвы.
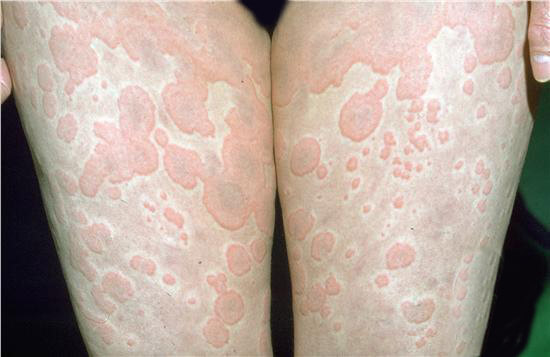

Независимо от типа сыпи все подобные кожные дефекты в конечном итоге склонны к развитию эрозии (язв), деструкции (разрушению) и некрозу (отмиранию). Это вопрос времени.
Васкулит ног — не вполне точное описание. Ошибочный термин. Вернее было бы назвать этот симптом геморрагической сыпью (ревматической пурпурой).
Далее развиваются признаки общей интоксикации организма с головной болью, тошнотой, рвотой, слабостью, сонливостью, астеническими проявлениями. Возможен рост температуры тела до выраженных отметок, выше 38-39 градусов. Признак присутствует не всегда.
Внимание:
Геморрагические пятна на ногах и проявления общей интоксикации не способны к самостоятельному регрессу. Они существуют на протяжении всего течения патологии.
Это типичные составляющие клинической картины. Далее все зависит от конкретной формы расстройства, его локализации.
- Поражение дыхательной системы сопровождается множеством вариантов течения. От бронхиальной астмы до пневмонии. Причина заключается в нарушении нормальной трофики структур. Вероятны застойные явления и косвенное деструктивное влияние на сердца.
- Вовлечение нервной системы. Обнаруживается судорогами. Психическими отклонениями разной степени тяжести, параличами, парезами, слабостью. Возможен геморрагический инсульт. Развивается он спонтанно без предшествующей стадии.
- Поражение суставов. Вторичный артрит, воспаление структур. Сначала вовлекаются колени, затем процесс переходит на другие хрящи. Без лечения возможны инвалидизирующие результаты.
- Нарушение работы почек. По типу тотальной дисфункции, недостаточности. Сопровождается болями в области поясницы, отеками, тошнотой, ростом артериального давления (вплоть до злокачественной гипертензии).
- Зрительная дисфункция. В легких случаях сопровождается снижением остроты, в тяжелых полной слепотой. Преходящей или постоянной. Зависит от течения патологического процесса.
- Поражение пищеварительного тракта. Дает выраженную диспепсическую картину с тошнотой, рвотой, вздутием и метеоризмом, проблемами со стулом, болями в животе разлитого характера.
Конкретизировать перечень симптомов возможным не представляется. Потому как существует огромное число клинических вариантов васкулита в контексте поражения той или иной системы. Признаков будет еще больше.
Причины
Точные факторы не известны. Врачи строят определенные предположения и делают выводы из данных наблюдений.
Основных момента два:
- Гиперсенсибилизация организма на фоне перенесенного инфекционного заболевания, текущей аутоиммунной патологии, врожденных особенностей. Сопровождается неадекватной реакцией защитных сил на ткани тела.
- Поражение вирусом, бактерией, грибком.
Факторы риска — детский возраст, склонность к аллергии и текущие хронические реакции, пожилые годы. Большего сказать на данный момент невозможно.
Диагностика
Проводится под контролем сосудистого (или общей практики, если нет такого) хирурга, флеболога. Это основные доктора, которые работают с пациентами подобного профиля.
Васкулит — проблема междисциплинарная, потому может потребоваться помощь сторонних врачей. Типично ведение больных ревматологом.
Перечень мероприятий стандартный:
- Устный опрос. Нужно выявить жалобы, зафиксировать все симптомы письменно и проанализировать данные. Затем подвести клиническую картину под конкретные существующие диагнозы и сделать предположения.
- Сбор анамнеза, направлен на выявления предполагаемого происхождения патологического процесса. Оба этих рутинных исследования играют ключевую роль в дальнейшей работе специалиста. Потому пациентам нужно знать — скрывать что-либо нельзя. Рассказывать стоит по существу, но максимально подробно, в деталях.
- Визуальная оценка высыпаний, проявлений со стороны органов и тканей. Эта информация используется для определения типа расстройства, локализации, тяжести течения и прочих моментов.
- Допплерография сосудов. В рамках оценки скорости и качества кровотока в конкретной области, предположительно пораженной васкулитом.
- Ангиография. Рентген. Направлен на исследование анатомических особенностей, структурных характеристик артерий, вен и прочих.
- Обязательным этапом выступает лабораторная оценка крови. Общий и биохимический анализы показывают повышение концентрации лейкоцитов, высокую скорость оседания эритроцитов, выраженный рост СРБ, C-реактивного белка, что однозначно указывает на воспаление, с большой вероятностью аутоиммунного генеза.
В основном этого достаточно. Для определения проблем со стороны органов и систем применяются дополнительные методики. Например, рентгенография грудной клетки и другие способы.
Вопрос решается на усмотрение специалиста. Медлить нельзя, потому в основном рекомендуется госпитализация. В стационарных условиях удается добиться результата быстрее.
Лечение
Терапия по преимуществу консервативная. При необходимости проводятся очищающие кровь процедуры.
Задач несколько. Первая — купирование симптоматики. Вторая — торможение деструктивных процессов и хотя бы частичное восстановление кровотока.
Также обязательна превенция нежелательных последствий, опасных для жизни.
Применяются медикаменты ряда фармацевтических групп:
- Противовоспалительные нестероидного происхождения. НПВП. Нимесулид, Кеторолак и прочие. Вызывают массу побочных явлений, потому требуют осторожного применения.
- Глюкокортикоиды. Обладают тем же действием. Однако в несколько раз мощнее. Соответственно и риски от применения таковых куда больше.
- Цитостатики. В наиболее сложных случаях, когда не помогают прочие препараты. Это средства используются не только в рамках химиотерапии, но их эффект проявляется особенно ярко именно тут. Они замедляют деление быстрых клеток, в частности иммунных, реакция становится менее агрессивной, купируются проявления.
- Антиагреганты. Предотвращают сгущение крови. Нормализуют ее текучесть и реологические свойства. Аспирин и его более современные аналоги для продолжительного использования. В рамках срочной помощи вводится Гепарин (антикоагулянт).
- Сорбенты. Тиоверол и аналоги. Применяются для быстрого выведения опасных веществ их организма.
- По необходимости — антибиотики, противогрибковые, стимуляторы выработки интерферона или антитела (борются с вирусами).
В основном перечень ограничивается этими группами. Что касается экстренных случаев, может потребоваться очищение крови посредством плазмафереза, гемо- и иммуносорбции.
Лечение васкулита нижних конечностей проводится с применением препаратов, хирургические вмешательства не практикуются, не считая критических случаев.
В дальнейшем показана диагностика у аллерголога-иммунолога, выявление ответов на те или иные вещества и коррекция образа в жизни в связи с новыми условиями.
Например, исключение контакта с пылью, некоторыми животными, отказ от определенных продуктов с изменением рациона, если это нужно и т.д.
Лечение васкулита на ногах требует от 3 недель до 3 месяцев. Полный восстановительный период близится к полугоду. Бывает чуть больше.
Прогноз
Выживаемость при своевременной медицинской помощи составляет 96% и выше. Но только при условии начала терапии в ранний период.
Запущенные формы, тем более, если присоединились осложнения, дают летальность практически с той же цифрой. Шансы остаться на этом свете чуть более 3%.
Потому не стоит рассчитывать на спонтанное восстановление. Подобное практически нереально. Рекомендуется обращаться к врачам.
Полностью вылечить хронические васкулиты невозможно. Излечению поддаются только начальные формы вторичного васкулита (возникшего на фоне перенесенных инфекционных заболеваний).
Возможные осложнения
Среди последствий:
- Геморрагический инсульт.
- Слепота в результате нарушения питания сетчатки глаза и зрительного нерва.
- Почечная недостаточность.
- Кишечное кровотечение.
- Выраженный неврологический дефицит.
- Дыхательная дисфункция с вероятным становлением асфиксии.
- Поражения суставов с деструкцией и деформацией хрящей.
Результат — инвалидность или, намного чаще, гибель.
В заключение
Васкулит сосудов нижних конечностей — критически опасный патологический процесс.
Требует срочной медицинской помощи. В противном случае шансов на выживание практически нет. Особенно при вовлечении органов.
Диагностируется отклонение достаточно легко, потому смысла медлить нет. Профильные специалисты — хирурги (сосудистые, но поскольку таких немного, особенно вне столиц государств СНГ и бывшего Союза, то и общей практики), ревматологи.
Источник

