Воспаление сосуда на бедре

Тромбоз бедренной вены – самый опасный из всех видов закупорки глубоких вен. Заболевание несет угрозу жизни человека. Проблема усугубляется еще и тем, что на ранних стадиях заболевание протекает бессимптомно, и своевременно диагностировать его бывает очень сложно.
Определение
Тромбоз глубоких вен (ТГВ) – образование кровяных сгустков, закупоривающих (частично или полностью) внутренний просвет. Чаще всего процесс локализуется в нижних конечностях, например, в бедренной вене. Классические признаки ТГВ:
- отечность;
- болевые ощущения;
- покраснение кожного покрова в области пораженного участка.
Заболевание встречается примерно у 20 % населения и при отсутствии лечения нередко становится причиной летального исхода от тромбоэмболии легочных артерий. В основной группе риска находятся мужчины. У женщин ТГВ встречается часто, если они принимают гормональные противозачаточные средства.

Тромбоз бедренной вены – наиболее опасная из всех локализация кровяных сгустков. При развитии осложнений в виде эмболии легочной артерии смерть наступает в 60 % случаев. Также тромбоз бедренной вены опасен риском отрыва сгустка и его проникновения в сердце. В большинстве случаев эмболия этого органа влечет летальный исход. При развитии тромбоза подвздошной и бедренной вен характерны следующие симптомы:
- выраженная отечность и боли в ногах, начиная от области паха;
- синюшность кожных покровов нижних конечностей;
- петехиальная сыпь (мелкие кровоизлияния в виде точек);
- повышение температуры из-за присоединения флебита.
Флебологи выделяют две стадии течения острого тромбоза глубоких вен бедра. Различаются они по цвету кожи нижних конечностей: белая и синяя флегмазия. Начальная стадия тромбоза характеризуется бледной окраской кожных покровов: из-за рефлекторного спазма мелких артерий нарушается циркуляция крови. На этом этапе можно наблюдать следующее:
- Снижается пульсация артерий стоп.
- Конечности холодные на ощупь.
- Пациенты нередко жалуются на выраженные боли.

Важно! Синюшность ног указывает на переполнение кровью венозных сосудов разного калибра и сопровождается потемнением кожи, сильными распирающими болями и выступающими на поверхность пузырями, содержащими геморрагическую жидкость. На этой стадии тромбоз может перейти в гангрену.
к содержанию ↑
Причины
Тромбоз глубоких вен возникает, как правило, при длительном сдавливании сосуда опухолью (кистой) или костным отломком при переломе. Также причиной образования тромба может послужить недостаточность кровообращения, возникшая как следствие при заболеваниях.
Плохая циркуляция крови провоцирует застойные явления, приводящие к тромбозу. Варикозное расширение поверхностных вен в конечностях – не только внешний дефект. Расширенные сосуды оказывают давление на вены, чем замедляют кровоток и вызывают задержку крови на периферии, обеспечивая все условия для развития тромбоза. Основные причины закупорки глубоких вен:
- замедление скорости кровотока в венах;
- повышенная вязкость крови;
- нарушения целостности внутренних стенок сосудов.
Также кровоток замедляется при длительном нахождении в неподвижном состоянии. Например, при тяжелых заболеваниях (инсульте, инфаркте, переломе позвоночника), вынуждающих пациента постоянно находиться в постели, очень часто образуются тромбы.

Негативное влияние на состояние глубоких вен нижних конечностей оказывают и некоторые профессии. Продавцы, кассиры, летчики, водители-международники – все эти люди вынуждены в течение длительного времени стоять или сидеть в одном положении, поэтому они входят в группу риска по закупорке тромбами вен голени.
Еще одной причиной ТГВ становятся часто повторяющиеся заболевания, вызывающие обезвоживание организма:
- острые кишечные инфекции, сопровождающиеся долго не проходящей диареей и рвотой;
- хронические заболевания кишечника и поджелудочной железы;
- избыточный прием препаратов с выраженным мочегонным эффектом;
- болезни, приводящие к дисбалансу жиров и белков (сахарный диабет, атеросклероз, рак).
Повышение вероятности склеивания тромбоцитов вызывают и вредные привычки: табакокурение, чрезмерное употребление спиртных напитков. У людей, зависимых от этого, чаще всего страдают вены голени.
к содержанию ↑
Клинические проявления
У 50 % больных признаки тромбоза отсутствуют. Полную клиническую картину может дать не столько сам ТГВ, сколько его осложнения, вызванные присоединением внутренней инфекции. Стенки вены вокруг тромба воспаляются. При этом у пациента может повышаться температура тела.
Очень часто при постановке диагноза врачи путают тромбоз с тромбофлебитом. Это объясняется почти одновременным возникновением и течением обоих процессов. Симптомы проявляются по-разному и зависят от локализации пораженного тромбом сосуда. Так, при ТГВ голени наблюдаются:
- отеки в нижней части конечности (голеностопе);
- боли, возникающие при сгибании ноги в коленном суставе;
- нарушения чувствительности в стопе (онемение или жар).
к содержанию ↑
Диагностика
В случае тромбоза глубоких вен очень важна своевременная и правильная постановка диагноза. Это помогает назначить необходимое лечение и избежать серьезных осложнений со смертельным исходом. При первичном осмотре доктор сравнивает температуру и цвет кожи на обеих ногах пациента, а также проверяет наличие пульса на стопах, оценивает состояние поверхностных вен голени.
Для ТГВ в области икроножных мышц характерно усиление ноющих, тянущих болей при сгибании ноги в суставе голеностопа, когда пациент тянет носок на себя. Также тромбоз глубоких вен голени проявляет себя болью при сдавливании икроножной мышцы манжетой тонометра. Если в здоровой ноге пациент ощущает боль при 150-180 на шкале, то в пораженной конечности болевые ощущения возникают уже при показателях от 80 до 100 мм ртутного столба.

Для постановки более точного диагноза используют ультразвуковое исследование и допплерографию вен бедра и голени. Они помогают выявить точное место локализации тромба и уровень его фиксации на стенке сосуда. Применяется в диагностике и метод флебографии. При помощи внутривенной инъекции вводится контрастное вещество, затем делается рентгеновский снимок. При подозрении на глубокое и множественное поражение вен тромбами назначают МРТ-исследование.
Самый точный метод диагностики – ангиосканирование. Обязательным условием для его проведения является соблюдение строгого постельного режима накануне. По окончании диагностической процедуры в случае выявления окклюзивной или пристеночной формы тромбоза пациентам необходимо сразу начать активную терапию.
к содержанию ↑
Лечение
Методы лечения тромбоза глубоких вен зависят от причин возникновения болезни, наличия/отсутствия осложнений. Немаловажен и возраст пациента, а также общее состояние его здоровья.
Консервативная терапия показана в случаях, когда тромб не закупоривает сосуд полностью, сидит на месте «крепко» и вероятность его отрыва маловероятна. Задача лечения:
- восстановление нормальной проходимости вен;
- предотвращение разрушения тромба и недопущение возможности эмболии сосудов жизненно важных органов;
- устранение повреждений тканей.

Тромболитическая терапия – вид медикаментозного лечения. Основная задача этого метода – восстановить кровоток в сосудистом русле. Достигается путем растворения тромба. Метод заключается в активации фибринолитических свойств крови посредством перевода плазминогена в плазмин – активную форму. Препараты, применяемые при тромболитическом методе лечения, отличаются от гепаринов принципом действия. Если гепарины лишь тормозят образование сгустков, то тромболитики разрушают уже присутствующие закупорки в венах. Такой метод лечения ТГВ наиболее эффективен в первые трое суток с момента образования кровяного сгустка.
Антикоагулянтная терапия показана всем больным тромбозом глубоких вен. Лечение следует начинать с инъекций препаратов, разжижающих кровь. Предпочтительно использование низкомолекулярных гепаринов (НМГ) или фондапаринукса с постепенным переходом в дальнейшем на непрямые препараты (Варфарин).
Эластическая компрессия заключается в ношении компрессионных чулок (2-3 класс). Если у больного наблюдаются облитерирующие заболевания артерий ног, компрессионный трикотаж следует применять с осторожностью.

Компрессионная терапия противопоказана, если систолическое давление в большеберцовой задней артерии составляет меньше 80 мм рт. ст. Часто применяется как сопутствующая терапия при оперативных вмешательствах по удалению тромбов.
к содержанию ↑
Хирургические методы
Если состояние пациента позволяет, то в неотложных случаях или при индивидуальной непереносимости лекарственных препаратов тромбы удаляют путем оперативного вмешательства. Также во время операции проводится восстановление проходимости полости вены с сохранением функций клапанов.
Важно! Причиной ТЭЛА (тромбоэмболии легочной артерии) в большинстве случаев становится недолеченный тромбоз глубоких вен.
Учитывая высокий процент летальных исходов от проникновения оторвавшихся кровяных сгустков в легкие, профилактике их образования в ходе хирургического вмешательства придается большое значение.

Так, в течение нескольких дней перед операцией и в постоперационный период врач назначает пациенту ношение компрессионных чулок или наложение эластичных бинтов. На второй день после операции назначают ЛФК. Если пациент парализован, ему прописывают массаж.
к содержанию ↑
Профилактика
С целью недопущения образования тромбов препараты, разжижающие кровь, назначаются пациентам с нарушениями в работе сердца. Также тромбоз бедренной вены можно предупредить, если регулярно проходить общее обследование. Своевременно поставленный диагноз ТГВ позволяет предотвратить многие тяжелые осложнения:
- тромбофлебиты с угрозой сепсиса;
- гангрену конечностей и внутренних органов;
- инфарктную пневмонию как следствие тромбоза малых ветвей легочной артерии.
Не стоит легкомысленно относиться к рекомендациям врачей принимать легкие антикоагулянты при варикозном расширении вен.
к содержанию ↑
Питание
Вещества, которые мы получаем из продуктов, по-разному могут влиять на густоту крови. При повышенной свертываемости во избежание образования тромбов следует ограничить либо вовсе исключить из рациона:
- сало, жирное мясо и колбасы, мясные консервы, сливочное масло;
- белую выпечку;
- бобовые (фасоль, горох, сою, чечевицу);
- шиповник, черную смородину, черноплодную рябину;
- бананы и гранаты;
- грецкие орехи.
К полезным продуктам при склонности к тромбообразованию относятся отварное нежирное мясо, рыба, творог и кефир, растительное масло. Очень полезна свежая зелень (укроп, петрушка, лук), чеснок, томаты. Из фруктов и ягод можно употреблять все, кроме запрещенных. Если у пациента нет сахарного диабета и он не страдает лишним весом, разрешается шоколад.

Помимо диеты, очень важно соблюдать режим питья. Кроме чая, кофе, соков, компотов и других напитков в сутки необходимо выпивать в среднем около 2-х литров простой питьевой воды. Достаточное количество жидкости в организме способно положительно влиять на вязкость крови, не давая образовываться тромбам.
Источник
Аневризма артерии – болезнетворное увеличение ширины сосудистого просвета на ограниченном участке мешочной формы. В этом месте стенка сосуда слишком истончена и неэластична, поэтому не имеет способности сопротивляться постоянному кровяному току. Это обусловлено тем, что уменьшается упругость и выносливость сосуда.
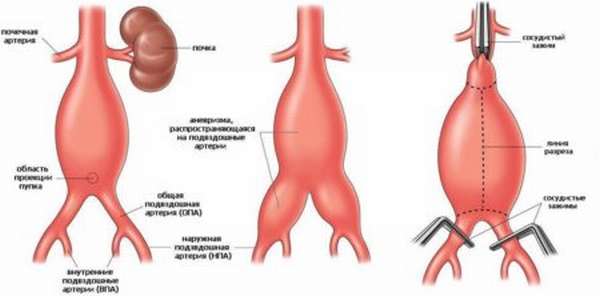
Аневризма нередко возникает из-за холестериновых наростов в сосуде (бляшек), воспаления артерии, атеросклероза, курения, травмы артерии в бедренной части и пр.
В зависимости от локализации поражение может коснуться бедренной, подвздошной, подколенной, легочной, почечной, брюшной артерии и пр.
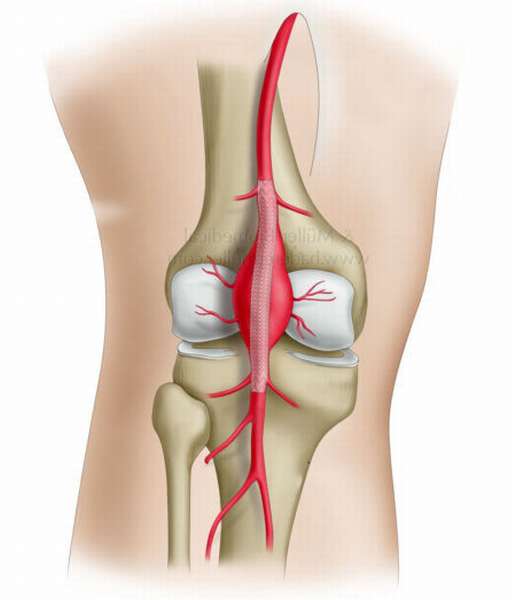
Аневризма бедренной артерии: симптомы
Бедренная артерия осуществляет кровоснабжение в передней стенке брюшной полости и половых органах. Закупорка сосудистого просвета приводит к медленному развитию паралича, гангрене ноги. Случается разрыв аневризмы.
В самом начале аневризма подколенной и бедренной артерии может не проявляться, а пациент думает, что здоров. Когда прогрессирует аневризма, расширение бедренной артерии становится все более заметным, сосуды и нервные волокна, находящиеся рядом, сдавливаются.
Артерия, получившая патологические изменения, может стать местом появления тромботических наростов, которые в скором времени перекроют сосудистый просвет и вызывают острые сбои в системе кровообращения. Главный признак аневризмы сильная боль в очаге заболевания, которая через время уменьшается. Изначально пациент чувствует онемение ноги, будто она становится холодной, теряется чувствительность.
Внешние проявления бедренной аневризмы – побледнение кожного покрова ноги, а в том месте, где выпуклость сосуда, можно нащупать или увидеть пульсирование. Ухудшение общей картины характерно для долговременной ходьбы и активных движений. Со временем у пациента появляются судороги, еще больше снижается чувствительность – симптомы аневризмы становятся стойкими и долгими. Если не начать правильную терапию, то нога окажется парализованной.
Если появилась острая закупорка сосуда, то признаки аневризмы дадут о себе знать в ближайшее время – в течение десяти дней обретут выраженный характер. Постепенно увеличивается жжение, резкие болевые ощущения, несмотря на общее благополучие.
Постоянно ухудшающееся состояние, падение чувствительность, багровый цвет кожи – угрожающие признаки сбоев в кровоснабжении конечности. Как только возникают похожие симптомы, следует сразу обратиться в больницу, получить консультацию невролога, а не пытаться вылечить заболевание самостоятельно.
Причины аневризмы
Больше всех рискуют заполучить ложную аневризму бедренной артерии пациенты старшего и пожилого возраста, которые имеют:
- Большой стаж курения.
- Гипертонию.
- Атеросклеротические заболевания.
- Воспаления и васкулиты.
- Любовь к чрезмерно жирной еде.
- Нарушение функции кровеносной системы из-за травм.
Вероятность развития аневризмы увеличивается, если во время атеросклероза инфицированный тромб отсоединяется и блокирует сосудистый просвет.
Артериальная аневризма несет опасность, поскольку во время болезни могут появляться неприятные последствия:
- Образование тромбов и сосудистая окклюзия.
- Разрывы аневризмы, что приводит к ишемии острого характера.
- Недостаточность артериальной функции в нижних конечностях.
- Гангрена.
Первые признаки
О появлении аневризмы подколенной артерии свидетельствуют симптомы:
- Невыносимая боль, периодически уменьшающаяся.
- Снижение чувствительности.
- Нога немеет, становится холодной.
- Лимфаденит – воспалены паховые лимфатические узлы.
- Слабость конечности.
- Кожа на ноге обретает нездоровый бледный оттенок, иногда даже синюшный.
- Контрактура мышц бедра.
- Падает функциональность ноги.
- Конечность может парализовать.

На начальном этапе патологию выявить нереально, поскольку признаки не проявляются. С прогрессированием клиническая картина проясняется:
- Появляется выступ на коже, который похож на опухоль.
- Пульсация сосуда в пораженном месте.
- Нога болит, ослабевает, немеет.
- Кожа синеет, становится холодной.
Диагностирование аневризмы
Определить диагноз аневризмы бедренной и подколенной артерии без детального обследования не получится. После визита к доктору назначаются такие методы исследования:
- Ультразвуковое исследование (УЗИ).
- МРТ.
- Томография на компьютере.
- Ангиография.
- Сдача анализов биоматериала.
- Коронарография.
- ЭКГ.
Обязательно дают направление к сосудистому хирургу, который может диагностировать состояние сосудистой системы и рассказать пациенту, как жить с подколенной аневризмой.
Терапевтические меры
Особенности лечения аневризмы подколенной артерии определяются несколькими обстоятельствами:
- Величиной очага поражения.
- Локализацией.
- Темпами роста размеров.
При выборе способа лечения доктор рассмотрит все факторы и только после этого выберет терапевтическую методику. Выделяют несколько способов лечения:
- Компрессионный метод.
- Хирургическая операция.
- Эндоваскулярная операция.
Если выпуклость артерии увеличилась до больших размеров, то от нее избавляются открытым оперативным путем. Способ обладает высоким процентом эффективности. Однако после такого вмешательства у половины пациентов возникают осложнения.
Компрессионная терапевтическая методика эффективна до 80 процентов. Показатель зависит от глубины локализации, размеров аневризмы и особенности сворачиваемости крови больного. Компрессионное лечение может дать нежелательные последствия, к примеру: разрыв, расслоение очага появление тромбоза. Предполагается применение наколенников при аневризме подколенного аортального сосуда.
Эндоваскулярная терапия состоит в установке специального стента, эмболизации сосудистой полости спиралью.
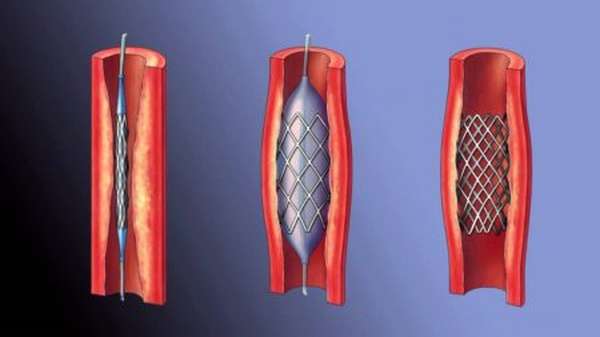
Вмешательство дает положительные результаты, однако есть ряд минусов:
- Слишком дорого.
- Небольшая длительность службы стента.
- Потребность в проведения повторной пункции артериального сосуда.
Если аневризма имеет малые размеры, то интенсивное лечение не назначается, рекомендуется регулярное проведение контрастных обследований. Нужно все время обращать внимание на собственные ощущения, чтобы не допустить разрыва очага, что может привести к опасным последствиям.
Загрузка…
Источник
Флебит – это воспалительный процесс в венозной стенке. Зачастую с начальных этапов формирования к процессу присоединяется тромбоз, а это ведет к формированию тромбофлебита. Таким образом, термин «флебит» и «тромбофлебит» соединяют воедино.

Венозная стенка намного легче подвергается инфицированию и тромбированию, чем артериальная. Тромбофлебиты мелких сосудов различных зон тела зачастую сочетаются с артериитами, и становятся провоцирующим фактором для воспалительных патологий множества органов.
Классификация
Классифицируют флебит:
- острый;
- подострый;
- хронический.
Учитывая размеры пораженных сосудов существуют флебиты:
- крупных;
- средних;
- мелких вен.
В зависимости от начала патологического процесса:
- первичные (как самостоятельная единица);
- вторичные (в качестве осложнения иных патологий).
Они формируются либо в интиме (посредством крови), либо в адвентиции (когда инфекционный процесс распространяется со стороны близлежащих тканей).
Повреждение внутреннего слоя венозной стенки носит название эндофлебита, наружного — перифлебитом, всех трех слоев — панфлебитом.
Вследствие частого и стремительного осложнения флебита внутривенным образованием тромба на практике не представляется возможным разграничить флебит и тромбофлебит. Дополнительно практически нельзя различить их от флеботромбоза (тромбоза венозного сосуда), поскольку при нем невозможно исключить даже флебит со скрытой динамикой.
Этиологический фактор и патогенетический механизм
Он формируется вследствии разных острых или хронических инфекционных процессах, после острой ангины, хронического тонзиллита, отита, ревматического, туберкулезного, сифилитического поражений, гнойных процессов в легких, тифа, сепсисах, флегмоны, аднексита, остеомиелита, рожестого воспаления и пр.
Эти болезни могут развиться после хирургического лечения, родоразрешения, при онкологических новообразованиях, диабете, различной сосудистой недостаточности и пр. Этиологией выступают всевозможные микробы, зачастую стрептококки. Огромная роль принадлежит нейроэндокринным и аллергическим патологиям.
В начале формируется эндофлебит, а затем — тромбоз либо последний ранее, а позже – воспалительный процесс в сосудистой стенке.
Началом патологического процесса при гнойных воспалениях является перифлебит, который переходит в тробофлебит. Когда поражаются мелкие сосуды, которые питают саму стенку вены, образуется тромбоз и гнойная деструкция.
Инфекционные тромбофлебиты образуются не в разгар инфекционного процесса, а достаточно в позднем периоде — в период выздоровления. Способствующими причинамифакторами выступают расстройства кровообращения на фоне атеросклеротического поражения, кардиопорока и варикоза.
Клиническая картина
Самым распространенным флебитом выступает поражение сосудов нижних конечностей. Повреждение глубоких вен происходит реже, чем поверхностных.
 Острая форма (в основном бедренной вены) формируется исподволь, имеет тяжелое течение. В течение нескольких часов отмечается резкое болевое ощущение, в основном по ходу сосудов, отечность ноги несколько выражена, чем при повреждении поверхностной вены. Нога принимает бледность и становится холодной пальпаторно. В некоторых вариантах при плохих сосудистых коллатералях бледная окраска быстро может смениться цианозом. Пульсирование периферических сосудов становится слабее из-за спазмирования артерий. Болезнь характеризуется высокой лихорадкой (до 40°С). При снижении интенсивности острых проявлений процесс перетекает в подострую и хроническую стадию. Острая форма иногда сменяется гнойной с формированием флегмоны в зависимости от патогенности микроорганизма. В некоторых вариантах вена подвергается облитерации.
Острая форма (в основном бедренной вены) формируется исподволь, имеет тяжелое течение. В течение нескольких часов отмечается резкое болевое ощущение, в основном по ходу сосудов, отечность ноги несколько выражена, чем при повреждении поверхностной вены. Нога принимает бледность и становится холодной пальпаторно. В некоторых вариантах при плохих сосудистых коллатералях бледная окраска быстро может смениться цианозом. Пульсирование периферических сосудов становится слабее из-за спазмирования артерий. Болезнь характеризуется высокой лихорадкой (до 40°С). При снижении интенсивности острых проявлений процесс перетекает в подострую и хроническую стадию. Острая форма иногда сменяется гнойной с формированием флегмоны в зависимости от патогенности микроорганизма. В некоторых вариантах вена подвергается облитерации.
Хронической форме свойственно продолжительное течение (до пятнадцати лет) с некоторыми периодами обострения. Отечность и болевой синдром в ноге выражены не так интенсивно. Они интенсифицируются после нагрузки, продолжительного пребывания в стоячем состоянии, хождении (обычно к вечернему времени). Общая температура в пределах нормы. Может фиксироваться признак Малера, когда учащается сердцебиение при нормальной общей температуре. В некоторых вариантах наблюдается болезненное ощущение в бедренном треугольнике и в области приводящего канала, оно долго держится по ходу венозного ствола. В эту область иногда отдается боль во время кашлевого рефлекса.
Дигностирование
Диагностирование при выраженных проявлениях проводится легко. Иногда прибегают к инструментальным методам обследованиям сосудов, особенно если встает вопрос применения оперативных методов.
Терапевтический комплекс
Терапевтический подход комплексный: покой, антибиотикотерапия, НПВС в комплексе с глюкокортикостероидными средствами, антикоагулянты, тромболитическиие средства, дезагреганты.
По показаниям применяют оперативный метод: вскрытие гнойного очага, производят тромбэктомию. Хроническая форма нуждается в постоянном ношении эластичных бинтов либо чулок, в проведении ЛФК, в физиотерапевтических процедурах, продолжительном антикоагулянтном лечении (6 и более месяцев).
Прогноз
Исход в основном благоприятный, иногда может образоваться эмболия легочной артерии и посттромбофлебитический синдром.
Источник

