Воспаление сосочков в желудке
Большой дуоденальный (фатеров) сосочек – это анатомическое образование, которое располагается в полости кишечника. В него открывается проток от желчного протока, через который в двенадцатиперстную кишку поступают желчные кислоты и пищеварительные ферменты поджелудочной железы.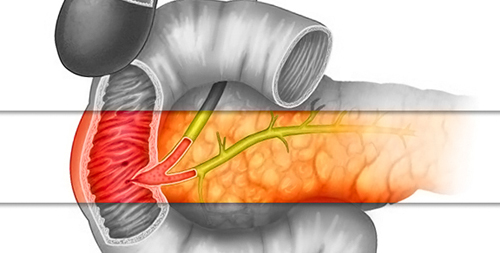
Расположение и строение анатомической структуры
Фатеров сосочек располагается в стенке двенадцатиперстной кишки, в ее нисходящей части. Среднее расстояние между привратником желудка и дуоденальным сосочком составляет 13-14 см. Он находится рядом с продольной складкой на стенке органа.
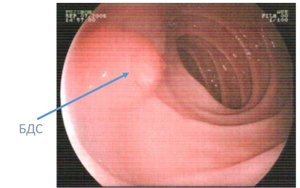 Внешне фатеров сосочек представляет собой небольшое возвышение размером от 3 мм до 1,5-2 см. Форма образования вариабельна, оно может иметь вид полусферы, уплощенной площадки или конуса. В области большого дуоденального сосочка заканчивается общий желчный проток, который объединен с протоком поджелудочной железы. В некоторых случаях (примерно у 20% пациентов) эти протоки открываются в двенадцатиперстную кишку отдельными отверстиями. Такая анатомическая вариация считается не признаком патологии, а вариантом нормы, так как раздельные потоки никак не влияют на активность пищеварения.
Внешне фатеров сосочек представляет собой небольшое возвышение размером от 3 мм до 1,5-2 см. Форма образования вариабельна, оно может иметь вид полусферы, уплощенной площадки или конуса. В области большого дуоденального сосочка заканчивается общий желчный проток, который объединен с протоком поджелудочной железы. В некоторых случаях (примерно у 20% пациентов) эти протоки открываются в двенадцатиперстную кишку отдельными отверстиями. Такая анатомическая вариация считается не признаком патологии, а вариантом нормы, так как раздельные потоки никак не влияют на активность пищеварения.
Фатеров сосок образует печеночно-поджелудочную ампулу, в которой скапливаются секреты желез. Поступление сока из протоков контролируется с помощью сфинктера Одди. Он представляет собой круговую мышцу, которая может регулировать просвет дуоденального сосочка в соответствии со стадиями пищеварения. При необходимости поступления секрета в кишечник сфинктер расслабляется, и полость сосочка расширяется. В период покоя, когда человек не переваривает пищу, круговая мышца сокращается и плотно сжимается, что препятствует выходу пищеварительных ферментов и желчи в кишечник.
Функции
- отделение желчевыводящей системы от кишечника;
- контроль поступления ферментов в двенадцатиперстную кишку;
- предотвращение заброса пищевых масс в желчную систему.
Заболевания большого дуоденального сосочка
Рак
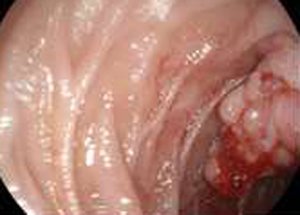 Рак фатерова сосочка – это злокачественное новообразование в ткани сосочка, которое возникает первично или развивается при метастазировании из других органов. Для опухоли характерен сравнительно медленный рост. Первоначально симптомы заболевания могут не проявляться. Позже присоединяются признаки механической желтухи, возникающие из-за перекрывания опухолью желчных протоков.
Рак фатерова сосочка – это злокачественное новообразование в ткани сосочка, которое возникает первично или развивается при метастазировании из других органов. Для опухоли характерен сравнительно медленный рост. Первоначально симптомы заболевания могут не проявляться. Позже присоединяются признаки механической желтухи, возникающие из-за перекрывания опухолью желчных протоков.
Клиническая картина заболевания включает:
- пожелтение кожи и склер;
- озноб, повышенная потливость;
- диарея, изменение характера кала (зловонные фекалии с капельками жира);
- боли в верхней части живота справа;
- кожный зуд;
- повышенная температура тела.
Прогноз для жизни пациента относительно неблагоприятный. При длительном течении заболевания возможно появление тяжелых осложнений. Рак сосочка может вызвать кишечные кровотечения, нарушения кровообращения, кахексию. Патологический процесс может распространяться на другие органы, что приводит к появлению метастаз.
Стеноз
Стеноз большого дуоденального сосочка – это патология, которая характеризуется сужением просвета сосочка и нарушением оттока секретов поджелудочной железы и желчного пузыря. Стеноз сосочка часто путают с желчнокаменной болезнью, так как механизм развития данных состояний очень похож. Для обоих состояний характерны следующие симптомы:
- острые, внезапно возникающие боли в правой части живота;
- желтушность кожи и слизистых;
- лихорадка;
- повышенная потливость.
В отличие от желчнокаменной болезни, стеноз фатерова сосочка никогда не приводит к полному прекращению тока желчи и ферментов, поэтому периоды выраженной желтухи при данной патологии чередуются с промежутками полной ремиссии.
Дискинезия
Дискинезия большого дуоденального сосочка – это функциональное расстройство, которое возникает из-за нарушения нервной регуляции сокращений сфинктера Одди. Данное состояние имеет две основных формы:
- Атония фатерова сосочка приводит к тому, что нарушается регуляция выделения желчи, она бесконтрольно поступает в двенадцатиперстную кишку даже вне пищеварительного процесса.
- Вторая форма характеризуется гиперфункцией сфинктера Одди, что приводит к сужению просвета сосочка и замедленному выходу секрета в кишечник.
Клиническая картина заболевания характеризуется возникновением следующих симптомов:
- острая боль в верхней части живота справа, которая отдает в лопатку;
- связь неприятных ощущений с приемом пищи;
- возникновение ночных болей;
- Тошнота и рвота.
Заболевание имеет хроническое течение. Диагноз дисфункции большого дуоденального сосочка ставится только в том случае, если симптомы патологии сохраняются как минимум 3 месяца. Патология требует комплексного лечения, которое помимо медикаментов включает и психотерапию для коррекции нарушений со стороны нервной системы.
Методы диагностики состояния анатомической структуры
- Холецистография. Исследование относится к ультразвуковым методикам с контрастным усилением. В желчную систему вводится специальное вещество, которое хорошо визуализируется при проведении диагностики. По интенсивности его распределения оценивается функциональная активность большого дуоденального сосочка. При замедлении выхода контраста в кишечник можно сделать вывод о стенозе или спазме сфинктера Одди.
- Ультрасонография. Методика предполагает оценку состояния желчной системы, что косвенно свидетельствует об активности фатерова соска. Расширение протоков, деформации желчного пузыря при условии отсутствия камней свидетельствует о нарушении проходимости сфинктера Одди.
- Эндоскопическая ретроградная холангиогепатография (ЭРХПГ). Исследование относится к эндоскопическим способам диагностики. Она предполагает введение специального аппарата в двенадцатиперстную кишку и его подведение к отверстию фатерова соска. Затем через эндоскоп в желчные пути нагнетается контрастное вещество и делается рентгеновский снимок. Эндоскопическая методика – это основной способ диагностики рака фатерова соска. При наличии злокачественного новообразования в области стенки двенадцатиперстной кишки его можно обнаружить при осмотре органа. В процессе эндоскопии берется образец ткани опухоли, по которому проводится дифференциальная диагностика между доброкачественными и злокачественными процессами.
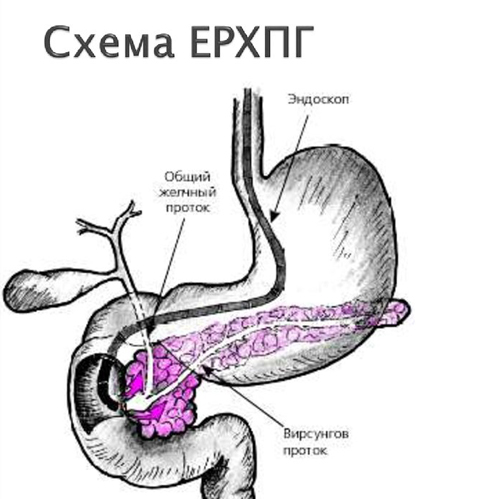
- МРТ и КТ. Методики послойной визуализации используются в качестве дополнительных способов диагностики. С их помощью можно обнаружить изменения в ткани фатерова соска, установить их точную локализацию.
- Дуоденальное зондирование. Исследование предполагает забор содержимого из двенадцатиперстной кишки с помощью специального зонда. По характеру секрета в просвете органа можно судить о функциональной активности фатерова соска.
Источник
Папиллит – представляет собой развитие воспалительного процесса в папиллах или сосочках, которые локализуются в области анального отверстия, на языке или желудке. Одной из самых редких форм считается поражение зрительного нерва. Стать причиной недуга может большое количество предрасполагающих факторов, которые будут отличаться в зависимости от того, где локализуется воспаление. Источники могут быть как патологическими, так и физиологическими.
Онлайн консультация по заболеванию «Папиллит».
Задайте бесплатно вопрос специалистам: Стоматолог.
Симптоматика также диктуется тем, на какой сегмент распространился воспалительный процесс. Например, для папиллита глаза характерно снижение остроты зрения, при поражении анальных сосочков выражается расстройство стула и неприятные ощущения в анусе. В случаях вовлечения в патологию желудка будут выражаться обычные для недугов ЖКТ симптомы.
В любой ситуации диагностика основывается на информации, полученной в ходе физикального осмотра, а также на осуществлении широкого спектра инструментальных обследований пациента.
Тактика того, как лечить папиллит полностью зависит от этиологического фактора, а это означает, что она бывает консервативной, хирургической или комплексной.
Этиология
Анальный папиллит могут вызвать такие предрасполагающие факторы:
- химическое повреждение поверхности сосочков;
- нарушение процесса опорожнения кишечника – сюда стоит отнести как запоры, так и диарею;
- нерациональное применение клизм;
- недостаток физической активности в жизни человека;
- сидячий образ жизни или условия труда;
- формирование наружных или внутренних геморроидальных узлов;
- криптит, проктит и другие патологии прямой кишки или анального отверстия, имеющие инфекционно-воспалительный характер.
Папиллит языка или неба зачастую обуславливается:
- химическими ожогами слизистой оболочки ротовой полости;
- химическими травмами, вызванными бесконтрольным применением лекарственных препаратов;
- потреблением чрезмерно горячих блюд или жидкости;
- приемом внутрь мороженого или ледяных напитков;
- протеканием ГЭРБ – при этом на слизистую рта негативно влияет кислое желудочное содержимое;
- ожогом соляной кислотой во время упорной рвоты;
- порезом неба или проколом языка продуктами питания, например, косточкой рыбы;
- агрессивной гигиеной ротовой полости;
- травмированием языка раскрошенным или отколовшимся зубом;
- использованием подручных средств для исследования полости рта;
- развитием инфекционного процесса в слизистой оболочке рта.
Папиллит зрительного нерва нередко развивается на фоне:
- рассеянного склероза;
- инфаркта части или всей области диска зрительного нерва;
- височного артериита;
- метастазирования рака на данную зону;
- влияния некоторых химических веществ, в частности свинца или метанола;
- менингита или сифилиса;
- укусов насекомых.
Способствуют развитию папиллита желудка, поджелудочной железы или кишечника такие причины:
- нерациональное или нерегулярное питание;
- нарушение обмена веществ;
- инфицирование того или иного внутреннего органа;
- аллергические реакции;
- эндокринные патологии;
- болезни со стороны сердечно-сосудистой системы.
Стоит отметить, что в некоторых случаях не удается установить источник воспаления папилл.
Классификация
По характеру течения заболевание делится на:
- острый папиллит – характеризуется ярким проявлением симптоматики, иногда резким ухудшением состояния человека;
- хронический папиллит – зачастую имеет сглаженную клиническую картину и волнообразное протекание с периодами обострения и ремиссии.
Разделение заболевания в зависимости от формы его протекания:
- язвенный папиллит – в поражённой области присутствует изъязвившийся участок. Такая разновидность характерна для поражения внутренних органов и ротовой полости;
- стенозирующий папиллит;
- эрозивный папиллит – характеризуется наличием эрозий, которые по мере прогрессирования недуга могут трансформироваться в язвочки;
- гипертрофический папиллит – при этом наблюдается разрастание воспалённой ткани, которая принимает вид гранулем или фибром. Наиболее часто выявляется при папиллите прямой кишки или неба. Иногда сосочки могут быть настолько гипертрофированы, что в объёме могут достигать 4 сантиметров. В таких ситуациях единственной тактикой лечения является хирургическое удаление;
- некротический папиллит – приводит к некрозу или отмиранию вовлечённых в патологию тканей.
Отдельно стоит выделить воспалительное поражение сосочков почки, которое наиболее часто происходит на фоне протекания туберкулёза. В таких ситуациях говорят про туберкулёзный папиллит – он отличается более выраженными деструктивными изменениями.
Симптоматика
Клиническая картина будет отличаться в зависимости от поражённого сегмента.
Для туберкулёзного папиллита характерны такие признаки:
- незначительное недомогание;
- быстрая утомляемость и снижение работоспособности;
- субфебрильные значения температуры;
- прогрессирующее снижение массы тела;
- появление безболевой гематурии, что вызвано эрозиями и изъязвлением почечных сосочков;
- внутренние кровоизлияния.
Папиллит желудка, кишечника и поджелудочной железы в своей клинической картине имеет такие признаки:
- боли в области эпигастрия;
- отрыжка и изжога;
- нарушение акта дефекации;
- приступы тошноты и рвоты;
- вздутие живота;
- появление характерного урчания;
- бледность кожи;
- сильные головные боли;
- повышенное газообразование;
- ломкость волос и ногтевых пластин;
- колебания ЧСС;
- тяжесть в желудке;
- чувство перенасыщения или неполного опорожнения;
- быстрое насыщение.
В случаях развития папиллита прямой кишки симптоматику будут составлять:
- постоянная или периодическая боль в заднем проходе;
- ощущение постороннего предмета в анусе;
- анальное кровотечение;
- отёчность поражённых тканей;
- зуд и жжение;
- подтекание кишечного содержимого из анального отверстия – из-за этого появляется мацерация кожного покрова перианальной области.
Симптомы глазного папиллита представлены:
- понижением остроты зрения;
- расплывчатостью или раздвоением картинки перед глазами;
- светобоязнью;
- повышенным слезотечением;
- отёчностью сетчатки глаза;
- расширением сосудов вокруг диска;
- кровоизлияниями.
Катаральный, т. е. поверхностный папиллит языка или с локализацией на небе сопровождается:
- отёчностью и болезненностью;
- изменением оттенка слизистой – она становится краснее;
- слюнотечением;
- неприятными ощущениями во время употребления пищи;
- кровоточивостью дёсен;
- неприятным привкусом во рту.

Симптомы папиллита языка
Диагностика
При возникновении одного или нескольких из вышеуказанных симптомов следует проконсультироваться у терапевта, который при необходимости направит больного на консультирование к другим специалистам.
Наиболее значимыми методами диагностирования выступают инструментальные методы обследования, которым предшествуют такие меры первичной диагностики:
- изучение жизненного анамнеза и истории болезни – для установления наиболее характерной физиологической или патологической причины воспаления сосочков;
- тщательный физикальный осмотр проблемной области. При развитии анального папиллита потребуется пальцевое исследование прямой кишки. Поражение зрительного нерва невозможно диагностировать без офтальмологического осмотра;
- детальный опрос пациента – для установления степени выраженности проявления симптоматики.
В диагностике папиллита лабораторные исследования крови, урины и фекалий зачастую не проводятся, но при необходимости назначают общие анализы.
Инструментальная диагностика может включать в себя:
- аноскопию и ректороманоскопию;
- рентгенографию с контрастированием;
- УЗИ брюшной полости;
- КТ и МРТ головы.
После установления этиологического фактора пациента могут направить на консультацию к гастроэнтерологу, офтальмологу, нефрологу и стоматологу. В зависимости от того, к кому попадёт больной ему, нужно будет пройти ряд специфических лабораторно-инструментальных диагностических мероприятий.
Лечение
Схема терапии полностью диктуется местом локализации воспалительного процесса.
Туберкулёзный папиллит лечат при помощи:
- противотуберкулёзных средств;
- ангиопротекторов и НПВС;
- лекарств для купирования дополнительной симптоматики;
- установки мочеточникового стента;
- нефростомии;
- резекции гигантского сосочка.
Терапия папиллита прямой кишки направлена на:
- приём противовоспалительных средств и антибиотиков;
- применение суппозиториев, кремов и мазей – для местного лечения;
- криодеструкцию сосочка.
Папиллит кишечника или желудка лечение имеет следующее:
- соблюдение щадящего рациона питания;
- приём медикаментов назначенных лечащим врачом;
- хирургическое вмешательство – малоинвазивное или открытое.
Устранить поражение зрительного нерва можно при помощи кортикостероидов.
Лечение папиллита ротовой полости предусматривает:
- полоскание антисептическими средствами;
- удаление раскрошившегося зуба;
- использование ранозаживляющих мазей;
- приём лекарств на основе каротина;
- применение витаминных комплексов и иммуномодуляторов;
- отказ от курения и потребление только тёплой пищи.
Стоит отметить, что вышеуказанные методы лечения представляют собой основу, а не полный перечень терапевтических мероприятий. Из этого следует, что устранение недуга носит индивидуальный характер.
Профилактика и прогноз
Для предотвращения развития воспаления сосочков в ротовой полости, внутренних органах или в анусе, необходимо:
- вести активный и здоровый образ жизни;
- правильно питаться;
- принимать только те лекарства, которые выпишет клиницист;
- своевременно устранять те недуги, которые могут привести к такому осложнению, как папиллит;
- регулярно проходить профилактический осмотр в медицинском учреждении.
Прогноз папиллита зачастую благоприятный, однако не стоит забывать про возможное развитие осложнений базового заболевания.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Читать нас на Яндекс.Дзен
Заболевания со схожими симптомами:
Не секрет, что в организме каждого человека при различных процессах, в том числе, переваривании пищи, задействованы микроорганизмы. Дисбактериоз – это заболевание, при котором нарушается соотношение и состав населяющих кишечник микроорганизмов. Это способно привести к серьёзным нарушениям работы желудка и кишечника.
…
Обострение хронического панкреатита — одна из фаз вялотекущего воспалительного процесса с локализацией в поджелудочной железе. Длительность приступа яркого проявления симптоматики может варьироваться от нескольких часов до одной недели, в некоторых случаях дольше.
…
Гастроэнтероколит (пищевая токсикоинфекция) — заболевание воспалительного характера, приводящее к поражению желудочно-кишечного тракта, локализованному преимущественно в тонком или толстом кишечнике. Он представляет большую опасность, вызываемую возможным обезвоживанием организма при отсутствии достаточного контроля. Характеризуется стремительным началом и быстрым течением. Как правило, на 3–4 сутки при соблюдении рекомендаций врача, а также назначении адекватного лечения, симптомы болезни отступают.
…
Аденоматозный полип (син. аденома, железистый полип) — самое распространенное доброкачественное образование с возможной локализацией в любом органе, однако наиболее часто обнаруживается в матке, желудке и кишечнике. Основная опасность опухоли заключается в том, что при длительном отсутствии лечения существует высокая вероятность малигнизации очага в кишечнике.
…
Гименолепидоз (син. карликовый цепень) – представляет собой паразитарное заболевание, которое в подавляющем большинстве случаев диагностируется у детей от 4 до 14 лет. При протекании такой болезни преимущественно страдают органы пищеварительной системы.
…
Источник

