Воспаление слюнных желез после радиойодтерапии
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Яременко А.И.
1
Кутукова С.И.
1
Серова А.Я.
1
Байкалова П.М.
1
1 ПСПбГМУ им.акад. И.П. Павлова клиника хирургической стоматологии и челюстно-лицевой хирургии
По данным авторов в 26% случаях при проведении радиойодтерапии, возникает осложнение в виде сиалоаденита за счет способности радиоактивного йода накапливаться не только в клетках щитовидной железы, но и в клетках паренхимы больших слюнных желез. Так как таким патологическим изменением подвержены пациенты различной возрастной группы и различного пола , а так же они являются сложно диагностируемыми для стандартных методов исследования больших слюнных желез, эта тема является актуальной на сегодняшний день .В работе описана методика проведения сиалоэндоскопии при помощи полужестких эндоскопов и дополнительного оборудования различного размера, а так же проведен анализ возникновения сиалоаденита у таких пациентов, и оценка эффективности диагностики и лечения при помощи малоинвазивного метода -сиалоэндоскопии.
радиоактивный йод
сиалоаденит
сиалоэндоскопия
1. А.Я. Серова. Применение сиалоэндоскопии при диагностике и лечении обструктивных заболеваний протоковой системы слюнных желез. Медицинский альманах, № 3 (38) сентябрь 2015 С. 202-204
2. П.И. Гарбузов. Радиойодтерапия рака щитовидной железы. Практическая онкология Т. 8., №1, 2007. С. 42-45
3. Lei Lei et al. Iodine mumps: a case report of complicated radioactive iodine causing sialadenitis. American Journal of Emergency Medicine. 2012. P. 512.e5-512.e6
4. Marchal F. Sialendoscopy – The Endoscopic Approach to Salivary Gland Ductal Pathologies. Endo:Press, Germany. 2012 . P. 8-28
5. R. De Luca et al. – Sialendoscopy: a viable treatment for I 131 induced sialoadenitis. British Journal of Oral and Maxillofacial surgery. 2014. P 641-646
6. Wu et al. Radioiodine-Induced Sialadenitis. J Oral Maxillofac Surg 73. 2015. P. 475-481
Введение
На сегодняшний день, одним из видов лечения заболеваний щитовидной железы является проведение курса радиойодтерапии. Однако, радиоактивный йод имеет способность накапливаться не только в тканях щитовидной железы, но и в паренхиме и слизистой оболочки протоков больших слюнных желез, в результате чего возникает их повреждение, что проявляется клиническими симптомами сиалоаденита: двусторонний или односторонний отек околоушных или поднижнечелюстных слюнных желез, сухость в полости рта, периодическая болезненность в околоушно-жевательной или в поднижнечелюстной областях(R. De Luca et al, 2014). Данное осложнение возникает у 26% пациентов, получивших терапию радиоактивным йодом (Lei Lei et al., 2012). Известно, что неблагоприятный эффект воздействия радиоактивного йода на слюнные железы является дозозависимым и может возникать в раннем (первые 48 часов) и позднем (через 3-6 месяцев) периодах (R. De Luca et al., 2014) .Однако, несмотря на внушительную долю патологических изменений в слюнных железах, данное осложнение осталось неизученным. Такие сиалоадениты остаются трудно диагностируемыми. Для лечения патологических процессов слюнных желез на фоне проведенной радиойодтерапии, на сегодняшний день, используются консервативные методы, такие как: массаж слюнных желез, прием противовоспалительных средств, обильное питье воды, ирригация полости рта, зондирование протоков и их бужирование, слюногонная диета. С развитием малоинвазивных методик хирургического лечения и диагностики заболеваний слюнных желез, в 1990 году появился такой метод, как сиалоэндоскопия (Marchal F, 2015), произошли кардинальные изменения в подходе к диагностике и лечению данных пациентов. Так, по данным авторов, лечебные манипуляции с применением видеоассоциированных технологий привели к успеху в 77% случаев (по данным Lei Lei et al. 2012).
Таким образом, данная тема является актуальной для выработки алгоритма диагностики и лечения данной патологии с использованием малоинвазивных хирургических технологий.
Цель исследования
Проведение анализа взаимосвязи возникновения патологических изменений слюнных желез в следствии лечения пациентов с заболеваниями щитовидной железы с помощью радиоактивного йода. Также оценить эффективность лечения радиойодного сиалоаденита с помощью сиалоэндоскопии.
Материалы и методы исследования
На базе клиники челюстно-лицевой хирургии им. акад. И.П. Павлова в период с января 2015 по ноябрь 2016 гг. было проведено 16 диагностических и лечебных сиалоэндоскопий при помощи полужестких эндоскопов диаметром от 0,8 до 1,6 мм под внутрипротоковой анестезией (4% артикаин, адреналин 1:200000) . Протоки были расширены с помощью зондов или бужей с увеличением диаметра до тех пор, пока проток достигал достаточных размеров для применения сиалоэндоскопа. Далее проводилось введение и продвижение сиалоэндоскопа с непрерывным промыванием изотоническим солевым раствором, что обеспечивало дилатацию и очищение протока. При обнаружении единичных или множественных стриктур проводилось их устранение при помощи буров различных диаметров и корзин для удаления конкремента, а так же проводилась консервативная терапия.

Результаты исследования
В указанный период среди обследованных пациентов было 15 женщин (93,75%) и 1 мужчина (6,25%). Медиана возраста больных составляла 46 лет. Возраст варьировался от 22 до 65 лет. Поражение околоушных слюнных желез встречалось у 11 пациентов (68,75 %), поднижнечелюстных у 5 пациентов (31,75%). Двустороннее поражение слюнных желез отмечено у 3 пациентов(18,75%), остальные же 13 (81, 25%) пациентов жаловались лишь на одностороннее увеличение большой слюнной железы .
При сборе анамнеза выявлено, что проявление симптомов данного заболевания у больных проявляется в различные периоды после проведенного курса радиойодтерапии. Таким образом пациенты были разделены на 4 группы : 1 группа пациентов – 3 (18,75%) -первичные проявления до 6 месяцев , 2 группа пациентов – 5 (31,25%)- первичные проявления от 6 месяцев до 1 года ,3 группа пациентов – 6 (37,5%) – первичные проявление от 1 года до 2 лет, 4 группа пациентов -2 (12,5%)- первичные проявления более 2 лет.
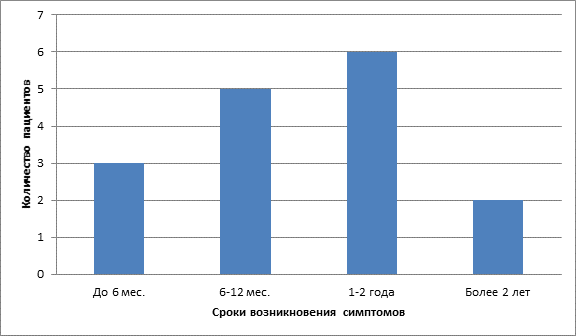
Таблица 1. Распределение пациентов по срокам возникновения первичных симптомов радиойодного сиалоаденита
Перед проведением сиалоэндоскопии, всем 16 (100 %) пациентам было проведено УЗИ больших слюнных желез, а также рентгенологическое дообследования, для исключения других форм патологических изменений больших слюнных желез .
Всем 16 (100 %) пациентам проводилась диагностические и лечебные сиалоскопии,таким образом были обнаружены в 7 (43,75%) случаях единичные стриктуры протока,в 4 (25%) случаях множественные стриктуры протока, 5 (31,25%)-другие формы обтурации протока, требующие лишь консервативного лечения.
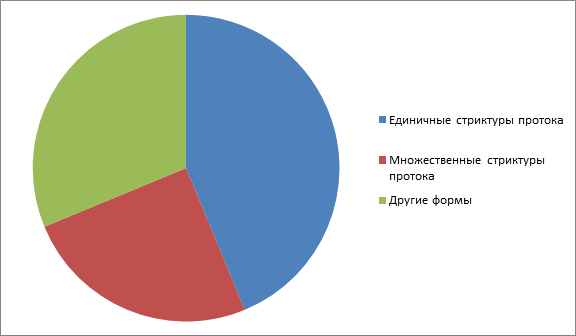
Таблица 2. Распределение пациентов по видам патологических изменений внутрипротоковой системы.
В дальнейшем в 11 (68,75%) –случаях производилось устранение стриктуры, в 5 (31,25%)-проводилась только консервативная терапия.
После проведенного лечения проводилось диспансерное наблюдение пациентов, выявлено, что 11 (68,75%) отмечено полное исчезновение признаков сиалоаденита, 2 (12,5%) уменьшение симптомов, у 2(12,5%) пациентов после проведения сиалоэндоскопии отмечены симптомы поражения противоположной слюнной железы. У 1(6,25%) пациента отмечено повторное возникновение симптомов поражения слюнной железы в течение 1 месяца после проведения сиалоэндоскопии.
Выводы
Развитие сиалоаденита как осложнения лечения после проведения радиойодтерапии является актуальной проблемой, так как практически не изучена и трудно диагностируема. Основное лечение таких пациентов сводилось к проведению симптоматической консервативной терапии. Однако после появление сиалоэндоскопии ,возможности в диагностики и лечении данной патологии расширились. Такая методика позволяет надолго, а иногда навсегда улучшить состояние пациента. Сиалоэндоскопия позволяет выстроить новый алгоритм лечения и профилактики данного вида сиалоаденитов.
Библиографическая ссылка
Яременко А.И., Кутукова С.И., Серова А.Я., Байкалова П.М. СОВРЕМЕННЫЙ МЕТОД ДИАГНОСТИКИ И ЛЕЧЕНИЯ ПАЦИЕНТОВ, С РАЗВИВШЕМСЯ СИАЛОАДЕНИТОМ ПОСЛЕ ПРОВЕДЕННОГО КУРСА РАДИОЙОДТЕРАПИИ // Международный студенческий научный вестник. – 2017. – № 1.;
URL: https://eduherald.ru/ru/article/view?id=16818 (дата обращения: 07.07.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
ХРОНИЧЕСКИЙ СИАЛОАДЕНИТ как осложнение проведённой радиойодтерапии
Резюме. В статье представлены данные проведенного клинического исследования применения сиалоэндоскопии, используемого в качестве метода диагностики и лечения пациентов с сиалоаденитом, возникшим после лечения рака щитовидной железы с применением радиоактивного йода. Рост заболеваемости злокачественными новообразованиями щитовидной железы, а также вариабельность клинических признаков сиалоаденита у пациентов после лечения с применением радиоактивного йода говорят о важности дальнейшего изучения данной темы и выработки алгоритма профилактики и лечения такого осложнения. Ключевые слова: радиоактивный йод, гипертиреоз, рак щитовидной железы, сиалоэндоскопия. Актуальность. Радиоактивный йод (I131) — нуклид химического элемента йода, бета-частицы которого проникают в клетки щитовидной железы, в последующем вызывая их некроз. I131 используется в лечебных целях для лечения синдрома тиреотоксикоза, для разрушения оставшейся опухолевой ткани после субтотального удаления щитовидной железы, в целях лечения регионарных метастазов дифференцированного рака щитовидной железы, а также применяется в диагностических целях при проведении сцинтиграфии всего тела, для выявления очагов повышенного метаболизма в тканях организма и, как следствие, метастазов опухоли. По данным авторов, в сравнении с применением только тиреоидных гормонов после проведения хирургического вмешательства по поводу рака щитовидной железы, радиойодтерапии в данных целях значительно снижает смертность и частоту рецидивов или развития отдаленных метастазов. Одновременно с радиойодтерапией щитовидной железы происходит накопление радиоактивного йода в клетках слюнных желез, в результате чего возникает дозозависимое повреждение клеток паренхимы слюнных желез. Было установлено, что до 24% от введенного радиоактивного йода выводится слюнными железами. Известно, что паренхимальные и протоковые клетки слюнных желез имеют способность накапливать в себе радиоактивный йод, как и клетки щитовидной железы. За счет имеющихся в клетках слюнных желез избирательного Na-I переносчика, происходит накопление в ткани слюнных желез I131 в концентрации в 20-100 раз большей, чем в плазме крови. В результате, клетки паренхимы и протоков подвергаются воспалительным изменениям. В дальнейшем происходят биохимические изменения состава слюны. Воспаление в клетках протоковой системы слюнных желез приводит к возникновению стриктур протоков, а повреждающее действие на паренхимальные клетки и клетки ацинусов слюнных желез ведет к продуцированию более вязкой слюны. Далее возможно возникновение вторичных изменений, таких как: ксеростомия, изменения вкусовой рецепции, присоединение инфекции, возрастание пораженности зубов кариесом, а также кандидоз слизистой оболочки полости рта, что значительно снижает качество жизни пациентов. По данным авторов, частота развития такого осложнения, как хронический сиалоаденит, после лечения заболеваний щитовидной железы с применением радиоактивного йода достигает 69% случаев. Основным методом лечения данного осложнения являлось применение консервативных симптоматических методик, которые приносили временное облегчение, единственно возможным же методом хирургического лечения данной патологии (до 1990 года) было проведение удаления пораженных крупных слюнных желез, что может быть связано с развитием ряда осложнений. Но с 1990-х годов, с появлением сиалоэндоскопии, для удаления конкрементов из протоков слюнных желез под контролем эндоскопа стало возможным проведение такой малоинвазивной хирургической манипуляции, которая является как диагностической, так и лечебной. Сиалоэндоскопия — современный малоинвазивный метод диагностики и лечения заболеваний слюнных желез, осуществляемый при помощи полужесткого эндоскопа. В литературе имеются данные об успехе лечения заболеваний слюнных желез с помощью видеоассоциированных технологий в 77% случаев. Таким образом, в связи с доказанным развитием осложнения при проведении радиойодтерапии, а также развитием современных малоинвазивных технологий, изучение данной темы является актуальным. Цепь исследования: оценить вариации клинических изменений слюнных желез после проведения курса радиойодтерапии пациентам со злокачественными новообразованиями щитовидной железы, а также оценить эффективность применения современного метода диагностики и лечения заболеваний слюнных желез у пациентов с данной патологией — сиалоэндоскопии. Материалы и методы клинического исследования: За указанный период на отделение челюстно-лицевой хирургии НИИ стоматологии хирургической и челюстно-лицевой хирургии ФГБОУ ВО ПСПбГМУ им. акад. И.Л.Павлова был госпитализирован 21 пациент с диагнозом: хронический сиалоаденит. Во всех случаях проводилась диагностическая сиалоэндоскопия, при которой в области устья вводится внутрипротоковая анестезия с использованием местного анестетика: 4% раствора артикаина с адреналином 1 : 200000. Далее зондом или бужем производилось постепенное расширение устья главного протока до размеров, соответствующих диаметру используемого сиалоэндоскопа. Сиалоэндоскоп вводился и продвигался с непрерывным промыванием протока физиологическим раствором. При визуализации стриктуры протока оценивались ее размер и локализация, после чего проводилось точечное прободение стриктуры при помощи микробура и расширение операционного отверстия, далее расширение диаметра протока проводилось до размера естественного протока. Для профилактики повторного сужения проводилось стентирование протока. Результаты и обсуждение КЛИНИЧЕСКОГО ИССЛЕДОВАНИЯ: В клиническом исследовании были проанализированы результаты диагностики и лечения пациентов (п=21) различного пола и возраста, поступивших на отделение стоматологии хирургической и челюстно-лицевой хирургии НИИ стоматологии и ЧЛХ ГБОУ BIЮ ПСП6ГМУ им. И.П.Павлова Минздрава России за январь 2015 г. — ноябрь 2017 г. На первом этапе производилась оценка форм клинических проявлений, данных анамнеза, а также общие и специализированные методики диагностики данного заболевания. Пациенты были разделены по срокам возникновения симптомов поражения больших слюнных желез на 4 группы: 1-я группа пациентов — 5(23,8%) — первичные проявления до 6 месяцев; 2-я группа пациентов — 6(28,6%) — первичные проявления от 6 месяцев до 1 года; 3-я группа пациентов — 6 (28,6%) — первичные проявление от 1 года до 2 лет; 4-я группа пациентов — 4(19%) — первичные проявления позднее чем через 2 года. Таким образом, можно сказать, что первичные проявления симптомов поражения больших слюнных желез возникают в период от 6 месяцев до 2 лет. Также жалобы пациентов были разделены на основные группы: 1-я группа пациентов — 8(38,1%) — увеличение слюнных желез; 2-я группа — 2(9,5%) — боль и чувство тяжести в слюнных железах; 3-я группа пациентов — 10(47,6%) — боль и увеличение слюнных желез; 4-я группа пациентов — 1(4,8%) — сухость во рту. Таким образом, вышеприведенные данные показывают, что основной клинической формой проявления сиалоаденита являются боль в области больших слюнных желез с их увеличением, что не является патогномоничным признаком для данного заболевания. Всем 21 (100%) пациентам проводились сцинтиграфии тела, по результатам которых, было выявлено, что во всех слюнных железах есть физиологическое накопление радиойода, что говорит о наличии патологического фактора при развитии данной патологии. Также при исследовании стандартных клинических и биохимических анализов крови никаких статистических достоверных специфических закономерностей не выявлено, что говорит о неспецифичности данных исследований, о необходимости дополнительных методов обследования, а также наличии местных изменений в самих слюнных железах, а не в общем состоянии организма. Всем 21(100%) пациентам проводились диагностические сиалоэндоскопии. Таким образом, были обнаружены в 11(52,4%) случаях единичные стриктуры протока, в 7(33,3%) случаях множественные стриктуры протока, 3(14,3%) — тотальные формы сужения протока (рис. 3). В дальнейшем, при единичных и множественных стриктурах протока в 18(72,4%) случаях, производилась лечебная сиалоэндоскопия с устранением стриктуры и постановкой стента; в 3(28,6%) — возможно было провести только симптоматическую терапию. Для оценки эффективности проведенных лечебных мероприятий проводилось диспансерное наблюдение пациентов в течение 1 месяца после лечения, которое выявило, что у 14(66,7%) отмечено полное исчезновение признаков сиалоаденита, у 3(19%) — уменьшение симптомов, у 2(9,5%) пациентов после проведения сиалоэндоскопии отмечены симптомы поражения противоположной слюнной железы. У 1(4,8%) пациента наблюдалось повторное возникновение симптомов поражения слюнной железы в течение 1 месяца после снятия стента. Длительность госпитализации на отделении челюстно-лицевой хирургии НИИ стоматологии и члх ГБОУ ВПО ПСПбГМУ им. И.П.Павлова Минздрава составляла 1-2 койко-дня. Заключение: Радиойодтерапия на сегодняшний день является успешной методикой лечения различных заболеваний щитовидной железы. Однако одним из осложнений данной методики является развитие сиалоаденита, который сопровождается нарушением функции слюнных желез. В связи с недостаточной осведомленностью врачей о данной патологии, алгоритм диагностики и лечения еще не выработан. Таким образом, остается важным и необходимым систематизация методов диагностики и лечения сиалоаденита с учетом наличия малоинвазивной технологии — сиалоэндоскопии.
Яременко А.И.
Кутукова С.И.
Разумова А.Я.
Байкалова П.М.
Институт стоматологии
2018
2с.
2018.-N 1.-С.54-55. Библ. 10 назв.
1102
Посетитель (IP-адрес: 37.230.117.254)
Источник
Сиаладенит – воспалительное поражение больших или малых слюнных желез, приводящее к нарушению процесса слюноотделения. В стоматологии сиаладениты составляют 42-54% всех заболеваний слюнных желез. Наиболее часто сиаладенитом заболевают дети и пациенты 50-60 лет. Самой частой формой сиаладенита служит эпидемический паротит, изучаемый в рамках инфекционных болезней и педиатрии. Кроме этого, сиаладенит может сопровождать течение системных заболеваний (например, болезни Шегрена), которые рассматриваются ревматологией. Специфические воспалительные поражения слюнных желез при туберкулезе, сифилисе являются сферой интересов соответствующих дисциплин – фтизиатрии и венерологии.
Причины
Инфекционными агентами при неспецифических сиаладенитах могут быть представители нормальной микрофлоры ротовой полости, а также микроорганизмы, заносимые с током крови или лимфы из отдаленных очагов. К примеру, лимфогенная форма наблюдается на фоне одонтогенных заболеваний (в частности при периодонтитах), фурункулов, конъюнктивитов, а также ОРВИ.
Контактный сиаладенит нередко является следствием гнойного воспаления тканей, прилегающих к слюнной железе.
Поражение железы может быть связано с оперативными вмешательствами, проведенными на прилежащих тканях.
Специфические разновидности могут вызываться бледной трепонемой (на фоне сифилиса), палочкой Коха (микобактерия — возбудитель туберкулеза), а также актиномицетами.
В ряде случаев причиной патологии становится закупорка протока на фоне образования конкрементов (сиалолитиаз) или попадания инородных тел (мелкие твердые частицы пищи, ворсинки зубной щетки и т. д.).
Инфекционные агенты наиболее часто проникают через устье протока железы. Реже они могут проникать контактным путем, а также по кровеносным и лимфатическим сосудам.
Острый процесс может последовательно проходить несколько стадий:
- серозное воспаление;
- гнойное воспаление;
- некроз ткани.
ФАКТОРЫ РИСКА РАЗВИТИЯ ВОСПАЛЕНИЯ СЛЮННОЙ ЖЕЛЕЗЫ
К числу факторов, предрасполагающих к развитию сиаладенита, относятся:
- снижение общего и (или) местного иммунитета;
- застой секрета, продуцируемого железой, в ее протоках;
- гипосаливация на фоне тяжелых общих заболеваний;
- травмы слюнной железы;
- ксеростомия;
- синуситы;
- ревматоидный артрит;
- системная красная волчанка;
- курс радиотерапии (при онкологических заболеваниях);
- анорексия;
- дегидратация (обезвоживание);
- гиперкальциемия (повышает вероятность формирования камней в протоках).
Классификация
В зависимости от характера клинического течения, механизма заражения, причин развития и появившихся морфологических изменений в слюнных железах различают такие виды сиаладенитов:
- острые вирусные – вызываются вирусами гриппа, цитомегаловирусами, возбудителями эпидемического паротита;
- острые бактериальные – вызываются бактериальной патогенной флорой, которая попадает в слюнные железы после операций или перенесенных инфекционных заболеваний, лимфогенным или контактным путем, с инородными телами, которые вызывают перекрытие слюнной железы;
- хронические паренхиматозные – воспалительный процесс затрагивает паренхиму слюнных желез;
- хронические интерстициальные – воспалительный процесс затрагивает соединительнотканную строму слюнной железы;
- хронический сиалодохит – воспаление развивается в протоке слюнной железы.
При остром сиаладените воспалительный процесс может быть:
- серозным;
- гнойным.
Симптомы
В зависимости от формы сиаладенита будут отличаться характерные признаки заболевания. Острое течение сопровождается такими симптомами как:
- увеличение размеров и плотности поражённой слюнной железы; припухлость – выглядит как шишка на щеке;
- возникновение болезненности не только в состоянии покоя, но и в процессе разговора, глотания или употребления пищи.В таких случаях боль может значительно усиливаться.
- При повороте головы болевые ощущения перемещаются на ухо, височную часть и область нижней челюсти;
- невозможность широко открыть рот;
- ощущение заложенности ушей;
- появление в слюне примесей гноя, слизи или хлопьев; значительное снижение слюноотделения;
- сильная сухость в ротовой полости;
- сильное ухудшение самочувствия, нередко сопровождающееся значительным повышением температуры тела, вплоть до лихорадки у детей.
При сложном протекании острой формы сиаладенита начинается формирование свищей, абсцессов и стенозов. В случаях обнаружения камней в ротовой полости пациенту ставится диагноз калькулезный сиаладенит. Лечить его можно только при помощи врачебного вмешательства.
Хроническая форма отличается периодами стихания и обострения признаков и имеет следующие симптомы:
- небольшая припухлость в области воспалённой слюнной железы;
- незначительное выражение боли, которая может немного усиливаться во время еды или разговора;
- снижение количества выделяемой слюны;
- возникновение неприятного запаха из ротовой полости;
- снижение слуха;
- общая слабость организма.
Диагностика
Для выявления сиаладенита специалисты применяют такие методы диагностики, как:
- анализ ПЦР (полимеразная цепная реакция) направлен на определение фрагментов нуклеиновой кислоты в биологическом материале;
- микробиологическое исследование секрета;
- цитологическое исследование секрета;
- сиалометрия;
- УЗИ слюнных желез;
- сиалография;
- сиалотомография;
- сиалосцинтиграфия.
Окончательный диагноз может быть поставлен только врачом при осмотре. Для этого пациенту назначается рентгенологическое исследование пораженной области с целью исключения или подтверждения наличия камней слюнной железы.
Лечение
Сиаладенит требует к себе самого серьезного внимания, поэтому лечение должно проходить только под руководством специалиста. Самолечение может привести к переходу заболевания в хроническую форму с регулярными сезонными обострениями. При своевременном обращении за врачебной помощью лечебные мероприятия проводятся амбулаторно. В сложных же случаях может потребоваться госпитализация пациента.
Консервативная терапия
При неосложненных формах ушного сиалоаденита достаточно методов консервативной терапии, которая включает в себя следующее: Сбалансированное питание, преимущественно состоящее из мелкоизмельченных продуктов, так как больному обычно сложно глотать. В меню включают всевозможные каши, пюре, тушеные овощи, супы.
Постельный режим. Минимизация физической активности на первых стадиях болезни при высокой температуре направлена на исключение возможных осложнений на сердечно-сосудистую систему.
Обильное питье. Помимо воды, также можно употреблять различные соки (натуральные и свежевыжатые), морсы, отвары (шиповника, ромашки), чай, молоко. Кофе и газированные напитки лучше исключить.
Местное лечение. Очень эффективны согревающие сухие, камфорно-спиртовые и димексидовые (50 %-й раствор) компрессы, УВЧ-терапия.
Специальная слюногонная диета. Так как процесс слюноотделения затруднен, пациентам следует перед едой подержать во рту лимонную дольку, а в сам рацион включить такие продукты, как квашеная капуста, клюква.Лекарственные средства. Нестероидные противовоспалительные препараты назначаются для снижения температуры и болевого синдрома (Ибупрофен, Анальгин, Пенталгин и др.), а для улучшения процесса оттока слюны – 1%-й раствор пилокарпина гидрохлорида по 7–9 капель 3 раза в сутки.
Воздержание от вредных привычек, особенно курения. Табачный дым негативно сказывается на работе всех органов даже у совершенно здорового человека, а для больного сиалоаденитом такое воздействие может оказаться очень серьезным, из-за чего болезнь может перейти в хроническую форму.
При отсутствии эффективности вышеприведенного комплекса лечебных мер врачом назначается антибактериальная терапия, которая представляет собой новокаиновую блокаду (50 мл 0,5% новокаинового раствора и 200 000 ЕД пенициллина) и другие антибактериальные и противовирусные средства. Высокую действенность при лечении неэпидемического сиалоаденита показывают препараты, содержащие иммобилизованные протеолитические ферменты, в частности, имозимазу, которая не вызывает аллергических проявлений и сохраняет свою активность в течение долгого времени.
При хронической форме помимо антибактериальной терапии в период обострения назначаются препараты, стимулирующие слюноотделение. В протоки вводят 2 мл 15%-го раствора кстантинола никотината. Практика показала, что воздействие рентгеновскими лучами и электрическим током также эффективно при лечении паротита, особенно если он является заболеванием, сопутствующим слюнно-каменной болезни.
Источник

