Воспаление слизистой оболочки носа температура

Ринитом называют возникший воспалительный процесс, поражающий слизистую оболочку носа. Высокая температура при рините сопровождает заболевание у детей и взрослых чаще всего в сезон простуд. Чтобы вовремя принять меры и начать лечение, человеку необходимо правильно оценить свое состояние.
Повышенная температура: в чем причина?

Когда в организм попадают вирусные агенты, начинается борьба иммунитета с ними. Защитная реакция проявляется образованием слизи в носовых пазухах, изменением самочувствия человека и температурных показателей.
При следующих заболеваниях температура тела повышается до уровня +37…38°C и сопровождается насморком; бывает и так, что обильная слизь закладывает нос:
- тонзиллит, ларингит, трахеит, фарингит;
- грипп;
- риниты разной этиологии;
- бронхит, пневмония;
- инфекции;
- воспаление аденоидов;
- переохлаждение организма;
- стрессы;
- неправильное питание, при котором нарушается обмен веществ и ослабевает иммунитет.
Любое из перечисленных состояний может сопровождаться повышением температуры до +40°C и выше, если не применяется соответствующее лечение.
При рините температура может не наблюдаться в следующих случаях:
- аллергические реакции;
- искривление носовой перегородки;
- дисфункции нервной или эндокринной системы;
- раздражительность;
- бесконтрольное использование сосудосуживающих капель.
В зависимости от причин появления ринит классифицируют так:
- инфекционный — при проникновении в организм вирусов;
- аллергический — при ответе организма на внешний раздражитель;
- вазомоторный — при нарушении тонуса кровеносных сосудов;
- атрофический и гипертрофический — когда нарушается анатомическое строение носоглотки.
Основные симптомы простуды

Ринит развивается несколькими этапами, которые сопровождаются такой симптоматикой:
- После попадания микроорганизмов в нос посторонние агенты раздражают рецепторы слизистой оболочки. Признаки нарушения: пересыхание, появление чувства жжения и зуда в пазухах.
- Ринит сопровождается выделением слизи. На этом шаге человеку становится тяжело дышать из-за заложенности носа, возникающей по причине воспаления. Возможно снижение обоняния. На 4-5 сутки выделения становятся вязкими, меняют оттенок на желто-зеленый с появлением неприятного запаха.
- В случае если воспаление переходит на глаза, начинается слезотечение.
- При дальнейшем распространении инфекции ощущается боль в горле и голове.
Длительность лечения заболевания зависит от состояния иммунной системы: при легкой форме ринита выздоровление наступает на 3 сутки. Длительное течение болезни требует консультации специалиста, иначе ринит переходит в хроническую форму.
Врачом проводится осмотр пациента, назначаются такие анализы:
- общий анализ крови и мочи;
- рентген грудной клетки, носа;
- иммунологическая проба;
- тест для исключения аллергии;
- дополнительно по показаниям — мазок из горла.
Противовирусные лекарства

Противовирусные лекарства — препараты, разработанные с целью уничтожения вируса. Для терапии ОРВИ и ОРЗ применяются средства широкого спектра действия.
Противовирусные медикаменты подразделяются на такие группы:
- противогриппозные — Ремантадин, Занамивир;
- противоцитомегаловирусные — Ганцикловир;
- противогерпесные — Ацикловир, Зовиракс;
- антиретровирусные — Саквинавир, Невирапин;
- широкого спектра действия — Рибавирин, Лаферон.
Лекарства можно вводить перорально, ректально или с помощью вакцинации.
Вакцинация представляет собой укол с минимальным числом бактерий. Таким образом человека искусственно заражают вирусом, а из-за малого количества вирусных клеток иммунитет способен подавить воспаления и выработать временную защиту. Вакцина не гарантирует полной безопасности, но при инфицировании человек легче переносит заболевание.
Фармакологические препараты имеют химическое происхождение или являются гомеопатическими средствами. Эффективными считаются медикаменты, в состав которых входит интерферон.
Как сбивать температуру?

Чтобы заболевание не прогрессировало в более сложную форму, разумеется, необходимо проконсультироваться с врачом и начать лечение. Одним из осложнений болезни является температура. Если на градуснике превышена отметка +38°C, то необходимо принять меры по ее снижению.
Медикаменты для снятия жара:
- Парацетамол. Выпускается в форме таблеток, капсул, сиропа, суппозиториев, суспензии. В зависимости от веса пациента назначается соответствующая дозировка препарата. Средство разрешено для применения в детском возрасте.
- Ибупрофен. Выпускается в форме таблеток, драже, капсул, суспензии, растворимых в воде таблеток, капель, свечей. Дозировка разнится в зависимости от возраста пациента. Лекарство не запрещено для применения в детском возрасте.
- Аспирин. Выпускается в форме твердых или шипучих таблеток. Применяется для лечения взрослых.
Могут использоваться уколы для быстрого снятия жара. Состав называют литической смесью, которая содержит:
- Анальгин;
- Но-Шпу или Папаверин;
- Супрастин или Димедрол.
Чтобы сбить температуру взрослому без применения медикаментов, необходимо:
- пить много жидкости;
- обтирать тело марлей, намоченной в воде с уксусом в пропорции 2:1;
- принять прохладную ванну, если температура достигает +40°C и выше;
- снять лишнюю одежду и обеспечить доступ прохладного воздуха в помещении;
- сделать клизму солевым раствором из расчета 2 ч.л. соли на 200 мл воды.
Чтобы сбить температуру ребенку, необходимо применить другие дозировки:
- уксусное обтирание — раствор в пропорции 1 часть уксуса и 3 части воды;
- для клизмы ребенку до 6 месяцев хватит 50 мл солевого раствора; 6-12 месяцев — до 100 мл; 2-3 года — 200 мл; до 7 лет — 300-400 мл; до 14 лет — 700 мл.
Жаропонижающие у взрослого и ребенка назначаются на 3-5 дней. При частом применении таких средств или недостаточной реакции организма лекарство необходимо сменить.
Медикаментозное лечение

Лечение медикаментами назначает только врач после осмотра в зависимости от особенностей протекания заболевания. Каждый препарат имеет специфику применения, о которой пациент может не знать и усугубить свое состояние.
Традиционно назначается такая терапия (фармакологические препараты приведены как пример).
При сухом постоянном кашле:
- леденцы и пастилки для горла — Доктор Мом;
- противокашлевые средства — Синекод, Либексин, Глауцин.
Препараты облегчают изнуряющий кашель, устраняют першение в горле. После сухого кашля наступает отхаркивание мокроты.
При мокром кашле:
- отхаркивающие средства — Халиксол, Лазолван;
- секреторики — Мукалтин.
Лекарства помогают выведению слизи из дыхательных путей, облегчают дыхание. Если при мокром кашле принимать противокашлевые средства, угнетающие кашлевой центр, то болезнь переходит в хроническую форму, так как мокрота перестает выводиться.
При насморке и воспалении носа используют:
- противоотечные капли — Галазолин, Нафтизин, Пиносол;
- противовирусные — Гриппферон, ИРС-19;
- средства для промывания — Отривин, Аквалор, Аква Марис.
Средства снимают воспаление слизистой оболочки носа, кроме того, эффективно облегчают дыхание. Промывание растворами рекомендовано детям с младенческого возраста и беременным женщинам.
При повышении температуры:
- жаропонижающие — Нурофен, Парацетамол.
Препараты назначаются при наличии жара, когда температура тела достигает +38°C у детей и +39°C у взрослых.
Применяется такая терапия в зависимости от этиологии болезни:
- противовирусные препараты — Амизон, Анаферон, Арбидол;
- антибактериальные средства — антибиотики широкого спектра действия;
- антимикотики.
Назначаются и антигистаминные средства для снятия отека носоглотки — Зодак, Цетрин, Лоратадин.
Лечение антибиотиками

Инфекционное поражение организма требует лечения антибактериальными препаратами. При рините назначают антибиотики в случаях:
- тяжелого течения болезни;
- поднятия температуры свыше +39°C;
- обильных выделений из носа;
- отсутствия улучшений после 10 дней лечения;
- повторного ухудшения состояния.
Для предотвращения развития инфекции достаточно принимать антибиотики в течение 7 дней. При хронической форме ринита период терапии может увеличиться.
Для подавления очага воспаления чаще всего применяют следующие группы антибиотиков:
- макролиды — Эритромицин, Кларитромицин, Мидекамицин;
- бета-лактамные препараты с клавулановой кислотой — Амоксициллин;
- цефалоспорины 3 и 5 поколений — Цефтриаксон, Цефуроксим.
При назначении антибиотикотерапии врачи рекомендуют одновременно принимать препараты для нормализации работы ЖКТ — Линекс, Энтерол, Бифидумбактерин. Прием осуществляется через 1 час после принятия антибиотика, в ином случае препараты бесполезны.
Использование народных рецептов при температуре, кашле, насморке

В дополнение к традиционной терапии можно применять народную медицину при простудных заболеваниях. Также она рекомендована беременным и людям, которым противопоказан прием лекарственных средств.
Народные методы признают эффективными на начальной стадии заболевания. Если воспаление длительное, то они могут служить дополнением к лечению.
Народная медицина предполагает:
- Постельный режим, постоянное проветривание помещения, чтобы микробы не накапливались.
- Обильное питье, которое поможет выведению слизи и мокроты.
- При повышенной температуре употребляют теплое молоко, добавив в него сливочное масло с медом.
- При кашле помогает рассасывание прополиса. Вещество повышает иммунитет.
- Можно употреблять в пищу лук и чеснок.
- После закапывания нос промывают очищенной морской водой в виде дополнительной терапии, чтобы микробы не находились долгое время в носоглотке.
- Если нет температуры, то можно проводить ингаляции паром вареного картофеля. В отвар нужно добавить листья эвкалипта, чабреца, пихтовое масло. Также эффективно прогревание компрессами из капусты и меда или спирта с касторовым маслом.
- Полоскать горло каждый день по 3-4 раза содовым раствором: 1 ч.л. соды на 200 мл слегка подогретой воды. Полоскания можно чередовать с отварами трав ромашки, шалфея.
- При сильном изнуряющем кашле применяют мед с маслом. Компоненты смешивают в пропорции 1:1.
При повышенной температуре запрещены следующие мероприятия:
- использование горчичников и распаривание ног, так как это способствует нагреванию организма;
- ингаляции — как холодные, так и горячие.
Возможные осложнения

Симптомы простуды, включая температуру и боль в горле, проходят через 5-10 суток.
При частых воспалительных процессах слизистых оболочек носа, несвоевременной или неправильной терапии ринит преобразуется в хроническую форму.
Среди тяжелых осложнений выделяют:
- бронхит и воспаление легких, пневмонию;
- синусит, гайморит;
- хроническую форму тонзиллита, ангины, аденоидита;
- грипп;
- корь, коклюш.
Человеку следует помнить, что назальные препараты от насморка и медикаменты при простуде следует принимать не более 3-5 дней. Если после этого времени не наблюдается улучшение состояния, или возникают новые симптомы, температура, то следует обратиться к врачу. Самолечение усугубит ситуацию и отсрочит выздоровление.
Профилактика
Чтобы не заболеть ринитом любого вида, человеку необходимо придерживаться таких мер защиты:
- Повышение общего иммунитета с помощью закаливания и правильного питания, сезонного приема витаминных комплексов, умеренных физических нагрузок.
- Улучшение местного иммунитета с помощью регулярной очистки носа промыванием, использования местных иммуномодуляторов и препаратов с интерфероном.
- Поддержание правильной температуры и влажности в помещении (достигается своевременной уборкой, увлажнением воздуха, применением очистителей).
- Защита от вирусов во время сезонных вспышек ОРВИ с помощью масок, подавления очагов воспаления, минимального посещения мест скопления людей.
Также врачи советуют носить одежду в соответствии с погодными условиями, избегать переохлаждения, нахождения на сквозняках. Для сохранения иммунитета требуется отказаться от вредных привычек.
Источник
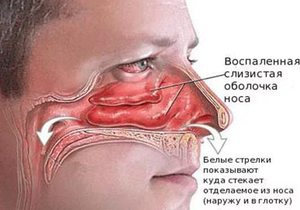 Такой синдром, как воспаление слизистой оболочки носа, также по-другому называют ринитом, в народе – насморком. Для него характерным проявлением является выделение слизи разного происхождения из носа, также воспаление часто сопровождается заложенностью носа и нарушением обоняния.
Такой синдром, как воспаление слизистой оболочки носа, также по-другому называют ринитом, в народе – насморком. Для него характерным проявлением является выделение слизи разного происхождения из носа, также воспаление часто сопровождается заложенностью носа и нарушением обоняния.
Воспаление слизистой носа может развиваться вследствие разных причин, которые и определяют последующий метод лечения. Сегодня вы узнаете, почему случается воспаление слизистой носа, и в чем заключается лечение этого синдрома.
Почему воспаляется носовая слизистая оболочка?
Слизистая оболочка может воспаляться по разным причинам. Чаще всего причинами воспаления являются такие факторы:
- аллергия – в числе аллергенов могут быть пыльца, шерсть животных, ароматы парфюмерии и многое другое. Все они могут спровоцировать постоянный или сезонный аллергический ринит;
- вирусы и бактерии – когда на слизистую попадают вредоносные бактерии и провоцируют воспаление, а также вызывают другие симптомы заболевания;
- грибки – на фоне ослабленного иммунитета в больного может развиваться кандидоз носовой полости, что также может быть причиной заболевания;
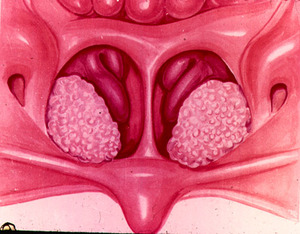
- инородное тело – часто это может быть причиной воспаления слизистой носа у детей и пожилых людей, которые засовывают в нос посторонние предметы. Характерным симптомом в этом случае является заложенность одной половины носа и характерные выделения;
- оперативные вмешательства и травмы – тоже могут быть причиной воспаления слизистой носа.
Также воспалительный процесс в носу происходит на фоне сокращения иммунитета, проблем с микроклиматом в помещении, анатомических аномалий (например, при гипертрофии нижних раковин носа или искривлении перегородок) или авитаминоза.
Проявления воспаления слизистой носа
По течению воспалительный процесс подразделяют на такие виды:
- острый – возникает резко и длится до двух недель;
- хронический – может быть атрофическим, катаральным или гипертрофическим. Сюда же относится и вазомоторный ринит.
Острое течение воспаления может проходить через несколько стадий, которые происходят последовательно и сопровождаются такими симптомами:
-
 первая стадия течения – характерными симптомами являются зуд и сухость слизистой оболочки. Это может длиться как несколько часов, так и суток. Инфекция в это время начинает проникать в слизистую;
первая стадия течения – характерными симптомами являются зуд и сухость слизистой оболочки. Это может длиться как несколько часов, так и суток. Инфекция в это время начинает проникать в слизистую; - вторая стадия – у пациента из носа идет обильные серозные выделения, он закладывается, снижается обоняние. Часто могут присоединяться проявления общей интоксикации, например, повышение температуры, головные боли или ломота костей;
- стадия гнойного воспаления – на этом этапе насморк, который до этого был прозрачным, приобретает желтый или желто-зеленый оттенок. Гнойное воспаление говорит о переходе воспалительного процесса на придаточные носовые пазухи;
- стадия восстановления – насморк заканчивается, возобновляется свободное дыхание через нос, возвращается обоняние.
Если воспаление слизистой носа лечить правильно, то оно может прекратиться уже на второй стадии. Если вовремя не обеспечить правильное лечение, также при низком иммунитете воспаление может перейти в хроническую форму и дополниться осложнениями, например, в виде воспаления носовых пазух.
В отличие от формы ринита, его протекание имеет разные симптомы:
- аллергический насморк – воспалительный процесс зависит от степени контакта с аллергеном. Это проявляется в носовой заложенности и появлении обильных прозрачных выделений;
- атрофический ринит – в слизистой носа наблюдается сухость, появляются гнойные корки, из носа неприятно пахнет, что доставляем человеку дискомфорт;
- гипертрофическое разрастание слизистой – кроме выделений, появляются проблемы с дыханием через нос. Из-за отека человек дышит через рот, а это может привести к воспалению слизистой глотки или сухости во рту.
Есть и особые формы насморка, они связаны с гормональной перестройкой организма. Например, во время беременности может появиться вазомоторный ринит, для которого характерны выделения и отеки, после родов он проходит самостоятельно. Данная форма протекает в виде приступов. Например, во время сна слизь попадает в горло, что вызывает кашель. Перед началом лечения нужно обязательно обратиться к врачу, чтобы выяснить природу воспаления.
Воспаление слизистой носа: лечение
Воспаление носовой слизистой лечится по-разному в зависимости от особенностей протекания заболевания. В числе общих мер по лечению такие:
-
 обильное потребление жидкости;
обильное потребление жидкости; - промывание носа солевыми растворами;
- если в носу сухость, то применяют гипотонические составы (например, Салин), если нужно разжижить густые выделения из носа, то назначают физраствор, если заложенность выражена и присутствуют сильные отеки, то гипертонические растворы вроде Квикса;
- больному при содержании в помещении создают оптимальные условия в плане температуры и влажности.
Детям и взрослым при отсутствии аллергии можно лечить воспаление масляными каплями, например, Пиносолом или средствами на основе облепихового или персикового масла.
Медикаментозное лечение
Лечение заболевания зависит от причины его развития. Обычный острый насморк лечат местными средствами. Для лечения воспаления слизистой носа применяют такие спреи и капли:
- сосудосуживающие – назначаются при выраженном отеке и могут применяться до недели, чтобы не появилось привыкание. Есть много побочных явлений и противопоказаний. Лечение касается не самой болезни, а лишь купирует заложенность и отеки. Среди препаратов – Назол, Називин и другие;
- антибактериальные препараты (например, Изофра и Полидекса) – содержат антибиотик, помогают при воспалении слизистой носа бактериального характера и поражении придаточных пазух носа;
- увлажняющие спреи (Аквалор, Салин и другие) – в основе этих средств находится морская вода. Могут быть применены даже для лечения даже грудных детей и беременных женщин. Безопасны, смывают гной, пыль и частички аллергенов со слизистой носа, снимают воспаления и отеки;
- гормональные препараты (Назонекс, Авамис) – назначаются при аллергических ринитах, включают в себя местные гормоны, которые влияют только на слизистую оболочку носа. Можно использовать для лечения аденоидов у детей от 3 лет.
Кроме перечисленных форм препаратов, насморк лечат физиотерапевтическими методами, например:
-
 электрофорезом;
электрофорезом; - магнитолазеротерапией;
- УВЧ;
- УФО.
Если местная терапия была неэффективной или заболевание протекает в тяжелой форме, то пациенту назначают системные препараты:
- антибиотики – макролиды, пенициллины или цефалоспорины. Хроническое воспаление слизистой носа лечат только после посева на чувствительность и флору;
- антигистаминные препараты – назначаются при аллергическом воспалении, выраженных отеках. К ним относят Зодак, Зиртек и другие средства;
- муколитики – применяются при скоплении в носу и пазухах трудновыводимой и вязкой слизи (АЦЦ или Синупрет);
- противогрибковые препараты – назначаются при грибковом поражении носовой слизистой;
- жаропонижающие и противовоспалительные средства – помогают при интоксикации и высокой температуре.
Если речь идет о медикаментозном лечении хронических воспалений, то нужно учитывать следующее:
- если причиной воспаления слизистой являются аллергены, то нужно их или устранить, или ограничить контакты больного с ними. Лечение заключается в применении гормонов, антигистаминных препаратов и назальных спреев;
- когда воспаление носовой слизистой провоцируется его искривлением или другими патологиями строения, то назначают оперативное вмешательство. Также хирургическим методом извлекают и инородные тела;
- инфекционные процессы хронического характера нуждаются в антибактериальной терапии;
- вазомоторный насморк требует физиолечения и промывания носа.
Народные методы лечения при воспалении слизистых оболочек
Если болезнь имеет легкую форму, то отличный результат может дать и лечение народными методами без применения фармацевтических препаратов. Оно может включать такие методы:
-
 промывание и орошение соленой водой. Она продается в аптеке в готовом виде или же можете приготовить ее самостоятельно;
промывание и орошение соленой водой. Она продается в аптеке в готовом виде или же можете приготовить ее самостоятельно; - применение капель на основе чеснока, масла, меда, алое и других составляющих;
- массажные процедуры;
- прием общеукрепляющих сборов и тонизирующих чаев, чтобы активировать защитные силы организма больного.
Если подобные мероприятия через несколько дней не дали положительного эффекта, или же состояние больного ухудшается, его нужно показать врачу, чтобы он назначил другие формы лечения.
Воспаление носовой слизистой негативно сказывается на состоянии больного, он ощущает дискомфорт и не может заниматься привычными делами. Чтобы устранить это состояние, нужно выявить причину его появления, и только потом назначать лечение.
Источник
