Воспаление слезной железы отзывы
- Главная
- Архив
Время: 19:33 Дата: 08 Jan 2007
Ребенку 2,5 мес, сильно
воспален канал на одном глазике. Массаж не
помогает. Врач рекомендует операцию…
как-то не очень хочется:(
Какие
еще способы лечения бывают?
Сообщение 25401226. Ответ на сообщение
25400987
Автор: TusyaA
Статус:
Пользователь
Время: 19:44 Дата: 08 Jan 2007
Операция!!! И не тяните с
этим. Сами делали с воспалением и ничего
страшного нет. В Морозовской, платно, без
очередии без записи.
Сообщение 25410278. Ответ на сообщение
25400987
Автор: Батлер
Статус:
Опытный пользователь
Время: 01:34 Дата: 09 Jan 2007
Если массаж не помогает, то
видимо, операция. Капли Вы же наверно
капали, и не одни…Мы долго тянули с
операцией, начиталась я, что может само
пройти. Пошли в 4.5 мес. Оказалось, что
закупорка была «множественная», видимо,
сама бы и не прошла. Зря малыша мучала
столько времени каплями и непроходящей
болячкой. И дите уже к моменту операции все
соображал, так что получила себе длительный
геморр в виде боязни всех и вся.
одна знакомая делала в
морозовской 13 (!!!) операций, а оказалось
,что дело было в другом!
у нас у
двойняшек гноились глаза, чего мы только не
капали, нам тоже операцию назначили… а
потом узнали, что это чаще всего проходит
само в районе 3-4х мес, к году
рассасывается почти у всех. главное не
запускать, удалять гной постоянно. у нас
прошло постепенно, последний из четырех
глазиков пеерстал гноиться в 4,5
мес.
отоперации могут быть
осоложнения, о которых врачи неговорят, так
что подумайте… лучше в гемгольдца (или
гломгольдца??? не помню), чем в морозовскую
— это однозначно, морозовская в посл. время
показывает себя все с худшей стороны
🙁
удачи, выздоравливайте!
больница им. Гельмгольца
🙂
вот именно ОНО 🙂
а с
морозовской, это вообще отдельная история
🙁
мы туда дочку привезли (гноился
пальчик на ноге, а дырки, откуда вытекать
гною, не было). я говорю проколите
(самой-то страшно было), а они мне «только
госпитализировать, подготавливающий курс
антибиотиков, потом снимать ногтевую
платину» и ноготь может потом не
восстановиться
я ср…сь с ними
часа 3, зачем ноготь снимать ,если просто
гной сбоку ногтя, но нет выхода! потом все
таки сделали надрез, промыли, мазь
наложили, мы ушли.
и при выходе из
отделения наталкиваемся на толпу студентов,
с ними врачиха, говорит «а сегодня у нас
новая тема — снятие ногтевой
пластины»
я там чуть не родила 🙁
(уже на сносях была)
кстати, насчет Морозовской
тоже слышала плохие отзывыв, в т.ч. даже от
людей, у которых там родственники
работают.
Мне в морозовской ребенка
спасли практически. Сколько там мамаш
перевидала, пока лежали, ни от одной не
слышала ничего плохого про врачей
Сообщение 25427730. Ответ на сообщение
25400987
Автор: Пимпа
Статус:
Пользователь
Время: 17:50 Дата: 09 Jan 2007
У нас так же. Сначала оба
гноились, потом только правый. Я капала 2
недели, потом перестала. Сказали, если не
пройдет, то зондировать. Но я пока ничего
зондировать не собираюсь. Постоянно вытираю
гной смоченным тампоном. До 6-ти месяцев
точно подожду, тем более малыша это никак
не беспокоит. Кста, во многих странах до
6-12 мес. с этим ничего не делают, т.к. это
может повториться.
Мой Вам совет, ИМХО, не
торопиться с операцией, у нас такое было,
причем 2 раза, капали левомецитин (1-й раз
— в больнице когда лежали, а второй раз я
уже сама дома капала). Не проходило 3
недели, потом, как говорится, то ли
«пробило», то ли что, само прошло за 1
день. Так что попробуйте безоперационные
методы сначала! У врача узнайте, какие
капельки можно капать.
Мне
массажистка под большим секретом говорила,
что врачи очень часто направляют на такие
«операции» даже тогда, когда можно и без
нее обойтись! Просто «так положено», себя
подстраховывают.
Ну что вы говорите, что значит
себя подстраховывают. Им-то что до вашего
дакрицистита. Поставила диагноз, дала
направление в Морозовку на консультацию, а
никак не на зондирование. Потом приезжаете
в Морозовку, делают пробу Веста,
положительная чаще всего, показывают, как
правильно делать массаж, назначают лечение
(левомицитин чаще всего, промывания
фурацилином, ну здесь от врача зависит),
потом через 3 недели к ним. делают
повторную пробу, если положительная, то
тогда зондируют.
Ну я не знаю, откуда у Вас
такие данные про Морозовскую, мы там лежали
месяц, и там врачи до последнего тянут с
зондированием, пытаются до этого не
доводить. И мамашкам сове6туют не
торопиться. А в поликлиниках некоторым (я
не говорю про всех) врачам проще «спихнуть»
на операцию, чтобы не возиться
особенно.
Сообщение 25422682.
Автор: vasik
Статус:
Пользователь
Время: 15:30 Дата: 09 Jan 2007
Лично знаю случай как в 6
месяцев прошло само, хотя до этого
переодически гноился, в 3 мес хотели делать
операцию , но что-то не сложилось, а в 6
само прошло. Но говорят — это скорее
исключение из правил. Но точно знаю, что до
3 мес слезный канал не до конца еще
сформировался
Слезный канал вообще-то
формируется еще в утробе. Когда ребенок
рождается, то пленочка в слезном канале
прорывается. А вот когда этого не
происходит, ставят врожденный
дакриоцистит.
Сообщение 25495886. Ответ на сообщение
25494674
Автор: vasik
Статус:
Пользователь
Время: 17:16 Дата: 11 Jan 2007
Лично наблюдались у 2 врачей —
до 3 немного гноился глаз — сказали ждать 3
мес. когда полностью сформируется слезный
канал. действительно в 3 стал плакать со
слезами сильно и все прошло
ППКС, у нас именно после 3 мес
и прошло
Сообщение 25467616.
Автор: VERA/
Статус:
Новичок
Время: 20:14 Дата: 10 Jan 2007
Девочки, а какие капли вам
назначали когда гноился глазик
Сообщение 25471865. Ответ на сообщение
25467616
Автор: ЛЯЛЯЛЯ
Статус:
Пользователь
Время: 22:32 Дата: 10 Jan 2007
МЫ мучались с
рождения.Левомецитин,альбуцид,чай зеленый и
черный.В 3 мес. поехали за направлением на
прокол канала,окулист прописала попробовать
еще неделю КОЛЛАРГОЛ.тьфу-тьфу
ПРОШЛО!!!!:)
А мы и колларгол капали, и
левомецитин, и мази всякие, и чаем, и
ромашкой, и фурациллином. В общем все.
Ничего не помогло. Аналогично у двух моих
подруг с детьми. Все протянули почти до 4
месяцев (и мы тоже все перепробовали)-
ничего не вышло и
прозондировались.
Я так дочку
замассажировала, что она от моего пальца у
своей переносится тут же орать начинала. И
это в 3,5 месяца, когда детки еще
«бестолковенькие». Так выворачивалась, я не
представляю как бы я это по несколько раз
на дню проделывала до года!
Сообщение 25475015.
Автор: тополь
Статус:
Пользователь
Время: 00:02 Дата: 11 Jan 2007
У нас тоже был дакриоцистит у
одной дочки, прям с роддома. Лечила я его
до 3-х месяцев промываниями, каплями
разными, массажем,пока не попали в
Морозовскую и там врач, от которой я не
осталась в восторге, назначила нам
фуциталмик, капать месяц, не
поможет-записываться на зондирование. Нам
помогло. Я для себя сделала вывод, такую
проблему надо усиленно лечить: очень частые
промывания, причем я
чередовала-ромашка-календула-фурацилин,
массаж слезного канала и капли
фуциталмик.Все это помогло нам побороть
дакриоцистит.
Ага вот еще и фуцитамилк. Тоже
капали. Не фига не помогло. Очень часто
делала ей процедуры. она меня уже бояться
начала. Во как. То пройдет, то опять глазик
открыть не может.
Сообщение 25494386.
Автор: leylochka111
Статус:
Пользователь
Время: 16:38 Дата: 11 Jan 2007
Дакриоцистит вряд ли вы
массажем вылечите, тем более, что уже 2,5
месяца прошло.
Зондирование,
причем не тяните, чем старше ребенок, тем
труднее это делать.
Мы делали в
3,5 месяца. Я считаю, что это почти
предельный возраст.
была
6-месяцчная девочка одна, как же она
рыдала, никак не могла успокоиться, причем
чем старше ребенок, тем он сильнее,
дергаются сильно.
Сообщение 25496678.
Автор: Tasyasya
Статус:
Новичок
Время: 17:37 Дата: 11 Jan 2007
рассказываю,как это было у
нас
После рождения поставили
дакриоцистит. Первые месяца 2 я делала
массаж, промывала. Вроде стало легче. Но с
наступлением весны и лета ситуация
ухудшилась. Пыль,цветение… в общем глазик
гноился очень сильно. Я и капала, и
промывала. Меня все отправляли к
офтальмологическую клинику. Ну не хотела я
делать полугодовалому ребенку даже
микрооперацию! В принципе канал может
раскрыться к году, а не к 3-6 мес. как
многие пишут. В общем, когда я уже
отчаялась и стала наводить справки на счет
врачей и зондирования,одна хорошая педиатр
порекомендовала капать Фуциталмик 2 раза в
день. Первую неделю стало чуть-чуть меньше.
Но на второй неделе терапии, резко все
прекратилось. Канал прочистился. В один миг
раз, и через пау дней все было чисто.
Поехала к офтальмологу, сделал окрашивающее
спрынцивание и сказал,что все хорошо 🙂 так
что девочки, может конечно и стоит бежать с
3хмесячным младенцем к хирургу, но
попробуйте более альтернативные методы
лечения. Кстати по моей рекомендации у
наших знакомых так же прошел дакриоцистит
от Фуцитальмика.
Здоровья вашим
деткам 🙂
я уже писала. все очень индивидуально, но
попробовать, конечно же
стоит.
Я, кстати, сама
когда столкнулась с этой проблемой у своего
ребенка, тоже средства и сама выискавала, а
потом у врача спрашивала, на что та
говорила : попробуйте.
В общем
все перепробовали- не фига
У нас тоже был врожденный
дакриоцистит. Капали и антибиотики, и даже,
когда было подозрение на внутриутробную
хламидию, «Колбиоцин»(зачем? спрашивается)
Постоянно протирала и промывала. А в 4,5
мес. сделали зондирование в Тушинской
больнице и забыли как страшный сон. Хотя,
говорят, встречаются повторные
зондирования. Жалею, что тогда не знала об
этом чудо- лекарстве ( капли). Но ведь и
оно не всем помогает.
Источник
18.02.2017, 13:38 | |||
| |||
Воспаление слезных желез Добрый день! Неделю назад проснулась с отекшими глазами. Подумала, что аллергия и приняла супрастин, делала примочки с настоем ромашки и промывала фурацилином. До этого неделю болела фолликулярной ангиной и лечилась антибиотиками. При этом конъюктевит был. Промывала альбуцидом. Все шло на поправку. |
19.02.2017, 09:07 | |||
| |||
Лечение дакриоаденита зависит от причины. Вирусный проходит сам: возможны компрессы, прием ибупрофена внутрь. Если причина бактериальная, то необходимо подключить антибиотики перорально или парентерально. Так что на приеме у врача, попросите о коррекции лечения. |
19.02.2017, 21:00 | |||
| |||
Спасибо за ответ. |
Источник
Общие сведения
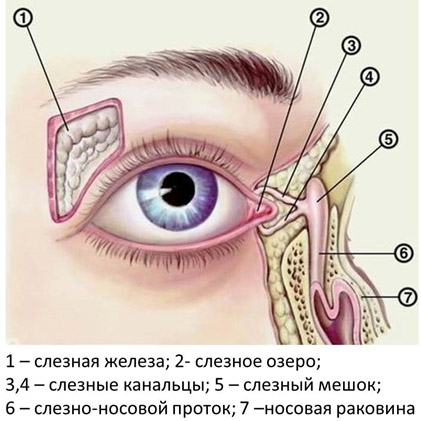
Слезный аппарат глаза включает несколько звеньев слёзную железу, которая располагается в области верхней части глазницы снаружи, и слезоотводящие пути. В железе вырабатывается слёзная жидкость и поступает в верхний свод конъюнктивы, омывая переднюю поверхность глаза. Далее слеза поступает в слезное озеро во внутреннем углу глаза, куда открываются отверстия слезных канальцев — их два, верхний и нижний. Слезные канальцы впадают в слезный мешок, переходящий в носослезный канал, открывающийся в полости носа. Таким образом слеза проходит путь от слезной железы до полости носа.
Заболевания слезных органов встречаются у трети офтальмологических больных. Распространенность воспалительных заболеваний из всего количества патологии составляет 12%. На любом уровне слезный аппарат может вовлекаться в воспалительный процесс. Воспалительные заболевания чаще всего бывают инфекционной природы и включают:
- Дакриоаденит — это воспаление слезной железы. Воспаление слезной железы чаще всего возникает как осложнение общих инфекций (скарлатина, грипп, ангина, брюшной тиф, пневмония, паротит).
- Каналикулит — воспаление слезных канальцев. Всегда возникает вторично при заболевании век, слезного мешка или конъюнктивы. Протекает в острой и хронической форме. При хроническом каналикулите поражаются либо верхний, либо нижний каналец, но часто встречается одностороннее поражение обоих канальцев сразу. Болеют чаще женщины в возрасте 50-80 лет. По последним данным состояние слезных канальцев отражается на выработке слезы и любое воспаление сказывается на количестве ее — либо в сторону увеличения, либо в сторону уменьшения.
- Дакриоцистит — воспаление слезного мешка, которое возникает при нарушении оттока слезы вследствие сужения носослезного канала. Слезная жидкость застаивается, и создаются условия для размножения бактериальной флоры. Дакриоцистит часто приобретает хроническое течение.
Патологический процесс одного звена слезного аппарата вызывает изменения в других отделах. Поэтому сочетанная патология встречается чаще, чем изолированное поражение. Несвоевременная диагностика и неадекватное лечение приводят к хронизации процесса.
Патогенез
При большом разнообразии причин воспаление протекает однотипно, какими бы возбудителями оно ни вызывалось и не зависит от локализации. Патогенез любого воспаления включает основные компоненты:
- Повреждение ткани, которое играет роль пускового фактора.
- Высвобождение и активация биологически активных веществ (медиаторы воспаления).
- Сосудистые реакции.
- Экссудация – воспалительный отек (накопление жидкости в ткани).
- Эмиграция клеток крови в очаг воспаления (нейтрофилы, эозинофилы, лимфоциты, моноциты).
Патогенез возникновения хронического воспаления еще не полностью раскрыт, но к его развитию приводит сенсибилизация организма к бактериальной флоре и ее метаболитам. На фоне сенсибилизации развивается инфекционно-аллергическое воспаление. Важным фактором, который приводит к хронизации воспалительных заболеваний глаз, является сходство микрофлоры слизистой глаз, носа и зева.
Классификация
Все воспалительные заболевания слезного аппарата делятся на:
- Инфекционные.
- Неинфекционные.
В свою очередь инфекционные бывают следующие группы возбудителей:
- Вирусные (вызываются вирусом герпеса, гриппа, кори, инфекционного мононуклеоза, эпидемического паротита).
- Бактериальные (возбудители стафилококки, пневмококки, стрептококки, микобактерии туберкулеза, гонококки).
- Грибковые.
Неинфекционные:
- Системные заболевания (заболевания крови, саркоидоз).
- Псевдоопухоли.
По течению:
- Острые.
- Хронические.
Воспаление слезного протока тоже имеет инфекционную природу — первично поражается конъюнктива или веки, а потом в воспалительный процесс вовлекаются канальцы. Канальцы могут воспаляться в результате попадания в них инородных тел или частиц косметики.

Фото воспаления слезного канала
Хроническое воспаление слезного протока чаще имеет грибковую природу. Описаны также туберкулезные и сифилитические каналикулиты. Ряд авторов связывает развитие данного заболевания с синдромом сухого глаза. Хронический каналикулит развивается при неадекватном антибактериальном лечении острой формы воспалительных заболеваний глаз.
Причины
Пусковой механизм дакриоаденита и каналикулита — инфекционный фактор:
- бактерии (стафилококк, стрептококк, пневмококк, сальмонелла);
- вирусы (герпеса, гриппа, эпидемического паротита, цитомегаловируса, аденовирус, Эпштейна–Барр);
- хронический дакриоаденит возникает при сифилисе, туберкулезе;
- хронический каналикулит часто вызывается грибами (аспергиллы, трихофитоны, пенициллы, актиномицеты), не исключается и воспаление, вызванное хламидиями, особенно при упорном течении и отсутствии эффекта от проводимого лечения.
Среди предрасполагающих факторов развития каналикулита можно назвать: сахарный диабет, наличие грибковых поражений других органов, снижение иммунного статуса, хронические заболевания носа и околоносовых пазух, конкременты в слезном канальце, пожилой возраст больных.
Симптомы
Острый дакриоаденит может одно и двусторонним. Чаще возникает у детей на фоне паротита. Возникает припухлость наружного края верхнего века, которая быстро увеличивается. Кожа века краснеет, появляется боль, усиливающаяся при моргании. Из-за отека край верхнего века опускается, а глазная щель приобретает S-образную форму.
У больного повышается температура, появляется головная боль и разбитость. Процесс быстро прогрессирует в течение 2-3 дней: нарастает боль, отек века увеличивается и глаз с трудом открывается или совсем не открывается. Под давлением отечной и увеличенной железы глаз смещается вниз и к носу, и у больного появляется двоение в глазах. Увеличиваются лимфатические околоушные узлы на стороне поражения, отек распространяется на височную область.
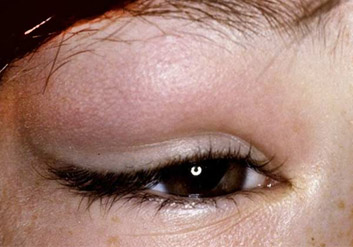
Дакриоаденит, фото
При осмотре верхнего века изнутри слизистая в зоне проекции слезной железы и верхней переходной складки гиперемированная и отечная, выглядит студенистой. Пальпация наружного края верхнего века резко болезненна. Хронический дакриоаденит протекает с невыраженными симптомами. Отмечается постоянная припухлость в области железы, возможно смещение глазного яблока.
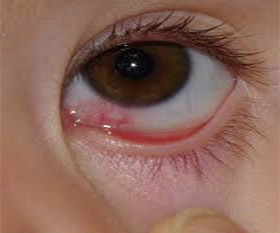
Несмотря на то, что каналикулит вызывается разнообразной флорой, симптомы воспаления слезного канала практически одинаковы и включают слезотечение, отек и покраснение века внутреннего угла глаза, слизисто-гнойное отделяемое. При осмотре обнаруживают покраснение в области слезной точки и расширение ее. При надавливании области слезного канальца из слезной точки выходит гнойное отделяемое. При промывании слезоотводящие пути проходимы.
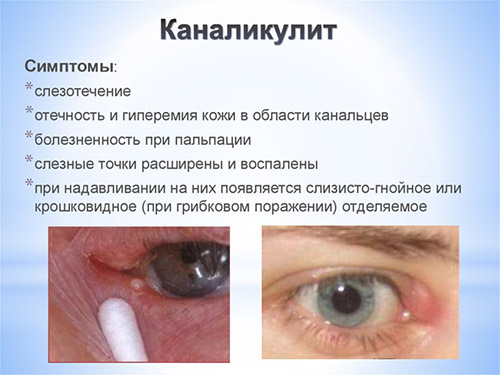
Фото симптомов воспаления слезного канала
У грудных детей скапливается гной во внутреннем углу глаза, а надавливание на точки слезных каналов болезненны.
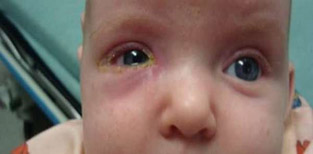
Гнойный каналикулит, фото
Пожалуй, только грибковый каналикулит несколько отличается клиническими проявлениями. Сначала возникает необильное, но постоянное слезотечение. Затем заболевание прогрессирует и появляется покраснение глазного яблока во внутреннем углу глаза. Здесь же скапливаются корочки, а больного беспокоит сильный зуд и жжение. Со временем выделения становятся вязкими и гнойными.
Анализы и диагностика
- Внешний осмотр глаза.
- УЗИ слезных канальцев и слезной железы. УЗИ высокого разрешения занимает ведущее место в диагностике. При воспалении слезной железы обнаруживают значительно увеличенную железу. При каналикулите диаметр слезных канальцев на стороне поражения расширен, а в просвете обнаруживается неоднородное содержимое.
- Рентгенография. Не имеет определяющего значения в диагностике. Иногда определяет расширение слезного канальца (особенно при каналикулитах грибковой природы).
- КТ или MPT орбит без использования контрастного вещества или с контрастированием.
- Бактериологический посев с конъюнктивы.
- Цитологическое исследование мазков-отпечатков области проекции слезного канальца проводят пациентам с хроническим каналикулитом, которые длительное время получали местное лечение без положительного эффекта.
Лечение воспаления слезного канала
Лечение у взрослых дакриоаденита заключается в устранении воспаления. С этой целью назначаются:
- Антибиотики. Они могут применяться местно (глазные капли, мази) или по показаниям — внутримышечно (цефалоспорины, аминогликозиды). При анаэробной инфекции назначают Метронидазол в таблетках.
- При вирусной и грибковой природе поражений применяют, соответственно, противовирусные или противогрибковые препараты.
- Нестероидные противовоспалительные средства. Чаше всего местно в виде капель. Эта группа препаратов хорошо устраняет боль и воспалительную реакцию.
- Кортикостероидные препараты. Их применение показано при выраженном воспалении, поскольку они эффективнее, чем нестероидные противовоспалительные средства.
- При выраженном отеке — противогистаминные препараты (противоаллергические).
При тяжелом течении лечение проводится в стационарных условиях. Местное лечение включает капли и мази с антибиотиками и кортикостероидами, промывание конъюнктивы растворами антисептиков. Капли и мази назначаются в течение 7-10 дней.
- Капли глазные с антибиотиком: Левофлоксацин, Сигницеф, Тобрекс, Флоксал, Вигамокс, Альбуцид, Левомицетин. Обычный режим назначения капель с антибиотиками — по 1-2 капли 4 и более раз в день.
- Мази с антибиотиком: Тетрациклиновая, Колбиоцин (хлорамфеникол + тетрациклин + колистиметат), Бивацин, Гентамицин. Мази закладываются за нижнее веко 3 раза в день.
- Кортикостероидные препараты и комбинации их с антибиотиками: мазь Гидрокортизон, мазь Гидрокортизон Пос, капли Макситрол (дексаметазон + полимиксин+ неомицина сульфат), капли Дексаметазон, Кортинефф, Максидекс мазь, Флуатон, Тобрадекс (тобрамицин + дексаметазон), капли Декса-Гентамицин (гентамицин + дексаметазон), мазь Гаразон (бетаметазон + гентамицин), Эубетал антибиотико (бетаметазон + хлорамфеникол + колистиметат + тетрациклин).
- Нестероидные противовоспалительные средства: капли Индоколлир, Наклоф, Дикло-Ф.
- Антисептики: капли Витабакт, Окомистин, Офтамирин.
- Противоворусные мази: Вирган гель, мазь Зовиракс, Виролекс, Виру-Мерц Серол, Оксолиновая.
- Противогрибковые мази: 1% итраконазоловая мазь, капли Миконазол (10 мг/мл), 0,25% раствор амфотерицина В (готовится из порошка), раствор Кетоконазола (готовят из таблеток).
При необходимости проводится системная терапия — антибиотики и нестероидные противовоспалительные средства вводятся внутримышечно. При выраженных болях назначаются аналгетики в инъекциях. При выраженной интоксикации внутривенно капельно первые дни вводят Гемодез, раствор Глюкозы с 2,0 г аскорбиновой кислоты. Применяют сухое тепло, УВЧ, облучение ультрафиолетовыми лучами.
Воспаление слезного канала у взрослых проводится консервативным путем, если это не калькулезный каналикулит. Содержимое канальцев удаляют надавливанием и промывают конъюнктивальную полость раствором фурацилина, перманганата калия, калия йодида, раствором борной кислоты 3-4 раза в сутки в день.
При бактериальной инфекции закапывают растворы антибиотиков (чаще всего фторхинолоны), антисептиков и сульфаниламидов, а на ночь закладывают антибактериальные мази. В течение первых дней эти процедуры проводят каждые 2-4 часа, а когда воспалительный процесс стихает — 3-5 раз в день. Курс местного лечения в зависимости от выраженности процесса колеблется от 7 до 14 дней.
При микозном поражении в глаз 3-6 раза в день закапывают раствор амфотерицина В, нистатина, мазь нистатина на ночь. Противогрибковые препараты изготовляют непосредственно перед применением.
При вирусных поражениях в глаз закапывают Офтан-ИДУ до 6-8 раз в сутки, раствор интерферона (4000 ЕД/мл), Актипол (парааминобензойная кислота) и закладывают противовирусные мази: Зовиракс, Оксолиновая. Закапывание антибактериальных, противовирусных капель и тепловые процедуры дают 100% эффективность.
Лечение калькулезного каналикулита хирургическое, но сначала проводится консервативное лечение для устранения воспаления. После удаления конкрементов механическим путем, местно применяют антибактериальные препараты, а также антигистаминные препараты внутрь (Цетиризин, L-цет, Эриус).
Больным также показано применение иммуномодулирующего препарата Актинолизат. Это фильтрат из штаммов актиномицетов, стимулирующий выработку антиактиномикотических антител и оказывающий иммуномодулирующий эффект. Препарат назначается внутримышечно 2 раза в неделю, курс 10 инъекций. Актинолизатом также можно делать промывание слезоотводящих путей.
Доктора
Лекарства
- Антибактериальные препараты (капли и мази): Тобрекс, Флоксал, Левофлоксацин, Сигницеф, Вигамокс, Альбуцид, Левомицетин, Колбиоцин, Бивацин, Гентамицин, Тетрациклиновая мазь.
- Кортикостероидные препараты и комбинации их с антибиотиками: Гидрокортизон, Гидрокортизон Пос, Макситрол, Дексаметазон, Кортинефф, мазь Максидекс, Флуатон, Тобрадекс, Декса-Гентамицин, Гаразон, Эубетал антибиотико.
- Нестероидные противовоспалительные препараты: капли в глаз Индоколлир, Наклоф, Дикло-Ф.
- Антисептики: Витабакт, Окомистин, Офтамирин.
- Противоворусные мази: Зовиракс, Виролекс, Виру-Мерц Серол, Оксолиновая, Вирган гель.
Процедуры и операции
Облучение ультрафиолетовыми лучами можно проводить в острый период. Начинают облучение с 3 биодоз, а затем через день повышают интенсивность на 1 биодозу и доводят до 5-6 биодоз.
После уменьшения острых явлений воспаления назначается:
- УВЧ.
- Магнитотерапия.
- Гелий-неоновый лазер.
Хирургическое вмешательство показано при наличии конкрементов в слезных канальцах. Пораженный слезный каналец вскрывают и делают кюретаж (удаляют его содержимое). Затем проводится противовоспалительное лечение. При неполном удалении камней из просвета канальца возникают рецидивы каналикулита после хирургического вмешательства. УЗИ контролирует результат операции и, если нужно, проводится повторное вмешательство.
Также к хирургическому вмешательству прибегают в случае абсцедирования слезной железы. Абсцесс вскрывают со стороны кожи, делая разрез вдоль края века. После вскрытия устанавливают дренажи — турунды, смоченные гипертоническим раствором. В течение 4-7 дней делают промывание раны растворами антисептиков (диоксидин, перекись водорода, фурацилин, мирамистин).
После очищения раны зону операции 3-4 раза в сутки смазывают мазями, улучшающими регенерацию: Левомеколь, Метилурациловая, Левосин. Иногда слезную железу вскрывают разрезом изнутри — через конъюнктиву и также вставляют дренаж для хорошего оттока содержимого. Антибактериальные мази и капли вводят в конъюнктивальный мешок.
Диета
Специальная диета при этих заболеваниях не разработана, и больные могут придерживаться общего стола (Диета №15) или диеты в соответствии с за?
