Воспаление слезной железы глаза
Общие сведения
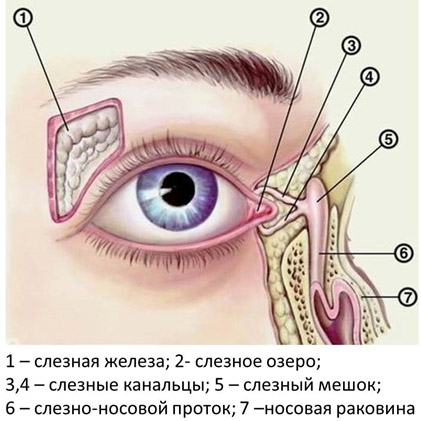
Слезный аппарат глаза включает несколько звеньев слёзную железу, которая располагается в области верхней части глазницы снаружи, и слезоотводящие пути. В железе вырабатывается слёзная жидкость и поступает в верхний свод конъюнктивы, омывая переднюю поверхность глаза. Далее слеза поступает в слезное озеро во внутреннем углу глаза, куда открываются отверстия слезных канальцев — их два, верхний и нижний. Слезные канальцы впадают в слезный мешок, переходящий в носослезный канал, открывающийся в полости носа. Таким образом слеза проходит путь от слезной железы до полости носа.
Заболевания слезных органов встречаются у трети офтальмологических больных. Распространенность воспалительных заболеваний из всего количества патологии составляет 12%. На любом уровне слезный аппарат может вовлекаться в воспалительный процесс. Воспалительные заболевания чаще всего бывают инфекционной природы и включают:
- Дакриоаденит — это воспаление слезной железы. Воспаление слезной железы чаще всего возникает как осложнение общих инфекций (скарлатина, грипп, ангина, брюшной тиф, пневмония, паротит).
- Каналикулит — воспаление слезных канальцев. Всегда возникает вторично при заболевании век, слезного мешка или конъюнктивы. Протекает в острой и хронической форме. При хроническом каналикулите поражаются либо верхний, либо нижний каналец, но часто встречается одностороннее поражение обоих канальцев сразу. Болеют чаще женщины в возрасте 50-80 лет. По последним данным состояние слезных канальцев отражается на выработке слезы и любое воспаление сказывается на количестве ее — либо в сторону увеличения, либо в сторону уменьшения.
- Дакриоцистит — воспаление слезного мешка, которое возникает при нарушении оттока слезы вследствие сужения носослезного канала. Слезная жидкость застаивается, и создаются условия для размножения бактериальной флоры. Дакриоцистит часто приобретает хроническое течение.
Патологический процесс одного звена слезного аппарата вызывает изменения в других отделах. Поэтому сочетанная патология встречается чаще, чем изолированное поражение. Несвоевременная диагностика и неадекватное лечение приводят к хронизации процесса.
Патогенез
При большом разнообразии причин воспаление протекает однотипно, какими бы возбудителями оно ни вызывалось и не зависит от локализации. Патогенез любого воспаления включает основные компоненты:
- Повреждение ткани, которое играет роль пускового фактора.
- Высвобождение и активация биологически активных веществ (медиаторы воспаления).
- Сосудистые реакции.
- Экссудация – воспалительный отек (накопление жидкости в ткани).
- Эмиграция клеток крови в очаг воспаления (нейтрофилы, эозинофилы, лимфоциты, моноциты).
Патогенез возникновения хронического воспаления еще не полностью раскрыт, но к его развитию приводит сенсибилизация организма к бактериальной флоре и ее метаболитам. На фоне сенсибилизации развивается инфекционно-аллергическое воспаление. Важным фактором, который приводит к хронизации воспалительных заболеваний глаз, является сходство микрофлоры слизистой глаз, носа и зева.
Классификация
Все воспалительные заболевания слезного аппарата делятся на:
- Инфекционные.
- Неинфекционные.
В свою очередь инфекционные бывают следующие группы возбудителей:
- Вирусные (вызываются вирусом герпеса, гриппа, кори, инфекционного мононуклеоза, эпидемического паротита).
- Бактериальные (возбудители стафилококки, пневмококки, стрептококки, микобактерии туберкулеза, гонококки).
- Грибковые.
Неинфекционные:
- Системные заболевания (заболевания крови, саркоидоз).
- Псевдоопухоли.
По течению:
- Острые.
- Хронические.
Воспаление слезного протока тоже имеет инфекционную природу — первично поражается конъюнктива или веки, а потом в воспалительный процесс вовлекаются канальцы. Канальцы могут воспаляться в результате попадания в них инородных тел или частиц косметики.

Фото воспаления слезного канала
Хроническое воспаление слезного протока чаще имеет грибковую природу. Описаны также туберкулезные и сифилитические каналикулиты. Ряд авторов связывает развитие данного заболевания с синдромом сухого глаза. Хронический каналикулит развивается при неадекватном антибактериальном лечении острой формы воспалительных заболеваний глаз.
Причины
Пусковой механизм дакриоаденита и каналикулита — инфекционный фактор:
- бактерии (стафилококк, стрептококк, пневмококк, сальмонелла);
- вирусы (герпеса, гриппа, эпидемического паротита, цитомегаловируса, аденовирус, Эпштейна–Барр);
- хронический дакриоаденит возникает при сифилисе, туберкулезе;
- хронический каналикулит часто вызывается грибами (аспергиллы, трихофитоны, пенициллы, актиномицеты), не исключается и воспаление, вызванное хламидиями, особенно при упорном течении и отсутствии эффекта от проводимого лечения.
Среди предрасполагающих факторов развития каналикулита можно назвать: сахарный диабет, наличие грибковых поражений других органов, снижение иммунного статуса, хронические заболевания носа и околоносовых пазух, конкременты в слезном канальце, пожилой возраст больных.
Симптомы
Острый дакриоаденит может одно и двусторонним. Чаще возникает у детей на фоне паротита. Возникает припухлость наружного края верхнего века, которая быстро увеличивается. Кожа века краснеет, появляется боль, усиливающаяся при моргании. Из-за отека край верхнего века опускается, а глазная щель приобретает S-образную форму.
У больного повышается температура, появляется головная боль и разбитость. Процесс быстро прогрессирует в течение 2-3 дней: нарастает боль, отек века увеличивается и глаз с трудом открывается или совсем не открывается. Под давлением отечной и увеличенной железы глаз смещается вниз и к носу, и у больного появляется двоение в глазах. Увеличиваются лимфатические околоушные узлы на стороне поражения, отек распространяется на височную область.
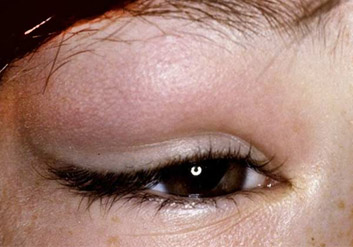
Дакриоаденит, фото
При осмотре верхнего века изнутри слизистая в зоне проекции слезной железы и верхней переходной складки гиперемированная и отечная, выглядит студенистой. Пальпация наружного края верхнего века резко болезненна. Хронический дакриоаденит протекает с невыраженными симптомами. Отмечается постоянная припухлость в области железы, возможно смещение глазного яблока.
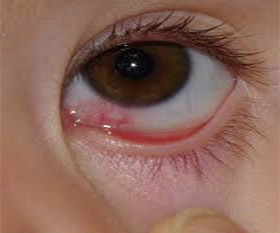
Несмотря на то, что каналикулит вызывается разнообразной флорой, симптомы воспаления слезного канала практически одинаковы и включают слезотечение, отек и покраснение века внутреннего угла глаза, слизисто-гнойное отделяемое. При осмотре обнаруживают покраснение в области слезной точки и расширение ее. При надавливании области слезного канальца из слезной точки выходит гнойное отделяемое. При промывании слезоотводящие пути проходимы.
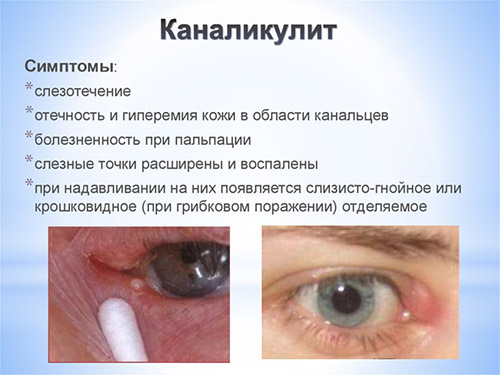
Фото симптомов воспаления слезного канала
У грудных детей скапливается гной во внутреннем углу глаза, а надавливание на точки слезных каналов болезненны.
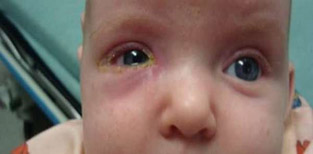
Гнойный каналикулит, фото
Пожалуй, только грибковый каналикулит несколько отличается клиническими проявлениями. Сначала возникает необильное, но постоянное слезотечение. Затем заболевание прогрессирует и появляется покраснение глазного яблока во внутреннем углу глаза. Здесь же скапливаются корочки, а больного беспокоит сильный зуд и жжение. Со временем выделения становятся вязкими и гнойными.
Анализы и диагностика
- Внешний осмотр глаза.
- УЗИ слезных канальцев и слезной железы. УЗИ высокого разрешения занимает ведущее место в диагностике. При воспалении слезной железы обнаруживают значительно увеличенную железу. При каналикулите диаметр слезных канальцев на стороне поражения расширен, а в просвете обнаруживается неоднородное содержимое.
- Рентгенография. Не имеет определяющего значения в диагностике. Иногда определяет расширение слезного канальца (особенно при каналикулитах грибковой природы).
- КТ или MPT орбит без использования контрастного вещества или с контрастированием.
- Бактериологический посев с конъюнктивы.
- Цитологическое исследование мазков-отпечатков области проекции слезного канальца проводят пациентам с хроническим каналикулитом, которые длительное время получали местное лечение без положительного эффекта.
Лечение воспаления слезного канала
Лечение у взрослых дакриоаденита заключается в устранении воспаления. С этой целью назначаются:
- Антибиотики. Они могут применяться местно (глазные капли, мази) или по показаниям — внутримышечно (цефалоспорины, аминогликозиды). При анаэробной инфекции назначают Метронидазол в таблетках.
- При вирусной и грибковой природе поражений применяют, соответственно, противовирусные или противогрибковые препараты.
- Нестероидные противовоспалительные средства. Чаше всего местно в виде капель. Эта группа препаратов хорошо устраняет боль и воспалительную реакцию.
- Кортикостероидные препараты. Их применение показано при выраженном воспалении, поскольку они эффективнее, чем нестероидные противовоспалительные средства.
- При выраженном отеке — противогистаминные препараты (противоаллергические).
При тяжелом течении лечение проводится в стационарных условиях. Местное лечение включает капли и мази с антибиотиками и кортикостероидами, промывание конъюнктивы растворами антисептиков. Капли и мази назначаются в течение 7-10 дней.
- Капли глазные с антибиотиком: Левофлоксацин, Сигницеф, Тобрекс, Флоксал, Вигамокс, Альбуцид, Левомицетин. Обычный режим назначения капель с антибиотиками — по 1-2 капли 4 и более раз в день.
- Мази с антибиотиком: Тетрациклиновая, Колбиоцин (хлорамфеникол + тетрациклин + колистиметат), Бивацин, Гентамицин. Мази закладываются за нижнее веко 3 раза в день.
- Кортикостероидные препараты и комбинации их с антибиотиками: мазь Гидрокортизон, мазь Гидрокортизон Пос, капли Макситрол (дексаметазон + полимиксин+ неомицина сульфат), капли Дексаметазон, Кортинефф, Максидекс мазь, Флуатон, Тобрадекс (тобрамицин + дексаметазон), капли Декса-Гентамицин (гентамицин + дексаметазон), мазь Гаразон (бетаметазон + гентамицин), Эубетал антибиотико (бетаметазон + хлорамфеникол + колистиметат + тетрациклин).
- Нестероидные противовоспалительные средства: капли Индоколлир, Наклоф, Дикло-Ф.
- Антисептики: капли Витабакт, Окомистин, Офтамирин.
- Противоворусные мази: Вирган гель, мазь Зовиракс, Виролекс, Виру-Мерц Серол, Оксолиновая.
- Противогрибковые мази: 1% итраконазоловая мазь, капли Миконазол (10 мг/мл), 0,25% раствор амфотерицина В (готовится из порошка), раствор Кетоконазола (готовят из таблеток).
При необходимости проводится системная терапия — антибиотики и нестероидные противовоспалительные средства вводятся внутримышечно. При выраженных болях назначаются аналгетики в инъекциях. При выраженной интоксикации внутривенно капельно первые дни вводят Гемодез, раствор Глюкозы с 2,0 г аскорбиновой кислоты. Применяют сухое тепло, УВЧ, облучение ультрафиолетовыми лучами.
Воспаление слезного канала у взрослых проводится консервативным путем, если это не калькулезный каналикулит. Содержимое канальцев удаляют надавливанием и промывают конъюнктивальную полость раствором фурацилина, перманганата калия, калия йодида, раствором борной кислоты 3-4 раза в сутки в день.
При бактериальной инфекции закапывают растворы антибиотиков (чаще всего фторхинолоны), антисептиков и сульфаниламидов, а на ночь закладывают антибактериальные мази. В течение первых дней эти процедуры проводят каждые 2-4 часа, а когда воспалительный процесс стихает — 3-5 раз в день. Курс местного лечения в зависимости от выраженности процесса колеблется от 7 до 14 дней.
При микозном поражении в глаз 3-6 раза в день закапывают раствор амфотерицина В, нистатина, мазь нистатина на ночь. Противогрибковые препараты изготовляют непосредственно перед применением.
При вирусных поражениях в глаз закапывают Офтан-ИДУ до 6-8 раз в сутки, раствор интерферона (4000 ЕД/мл), Актипол (парааминобензойная кислота) и закладывают противовирусные мази: Зовиракс, Оксолиновая. Закапывание антибактериальных, противовирусных капель и тепловые процедуры дают 100% эффективность.
Лечение калькулезного каналикулита хирургическое, но сначала проводится консервативное лечение для устранения воспаления. После удаления конкрементов механическим путем, местно применяют антибактериальные препараты, а также антигистаминные препараты внутрь (Цетиризин, L-цет, Эриус).
Больным также показано применение иммуномодулирующего препарата Актинолизат. Это фильтрат из штаммов актиномицетов, стимулирующий выработку антиактиномикотических антител и оказывающий иммуномодулирующий эффект. Препарат назначается внутримышечно 2 раза в неделю, курс 10 инъекций. Актинолизатом также можно делать промывание слезоотводящих путей.
Доктора
Лекарства
- Антибактериальные препараты (капли и мази): Тобрекс, Флоксал, Левофлоксацин, Сигницеф, Вигамокс, Альбуцид, Левомицетин, Колбиоцин, Бивацин, Гентамицин, Тетрациклиновая мазь.
- Кортикостероидные препараты и комбинации их с антибиотиками: Гидрокортизон, Гидрокортизон Пос, Макситрол, Дексаметазон, Кортинефф, мазь Максидекс, Флуатон, Тобрадекс, Декса-Гентамицин, Гаразон, Эубетал антибиотико.
- Нестероидные противовоспалительные препараты: капли в глаз Индоколлир, Наклоф, Дикло-Ф.
- Антисептики: Витабакт, Окомистин, Офтамирин.
- Противоворусные мази: Зовиракс, Виролекс, Виру-Мерц Серол, Оксолиновая, Вирган гель.
Процедуры и операции
Облучение ультрафиолетовыми лучами можно проводить в острый период. Начинают облучение с 3 биодоз, а затем через день повышают интенсивность на 1 биодозу и доводят до 5-6 биодоз.
После уменьшения острых явлений воспаления назначается:
- УВЧ.
- Магнитотерапия.
- Гелий-неоновый лазер.
Хирургическое вмешательство показано при наличии конкрементов в слезных канальцах. Пораженный слезный каналец вскрывают и делают кюретаж (удаляют его содержимое). Затем проводится противовоспалительное лечение. При неполном удалении камней из просвета канальца возникают рецидивы каналикулита после хирургического вмешательства. УЗИ контролирует результат операции и, если нужно, проводится повторное вмешательство.
Также к хирургическому вмешательству прибегают в случае абсцедирования слезной железы. Абсцесс вскрывают со стороны кожи, делая разрез вдоль края века. После вскрытия устанавливают дренажи — турунды, смоченные гипертоническим раствором. В течение 4-7 дней делают промывание раны растворами антисептиков (диоксидин, перекись водорода, фурацилин, мирамистин).
После очищения раны зону операции 3-4 раза в сутки смазывают мазями, улучшающими регенерацию: Левомеколь, Метилурациловая, Левосин. Иногда слезную железу вскрывают разрезом изнутри — через конъюнктиву и также вставляют дренаж для хорошего оттока содержимого. Антибактериальные мази и капли вводят в конъюнктивальный мешок.
Диета
Специальная диета при этих заболеваниях не разработана, и больные могут придерживаться общего стола (Диета №15) или диеты в соответствии с заболеваниями внутренних органов, если таковые имеются.
Профилактика
Учитывая то, что в большинстве случаев эти заболевания вызываются бактериальной флорой, основным методом профилактики является:
- Соблюдение личной гигиены, прежде всего, чистота рук, через которые вносятся в глаза инфекционные агенты. Выполнение этого правила обезопасит взрослых и детей от бактериальных конъюнктивитов и блефаритов, которые становятся причиной воспалительных заболеваний слезного аппарата.
- Соблюдение гигиены труда на производстве — ношение защитных очков в условиях повышенной загазованности и запыленности. Ношение защитных очков необходимо и при выполнении работ в саду (обработки растений инсектицидами и фунгицидами), поскольку химические вещества часто вызывают раздражение конъюнктивы, которое становится почвой для бактериального воспаления.
- При появившихся воспалительных процессах в глазу важно своевременное лечение для недопущения осложнений со стороны слезного аппарата.
- Санирование имеющихся очагов инфекции в рядом расположенных органах (нос, придаточные пазухи, носоглотка).
Последствия и осложнения
Дакриоаденит может осложниться:
- Орбитальной флегмоной.
- Абсцессом верхнего века.
- Образованием наружного или внутреннего свища при самостоятельном разрешении абсцесса.
- Длительно существующая хроническая форма может перейти в кисту слезной железы — она формируется постепенно.
При хроническом течении воспаления слезных канальцев наблюдаются выраженные структурные изменения канальцев. Часто развивается сужение его (стриктура) или облитерация (полное перекрытие канальца), в связи с чем значительно нарушается отток слезы или совсем прекращается. Возможно вовлечение в процесс окружающих тканей с развитием орбитального целлюлита и субпериостального абсцесса.
Прогноз
Чаще всего острый дакриоаденит имеет доброкачественное течение — воспалительный инфильтрат рассасывается и заболевание разрешается в течение 10-15 дней. Если же формируется абсцесс железы, то заболевание утяжеляется. Лечение удлиняется, если абсцесс самостоятельно разрешается с истечением гноя в верхний конъюнктивальный свод или наружу через кожу века, но прогноз для выздоровления благоприятный. При проведении адекватного лечения каналикулита наступает полное выздоровление. Но если воспалительный процесс в слезных канальцах принимает хроническое течение, то наблюдается нарушение оттока слезы.
Список источников
- Егоров Е.А. Красный глаз: клиника и лечение // Русский медицинский журнал. 1999;7,1(85):13-16.
- Терапевтическая офтальмология (п/ред. Краснова М.Л., Шульпиной Н.Б.)// М., Медицина, 1985, стр. 63-87, 96-146.
- Бржеский В.В., Астахов Ю.С., Кузнецова Н.Ю. Заболевания слезного аппарата: Пособие для практикующих врачей. — 2-е изд. исправленное и дополненное — СПб.: Изд-во Н-Л, 2009. — 108 с.
- Черкунов Б.Ф. Болезни слезных органов: Монография. Самара. ГП Перспектива, 2001. -296 с. (140-152).
- Рациональная фармакотерапия в офтальмологии: Руководство для практикующих врачей / Под общ. ред. Е.А. Егорова. — М.: Литтерра, 2004. — 954 с.
Источник
Здоровье глаз крайне важно практически для любого человека. Они необходимы для познания, созерцания мира, для работы наконец. Глаза работают постоянно, даже когда человек находится на отдыхе. Неудивительно, что даже небольшие изменения зрения вызывают огромные трудности и проблемы в жизни человека. Воспаление слёзной железы, или дакриоцистит, — заболевание, которое может коснуться любого человека, вне зависимости от возраста, пола и других характеристик. Почему оно возникает, и какова вероятность развития осложнений после него?
Механизм слезотечения
Сама по себе слёзная жидкость почти полностью (на 98%) состоит из воды. На остальные 2% приходится соли, липиды, белок, органические соединения. Чем-то состав напоминает плазму крови, однако в слёзной жидкости намного больше хлора, калия и солей, а потому она имеет солоноватый привкус. Всё это создаёт ту уникальную защитную плёнку, которая является барьером от внешних вредных факторов.
Синтез слёзной жидкости происходит в одноимённом канале. Затем она попадает в конъюнктивальный мешок, где остаётся ещё какое-то время. При моргании жидкость распространяется по всей поверхности глазного яблока, смачивая и увлажняя слизистую.
Отведение жидкости происходит следующим образом. Слеза стекает в слёзное озеро, которое расположено во внутреннем уголке глаза. Далее жидкость попадает через слёзный мешок в носовые ходы.
Причины воспаления слёзной железы
Воспаление слёзной железы нередко является вторичным заболеванием и развивается на фоне воспалительного процесса соседних тканей. Всё легко объясняется тем, что слёзная железа находится в толще тканей глаза. К причинам заболевания относят:
- Инфекционные процессы в соседних тканях. Диагнозы в этих случаях могут быть абсолютно разные, начиная от конъюнктивита и заканчивая гриппом, ангиной. Сюда же можно отнести и такие инфекционные заболевания, как паротит, герпес, инфекционный мононуклеоз, ячмень, кишечные инфекции.
- Травма глаза. Повреждение тканей глаза нередко приводит к воспалению, поскольку открытые участки ткани становятся восприимчивыми к патогенам из окружающей среды (воздуха).
Заболевание может осложняться провоцирующими факторами:
- снижение иммунного статуса;
- недостаток витаминов группы В, поступающих в организм с пищей;
- неграмотное использование контактных линз (ношение линз с истёкшим сроком, неправильная гигиена средств оптической коррекции и т. д.);
- повышенный синтез кожного сала.
Симптомы
Заболевание может носить как острый, так и хронический характер. В зависимости от этого симптоматика также может быть ярко выраженной или почти не проявлять себя. Обычно пациенты жалуются на:
- отёчность века, покраснение;
- невозможность движения глазным яблоком в разных направлениях;
- боль при пальпации воспалённого участка;
- синдром сухого глаза (из-за снижения выработки слёзной жидкости);
- местная гиперемия;
- птоз века.
Последний симптом проявляется на последней стадии. При этом больное веко приобретает форму буквы S. В ряде случаев клиническая картина заболевания может усилиться, вплоть до воспаления лимфатических узлов и появления головных болей.
При хронической стадии вне обострения можно отметить постоянное прищуривание глаза из-за сужения щели между веками.
Диагностика
Сначала специалист проводит визуальный осмотр. Для того чтобы осмотреть внутреннюю сторону века пациента, офтальмолог аккуратно оттягивает его и внимательно рассматривает воспалённый участок. Если видна отёкшая слёзная железа и увеличенная в размере конъюнктива, то с большой долей вероятности у пациента – дакриоцистит. Также нелишним будет провести дополнительные инструментальные исследования:
- забор слезы;
- посев слизи из глаза;
- гистология;
- канальная и носовая проба;
- проба Ширмера.
Сбор слёзной жидкости поможет определить, какой именно возбудитель стал причиной развития воспалительного процесса. Это необходимо для того, чтобы назначить пациенту правильное лекарство, которое окажет эффект в конкретном случае. Гистологию обычно проводят при подозрении на протекание онкологических процессов в тканях глаза, которые провоцируют хроническое течение дакриоцистита. МРТ, КТ, УЗИ или рентген данной области проводится крайне редко, при определённых показаниях (травмы).
Наконец, последним исследованием для поставки точки в уточнении диагноза является анализ объема выделяемого секрета. Так можно определить качество проходимости полостей.
Лечение
Терапия обычно представляет собой следующую схему:
- Применение антисептических растворов для промывания глаз. Промывание глаза – важная процедура в терапевтической схеме. Оно необходимо для того, чтобы удалять очаги патогенов, а также устранять продукты их жизнедеятельности. Промывание необходимо делать несколько раз в сутки назначенным специалистом средством. Процедура абсолютно безопасна, практически не вызывает побочных эффектов, за исключением возможного появления аллергической реакции на какой-либо компонент раствора.
- Соблюдение гигиены органа зрения. В период лечения необходимо отказаться от работы за экраном монитора, чтения книг и просмотра телевизора. Пациенту дают больничный лист, что говорит о всей серьёзности положения и о необходимости отдыха для органа зрения. Без соблюдения этого пункта излечение будет протекать не столь быстрыми темпами.
- Использование средств с антибактериальными компонентами. Обычно применяют местные средства – капли, мази, гели. В первые дни количество закапываний должно быть больше (до 5, в зависимости от назначенного препарата). В последующем, когда острая стадия будет пройдена, количество процедур можно уменьшить до 2.Лечение острого дакриоцистита, когда у пациента имеются симптомы общего снижения иммунитета (воспалённые лимфатические узлы), обычно включает в себя использование пероральных антибактериальных средств (таблетки, растворы). Они позволят устранить воспалительный процесс через кровоток.
- Физиопроцедуры. Они обычно назначаются уже после прохождения острой стадии, поскольку в активной стадии такие процедуры могут активизировать воспалительный процесс. Помогут УФ- и УВЧ-терапия, а также сухое тепло (прикладывание к глазу тёплой ткани).
Выраженную отёчность помогут снять и антигистаминные препараты. Желательно также уделить внимание всему организму. Для его укрепления пациенту назначают поливитаминные комплексы и иммуномодулирующие средства. Всё это – вклад в долгосрочную перспективу здоровья своих глаз.
Прогноз
Прогноз во многом зависит от того, какой именно причиной вызвано заболевание. Так, внешние инфекционные процессы наиболее часто и успешно поддаются полному излечению без последствий. Полное выздоровление обычно наступает примерно спустя пару недель после начала заболевания.
Если же дакриоцистит имеет хроническую форму и сопряжён с патологиями кроветворения, венерическими инфекциями, туберкулёзом, то полного излечения удаётся добиться крайне редко, поскольку терапия первичного заболевания также достаточно сложна. Пациенты с туберкулёзом (закрытой формой) могут периодически страдать от дакриоцистита и других проблем разных органов и частей тела.
Также шансы на успешное излечение без последствий снижаются при несвоевременном посещении специалиста. В этих случаях инфекционный процесс может привести к абсцессу или флегмоне и даже стать причиной развития менингита, поскольку глазные орбиты находятся в непосредственной близости от тканей головного мозга.
Дакриоцистит – офтальмологическое заболевание, которое не появляется из ниоткуда. Его довольно легко предупредить, если своевременно лечить все инфекции в организме, в особенности те, очаг которых находится в непосредственной близости от слёзных желез. Регулярное обследование у офтальмолога позволит увеличить шансы человека на длительное сохранение хорошего зрения.
Источник

