Воспаление серого вещества спинного мозга это
Миелит (греч. μυελός — «мозг» + греч. -ῖτις — «воспаление») — воспаление спинного мозга, которое может нарушить нормальные ответы от мозга к остальной части тела, и от остальной части тела к мозгу. Воспаление в спинном мозге может привести к повреждению миелина и аксона, что приводит к таким симптомам, как паралич и потеря чувствительности. Миелит классифицируется на несколько категорий в зависимости от области или причины поражения; однако любой воспалительный приступ на спинном мозге часто называют поперечным миелитом. Может быть симптомом других заболеваний ЦНС.
Иногда используется как устаревший синоним воспаления/инфекции в костном мозге (см. Остеомиелит).
Классификация[править | править код]
- По длительности течения
- Острые
- Подострые
- Хронические
- По этиологии
- вирусные
- бактериальные
- травматические
- токсические
- поствакцинальные[2]
- По степени распространенности
- диффузные
- многоочаговые
- ограниченные
- По механизму развития
- первичный миелит
- вторичный миелит (развивается на фоне другого заболевания)
Факторы риска[править | править код]
- иммунодепрессивные состояния
- гипотермия
Патогенез[править | править код]
В случае первичных инфекционных миелитов инфекция проникает в спинной мозг гематогенным путём. Виремия предшествует поражению мозга. При вторичных инфекционных миелитах играет роль аллергический фактор. Инфекция попадает в спинной мозг аналогично: гематогенным путём. Травматические миелиты возникают в результате присоединения вторичной инфекции.[3]
В течение миелита различают стадию острых явлений (от начала заболевания до стабилизации симптомов), ранний восстановительный период (до 4-6 мес. после стабилизации симптомов), поздний восстановительный период(от 4-6 мес. с начала заболевания до 2 лет) и стадию остаточных явлений.
Локализация процесса[править | править код]
Чаще всего при миелите поражаются шейный, грудной, шейно-грудной отдел спинного мозга. Обычно поражаются один-два рядом лежащих сегмента спинного мозга.
Клиническая картина[править | править код]
Выделяют несколько клинических форм миелита.
Острый очаговый миелит[править | править код]
Начинается относительно остро с недомогания, общей слабости. Затем появляется температура с ознобом. Несильные боли в спине, грудной клетке. Возникают парестезии в ногах, которые постепенно переходят в онемение с быстрым нарастанием утраты движений, вплоть до полного паралича. Так как грудной отдел спинного мозга поражается наиболее часто развивается нижняя параплегия с выпадением чувствительности по проводниковому типу. При остром развитии заболевания паралич первое время носит вялый характер с выпадением сухожильных рефлексов. С течением времени вялый паралич может перейти в спастический. При неостром течении процесса паралич сразу может носить характер спастического. Если процесс локализуется не в грудном отделе спиного мозга, то и картина параличей будет иная. При очаге воспаления в половине сегмента будет наблюдаться паралич Броун-Секара. Также наблюдается расстройство функций органов малого таза в виде задержки мочи и кала, или же наоборот в слабости сфинктеров.
Острый диссеминированный миелит[править | править код]
Заболевание развивается остро, симптомы поражения спинного мозга появляются в первые дни. В данном случае процесс локализуется очагами поражения в разных отделах спинного мозга, наряду с большим очагом поражения на определённом уровне, имеется ещё ряд мелких очагов воспаления в различных сегментах. Очаги воспаления располагаются как в белом, так и в сером веществе спинного мозга. Они и вносят дополнительную симптоматику в клиническую картину заболевания: повышение коленного рефлекса и отсутствие ахиллова при одновременном наличии тех или иных патологических рефлексов. На неравномерность поражения указывает разная интенсивность двигательных, чувствительных и рефлекторных расстройств справа и слева. В таких случаях имеются слабо выраженные расстройства тазовых органов и нерезкие трофические нарушения. Чувствительные расстройства также могут быть резко выражены. Глубокая чувствительность может страдать сильнее, чем поверхностная. Это происходит и по проводниковому, и по корешковому типу.
Подострый некротический миелит[править | править код]
Подострый некротический миелит обычно регистрируется у людей пожилого возраста с хроническим легочным сердцем. Для клинической картины характерно постепенное нарастание симптомов амиотрофической параплегии, отмечаются вариабельные расстройства чувствительности и тазовые нарушения. Поражение нижних отделов спинного мозга и «конского хвоста» имеет тенденцию к распространению вверх и продолжается в течение нескольких лет. В спинно-мозговой жидкости отмечается белково-клеточная диссоциация с умеренным плеоцитозом.[4] Подострый некротический миелит обычно возникает как паранеопластический синдром. Почти в половине случаев не удается установить причину заболевания. Чаше всего воспалительный процесс при миелите локализуется в нижнегрудном отделе спинного мозга.
Оптикомиелит[править | править код]
Помимо типичных клинических симптомов миелита при этой форме заболевания присутствуют выпадение боковых половин полей зрения, скотомы, снижение остроты зрения. Данная форма миелита может привести к слепоте.[5]
Острый вялый миелит[править | править код]
Острый вялый миелит считается чрезвычайно редкой болезнью, напоминающей по симптомам полиомиелит. ОВМ поражает серое вещество спинного мозга, и в некоторых случаях может вызвать пожизненный паралич мышц. В отличие от полиомиелита, вакцины и препаратов для лечения и для профилактики острого вялого миелита не существует. Возбудители заболевания неизвестны. В качестве возможных причин возникновения болезни Центры по контролю и профилактике заболеваний США рассматривают вирусы, токсины и генетические нарушения. Также отмечается, что острый вялый миелит не заразен и не передаётся от человека к человеку. В 2014 году был впервые зафиксирован заметный рост числа заболевших ОВМ. Пики заболеваемости приходились на август—сентябрь. В 2018 году болезнь начала распространяться более высокими темпами. В октябре 2018 года в США было зарегистрировано 127 случаев ОВМ. Заболеванию были подвержены дети до 18 лет, со средним возрастом — 4 года[6][7].
Диагностика[править | править код]
- люмбальная пункция
Дифференциальная диагностика[править | править код]
Спинальный арахноидит следует отличать от диссеменированной формы миелита.
Осложнения[править | править код]
- гиподинамия
- пролежни
Лечение[править | править код]
- глюкокортикостероиды в высоких дозах
- при бактериальной этиологии — антибиотики широкого спектра действия в достаточно больших дозах
- витамины B1, B6, B12 парентерально
- адренокортикотропные гормоны
- антихолинэстеразные препараты
- дезинтоксикационные мероприятия
- глюкоза с уротропином
Прогноз[править | править код]
Прогноз для пиогенных миелитов неблагоприятный. Как правило, заболевание заканчивается летальным исходом. Однако подключение пациента с параличом дыхательной мускулатуры к аппарату искусственной вентиляции лёгких может спасти жизнь больного.[8] При грубом повреждении поперечника мозга остаётся рассеянный склероз.[9] Очень редко заболевание проходит бесследно. Чаще, если движение и восстанавливается, все же остается элемент спастичности в походке, парестезии, судороги в ногах.
Примечания[править | править код]
Источник
Спинной мозг довольно загадочен и порой подкидывает организму сложные задачи, так происходит, к примеру с такой болезнью, как поперечный миелит. Это заболевание воспалительного характера, при котором может быть поражено, как белое, так и серое вещество спинного мозга. Мало того, что миелит протекает достаточно болезненно, так если его не начать лечить вовремя, последствия могут быть фатальными.
Кто вы, мистер миелит?
Поперечный миелит или воспаление спинного мозга довольно редкое заболевание, которое, к сожалению, может быть диагностировано, как у людей молодого возраста, так и у пожилых. Более того, одинаково беспощадно он поражает, как мужчин, так и женщин.
Заболевание протекает стремительно и может развиться от нескольких часов до дней. Симптомы миелита бывают различные, так больной чувствует болевые ощущения в спине и шее, может пропасть чувствительность кожи к теплу, появиться онемение ног. Постепенно развивается парез, и парестезия. Больной может ощущать поднимание «мурашек» от ног к шее.
У больного могут наблюдаться рвотные позывы, не имеющие ничего общего с приемом пищи, головные боли, повышение температуры и тошнота.
Чем запущенней болезнь, тем страшнее симптомы.
Парез (от др.греч πάρεσις — ослабление; читается «па́рэсис») — неврологический синдром, снижение силы, обусловленное поражением двигательного пути нервной системы.
Прогрессирующий миелит провоцирует воспаление нижних участков головного мозга, что в результате приводит к смерти.
Парестезия — один из видов расстройства чувствительности, характеризующийся ощущениями онемения, чувства покалывания, ползания мурашек.
Причины возникновения воспаления спинного мозга бывают следующие:
- инфекция;
- травма;
- отравление токсинами;
- последствия вакцины;
- аутоиммунные причины;
- лучевая терапия.
Инфекционный миелит
Развитие поперечного миелита в результате сопутствующей инфекционной болезни спрогнозировать достаточно тяжело. Обычно, воспаление спинного мозга наблюдалось у больных, страдающих такими инфекционными болезнями, как герпес, цитомегаловирус, вирус Эпштейн-Барра. Также, отмечали случаи поражения спинного мозга у больных гепатитом, корью, краснухи и др. инфекционный или пиогенный миелит практически никогда не проходит бесследно. В лучшем случае больной после выздоровления приобретет тремор ног, нетвердость походки и тп.
Травматический миелит
Данный вид болезни может возникнуть в результате полученной травмы позвоночника, которая спровоцирует попадание в спинной мозг болезнетворных бактерий и микробов. Зачастую поперечный миелит травматического типа проявляется у лежачих больных с подобными травмами и ничего хорошего не несет.
Токсический миелит
Данный тип заболевания может развиться в результате отравления организма человека солями тяжелых металлов (соли меди, соли ртути, свинцовые соли) и спиртами. Самое неприятное , это то, что большинство солей металлов используется в медицине в составе тех или иных лекарственных препаратов, но надо понимать, что это, как правило серьезные лекарства, которые требуют назначения специалиста. Кроме того, у наркоманов может развиться героиновый миелит.
Поствакцинальный миелит
Поствакцинальный миелит спинного мозга тесно связан с аллергическими реакциями организма и проявляется на фоне перенесенной прививки или вакцины.
Аутоимунный миелит
При аутоиммунном миелите защитные клетки организма принимают спинной мозг за микроб и стараются этот микроб всеми силами победить. Происходит данная ситуация в результате нарушения функций иммунной системы человека.
Лучевой миелит
Данное воспаление спинного мозга развивается на фоне лечения онкологических заболеваний при помощи лучевой терапии.
Кроме вышеперечисленного, в современной медицине принято классифицировать миелит по характеру протекания:
- острый;
- подострый;
- хронический.
Острый характер заболевания свидетельствует о стремительности течения болезни. Подострый тип развивается менее стремительно, однако это не означает, что болезнь пройдет сама, лечение необходимо.
Хронический миелит развивается как правило у людей пожилого возраста, но в исключительных случаях он может поражать и молодежь.
Диагностируем поперечный миелит
Поперечный миелит недостаточно почувствовать, его необходимо правильно диагностировать, так как симптомы миелита схожи с некоторыми другими заболевания спинного мозга. А это означает, что самолечение миелитов исключено! Только врач сможет качественно поставить диагноз и назначить лечение.
Как правило, для диагностики назначают:
- общий и биохимический анализы крови;
- иммунологические и бактериологические тесты;
- забор спинномозговой жидкости для проведения комплексного анализа;
- МРТ.
Стационарное лечение – залог победы над болезнью
Лечение начинается сразу же, как только результаты анализов подтвердили его наличие болезнив организме. Как правило лечение проходит комплексно и делится на два этапа.
- Лечение медицинскими препаратами.
- Восстановительные процедуры.
Лечение препаратами включает в себя:
- устранение болевых ощущений (болеутоляющее);
- устранение причины (противовирусные средства и антибиотики);
- подавление воспалительных процессов (иммунодепрессанты);
- устранение возможных осложнений.
После окончания медикаментозного лечения начинается этап восстановительной медицины, в ходе которого больному прописывают ЛФК , физио- и акватерапия.
Каковы прогнозы, доктор?
Воспаление спинного мозга серьезное заболевание, соответственно и прогноз не такой утешительный, как у обычного гриппа.
При самом благоприятном исходе, симптомы постепенно снижаются и болезнь отступает. При остром миелите зачастую происходит сохранение некоторых симптомов на всю жизнь (нарушение двигательных функций и тп).
В особо запущенных случаях воспаление переходит на нижние участки головного мозга, что в свою очередь провоцирует серьезные изменения в жизнедеятельности организма, однако как правило человек выживает.
В случае с гнойными миелитами, прогноз неутешительный – в большинстве случаев диагностируется смерть пациентов.
Профилактика миелита, основа здорового организма.
Поперечный миелит коварное заболевание, и особых мер профилактики к основным его формам не существует, за исключением инфекционного миелита.
Вакцинация от таких болезней, как полиомиелит, корь, краснуха и тп, снижают риск развития воспаления спинного мозга.
Ну и самое важное, это слежение за собственным здоровьем. Чем раньше вы начнете бить тревогу и обратитесь к специалисту, тем меньше шансов будет у болезни выйти победителем из схватки с вами.
Также не стоит заниматься самолечением, тем более в таких серьезных заболеваниях.
Источник: https://nervivporyadke.ru
Источник
Миелитом называется заболевание, при котором характерны дегенеративно-дистрофические изменения, заключающиеся в воспалении спинного мозга. У людей, которым поставили такой диагноз, может быть поражено как серое, так и белое мозговое вещество или оба сразу. Данный дегенеративный процесс не является распространённым, например, как остеохондроз: каждый второй испытывал симптомы заболевания. Диагноз «миелит» ставится лишь 5 людям из 1 млн. душ населения. Однако это очень серьёзное заболевание, тяжело поддающееся терапии, причем риск получить осложнения даже при компетентном лечении достаточно велик.
Воспаление спинного мозга
Почему это происходит и какая существует классификация?
Нервные волокна, представляющие собой толстый пучок, создающий связь между телом и головным мозгом, – все это представляет собой спинной мозг. Воспаляясь, он не то, чтобы ослабевает, а больше теряет свои функции. Так, при повреждении проводящих путей спинного мозга, которые обеспечивают движения рук, у человека возникнут проблемы с управлением своих верхних конечностей. Патологии проводящих путей от мозга к ногам вызывают параличи и слабость ног, а также существует опасность нарушения функциональности ЖКТ и мочеиспускательной системы.
Миелит классифицируют по разным критериям. Самой простой классификацией принято считать по критерию конструкции развития заболевания: первичная и вторичная. Вторичная отличается от первичной тем, что прогрессирование недуга происходит в условиях каких-либо иных болезней.
Существует и другое группирование миелита – по этиологии заболевания. Оно представляет всё разнообразие поводов для развития данного заболевания. Таким образом, есть бактериальное, поствакциональное, вирусное, травматическое и токсическое воспаления. Нередким случаем спинального воспаления можно назвать первичный инфекционный миелит, поводом развития для которого могут быть бешенство и другие недуги.
Различают несколько типов миелита
Вторичные случаи данного заболевания обычно представляют собой осложнения тяжелых инфекционных заболеваний, примерами которых являются тиф, корь, скарлатина и пневмония. Также люди с сепсисом крови находятся в зоне риска развития патологии данного типа.
Рассматривая типологию заболевания спинального мозга далее, хотелось бы упомянуть, что существует классификация по распространённости и по развитию болезни. В первом случае миелит бывает диффузным, многоочаговым и ограниченным. Во втором случае — острым, подострым или же хроническим.
Если говорить об остром поперечном воспалении мозга, то этот недуг относится к ограниченному типу миелита, потому что возникает лишь один очаг воспаления, который имеет малые размеры.
Помимо вышеуказанных поводов для появления миелита, есть факторы, способствующие поражению спинного мозга. Гипотермия – лишь один из них.
Симптоматика
Миелит бывает шейным, грудным, а также поясничным. При развитии болезни нарушается функционирование нервных окончаний, из-за чего впоследствии возникают серьезные проблемы как в чувствительной, так и в двигательной системах.
Обратите внимание! Повышение температуры тела до сорока градусов, слабость, озноб и рвотные позывы являются основными признаками острой формы заболевания.
При миелите первое, с чем сталкивается пациент, – парезы ног, рук и болевые симптомы средней интенсивности. Следом – двигательные и чувствительные расстройства, которые могут наблюдаться в течение нескольких дней. Также нередки проблемы в области малого таза (как правило, речь идёт о сбоях в работе органов).
Характеристика неврологических проявлений различается в зависимости от периода прогрессирования дегенеративного процесса и от местоположения очага воспаления.
Основными симптомами воспаления спинного мозга являются боли и парезы
Если воспаление обнаружено в области поясницы, то развитие заболевания происходит следующим образом: сначала появляются парезы ног, сопровождающиеся атрофией мышц. После этого – нарушаются или разрушаются полностью функции глубоких рефлексов. Затем – возникает недержание мочи и кала, что служит явным признаком неправильной работы органов малого таза.
Говоря о симптоматике болезни, нужно учитывать время её проявления и развития. От начала заболевания до развития ее пика признаки миелита сменяют друг друга. Первичные (начальные) симптомы практически не позволяют правильно поставить диагноз, потому что они не особо сильно отличаются от признаков иных инфекционных болезней. Условно стандартными признаками дегенеративно-дистрофического процесса являются неожиданное начало, слабость, озноб и рост температуры тела до сорока градусов. Пройдя этот этап, миелит начинает показывать себя, и первым, что начинает мучить пациента, будут болевые ощущения в области спины, которые бывают интенсивными. Особенность данного симптома при миелите в отсутствии фокусирования на одном месте. Боль в спине затрагивает и соседние участки тела. Часто болевые ощущения иррадиируют в спину, верхнюю часть ног или иные рядом находящиеся участки тела. Со временем признаки постепенно становятся всё яснее, причем это может занять и пару часов, и несколько дней или даже недель.

Симптомы могут разниться в зависимости от стадии развития патологии
Терапия миелита зависит от степени поражения. Поражение спинного мозга в верхнем шейном отделе считается наиболее опасным по сравнению с другими видами, поскольку существует шанс возможного поражения диафрагмального нерва, что сулит остановкой дыхания.
Важно! Наиболее «страдающим» отделом позвоночника при миелите считается грудной. Именно миелит грудного отдела – истинная первопричина развития спастического паралича ног. Это вид паралича приводит в дальнейшем к хроническим судорогам.
Нередко поражение обнаруживается и в пояснично-крестцовом отделе. Симптомы в данном случае представляют собой парез ног, постепенную атрофию мышц, а также проблемы в работе органов малого таза.
Важно отметить, что у пациента всегда уменьшается чувствительность вне зависимости от места развития воспаления. Есть негласное правило, по которому происходит нарушение чувствительности: такое случается чуть ниже области поражения. Эти проблемы заключаются не только в том, что у человека пропадает болевая чувствительность, но также и в уменьшенной реакции на температурные изменения и прикосновения, а также могут присутствовать «ложные ощущения» в виде «мурашек».
Происхождение и развитие спинального воспаления
Как известно, некоторые факторы могут спровоцировать появления миелита. Например, это могут быть инфекция, травма. Именно с этого начинается аномальный процесс. Воспаление способствует нарушению кровообращения в тканях, что приводит к появлению тромбов в сосудах. Они, в свою очередь, ведут к увеличению в размерах отека. Впоследствии именно по этой причине ткани спинного мозга размягчаются и претерпевают некроз.
По окончании реабилитации на пораженном участке формируется рубец из соединительной ткани. Она не способна заменить собой нервные клетки и функционировать вместо них. Многие сложности, появившиеся в ходе развития болезни, остаются и после курса терапии.
Диагностика
Для диагностики миелита, обнаружения первопричины и выявления степени развития заболевания проводится тщательное неврологическое обследование пациента. Для этого лечащий врач-специалист назначает следующие процедуры:
- люмбальная пункция;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ).
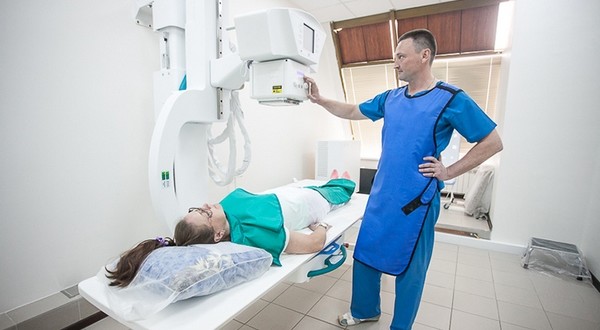
Для постановки диагноза нужна разносторонняя диагностика
Для успешного постановления диагноза врачу необходимо оперировать данными, полученными в ходе сбора анамнеза, знаниями о проявлении симптомов у больного, а также результатами исследования спинномозговой жидкости. При ликворной пункции проводится и дифференциальная диагностика, в ходе которой уточняется диагноз путём сравнения с симптомами похожих заболеваний. От миелита врачам важно отличать проявления следующих симптомов:
- нарушенное кровообращение;
- гематомиелия;
- различные новообразования;
- синдром Гийена-Барре.

Синдром Гийена-Барре
Лечение
Основываясь на информации о первопричине развития, а также об индивидуальных особенностях данного заболевания, врач-невролог назначает определенный тип лечения.
Таблица. Препараты для лечения воспаления спинного мозга.
| Группа | Название | Дозировка |
|---|---|---|
| Антибиотики широкого спектра действия | «Оксациллин»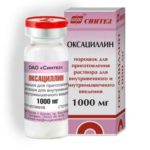 | Оксациллин применяют внутримышечно или внутривенно. При парентеральном введении суточная доза для взрослых составляет 2-4 г. |
«Амоксициллин» | Взрослым — по 500 мг 3 раза в сутки. При тяжелом течении инфекции доза может быть повышена до 1000 мг по три раза в сутки. | |
«Цефаклор»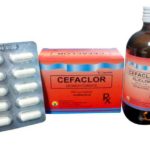 | Принимают внутрь, целиком, с небольшим количеством жидкости, во время еды. Взрослым: по 1 капсуле (500 мг) 3 раза в сутки. При тяжелых инфекциях — по 2 капсуле (1 г) 3 раза в сутки. Максимальная доза — 8 капсул (4 г) в сутки. | |
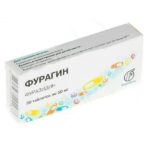
| Уросептики | «Фурагин» | Внутрь, после еды, запивая большим количеством жидкости, по 0,1–0,2 г 2–3 раза в день. Лечение должно продолжаться 7-10 дней. При необходимости курс лечения повторяют через 10–15 дней. |
«Нифурател»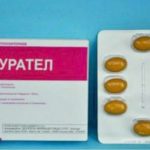 | В зависимости от тяжести течения заболевания принимать по 1-2 таблетки 3 раза в день в течение 7-14 дней. | |
| Миорелаксанты | «Мидокалм» | Принимают таблетку внутрь, целиком, запивая водой. По 50 мг 2–3 раза в день, постепенно повышая дозу до 150 мг 2–3 раза в день. |
«Сибазон» | При приеме внутрь средняя разовая доза для взрослых — 5–15 мг. В отдельных случаях при усилении симптоматики до 20 мг. Суточная доза обычно — 15–45 мг, максимальная суточная доза — 60 мг. Суточную дозу препарата делят на 2–3 приема. | |
| Анальгетики | «Спазмалгон» | Для взрослых – 1-2 таблетки 2-3 раза в день вне зависимости от приемов пищи. Большую дозу может назначить только врач. Максимальная суточная доза составляет 6 таблеток. |
«Темпалгин» | Принимают внутрь, после еды, запивая водой. Обычная доза для взрослых — по 1 табл. 1–3 раза в день. Максимальная разовая доза не должна превышать 1 табл. Максимальная суточная доза составляет 4 табл. | |
«Брустан» | Взрослым — по 1 таблетке 3–4 раза в сутки вне зависимости от приемов пищи. | |
| Глюкокортикоиды | «Преднизол» | Средство следует принимать внутрь, проглатывая целиком и запивая жидкостью. Употреблять по 20-30 мг в сутки до достижения лечебного эффекта. После этого рекомендуется постепенно снизить дозировку до 5-10 мг в сутки. В крайних случаях изначальную дозировку можно увеличить до 50-100 мг в сутки. Максимальная суточная дозировка – 100 мг, разовая – 15 мг. |
«Кеналог» | Внутримышечно по 1 мл (40 мг) медленно, глубоко в ягодицу. Промежуток между инъекциями — не менее 2 недель. |
Важно отметить, что с таким количеством лекарств и процедур нельзя самостоятельно составлять себе план лечения. При терапии важен контроль со стороны врача. Анатомически верное положение тела в постели, а также компетентный уход помогают избежать серьёзных повреждений тканей кожи, мышц и костей, которые бы иначе привели к развитию трофических нарушений и образованию пролежней.
Выписывать препараты должен только врач
Для предотвращения развития пролежней постоянно проводятся процедуры с целью улучшения кровотока и трофики. Такими процедурами можно назвать облучение УФ, промывание кожи раствором марганцовки, прикладывание компрессов с различными мазями. Если у больного отмечено возникновение некоторых видов пролежней, к примеру, гангренозных, необходима операция.
В ходе курса лечения миелита больному назначают специальные стимулирующие препараты, укрепляющие пораженные ткани мышц. При спастическом параличе больные принимают миорелаксанты, уменьшающие контрактуры и перенапряжение мышц. Антихолинэстеразные медикаментозные препараты улучшают проводимость нейронных импульсов в мотонейронах.
Обратите внимание! После устранения клинических признаков заболевания пациент вправе заняться восстановительной терапией. Этот период может занять как 4-6 месяцев, так и два года или даже более. Продолжительность реабилитации во многом зависит от индивидуальных особенностей заболевания пациента.
Восстановительная программа основана на следующих методиках лечения:
- физиотерапевтические процедуры;
- лечебная физическая культура;
- массаж.
Неврологи, нейрохирурги, а также окулисты, физиотерапевты, кардиологи и некоторые другие врачи – все они отвечают за подбор методик лечения.
Большую часть проявлений миелита можно убрать при эффективном лечении, тем самым практически полностью восстановиться. Однако существуют особые случаи нарушений, связанных с локомоторной системой или изменениями уровня чувствительности, которые могут остаться с пациентом до конца жизни. Но современные методы и подходы в лечении очень сильно изменили показатели благоприятных исходов среди пациентов, у которых был этот диагноз, причем в лучшую сторону.
Массаж при миелите
Специальный лечебный массаж имеет огромное значение в реабилитационной программе любого пациента, у которого обнаружен миелит или неврологические нарушения:
- парез рук или ног;
- паралич;
- уменьшение чувствительности.
Методики, выполняемые профессионалами своего дела, улучшают кровообращение, снимают напряжение и даже повышают мышечный тонус. Сеансы массажа обычно назначают уже в начале реабилитационного периода, когда острая фаза уже позади и наблюдаются признаки спада интенсивности симптомов.
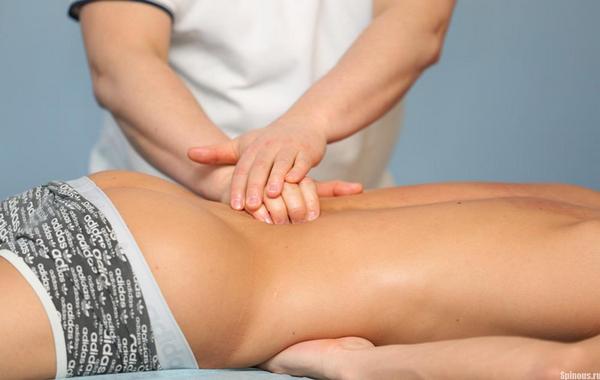
Массаж при миелите является необходимостью
Процесс восстановления может занять несколько лет, поэтому специалисты обучают родственников пациента либо его самого простым методикам массажа. Регулярное использование данного типа восстановительного мероприятия с применением и других видов физиотерапии позволит получить хорошие результаты.
Лечебная физическая культура (ЛФК) при миелите
Чаще всего неотъемлемой частью реабилитационного процесса является лечебная физическая культура, сокращенно ЛФК. Предписание пациенту находиться в постели не является помехой для такой процедуры, как лечебная физкультура, поскольку для больных миелитом созданы особые упражнения и методики, направленные на совершение пассивных движений в пораженных конечностях. Также используются дыхательные упражнения. При спастическом параличе специалисты рекомендуют упражнения, снижающие тонус мышц.
Лечебная физическая культура в реабилитации играет также немаловажную роль. Она является профилактикой возникновения контрактур, ограничения подвижности, а также способствует питанию слабых мышц поврежденных конечностей. При некоторых тяжелых случаях специалисты стараются дать понятие о том, как воспроизводить пациенту упражнения самостоятельно, в домашних условиях.

Упражнения ЛФК должны подбираться специалистом
Естественно, врач работает с каждым пациентом на индивидуальной основе. При положительной отдаче от организма пациента специалист усложняет упражнения, но делает это постепенно. Польза от такого рода лечения пациента отмечается в комплексе с массажем и физиотерапией.
Видео — Восстановление после миелита
Физиотерапия
Как говорилось выше, эффективность восстановительного лечения пациента отмечается тогда, когда в терапии присутствуют и лечебная физическая культура, и массаж, и физиотерапевтические процедуры. Поэтому почти все восстановительные терапии при отеке спинного мозга проходят с физиотерапевтическими процедурами, основными целями которых можно назвать:
- уменьшение воспалительного процесса;
- снижение отека тканей в очаге поражения;
- восстановление чувствительности;
- приведение двигательной активности пораженных конечностей в норму;
- нормализация работы всех внутренних органов.
В период обострения миелита принято лечить такими типами физиотерапии:
- ультравысокочастотная терапия;
- магнитотерапия;
- ультрафиолетовое излучение;
- индуктотермия;
- дарсонвализация;
- ультратонотерапия.

Ультратонотерапия
Одновременно с этим, в физиотерапии применяют электрофорез с разными медикаментозными средствами:
- «Галантамин»;
- «Хлорид Кальция»;
- «Лидаза»;
- «Прозерин».
Если работа органов малого таза нарушена, то используется диадинамотерапия. В ходе проведения данной процедуры работа идёт в районе мочевого пузыря. Мышцы дна таза проходят электростимуляцию. Для недопущения развития пролежней используют облучение ультрафиолетом, лазеротерапию и некоторые иные процедуры на поврежденные участки кожного покрова.
Важно! В реабилитационный период болезни довольно эффективно задействовать ванны с сероводородом и радоном, ДМВ (процедура, основанная на электромагнитных волнах), компрессы и грязелечение.
Однако бывают случаи, когда после реабилитации у человека остаются нарушения неврологического характера до самого конца жизни.

