Воспаление селезенки и печени
В организме человека многие органы взаимосвязаны между собой, и при сбое в одном наблюдаются изменения в работе других. В особенности это касается пищеварительной системы. Основной «очищающий» орган – печень, а кроветворный – селезенка быстро реагируют на малейшие сбои в организме. О чем сигнализирует увеличение печени и селезенки и как бороться с симптомом – подробнее в статье.
Причины увеличения органов
Увеличение размера печени – это гепатомегалия, а селезенки – спленомегалия. Причины могут отличаться, но часто они одинаковые и указывают на одно первичное состояние.
Печень
Гепатомегалия (явление, когда увеличена печень)– это не отдельное заболевание, а симптом иного патологического состояния, протекающего в печени или ином отделе пищеварительного тракта. Если не выявить вовремя причину гепатомегалии и не начать терапевтические мероприятия, это может вызвать печеночную недостаточность.
Причины гепатомегалии у взрослых связаны со следующими первичными заболеваниями органа:
- жировым гепатозом;
- холестатическим гепатозом;
- гепатитом;
- циррозом;
- вирусным или бактериальным инфицированием.
Кроме того, причинами увеличения печени выступают:
- патологии наследственного характера, протекающие с нарушением обменных процессов;
- нарушение кровообращения по типу сердечной недостаточности и закупорки вен в печени;
- сбой в обменных процессах по типу гемохроматоза, нарушения обмена жиров в организме;
- наличие новообразования в печени: кистозного, опухолевидного с доброкачественным или злокачественным течением;
- токсическое поражение печени алкогольного или лекарственного характера;
- развитие желчнокаменной болезни;
- наличие гельминтов в полости печени.
В детском возрасте увеличение печени проявляется на фоне:
- воспалительного процесса;
- врожденных ТОРЧ-инфекций;
- токсического или лекарственного поражения органа;
- обменных нарушений;
- сбоя в работе желчевыводящих органов, закупорки протоков;
- наличия опухоли в печени или метастатического ее поражения.
У новорожденных гепатомегалия часто протекает на фоне желтушного синдрома. В таком случае специфическое лечение не проводят, а печень приходит в норму самостоятельно в течение месяца. Среди причин увеличения – родовая травма, сахарный диабет, иные эндокринные нарушения у матери. У детей до 7 лет гепатомегалия также считается физиологическим явлением и считается нормой, если выход печени за ребра не превышает 1-2 см.
Селезенка
Увеличение селезенки вызвано застойным процессом в венозных сосудах. На фоне такой патологии изменяется сосудистая ткань, нарушается строение эритроцитарных клеток, что вызывает ухудшение общего состояния.
Среди причин застойных явлений в селезенке:
- развивающийся цирроз печени;
- присутствие опухолевидного новообразования или кисты в селезенке;
- аутоиммунный процесс в организме;
- развитие специфической инфекционной патологии – туберкулеза, вируса иммунодефицита, сифилиса, брюшного тифа;
- развитие острой или хронической воспалительной болезни – тонзиллита, эндокардита и др.;
- присутствие патологии крови – анемии, гранулематоза, лейкоза, недостаточности кровотока;
- наличие глистных инвазий в селезенке.
У ребенка спленомегалия чаще развивается на фоне инфекционной болезни и нарушения работы кровотока. Среди основных причин увеличения – анемия, лейкемия, туберкулез, брюшной тиф, гематологический синдром.
Одновременное увеличение печени и селезенки
- Увеличение печени и селезенки может происходить одновременно. Причины в такой ситуации – первичные патологии печени (цирроз, туберкулез, наличие инвазий, гепатит и др.) или селезенки (опухолевидные новообразования, туберкулез и др.).
- Печень и селезенка увеличиваются одновременно при наследственных патологиях, которые протекают со сбоем в процессах обмена, а это – ожирение, диабет, патологии поджелудочной железы, анемия, связанная с нехваткой железа и др.
- При наличии патологий сердца и сосудов, гипертонии, аутоиммунных болезней повышена возможность увеличения печени и селезенки. К источникам относят развитие бактериальной, вирусной, грибковой патологии: краснухи, сифилиса, мононуклеоза, сепсиса, бластомикоза.
Клиническая картина патологий
Увеличение печени и селезенки развивается с характерными симптомами: общими проявлениями, присущими и гепатомегалии, и спленомегалии и отличительными признаками для данных состояний.
Гепатомегалия
При остром вирусном заболевании и нарушении питания у детей гепатомегалия, как правило, никак себя не проявляет. Однако это касается лишь легкого увеличения печени, тогда как при значительном превышении размера возникает боль в области правого подреберья, выраженность которой усиливается при движении.
К иным симптомам увеличения печени относят:
- зудящий синдром кожных покровов;
- сыпь;
- тошноту;
- метеоризм;
- нарушение стула: запор и понос;
- наличие неприятного запаха из ротовой полости.
Когда источник увеличения печени – развитие вирусного гепатита, уплотняется паренхима, и это легко подтвердить пальпацией. Желтеют склеры и дерма, возникают интоксикационные проявления.
Травматическое поражение печени сопровождается гепатомегалией и тяжелым общим состоянием, внутрибрюшным кровотечением, геморрагическим шоком. Учащается сердцебиение (признак тахикардии), снижается артериальное давление, возникает гипоксия.
Спленомегалия
Особенности клинических проявлений спленомегалии зависят от первичного состояния. К общим симптомам относят:
- повышенную температуру;
- тошнотно-рвотный синдром;
- нарушение стула: понос или наоборот – запор;
- слабость.
Спленомегалия вызывает болевой синдром в левой области живота (под подреберьем), выраженность которого усиливается при движении.
Когда увеличение селезенки имеет невоспалительную этиологию, температура тела не повышается (преобладает такая симптоматика, как болевой синдром ноющего или давящего характера, побледнение эпидермиса, утрата интереса к пище).
Диагностика источника
Увеличение печени и селезенки (гепатоспленомегалию) опытный врач сможет обнаружить уже по результатам первичного осмотра и пальпации органов. Проводят перкуссию – выстукивание, которая дифференцирует истинное увеличение печени и селезенки от их опущения.
Дифференциальный анализ гепатомегалии и спленомегалии проводят с такими патологиями:
- опухолевидными новообразованиями в толстом кишечнике;
- эмфиземой легкого;
- поддиафрагмальным абсцессом;
- правосторонним и левосторонним плевритом;
- кистой в поджелудочной железе.
В первое посещение врач собирает анамнез и выясняет, как давно возникает неприятная симптоматика (болевой синдром, недомогание и др.), каков ее характер и интенсивность, имеются в анамнезе невоспалительные и воспалительной этиологии патологии печени (селезенки), травмы органов.
Для подтверждения источника увеличения печени и селезенки назначают инструментальную диагностику. Изначально проводят ультразвуковой анализ. Если исследование органов в брюшном отделе неинформативно, требуется проведение магнитно-резонансной и компьютерной томографии.
В тяжелом случае назначают пункционную биопсию. Предварительно вводят обезболивающее вещество, далее делают прокол с помощью тонкой иглы, берут образец биологического материала, который направляют на гистологический анализ.
Может понадобиться ангиография – исследование с применением контрастного вещества, которое вводится в сосуд. Метод диагностики позволяет оценить портальный кровоток. Если есть подозрение на присутствие гематологической патологии, требуется пункция костного мозга и биопсия лимфоузлов.
Проводится и лабораторная диагностика, например, общий и биохимический анализы крови, анализ на уровень печеночных ферментов.
Как лечить
Увеличение селезенки, как и увеличение печени требуют комплексного подхода. Терапия заключается в использовании этиотропных методик, которые направлены на устранение первоисточника, и симптоматических лекарств, позволяющих снизить клинические проявления.
Гепатомегалия
Медикаментозное лечение назначают для устранения первичной патологии, которая протекает с таким симптомом, как гепатомегалия. Это может быть противовирусная терапия, антибактериальная, противогельминтная. Если имеет место сердечная недостаточность, используют сердечные гликозиды. При наличии опухолевидного новообразования назначают химиотерапевтические средства.
Для устранения неприятных проявлений (боли, спазмов, диареи и др.) назначают симптоматическое лечение с использованием соответствующих препаратов – обезболивающих, нормализующих деятельность кишечника, гепатопротекторов и др.
Также требуется соблюдение правильного питания на период лечения заболевания и коррекция режима принятия. Например, если присутствует застойный процесс в печени, вызванный сердечной недостаточностью, назначают бессолевую диету. Кроме того, разработана и специальная диета при увеличенной печени.
Полное исключение спиртных напитков требуется при алкогольной интоксикации печени. Если гепатомегалия вызвана нарушением обменных процессов, рекомендуется придерживаться диеты с ограничением употребления жиров и углеводов.
Спленомегалия
Так же, как и при гепатомегалии, спленомегалия требует устранения первичного заболевания. Назначают прием препаратов:
- антибактериальных – при бактериальном поражении селезенки;
- противоопухолевых – при наличии опухолевидного новообразования,
- гормональных – для устранения воспалительного процесса,
- иммуноподавляющих – для снижения активности иммунной системы.
Витаминные комплексы принимают при авитаминозе и малокровии. Оперативная терапия (резекция органа) проводится при неэффективности консервативного лечения, при наличии опухолевидного новообразования.
Осложнения и профилактика
Если своевременно начать лечение гепатоспленомегалии, можно надеяться на благоприятный прогноз и полное выздоровление. Однако при несоблюдении врачебных рекомендаций повышается риск развития осложнений, среди которых – внутреннее кровотечение и асцит. Патологии нередко оканчиваются летальным исходом.
Профилактика увеличения таких органов, как печень и селезенка, заключается в постоянном контроле их работы. Если удалось обнаружить неприятные симптомы (боль, тяжесть и др.), требуется незамедлительное обращение к врачу для проведения диагностики.
Кроме того, не помешает правильное питание с исключением вредной для пищеварительного тракта пищи: жирного, жареного, сладкого, слишком соленого. Рекомендуется обогатить рацион полезной пищей: фруктами, овощами и др.
В любом случае полагаться на самолечение не стоит. Принципы терапии будут отличаться в каждом конкретном случае. Неправильное лечение может не только замедлить выздоровление, но и нанести вред здоровью.
Источник
Воспаление селезенки (синоним: спленит) – острый или хронический процесс, который возникает в ответ на действие патогенного раздражителя или повреждение селезеночной ткани. Методы лечения зависят от основного заболевания. Причинное заболевание выявляется с помощью инструментальных и лабораторных методов. Прогноз зависит от состояния здоровья пациента и сопутствующих заболеваний. Симптоматика неспецифична; иногда спленит протекает бессимптомно.
Причины воспаления селезенки
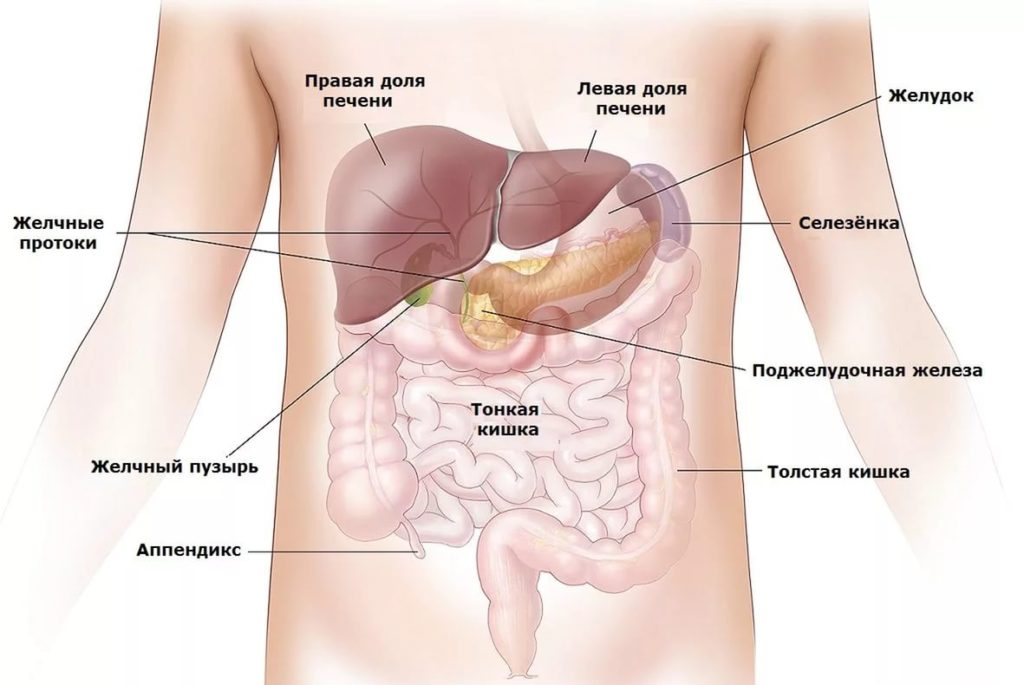
Поражение селезенки может быть вызвано острыми бактериальными или вирусными инфекциями
Селезенка разрушает старые эритроциты и нефункциональные тромбоциты. Орган функционирует как губка, через которую проходит кровь: молодые и гибкие клетки крови проходят без проблем. Старые эритроциты – трехмесячные – застревают в селезенке и разрушаются. Даже небольшие кровяные сгустки «вылавливаются» из кровотока и разрушаются. Все, что разрушается в селезенке, будет использовано повторно для создания новых клеток крови в костном мозге
Селезенка имеет около 11 см в длину, 7 см в ширину и 4 см в толщину. Паренхиматозный орган располагается в левой верхней части живота над левой почкой и чуть ниже диафрагмы. Селезенка имеет форму фасоли и весит до 200 граммов. Тесная капсула соединительной ткани, которая окружает селезенку, защищает ее от внешних травм.
Анатомически и физиологически орган делят на красную и белую пульпу. Красная мякоть занимается разрушением и утилизацией старых эритроцитов; это сеть соединительной ткани, содержащая миллионы стареющих эритроцитов. Белая пульпа хранит иммунные клетки.
Орган снабжается кровью через селезеночную артерию. Через селезеночную вену кровь попадает в печень. Селезенка очень хорошо снабжается кровью; каждый день вся кровь перетекает через селезенку примерно 500 раз.
Боль в верхней части живота или под левой реберной дугой может указывать на увеличение (спленомегалию) или воспаление селезенки. Нередко воспалительный процесс вызывается инфекционными заболеваниями. Увеличенная или воспаленная селезенка обычно не является самостоятельным заболеванием, а симптомом различных других заболеваний – инфекций или опухоли. Воспаление селезенки у взрослых нередко сопровождается другими симптомами: боль внизу живота, вздутие, метеоризм, тошнота, анемия, бледность, усталость.
Увеличение селезенки может быть вызвано острыми бактериальными или вирусными инфекциями. Туберкулез, малярия и хронические воспалительные заболевания – ревматизм или другие аутоиммунные заболевания – могут вызвать спленит. Кроме того, возможными причинами могут стать заболевания кроветворной системы – рак крови (лейкемия) – и злокачественные новообразования лимфоузлов.
Селезенка также значительно увеличена, если нарушается процесс кроветворения в костном мозге. Затем, как и в эмбриональный период, в селезенке снова начинают образовываться кровяные клетки. Селезенка может увеличиваться до 40 сантиметров в длину.
Симптоматика

При воспалении селезенки боли проявляются в верхней или нижней части живота (воспаление по симптоматике напоминает аппендицит)
Симптомы, которые сопровождают воспаление селезенки, зависят от основной причины или состояния в каждом отдельном случае. Пациенты жалуются на сильную боль в левом верхнем квадранте живота. В дополнение к боли в селезенке иногда возникает отечность из-за увеличения объема органа. В более редких случаях может возникать легкая лихорадка. Усталость, бледность кожи и слабость могут возникать у пациентов с очень воспаленной селезенкой. Кроме того, боли в селезенке могут распространяться в разных направлениях, но остаются в большинстве случаев в верхней или нижней части живота.
Спленит в основном возникает при заболеваниях крови – лейкемии. При лейкемии концентрация лейкоцитов значительно снижается, что делает организм более восприимчивым к инфекции. У пациентов не хватает антител, продуцируемых плазматическими клетками. Количество тромбоцитов изначально увеличивается, что повышает риск развития тромбоза, но через некоторое время число снова уменьшается.
Даже печеночные заболевания – цирроз печени – вызывают увеличение и, следовательно, воспаление селезенки.
Диагностика и нормы
При любых признаках воспаления паренхиматозного органа рекомендуется проконсультироваться с врачом. Вначале доктор проведет физический осмотр и соберет анамнез. Осмотр начинается с пальпации верхней и нижней части живота, которая помогает определить силу и характер боли. Кроме того, врач может прощупать увеличенную селезенку. При увеличении селезенки в груди чувствуется давление. В некоторых случаях также изменяется дыхание.
Для точной диагностики обычно используются методы визуализации – ультразвуковое исследование или компьютерная томография. Нередко назначается общий анализ крови.
Важно! Если возникает боль в животе, которая длится несколько дней, необходимо незамедлительно обратиться к врачу. Если боль проходит от левой груди до области плеча, с врачом следует проконсультироваться как можно скорее. Если больной обнаруживает необычные симптомы на левой стороне тела на уровне желудка или левой реберной дуги, рекомендуется обращаться в отделение интенсивной терапии. Если боль продолжает распространяться или становиться более серьезной, нужно вызвать скорую помощь.
Вначале всегда требуется обратиться к участковому терапевту, который назначит направление к нужному специалисту. Если причиной воспаления является инфекция – врач направит пациента к инфекционисту. При аутоиммунных заболеваниях рекомендуется консультация иммунолога. При раковых болезнях необходимо обращаться к онкологу.
Виды лечения
Обычная терапия включает медикаментозные или инвазивные процедуры – удаление селезенки. Хирургия может быть рассмотрена, если селезенка увеличена или содержит опухоль. Хотя селезенка выполняет важные функции в организме, это не одна из жизненно важных частей тела, поэтому люди могут жить без нее. Однако после спленэктомии повышается риск развития опасных для жизни инфекций. По этой причине люди, чья селезенка была удалена, должны обратить внимание на здоровый образ жизни. Кроме того, важно регулярно прививаться от разных болезней.
Для лечения спленита необходимо поставить точный диагноз. Поэтому пациента спрашивают, сосредоточена ли боль в левой половине верхней части живота. Необходимо также уточнить ранее существовавшие состояния – сердечно-сосудистые расстройства или заболевания крови.
Лечение боли в селезенке зависит от причины:
- Медикаментозное лечение: если диагностирована определенная болезнь, которая не поддаётся лечению, назначают симптоматические средства. При выявлении возбудителя болезни нередко назначают этиотропную (причинную) терапию. Чаще всего назначают антибиотики и нестероидные противовоспалительные средства.
- Хирургия: опухолевые, а также сосудистые заболевания, тяжелые травмы и увеличение органа часто требуют хирургического вмешательства. В ходе операции удаляют сильно поврежденные участки ткани. Если селезенка близка к инфаркту, рекомендуется провести спленэктомию.
- Профилактика: во время лечения необходимо придерживаться определенных рекомендаций врача. Особенно в случае травм необходимо поддерживать абсолютное спокойствие. После удаления селезенки может возникать сильная иммунная недостаточность и повышенный риск возникновения инфекции. Профилактика от патогенов с помощью гигиены и правильной диеты – важная часть жизни больных без селезенки.
Медикаментозное

Разовую дозу при необходимости можно принимать 3-4 раза в сутки с интервалом 4-8 часов
При бактериальных инфекциях назначают антибиотики широкого спектра действия. Если антибиотик не действует, проводится бактериологический посев на микрофлору. После получения результатов врач сможет назначить эффективный антибиотик узкого спектра действия.
Нестероидные противовоспалительные средства (НПВП) являются специфическими ингибиторами фермента циклооксигеназы (ЦОГ). ЦОГ участвует в превращении арахидоновой кислоты в воспалительные медиаторы. Тромбоксан и простагландины – медиаторы воспаления – участвуют в развитии боли и воспалительных реакций. НПВП чаще всего назначают для симптоматического лечения различных заболеваний.
Ингибирование этих ферментов НПВП оказывает жаропонижающий эффект. Простагландин является важным посредником для активации нервного центра регуляции температуры тела в головном мозге – гипоталамуса. Высокие уровни простагландина E2 при воспалительных состояниях (например, инфекции) повышают температуру.
Обезболивающий эффект связан с уменьшением местного синтеза простагландинов во время воспаления. Простагландины, если они вырабатываются, будут усиливать ответ местных болевых рецепторов в ответ на раздражитель или тканевое повреждение.
Противовоспалительные эффекты также в значительной степени зависит от ингибирования простагландинов, так как они являются важными медиаторами вазодилатации, боли и привлечения большего количества лейкоцитов к месту инфекции.
Другой препарат, который часто назначают при воспалении, – ацетилсалициловая кислота. Аспирин может ухудшать реологические свойства крови и состояние больных при травмах селезенки. Если наблюдается разрыв селезенки, рекомендуется исключить применение препарата.
Хирургическое
При некоторых абдоминальных операциях может потребоваться удаление селезенки (операции на желудке). Из-за близости селезенки к нижней части желудка любая манипуляция может привести к разрыву и последующей послеоперационной спленэктомии. Селезенка также может быть удалена после травмы, которая привела к ее разрыву и при некоторых злокачественных лимфомах.
В хирургии выделяют открытую и лапароскопическую хирургию. В случаях травмы или крупных опухолей селезенки проводится открытая хирургия. Процедура требует общей анестезии.
Обычно пациенты без селезенки могут вести относительно нормальную жизнь и выполнять повседневные действия без ограничений. Для предотвращения возможных инфекций рекомендуется проходить регулярную вакцинацию.
Прогноз

Для предотвращения заболеваний рекомендуется вести здоровый образ жизни с особым акцентом на сбалансированную диету
Спленит не может быть полностью предотвращен. Регулярные физические упражнения и здоровая диета – это общие рекомендации, которые помогут уменьшить вероятность возникновения осложнений. В особенности диета должна быть сбалансированной и разнообразной. Для хорошего кровообращения и сильной иммунной системы рекомендуется постоянно заниматься спортом.
Боль и воспаление селезенки могут быть очень различными. Большинство заболеваний можно эффективно лечить с помощью медикаментов и хирургии. Терапия обычно приводит к положительному течению заболевания без возникновения дальнейших симптомов. Однако, если есть уже серьезная болезнь селезенки, она может иногда возвращаться снова. В этом случае требуется регулярное лечение в больнице.
Если воспаление не лечить в течение длительного времени, это может привести к увеличению селезенки. В некоторых случаях воспаление может быть уменьшено путем удаления селезенки. Однако, если воспаление селезенки вызвано серьезной причиной – серповидноклеточная анемия – позднее лечение может привести к смерти пациента. Нередко у пациентов возникает кардиогенный шок.
Без селезенки, среди прочего, увеличивается риск отравления крови, образования тромбов и бактериальных и вирусных инфекций. Пациенты должны вести правильный образ жизни. Если боль и другие симптомы воспаления селезенки лечатся рано, прогноз благоприятный. Для предотвращения боли в селезенке рекомендуется здоровый образ жизни с особым акцентом на сбалансированную диету. Кроме того, достаточное количество упражнени1 может сохранить кровообращение и предотвратить блокаду кровеносных сосудов в селезенке. Симптомы и лечение определяются строго лечащим врачом.
Источник

