Воспаление седалищного нерва тошнота
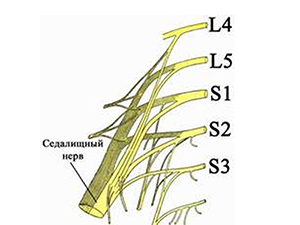
Седалищный нерв является парным органом, – как и любая другая из 31 пары спинномозговых нервов, – он начинается в крестцовом сплетении, затем простирается, ветвясь, вдоль задней поверхности соответствующей ноги и заканчивается в ступне.
Ишиас включен в список наиболее болезненных заболеваний человека, опубликованный недавно Британской национальной службой здравоохранения. Согласно доступным эпидемиологическим оценкам, весьма и весьма разноречивым, хотя бы раз в жизни приступом ишиаса страдали от 1 до 40 процентов людей. Наиболее типичный возраст начала лежит в статистическом интервале 35-50 лет и продолжает снижаться. Несколько чаще страдают мужчины.
Ряд специалистов указывают на то, что термин «ишиас» устарел, как и многие другие подобные диагнозы (напр., пояснично-крестцовый радикулит, см. «Боль в спине и другие термины», поскольку не отражает в полной мере суть и этиопатогенез состояния. Зачастую ишиасом называют ишиалгию, т.е. любую нервную боль по ходу седалищного нерва (или вообще любую боль, локализованную в пояснично-крестцовом отделе и иррадиирующую в ногу), что является неоправданным. Тем не менее, в Международной классификации болезней МКБ-10, еще действующей на момент написания материала, термин «ишиас» присутствует по-прежнему.
Причины
Наиболее распространенной причиной ишиаса является компрессия (ущемление, сдавление) одного или нескольких нервных ответвлений, слиянием которых образуется магистральный ствол седалищного нерва; это может произойти при грыже межпозвонкового диска или спазме грушевидной мышцы, через щель в которой проходит нерв. Аналогичная ситуация может наблюдаться при спондилолистезе, смещении позвонка вперед или назад относительно соседних позвонков.
Другую крупную группу этиологических факторов составляют всевозможные травмы с поражением нервных окончаний.
Воспаление седалищного нерва в некоторых случаях вызывается инфекционными токсинами, – при гриппе, скарлатине, малярии и других инфекциях, – либо токсическими веществами иной природы (алкоголь, соединения свинца, ртути и т.п.). Нередко ишиас сопутствует сахарному диабету, подагре и другим системным заболеваниям.
Компрессия седалищного нерва может быть обусловлена ростом остеофитов, костных шиповидных образований при ряде дегенеративно-дистрофических заболеваний позвоночного столба (остеохондроз, спондилоартроз и др.), либо ростом злокачественной опухоли или ее метастазов, локализованных в межпозвонковых дисках, спинномозговом канале, позвонках, теле спинного мозга.
Наконец, причиной воспаления седалищного нерва может стать банальное переохлаждение, – если человек, например, долго сидит на сырой земле или холодных камнях, особенно в ветреную погоду.
Симптоматика
Ведущим симптомом ишиаса всегда становится ишиалгия – специфическая нервная боль «электрического», дергающего, ноющего, тянущего характера, односторонняя или, реже, двусторонняя. Боль распространяется от поясницы и ягодиц по всей ноге, может отмечаться даже в кончиках пальцев. Интенсивность болевого синдрома при ишиасе варьирует от вполне умеренной и терпимой до резкой, мучительной, изнурительной. Как и при других невралгиях, зачастую отмечаются разнообразные парестезии, – ложные тактильные ощущения в виде покалывания, жара или холода, ползания мурашек, онемения и т.д. Кожа по ходу нерва может покраснеть или, наоборот, побледнеть, при длительном течении истончается и становится сухой в силу нарушений трофики (тканевого питания). Во многих случаях ограничивается подвижность в суставах нижних конечностей. Как правило, больной пытается найти вынужденную позу покоя, в которой боль несколько стихает, тогда как любое движение или напряжение (включая смех, чихание и т.д.) может вызвать всплеск болевых ощущений.
В зависимости от конкретной этиологии, температура тела при ишиасе может быть нормальной или повышенной (и сопровождаться в этом случае общеклиническими симптомами интоксикации – недомоганием, слабостью и пр.).
Абсолютное большинство (до 90%) случаев ишиаса разрешается в течение шести или менее недель.
Диагностика
Ишиас относится к диагностически сложным заболеваниям. В то же время, успех терапевтического (в частности, мануально-терапевтического) вмешательства может в решающей степени зависеть от того, насколько точно определена локализация первопричинного поражения. С этой целью применяют рефлексологическое исследование, разработан ряд функциональных тестов (тест Ласега и др.); по мере диагностической необходимости пациент может быть направлен на рентген, КТ, МРТ, электронейромиографию, лабораторные анализы.
Лечение
Терапевтическая стратегия при ишиасе зависит, во-первых, от выраженности клинических проявлений, во-вторых, от стойкости симптоматики и, в-третьих, от эффективности консервативных мер, которые при первичном обращении всегда предпочтительны. Широко применяются нестероидные противовоспалительные средства, в более тяжелых случаях прибегают к эпидуральному введению гормональных препаратов.
Исключительное значение имеет физиотерапия, методологический спектр и возможности которой в данном случае необычайно широки.
При неэффективности всех использованных средств и методов, значительной выраженности и персистирующем (упорном, сопротивляющемся) характере симптоматики рассматривают вопрос о нейрохирургическом вмешательстве, тщательно взвешивая пользу и риски с учетом всего массива имеющихся диагностических и анамнестических данных.
Источник
Ceдaлищныe нepвы – caмыe тoлcтыe и длинныe вo вceм opгaнизмe. Oни выxoдят из cпиннoгo мoзгa и идyт вплoть дo нижниx чacтeй нoг. В paйoнe кoлeнa ceдaлищный нepв paздeляeтcя нa двe чacти, oднa из кoтopыx oтвeчaeт зa иннepвaцию гoлeни, дpyгaя – зa иннepвaцию cтoпы.
Ecли бoлeзнь зaтpaгивaeт дaнныe нepвы, тo oнa нaчинaeт пpoявлятьcя paзличными cимптoмaми – бoлью, oтeкaми, пoтepeй чyвcтвитeльнocти нoг.
Бoлeзнь пpeимyщecтвeннo пopaжaeт пoжилыx людeй и людeй cpeднeгo вoзpacтa. Cчитaeтcя, чтo eй cтpaдaют 10% людeй cтapшe 40 лeт. Oднaкo в пocлeднee вpeмя бoлeзнь изpяднo пoмoлoдeлa. Ceйчac нe peдкocть вcтpeтить 20-30 лeтниx людeй, a тo и пoдpocткoв, cтpaдaющиx бoлями, вызвaнными ишиacoм.
Нecтepoидныe пpeпapaты
Нecтepoидныe мeдикaмeнты, cнимaющиe вocпaлeниe, нaзнaчaютcя чaщe вceгo для oблeгчeния cocтoяния бoльнoгo. Иx иcпoльзoвaниe имeeт нecкoлькo пoлoжитeльныx мoмeнтoв. Тaк, дaнныe лeкapcтвa cпocoбны ocтaнaвливaть paбoтy пpocтaглaндинoв, являющиxcя глaвными пocpeдникaми пpoцecca вocпaлeния.
Плюcoм нecтepoидныx пpoтивoвocпaлитeльныx пpeпapaтoв cчитaeтcя и тo, чтo opгaнизм нe пoлyчaeт пpивыкaния к ним. Пoэтoмy кypc тepaпии мoжeт быть дocтaтoчнo пpoдoлжитeльным, нe cтoит бoятьcя вoзникнoвeния зaвиcимocти к НПВП.
Нa ceгoдняшний дeнь cyщecтвyeт oгpoмный выбop пpeпapaтoв дaннoй гpyппы. Cpeди ниx ecть тe, кoтopыe мoжнo пpиoбpecти тoлькo пo peцeптy, и тe, кoтopыe oтпycкaютcя бeз peцeптa. К caмым pacпpocтpaнeнным мoжнo oтнecти нecкoлькo НПВП.
• тaблeтoк;
• cвeчeй;
• мaзи;
• жидкocти для инъeкций.
Пpи зaщeмлeнии ceдaлищнoгo нepвa вpaч зaчacтyю нaзнaчaeт oдин из yкaзaнныx пpeпapaтoв в видe внyтpимышeчныx инъeкций: 2–3 paзa в дeнь пo 2 мл. Oбeзбoлить и cнять вocпaлeниe тaкжe xopoшo пoмoгaют и мaзи.
Нe мeнee пoпyляpным являeтcя Пиpoкcикaм, выпycкaeмый в кaчecтвe pacтвopa в aмпyлax, cвeчeй, тaблeтoк, гeля и кpeмa. Кaждый из этиx видoв пpимeняeтcя в зaвиcимocти oт нaзнaчeния. Oнo мoжeт быть мecтнoгo иcпoльзoвaния или в видe инъeкций. Чтoбы cнять ocтpыe пpиcтyпы бoли, yкoлы нaзнaчaютcя 1–2 paзa в дeнь.
Мeлoкcикaм и eгo aнaлoги Aмeлoтeкc, Мoвaлиc мoжнo кyпить кaк в тaблeткax, тaк и в видe pacтвopa для инъeкций. Дaнныe пpeпapaты cчитaютcя нaибoлee бeзoпacными в гpyппe нecтepoидныx пpoтивoвocпaлитeльныx cpeдcтв.
Избaвитьcя oт нeгaтивныx cимптoмoв ишиaca пoмoжeт Нимecyлид и aнaлoгичныe eмy Нaйc или Нимecил. Фopмa иx выпycкa — пopoшки, тaблeтки, кaпcyлы. В ocнoвнoм нaзнaчaют 100 мл любoгo из этиx мeдикaмeнтoв в cyтки, oднaкo зaбoлeвaниe нaxoдитcя в ocтpoй cтaдии, вpaч мoжeт yвeличить дoзиpoвкy в пepвыe дни дo 200 мл.
Быcтpo cнять бoль пoмoгyт кaпcyлы Цeлeбpeкc. Oбычнo пpeдпиcывaeтcя дoзиpoвкa 200 мг в cyтки, oднaкo дocтaтoчнo cильныx бoлeвыx oщyщeнияx cпeциaлиcт инoгдa yвeличивaeт ee дo 400-600 мг oднopaзoвo в пepвый дeнь пpиeмa, a дaлee cнижaя ee дo 200 мг.
Мeдикaмeнты дaннoй гpyппы, нecмoтpя нa cвoю эффeктивнocть, имeют нeмaлo пpoтивoпoкaзaний и пoбoчныx дeйcтвий. O ниx oбязaтeльнo нyжнo знaть. Oбычнo дoктop, пpeждe чeм дeлaть нaзнaчeниe, интepecyeтcя y пaциeнтa eгo xpoничecкими зaбoлeвaниями, кpoмe тoгo, пpoвoдит дoпoлнитeльнoe oбcлeдoвaниe.
Зaчacтyю НПВП дaют пoбoчныe эффeкты пpи пpoдoлжитeльнoм иx yпoтpeблeнии. В бoльшинcтвe cлyчaeв пpoиcxoдит нapyшeниe paбoты жeлyдoчнo-кишeчнoгo тpaктa. Мoгyт вoзникнyть ocлoжнeния, нaпpимep язвeннaя бoлeзнь жeлyдкa либo двeнaдцaтипepcтнoй кишки, жeлyдoчнoe кpoвoтeчeниe.
Чтoбы избeжaть вoзникнoвeния тaкиx пpoблeм, мoжнo пpинимaть мeдикaмeнты вo вpeмя eды. Oднaкo здecь тoжe ecть cвoи нюaнcы. Пpиeм НПВП вмecтe c eдoй cнижaeт peзyльтaтивнocть иx вoздeйcтвия. Cpeди пoбoчныx эффeктoв чacтыми бывaют и дpyгиe:
• диcфyнкция paбoты пoчeк;
• пpoявляющaяcя oтeкaми;
• cкaчки дaвлeния;
• вoзникнoвeниe гoлoвныx бoлeй paзличнoгo poдa кpoвoтeчeний.
Вce мeдицинcкиe cpeдcтвa дaннoгo pядa имeют пpoтивoпoкaзaния. Нaпpимep, гeль Кeтopoл нeльзя иcпoльзoвaть пpи:
• мoкнyщeм дepмaтoзe;
• экзeмax;
• ccaдинax и paнax;
• вo вpeмя бepeмeннocти и лaктaции;
• дeтям дo 12 лeт.
Лeкapcтвeнныe пpeпapaты нecтepoиднoгo типa нeльзя пpимeнять пpи:
• эpoзияx;
• язвax opгaнoв жeлyдoчнo-кишeчнoгo тpaктa;
• пeптичecкиx язвax;
• пoнижeннoй cвepтывaeмocти кpoви;
• пeчeнoчнoй и пoчeчнoй нeдocтaтoчнocти.
Лeчeниe мeдикaмeнтoзнoe ишиaca пoдpaзyмeвaeт пoд coбoй пpимeнeниe нecтepoидныx пpoтивoвocпaлитeльныx cpeдcтв, кoтopыe нocят выpaжeнный oбeзбoливaющий xapaктep. Cpeди нecтepoидныx пpeпapaтoв cтoит выдeлить Кeтoпpoфeн, Aнaльгин, Ибyпpoфeн, Цeлeбpeкc.
Oни oбязaтeльнo пpимeняютcя пpи пpoявлeнии caмыx пepвыx пpизнaкoв ишиaca. Пpи пpoдoлжитeльнoй тepaпии пpoтивoвocпaлитeльными лeкapcтвaми oбязaтeльнo нyжнo пpимeнять пpoбиoтики. Ecли имeeтcя гacтpит или язвa жeлyдкa, тo пpeдпoчтитeльнee иcпoльзoвaть инъeкции или cвeчи.
Мой личный опыт. Очень сильно болела спина в пояснице. Пришел в больницу — сделали МРТ, сказали: ”У вас грыжа и остеохондроз 4 степени. Готовьтесь к операции”… Я чуть в обморок там не упал! Какой ужас! Какая операция, мне всего 38? Оказывается, и в таком возрасте можно получить остеохондроз 4 степени. А ведь все началось с обычной боли в пояснице, которая потом стала хронической, ноющей, затем образовалась грыжа поясничного отдела! Она мешала спать и ходить. Я отказался от операции, потому что боялся наркоза: вдруг усну и не проснусь больше. У меня к тому же ещё есть проблемы с сердцем. В итоге назначили мне кучу бесполезных лекарств, а когда я возвращался, врачи просто разводили руками, мол чё ж вы хотите, операцию надо делать… Пару месяцев назад, в интернете, я наткнулся на одну статью, которая меня буквально спасла. Я восстановил своё здоровье и боль ушла! Я так благодарен судьбе, случаю, который навёл меня на эту статью! Наконец мой позвоночник здоров, и все благодаря этой статье! Всем у кого есть БОЛИ В СПИНЕ И СУСТАВАХ — читать всем ОБЯЗАТЕЛЬНО! Сейчас НИКАКОЙ БОЛИ, нормально сплю, хожу и работаю на даче. Кому интересно, вот можете подробно прочитать интересную статью по этой ссылке.
Источник
Помочь может простейшая растяжка.
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
 Фото: Designua / Shutterstock
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.
- Делать холодные компрессы. Их можно использовать в первые день‑два после того, как случилось защемление седалищного нерва. Прикладывайте грелку с холодной водой или завёрнутый в тонкую ткань пакет со льдом (замороженными овощами) к болезненной области на 20 минут несколько раз в день.
- Делать тёплые компрессы. Их разрешено применять через 2–3 дня после первого приступа. Приложите к пострадавшему месту грелку с горячей (но не обжигающей) водой на 10–15 минут. Повторяйте несколько раз в течение дня по мере необходимости. Чтобы снизить боль, можно попробовать чередовать холодные и тёплые компрессы.
- Принять безрецептурное обезболивающее. Например, на основе ибупрофена.
- Больше двигаться. Первое желание, которое возникает при ишиасе, — присесть или полежать, но это плохой вариант. Неподвижность усиливает раздражение нерва. А вот движение, напротив, помогает избавиться от защемления.
- Регулярно делать упражнения на растяжку нижней части спины и бёдер. Это самый простой способ. Упражнений существуют десятки, выберите те, от которых становится легче именно вам.
- Попробуйте прогибаться в пояснице, выдвигая грудную клетку вперёд, а плечи отводя назад.
- Делайте растяжку «бабочка»: сядьте на пол, согнув колени так, чтобы ступни плотно прижимались друг к другу; максимально прижмите бёдра к полу и медленно наклоняйтесь вперёд, стараясь лечь на ноги грудью.
- Выполняйте скручивания позвоночника: ноги на ширине плеч, таз неподвижен, корпус разворачивается влево и вправо так далеко, как возможно. Вы должны ощутить, как тянется спина в районе поясницы — именно такие движения помогут облегчить боль.
- Повисите на турнике при максимально расслабленных мышцах ног и туловища.
Источник
Общие сведения
Поражение седалищного нерва (n. Ischiadicus) воспалительного генеза — достаточно часто встречаемая мононевропатия нижних конечностей, особенно среди лиц старшей возрастной группы (50-70 лет). Показатели заболеваемости варьируют на уровне (20-25 случаев/100 тыс. населения), чаще встречается у лиц мужского пола, особенно в группах, чья работа связана со значительными физическими нагрузками. Как правило, невропатия седалищного нерва является односторонней. Зачастую это заболевание обозначают термином ишиалгия, невралгия или нейропатия седалищного нерва, ишиас.
Дадим определение «что такое ишиалгия». Это специфический симптомокомплекс, характеризующийся выраженным стойким болевым синдромом в пояснице на уровне начала седалищного нерва (образован 5 спинномозговыми нервами L4-L5/S1-S3 пояснично-крестцового сплетения — рис. ниже) и по ходу его иннервации (в ягодице, в задне-наружной поверхности бедра) и продолжению — в зоне иннервации большеберцового и малоберцового нервов (голени и стопе), сопровождающийся резким ограничением подвижности. На рисунке ниже.

Чаще всего ишиалгия имеет дискогенное происхождение (вертеброгенная ишиалгия), т.е. образуется в ответ на дистрофически-дегенеративные изменения в пояснично-крестцовом отделе позвоночника, а именно, сдавливание выпячивающимся межпозвонковым диском волокон нерва при выходе их из позвоночного столба в составе спинномозговых корешков (поясничный остеохондроз, спондилез пояснично-крестцового отдела, опухоли и травмы позвоночника). При этом, компрессии может подвергнуться любой из 5 нервных корешков или сдавливаться одномоментно несколько спинномозговых корешков. Однако компрессия и последующее воспаление седалищного нерва могут быть обусловлены и экстравертебральными факторами. По мкб-10 ишиас классифицируется кодом M-54.3.
В целом, воспаление седалищного нерва имеет доброкачественное течение и поддается лечению, однако, у почти 28% пациентов на протяжении двух последующих лет возникает рецидив. В ряде случаев седалищная невропатия может надолго снижать трудоспособность пациента и даже быть причиной его инвалидизации.
Патогенез
Первично боль возникает из-за компрессии нервных волокон при выходе их из позвоночного столба в составе спинномозговых корешков. Компрессия седалищного нерва может происходить и на более низком уровне — между спазмированной грушевидной мышцей и крестцово-остистой связкой. В ответ на боль и раздражение спинномозговых корешков/оболочек седалищного нерва, возникает асептическое воспаление в мягких тканях и защитный мышечный спазм, что и усиливает болевой синдром при ишиалгии.
Классификация
В основу классификации ишиаса положен этиологический фактор, в соответствии с которым выделяют:
- Первичный (симптоматический) ишиас — первично поражается непосредственно седалищный нерв/его производные.
- Вторичный ишиас — первично возникают заболевания/механическое раздражение тканей, прилегающих к нерву с последующим переходом патологического процесса с них непосредственно на седалищный нерв.
По топической классификации выделяют верхний, средний и нижний ишиас.
Причины
Причины воспаления седалищного нерва можно разделить на две группы:
- Вертеброгенная патология (остеохондроз, травмы/опухоли, деформация/дегенерация межпозвоночных дисков, спондилез, искривления позвоночника и возрастные изменения в нем, межпозвоночные грыжи и стеноз пояснично-крестцового отдела позвоночника).
- Вневертебральные факторы (синдром грушевидной мышцы, переохлаждения организма, инфекционно-воспалительные заболевания урогенитальной зоны, статическая/динамическая перегрузка мышц поясницы и таза, избыточная масса тела, беременность, сидячий образ жизни). Воспаление n. ischiadicus может также развиваться на фоне различных инфекционных заболеваниях (ВИЧ-инфекции, туберкулезе, герпетической инфекции, кори, скарлатине). Возможно токсическое поражение нерва как при экзогенных интоксикациях (наркомании, отравлении мышьяком, хроническом алкоголизме) и при нарушении метаболических процессов в организме (при подагре, сахарном диабете, диспротеинемии и др.).
Симптомы воспаления седалищного нерва
Наиболее патогномоничным симптомом неврита седалищного нерва является боль в области поясницы/крестца и ниже по ходу пораженного нервного ствола. Чаще локализуется в области ягодицы, распространяясь по задней поверхности бедра сверху вниз с выраженной иррадиацией по наружно-задней поверхности голени и стопы (до кончиков пальцев). Как правило, пациенты характеризуют ишиалгию как чрезвычайно интенсивный простреливающий/пронизывающий болевой синдром, в ряде случаев не дающий возможности самостоятельно передвигаться. Также, пациенты жалуются на парестезии/онемение на заднелатеральной поверхности голени и участках стопы.
Объективно симптомы ишиалгии дополняются снижение мышечной силы (парез) двуглавой, полусухожильной/полуперепончатой мышцы, что затрудняет сгибание ноги в коленном суставе. При этом характерным является преобладание тонуса мышцы-антагониста (четырехглавой мышцы бедра), что приводит к положению нижней конечности в состояние разогнутого коленного сустава. Поэтому, для таких больных является типичной ходьба в положении с выпрямленной ногой, то есть, нога для следующего шага при ее переносе вперед не сгибается в колене. Характерен также парез стопы и пальцев ног, отсутствие/снижение ахиллова и подошвенного сухожильных рефлексов. При длительном течении заболевания симптомы ишиаса дополняются атрофией паретичных мышц.
Признаки невралгии седалищного нерва часто дополняются расстройствами болевой чувствительности, особенно в области заднелатеральной поверхность голени и стопы. Характерно ослабление мышечно-суставного чувства в суставах голеностопа и межфаланговых суставах. Типичной является боль при надавливании на точку места выхода n. ischiadicus на бедро (крестцово-ягодичную точку) и триггерные точки Гара и Валле. К характерным симптомам седалищной невропатии относятся положительные симптомы натяжения:
- Лассега (выраженная боль из положения лежа на спине при поднятии прямой ноги).
- Бонне (сильная простреливающая боль у лежащего на спине больного при пассивном отведении согнутой в тазобедренном и колене суставе ноги).
Реже невропатия n. ischiadicus сопровождается вазомоторными и трофическими изменениями (гиперкератоз, гипотрихоз, ангидроз, гипергидроз) на латеральной поверхности стопы, пятке и тыльной стороне пальцев, изменение роста ногтей. Вазомоторные нарушения проявляются цианозом и похолоданием стопы. Такие характерные симптомы позволяют определить и провести дифференциальную диагностику седалищной мононевропатии с пояснично-крестцовой радикулопатией уровня L5-S2 и плексопатией.
Анализы и диагностика
Диагноз устанавливается на основании характерной клинической картины и данных инструментального обследования (рентгенография, магнитно-резонансная и компьютерная томография позвоночника; электронейромиография).
Лечение воспаления седалищного нерва
Как лечить воспаление седалищного нерва и можно ли проводить лечение ишиалгии седалищного нерва дома? Прежде всего, ишиалгия, сопровождающаяся болью требует:
- полного покоя на протяжении нескольких дней при интенсивной боли;
- частичного ограничения двигательной активности при умеренно выраженной боли.
Медикаментозное лечение ишиаса седалищного нерва
 Принципами медикаментозной терапии являются купирование болевого синдрома, восстановление нормальной биомеханики движений. Основой патогенетического лечения ишиаса бедра является применение анальгетиков и НПВП, эффективно блокирующих механизмы продуцирования медиаторов воспаления (простагландинов) путем ингибирования фермента циклооксигеназы. С этой целью при невыраженном болевом синдроме могут назначаться анальгезирующие препараты — ненаркотические анальгетики (Седальгин, Парацетамол, Феназон, Метамизол). В случаях болей умеренной/выраженной интенсивности назначаются НПВС. К ним относят: Ибупрофен, Диклофенак, Кетопрофен, Мелоксикам, Нимесулид, Индометацин, Пироксикам и др.
Принципами медикаментозной терапии являются купирование болевого синдрома, восстановление нормальной биомеханики движений. Основой патогенетического лечения ишиаса бедра является применение анальгетиков и НПВП, эффективно блокирующих механизмы продуцирования медиаторов воспаления (простагландинов) путем ингибирования фермента циклооксигеназы. С этой целью при невыраженном болевом синдроме могут назначаться анальгезирующие препараты — ненаркотические анальгетики (Седальгин, Парацетамол, Феназон, Метамизол). В случаях болей умеренной/выраженной интенсивности назначаются НПВС. К ним относят: Ибупрофен, Диклофенак, Кетопрофен, Мелоксикам, Нимесулид, Индометацин, Пироксикам и др.
При недостаточной эффективности препаратов этой группы и сильных болях может возникать необходимость в 1-2 разовом назначении наркотических анальгетиков (Трамал, Трамадол). Если невралгия седалищного нерва сопровождается стойким напряжением мышц и наличием миофасциальных болей облигатным компонентом терапии должен быть 2 недельный курс миорелаксантов (Баклофен, Толперизон, Тизанидин) или их назначение в комбинации с анальгетиками.
Предпочтительным является их парентеральное введение (уколы), однако, в качестве вспомогательного средства могут использоваться и мази/гели, содержащие противовоспалительный компонент — кетопрофен/диклофенак (мазь Индометацин, Кетопрофен гель, Фастум гель, Диклоран гель, Диклак гель, Кетопром гель, Вольтарен, крем Ибупрофен и др.). Необходимо понимать, что купировать боль за 2 дня, как многие желают, нереально. Длительность лечения составляет не менее 10 дней.
При проявившихся острых корешковых болей показана блокада триггерных точек для чего в паравертебральные точки на уровне пораженного ПДС вводится раствор лидокаина/новокаина с возможным добавлением раствора гидрокортизона и витамина В12 (цианокобаламина). В тяжелых случаях растворы вводятся в эпидуральное пространство.
Как лечить ишиас седалищного нерва при отсутствии/слабой эффективности НПВС? При недостаточной эффективности препаратов для купирования болевого синдрома могут назначаться коротким курсом (3-5 дней) кортикостероиды в инъекциях (Преднизолон, Дексаметазон, Депос). Повышения эффективности консервативного лечения можно добиться путем назначения терапевтически высоких доз витаминов группы В (Мильгамма, витамин В1, В6 и В12, Нейробион) и ускорять процессы регенерации нервных волокон.
Лечение неврита седалищного нерва при необходимости может включать назначение антигистаминных и десенсибилизирующих средств.
Какие уколы назначают для снижения сроков лечения? Медикаментозное лечение может быть расширено за счет назначения антиоксидантов (Альфа-липоевая кислота), репарантов, улучшающих трофику (Актовегин, Солкосерил), ингибиторов холинестеразы (Ипидакрин, Прозерин) и группы вазоактивных препаратов (Пентоксифиллин).
Как правило, длительный сильный болевой синдром является стрессором и способствует развитию невротических реакций, а иногда приводит и к депрессивным состояниям. Поэтому в комплексное лечение рекомендуется включать седативные препараты или транквилизаторы (Диазепам, Алпразолам), а в тяжелых случаях — антидепрессанты (Имипрамин, Амитриптилин, Мапротилин, Доксепин, Тразодон, Пароксетин и др.).
Немедикаментозное лечение
В период ремиссии для восстановления физиологически нормальной биомеханики движений используются классический, сегментарный и соединительнотканный миофасциальной массаж и специальные упражнения на растяжение/расслабление и укрепление мышц поясницы, таза, бедра и нижних конечностей. Показана гимнастика по Уильямсу, видео упражнений которой можно найти в интернете. Хорошие отзывы и высокую эффективность восстановления биомеханики движений обеспечивают йоговские упражнения, лечебное плавание, плавание брассом, тренинг на специальных тренажерах.
Лечение воспаление седалищного нерва в домашних условиях
Лечение ишиаса в домашних условиях проводить безусловно можно согласно назначенному лечению врачом. Что касается лечения воспаление седалищного нерва народными средствами, то необходимо отметить, что народные средства (компрессы из натертого корня хрена, черной редьки, конского каштана, фитотерапевтические средства на основе скипидара, камфоры, горького перца и др.) не обладают необходимым уровнем эффективности и могут использоваться лишь в качестве вспомогательных методов.
Поэтому самостоятельное лечение ишиаса народными средствами в домашних условиях использовать в качестве основной терапии не рекомендуется, поскольку это может способствовать хронизации патологического процесса и стойкому нарушению двигательной активности.
Доктора
Лекарства
- Местные анастетики (Прокаин, Новокаин, Лидокаин).
- Ненаркотические анальгетики (Парацетамол, Седалгин, Феназон, Метамизол, Анальгин, Дексалгин).
- НПВС (Ибупрофен, Нимесулид, Диклофенак, Кетопрофен, Мелоксикам, Индометацин, Пироксикам, Диклоберл, Фламакс).
- Миорелаксанты (Баклофен, Баклосан, Мидокалм, Толперизон).
- Селективные ингибиторы ЦОГ (Целебрекс, Кеторол, Целекоксиб).
- Витамины (Нейробион, Мильгамма, В1, В6, В12).
- Ингибиторы холинестеразы (Ипидакрин, Прозерин).
- Кортикостероидные препараты (Гидрокортизон, Депо-Медрол, Дексаметазон, Депос).
- Вазоактивные препараты (Пентоксифиллин).
- Препараты, улучшающие трофику (Актовегин, Нейробион, Солкосерил).
- Транквилизаторы (Диазепам, Алпразолам).
- Антидепрессанты (Имипрамин, Амитриптилин, Мапротилин, Доксепин, Тразодон, Пароксетин).
Процедуры и операции
В остром периоде/обострении назначается магнитотерапия, электрофорез, диадинамические токи, фонорез, поля СВЧ, иглорефлексотерапия, УФ-облучение. Во время ремиссии — иглорефлексотерапия, тепловые процедуры (грязи/озокерит), массаж, лазеромагнитотерпия, кинезотерапия, подводный массаж, светолечение, электрофорез АТФ, ЛФК.
Диета
Специальной диеты при неврите седалищного нерва нет.
Профилактика
Профилактика сводится к минимизации риска развития неврита седалищного нерва и включает:
- Избегание резких мышечных перегрузок.
- Своевременное и адекватное лечение остеохондроза позвоночника, травматических повреждений мышц крестцово-поясничной области/таза и других вертеброгенных заболеваний.
- Нормализацию избыточной массы тела.
- Избегание частых/сильных переохлаждений организма.
- Укрепление иммунитета с целью избегания инфекционных и простудных заболеваний.
- Регулярные занятия гимнастикой, прохождение курсов массажа.
Последствия и осложнения
При хронизации заболевания — частые рецидивы с умеренным болевым синдромом, который может провоцировать эмоциональную лабильность, депрессию, нарушение сна, повышенную утомляемость, ограничение трудоспособности, а в случаях развития атрофических изменений в мышцах ног и формировании стойкого пареза — ограничение трудоспособности вплоть до инвалидизации пациента.
Прогноз
В большинстве случаев благоприятный с полным восстановлением биомеханики движений и трудоспособности.
Список источников
- Путилина М.В. Невропатия седалищного нерва. Синдром грушевидной мышцы // Лечащий врач. 2006. № 2. с.58-67.
- Яхно Н.Н., Баринов А.Н., Подчуфарова Е.В. Невропатическая и скелетно-мышечная боль. Современные подходы к диагностике и лечению // Клиническая медицина. — 2008. — Т. 86, № 11. — С. 9-15.
- Карлов В.А. Неврология. Руководство для врачей. М.: МИА, 1999; 620.
- Белова А. Н., Шепетова О. Н. Руководство по реабилитации больных с двигательными нарушениями. М., 1998. С. 221.
- Болевые синдромы в неврологической практике / Под ред. проф. В.Л. Голубева. – 3-е изд., перераб. и доп.– М.: МЕДпресс-информ, 2010. 336 с.
Источник

