Воспаление рыхлой соединительной ткани

Воспаление в соединительной ткани. Процессы воспаления в соединительной ткани.
Рыхлая соединительная ткань — это система многих клеточных дифферонов, или гистогенетических рядов — дивергентных линий клеточной дифференцировки. Несмотря на большое разнообразие клеточных форм, все они составляют единую систему, выполняющую защитную и трофическую функции. Между кровью и соединительной тканью существуют тесные взаимосвязи и постоянный обмен клеточными элементами.
Структурно-функциональной единицей соединительной ткани считается гистион. Он включает участок микроциркуляторного русла с окружающими его клетками и межклеточными структурами. Рыхлая соединительная ткань находится в динамических взаимодействиях с другими тканями, в частности, с эпителиальными, ретикулярной, эндотелиальной, жировой, пигментной, плотными волокнистыми соединительными тканями.
Воспаление и регенерация. При действии повреждающих агентов (механических, химических, бактериальных и других) в рыхлой соединительной ткани развивается сложная сосудисто-тканевая защитно-приспособительная реакция — воспаление. При воспалении наблюдаются как общие, так и местные изменения. Местные проявления реакции организма в очаге воспаления включают несколько взаимосвязанных фаз: 1) альтерация (повреждение) тканей; 2) высвобождение физиологически активных веществ — так называемых медиаторов воспаления; 3) сосудистая реакция с экссудацией, включающая изменение кровотока в микроциркуляторном русле, повышение проницаемости сосудов; 4) резорбция продуктов распада тканей; 5) пролиферация клеток с образованием «грануляционной ткани» и последующей регенерацией тканей. Завершается воспаление образованием зрелой волокнистой соединительной ткани.
При описании воспаления обычно выделяют три фазы: лейкоцитарную, с преобладанием в очаге воспаления нейтрофильных гранулоцитов; макрофагическую, когда продукты распада активно резорбируются макрофагами; фибробластическую, на протяжении которой на месте повреждения разрастается соединительная ткань.
Лейкоцитарная фаза воспаления характеризуется передвижением нейтрофильных гранулоцитов в очаг распада ткани на месте ее повреждения. Пусковым механизмом воспаления является выброс медиаторов и цитокинов (гистамина, серотонина, лизосомных гидролаз и других биологически активных веществ). Источником выделения медиаторов являются тканевые базофилы (тучные клетки), лейкоциты, кровяные пластинки, макрофаги и лимфоциты. При этом развивается комплекс сосудистых изменений, включающий повышение проницаемости микроциркуляторного русла, экссудацию жидких составных частей плазмы, эмиграцию клеток крови. Уже через 6 ч от начала воспаления образуется лейкоцитарный инфильтрат. Нейтрофильные гранулоциты проявляют высокую фагоцитарную активность, поглощая главным образом микроорганизмы (отсюда их название — микрофаги). Часть нейтрофилов при этом распадается, выделяя большое количество лизосомных гидролаз. Это способствует очищению очага воспаления от поврежденных тканей.
Макрофагическая фаза воспаления протекает при явлениях активизации макрофагов как гематогенных (возникающих из моноцитов крови), так и гистиогенных (оседлых макрофагов — гистиоцитов). Макрофаги энергично фагоцитируют продукты тканевого распада. Вместе с тем они вырабатывают вещества — стимуляторы восстановительных процессов в очаге воспаления.
Фибробластическая фаза является завершающей фазой воспаления. Она характеризуется пролиферацией (размножением) клеток фибробластического ряда и их передвижением к воспалительному очагу. Поскольку к этому времени заканчивается в основном очищение места повреждения от продуктов тканевого распада, фибробласты заполняют бывший дефект ткани. Они интенсивно вырабатывают межклеточное вещество. При этом образуются вначале тонкие аргирофильные, а позднее и коллагеновые волокна. Вместе с клетками эти волокна отграничивают воспалительный очаг от неповрежденной ткани. Развитие фибробластов постепенно приводит к замещению воспалительного очага соединительной тканью. При значительном дефекте ткани на месте очага воспаления формируется рубец. При наличии инородного тела вокруг него образуется соединительнотканная капсула, отчетливо выраженная на 5-7-е сутки от начала воспаления. Относительно источников развития фибробластов в очаге повреждения существуют разные гипотезы. Так различают две субпопуляции фибробластов, имеющие разные источники и отличающиеся неодинаковой продолжительностью жизни (коротко- и долгоживущие фибробласты).
Фибробласты, которые развиваются из стволовых кроветворных клеток — это короткоживущая популяция фибробластов защитно-трофического типа, участвующая в процессах воспаления, заживления ран и т. д. Другие фибробласты происходят от стволовых стромальных клеток (механоцитов) костного мозга. Это популяция долгоживущих фибробластов опорного типа с преимущественно механическими функциями. Кроме того, существуют специализированные формы фибробластов — фиброкласты и миофибробласты, развивающиеся из адвентициальных клеток. Фиб-рокласты обеспечивают перестройку соединительной ткани путем разрушения межклеточного вещества. В цитоплазме клеток обнаруживается хорошо развитый аппарат лизиса коллагеновых фибрилл. Клетки выявляются преимущественно в области формирования рубцовой ткани после повреждения органов. Миофибробласты отличаются от фибробластов большим содержанием сократительных филаментов (актина гладкомышечного типа). Они также участвуют в регенерации путем контракции краев раны.
— Также рекомендуем «Ткани с опорно-механической функцией. Плотные волокнистые соединительные ткани.»
Оглавление темы «Костные ткани. Мышечные ткани.»:
1. Воспаление в соединительной ткани. Процессы воспаления в соединительной ткани.
2. Ткани с опорно-механической функцией. Плотные волокнистые соединительные ткани.
3. Костные ткани. Остеогистогенез.
4. Развитие костной ткани на месте хряща. Остеокласты. Пластинчатая костная ткань.
5. Ткани с двигательной функцией. Скелетная мышечная ткань. Гистогенез скелетной мышечной ткани.
6. Строение скелетной мышечной ткани. Регенерация скелетной мышечной ткани.
7. Сердечная мышечная ткань. Строение сердечной мышечной ткани.
8. Гладкая мышечная ткань. Строение гладкой мышечной ткани.
9. Мионевральная ткань. Миоидные клетки.
10. Ткани нервной системы. Гистогенез нервной системы.
Источник
Защитная функция соединительной ткани проявляется в реакции воспаления, репаративной регенерации, иммунных реакциях. В их реализации участвуют как клетки, межклеточное вещество соединительной ткани, так и клетки крови.
Воспаление — стереотипная защитно-приспособительная реакции на местное повреждение (инфекция, травма, гипоксия и т.д.). Морфологически в развитии воспалительной реакции выделяют несколько частично перекрывающихся фаз (рис. 14.4).
Фаза альтерации характеризуется появлением очага поражения в ткани в результате воздействия неблагоприятного фактора. Компоненты поврежденных тканей выделяют медиаторы воспаления. В частности, тучные клетки выделяют гистамин, гепарин, се-

Рис. 14.4. Схема последовательных фаз асептического воспаления [ 571: а — стадия альтерации; 6 — стадия экссудации и лейкоцитарная; в — стадия экссудации и макрофагическая; г — стадия пролиферации (фибробластиче- ская); 1 — капилляр; 2 — базальная мембрана; 3 — разрушенная тучная клетка; 4 — кариорексис; 5 — инородное тело; 6 — набухшие эндотелиоциты; 7 — диапедез нейтрофильпых гранулоцитов; 8 — эритроцит; 9 — гибнущий ней- трофильпый гранулоцит; 10 — фибробласт; 11 — лимфоцит; 12 — моноцит;
13 — макрофаг; 14 — гибнущие лимфоциты; 15 — диапедез лимфоцитов
ротонин, которые увеличивают проницаемость капилляров. Вазоактивные вещества выделяются также макрофагами, базофилами крови, тромбоцитами.
Фаза экссудации проявляется:
- 1) изменением микроциркуляториого русла в результате активации клеток и выделения активных веществ в первой фазе. Проявляется покраснением и повышением температуры участка воспаления;
- 2) появлением бесклеточного экссудата в результате выхода жидкой части крови в ткань. Возникает отек ткани, который клинически проявляется припухлостью. В этой фазе отмечается замедление кровотока, гидратация межклеточного вещества соединительной ткани, что обеспечивает выход лейкоцитов из кровотока.
Лейкоцитарная фаза характеризуется появлением клеток в экссудате, в первую очередь нейтрофильных лейкоцитов. Они формируют лейкоцитарный вал, который отделяет очаг поражения от здоровой ткани. В очаге воспаления нейтрофильные лейкоциты фагоцитируют микроорганизмы, при этом сами могут погибнуть, образуя гной. Эти клетки выделяют вещества, которые привлекают в очаг воспаления моноциты крови.
Макрофагическая фаза реализуется макрофагами. Под влиянием цитокинов экзогенных пирогенов (эндотоксины, белок микроорганизмов) макрофаги активируются и фагоцитируют погибшие нейтрофилы, клеточный дендрит, микроорганизмы, формируя второй антимикробный барьер. Сами макрофаги вырабатывают интеролейкин-1 (повышает температуру тела), ряд ферментов, которые разрушают компонентны межклеточного вещества. Макрофаги также выступают в роли антигенпредставляющих клеток и инициируют иммунные реакции.
Фибробластическая фаза связана с привлечением в очаг воспаления фибробластов. Клетки, инфильтрирущие очаг воспаления (макрофаги, лимфоциты и др.), выделяют фибронектин, фактор роста фибробластов, макрофагические факторы стимуляции роста кровеносных сосудов и др., стимулируют синтетическую активность фибробластов, способствуют росту сосудов. В результате восстанавливается поврежденная рыхлая волокнистая соединительная ткань. Вначале она характеризуется высоким содержанием клеточных элементов и кровеносных сосудов — это грануляционная ткань. Впоследствии эта ткань преобразуется в плотную соединительную ткань — рубец.
Источник
2.
Рыхлая
волокнистая соединительная ткань
Наиболее распространенными в организме
являются собственно соединительная волокнистая ткань и особенно рыхлая
волокнистая неоформленная ткань, которая входит в состав практически всех
органов, образуя строму, слои и прослойки, сопровождая кровеносные сосуды.
Она располагается преимущественно по ходу
кровеносных и лимфатических сосудов, нервов, покрывает мышцы, образует строму
(каркас) большинства внутренних органов, собственную пластинку слизистой
оболочки, подсерозную основу, адвентициальную оболочку.
Морфо-функциональная
характеристика рыхлой волокнистой
неоформленной соединительной ткани. Состоит из клеток и межклеточного
вещества, которое продуцируют в основном фибробласты. Межклеточный матрикс включает аморфное и волокнистое вещество.По мере
старения фибробласты превращаются в многоотростчатые фиброциты, которые
образуют трехмерную сеть, в пространствах которой располагаются различные
клетки (рис. 26).
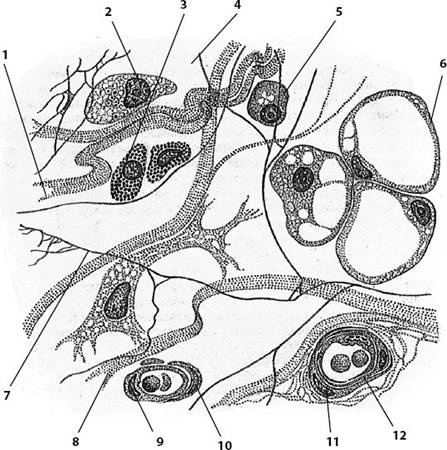
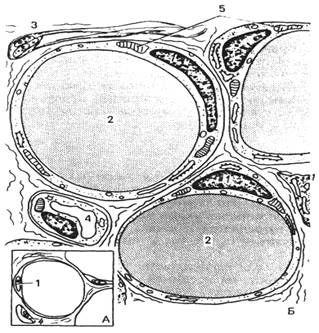
Рис. 26.
Рыхлая волокнистая соединительная ткань: 1 — коллагеновое волокно; 2 — макрофагоцит; 3 — тканевый базофил; 4 — аморфное
межклеточное (основное) вещество; 5 — плазмоцит
(плазматическая клетка); 6 — адипоцит (жировая
клетка); 7 — эластическое волокно; 8 — фибробласт; 9 — эндотелиоцит;
10 — перицит; 11 — миоцит; 12 — кровеносный сосуд.
Рыхлая волокнистая
соединительную ткань отличается от других разновидностей соединительных тканей:
1) многообразие клеточных форм (девять
клеточных типов);
2) преобладание в
межклеточном веществе аморфного вещества над волокнами.
Функции рыхлой волокнистой соединительной
ткани:
1) трофическая;
2) опорная (образует строму
паренхиматозных органов);
3) защитная (неспецифическая
и специфическая защита, участие в иммунных реакциях);
4) депо воды, липидов,
витаминов, гормонов;
5) репаративная (пластическая).
Типы клеток (клеточные популяции) рыхлой волокнистой
соединительной ткани:
1) фибробласты;
2) макрофаги (гистиоциты);
3) тканевые базофилы (тучные
клетки);
4) плазмоциты;
5) жировые клетки (адипоциты или липоциты);
6) пигментные клетки;
7) адвентициальные плетки;
8) перициты;
9) клетки крови — лейкоциты
(лимфоциты, нейтрофилы).
Фибробласты — преобладающая популяция клеток этой
ткани, главные тканеобразующие клетки, так как
отвечают за синтез и выделении в
межклеточную среду белков коллагена и эластина, а также гликозаминогликанов.
Они неоднородны по степени зрелости и функциям, потому делятся на:
1) малодифференцированные
клетки;
2) дифференцированные (или зрелые
клетки, или собственно фибробласты);
3) старые фибробласты
(дефинитивные);
4) миофибробласты;
5) фиброкласты.
Преобладающей формой являются зрелые
фибробласты, у них развиты зернистая ЭПС и комплекс Гольджи, остальные органеллы развиты слабо (рис. 27). В фиброцитах
зернистая ЭПС и пластинчатый комплекс редуцированы. В
цитоплазме фибробластов содержатся микрофиламенты,
содержащие сократительные белки актин и миозин, но особенно развиты эти
органеллы в миофибробластах, благодаря которым они
осуществляют стягивание молодой соединительной ткани при образовании рубца. У фиброкластов в цитоплазме
большого количество лизосом, они выделяют в межклеточную среду ферменты для
расщепления коллагеновых или эластических волокон на фрагменты, а затем фагоцитируют расщепленные фрагменты. То есть, фиброкласты отвечают за лизис лизиса межклеточного
вещества, в том числе волокон (например, при инволюции матки после родов).
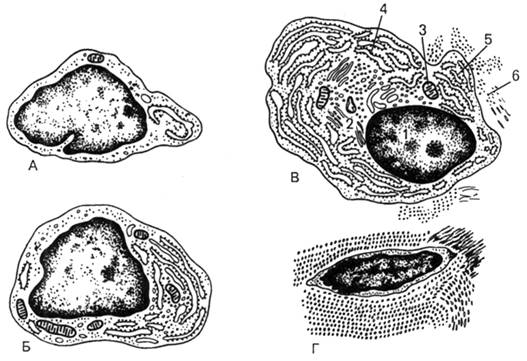
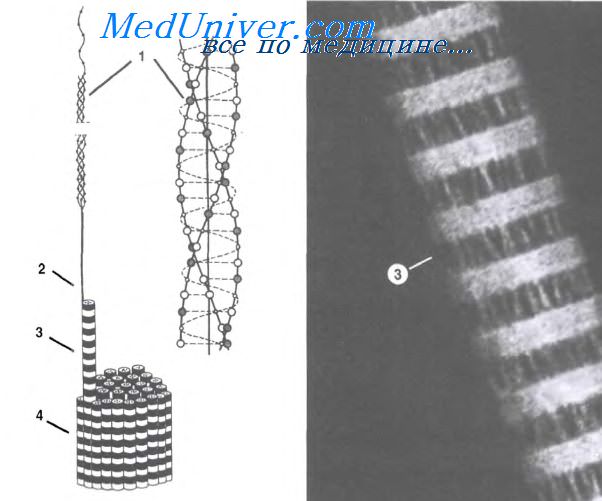
Рис. 27. Ультрамикроскопическое строение фибробласта на разных
стадиях дифференцировки (схема по Н.А.Юриной и А.И.Радостиной, с изменениями).
А — малодифферецированный; Б —
молодой; В — зрелый; Г — фиброцит; 1 — ядро; 2 -аппарат Гольджи;
3 — митохондрии; 4 — рибосомы и полирибосомы; 5 —
гранулярная эн-доплазматическая сеть; 6 —
коллагеновые фибриллы.
Таким образом, различные формы фиброкластов образуют межклеточное вещество соединительной
ткани (фибробласты), поддерживают его в определенном структурном и функциональном
состоянии (фиброциты), разрушают его при определенных условиях (фиброкласты). Благодаря этим свойствам фибробластов
осуществляется репаративная функция соединительной
ткани.
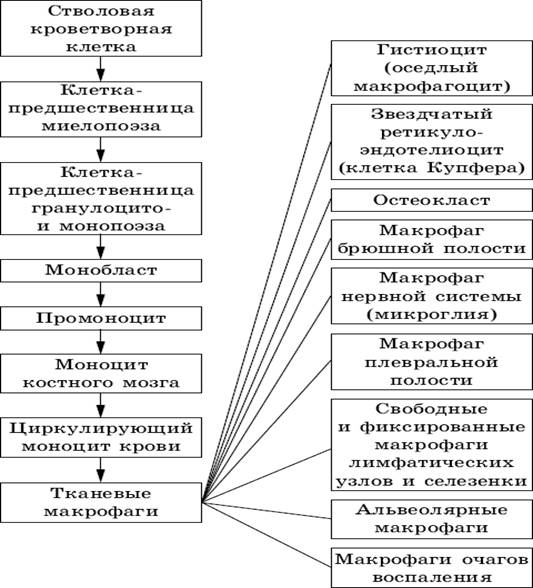
Рис. 28. Происхождение и структура системы мононуклеарных фагоцитов (СМФ).
Макрофаги (макрофагоциты). В 1882 г. И.И.
Мечников впервые описал фагоцитоз, был удостоен Нобелевской
премии. После двух-трех суток циркуляции моноцит покидает кровеносное русло. За
сутки у человека обменивается 0,5–1,0×109 моноцитов,
причем количество их в циркулирующей крови примерно в 20 раз меньше, чем в
тканях.
В
70-х годах XX века сформировалось представление о системе мононуклеарных
фагоцитов (СМФ), включающей группу клеток, объединенных общностью происхождения
из моноцитов крови (которые, в свою очередь, имеют общего предшественника
стволовую кроветворную клетку), строения и функции – активный фагоцитоз и пиноцитоз (рис. 28,
29).
А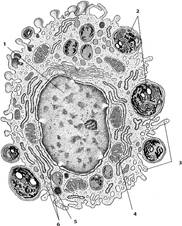 Б
Б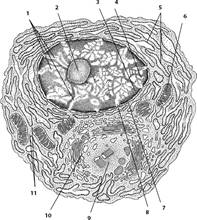
В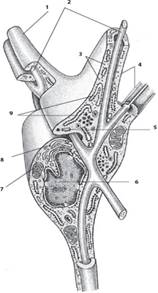 Г
Г 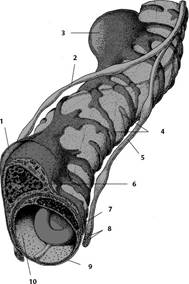
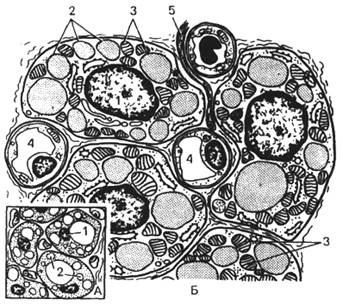
Рис. 29. Клетки рыхлой соединительной ткани.
А — макрофаг (по Крстичу, с
изм.): 1 – ядро; 2 – фаголизосомы (вторичные
лизосомы); 3 – псевдоподии; 4 – митохондрия; 5 – остаточное тельце; 6 –
цистерны гранулярной эндоплазматической сети.
Б
-. плазматическая клетка
(по Крстичу, с изм.): 1 – радиально ориентированные
скопления хроматина («спицы»); 2 – ядрышко; 3 – гетерохроматин;
4 – ядро; 5 – гранулярная эндоплазматическая сеть; 6 – митохондрия; 7 – ядерная
мембрана; 8 – пора в ядерной оболочке; 9 – клеточный центр; 10 – комплекс Гольджи; 11 – свободные рибосомы.
В
— ретикулярная клетка (по Крстичу, с
изм.): 1 – отростки; 2 – ретикулярные волокна; 3 – лизосомы; 4 – отростки; 5 – ундулирующая мембрана; 6 – ядро; 7 – митохондрия; 8 –
комплекс Гольджи; 9 – гранулярная эндоплазматическая
сеть. Г — перицит (по Крстичу, с изм.): 1 – базальная мембрана; 2 – нервное
волокно; 3 – тело перицита; 4 – отростки; 5 – нервное волокно; 6 – тело
перицита; 7 – эндотелиоцит; 8 – синаптические
пузырьки; 9 – базальная мембрана; 10 – капилляр.
Особенностью
макрофагов является большое количество различных функциональных форм лизосом.
Макрофаги секретируют большое количество различных биологически активных
веществ. Зрелые макрофаги не способны делиться.
В
то же время СМФ является саморегулируемой системой. В ответ на раздражение периферического
звена (тканевые макрофаги), усиливается деление (пролиферация)
клеток-предшественниц моноцитов в костном мозге, увеличивается количество
моноцитов костного мозга и крови, они мигрируют в ткани и превращение в
макрофаги.
Основные функции макрофагов – это участие в
естественном, специфическом, противоопухолевом иммунитете и секреция различных
биологически активных веществ. Они осуществляют защитную функцию, прежде всего посредством фагоцитоза
крупных частиц. По современным данным макрофаги являются полифункциональными
клетками. Образуются макрофаги из моноцитов после их выхода из кровеносного
русла. Макрофаги характеризуются структурной и функциональной гетерогенностью в
зависимости от степени зрелости, области локализации, а также от их активации антигенами
или лимфоцитами.
Защитная функция макрофагов проявляется в
разных формах:
1) неспецифическая защита
(посредством фагоцитоза экзогенных и эндогенных частиц и их внутриклеточного
переваривания);
2) выделение во внеклеточную
среду лизосомальных ферментов и других веществ;
3) специфическая
(иммунологическая защита).
Макрофаги подразделяются на фиксированные
и свободные. Макрофаги соединительной ткани являются подвижными или блуждающими
и называются гистиоцитами (тканевые макрофаги).
Различают макрофаги серозных полостей
(перитонеальные и плевральные), альвеолярные,
макрофаги печени (купферовские
клетки), макрофаги центральной нервной системы — глиальные макрофаги, остеокласты.
Все виды макрофагов объединяются в мононуклеарную фагоцитарную или макрофагическую
систему организма.
По функциональному состоянию макрофаги
подразделяются на резидуальные (неактивные) и
активированные. В зависимости от этого отличается и их внутриклеточное
строение.
Наиболее характерной структурной
особенностью макрофагов является содержание множества лизосом и фагосом.
Особенностью гистоцитов является наличие на их
поверхности многочисленных складок, инвагинаций и псевдоподий,
отражающих передвижение клеток или захват ими разнообразных частиц. В
плазмолемме макрофагов содержатся разнообразные рецепторы, с помощью которых
они распознают различные, в том числе и антигенные частицы, а также
разнообразные биологически активные вещества.
Фагоцитируя антигенные вещества, макрофаги выделяют,
концентрируют, а затем выносят на плазмолемму их активные химические
группировки –
антигенные детерминанты, а затем передают их на лимфоциты. Данная функция
называется антигенпредставляющей. С помощью данной
функции макрофаги запускают антигенные реакции, так как установлено, что
большинство антигенных веществ не способно запускать иммунные реакции
самостоятельно, т. е. действовать непосредственно на рецепторы лимфоцитов.
Кроме того, активированные макрофаги выделяют некоторые биологически активные
вещества – монокины,
которые регулирующее влияние на различные стороны иммунных реакций.
Макрофаги принимают участие в
заключительных стадиях иммунных реакций как гуморального, так и клеточного
иммунитета. В гуморальном иммунитете они фагоцитируют
иммунные комплексы «антиген – антитело», а в клеточном иммунитете под влиянием лимфокинов макрофаги приобретают киллерные
свойства и могут разрушать чужеродные, в том числе и опухолевые, клетки.
Таким образом, макрофаги не являются
иммунными клетками, но принимают участие в иммунных реакциях. Они также синтезируют
и выделяют в межклеточную среду около сто различных биологически активных
веществ. Поэтому макрофаги можно отнести к секреторным клеткам.
Тканевые базофилы (тучные клетки) являются истинными клетками рыхлой
волокнистой соединительной ткани. Функция: регуляция местного тканевого
гомеостаза. Это достигается посредством синтеза тканевыми базофилами и
последующим выделением в межклеточную среду гликозаминогликанов
(гепарина и хондроитинсерных кислот), гистамина, серотонина и других
биологически активных веществ, которые оказывают влияние на клетки и
межклеточное вещество соединительной ткани.
Наибольшее влияние эти биологически
активные вещества оказывают на микроциркуляторное русло, где вызывают повышение
проницаемости гемокапилляров, усиливают гидратацию
межклеточного вещества. Продукты тучных клеток оказывают влияние на иммунные
реакции и на процессы воспаления и аллергии.
Источники образования тучных клеток в
настоящее время окончательно не установлены.
Для ультраструктурной организации тканевых
базофилов характерно наличие в цитоплазме двух типов гранул:
1) метахроматических гранул,
окрашивающихся основными красителями с изменением цвета окраски;
2) ортохроматических гранул,
окрашивающихся основными красителями без изменения цвета и представляющих собой
лизосомы.
При возбуждении тканевых базофилов из них
выделяются биологически активные вещества следующими способами:
1) с помощью выделения гранул – дегрануляцией;
2) с помощью диффузного
выделение через мембрану гистамина, который повышает сосудистую проницаемость и
вызывает гидратацию
основного вещества, усиливая тем самым воспалительную реакцию.
Тучные клетки принимают участие в иммунных
реакциях. При попадании в организм некоторых чужеродных веществ плазмоциты синтезируют иммуноглобулины класса Е, которые затем адсорбируются на цитолемме
тучных клеток. При повторном попадании в организм этих же антигенов на
поверхности тучных клеток образуются иммунные комплексы «антиген — антитело»,
которые вызывают резкую дегрануляцию
тканевых базофилов, а выделяющиеся в большом количестве биологически активные
вещества обусловливают быстрое наступление аллергических и анафилактических
реакций.
Плазматические клетки (плазмоциты) являются клетками иммунной системы (эффекторные клетки гуморального иммунитета).
Образуются плазмоциты
из В-лимфоцитов при воздействии на них антигенных веществ.
Большинство их локализуется вблизи мелких
кровеносных сосудов в лимфоидных органах — лимфоузлах, селезенке, миндалинах,
фолликулах, в слизистой оболочке пищеварительной и дыхательной систем органах
иммунной системы, но значительная часть плазмоцитов
распределяется в соединительной ткани.
Функции плазмоцитов
– синтез и
выделение в межклеточную среду антител –
иммуноглобулинов, которые подразделяются на пять классов.
В плазмоцитах
хорошо развит синтетический и выделительный аппарат. На электроннограммах
плазмоцитов видно, что почти вся цитоплазма заполнена
зернистой эндоплазматической сетью, кроме небольшого участка, который примыкает
к ядру и в котором расположен пластинчатый комплекс Гольджи
и клеточный центр. При изучении плазмоцитов под
световым микроскопом при обычной гистологической окраске – гематоксилин эозин, они
имеют округлую или овальную форму, базофильную
цитоплазму, эксцентрично расположенное ядро, содержащее глыбки
гетерохроматина в виде треугольников (колесообразное
ядро). К ядру прилежит бледно окрашенный участок цитоплазмы – «светлый дворик», в котором локализуется комплекс Гольджи. Число плазмоцитов
отражает интенсивность иммунных реакций.
Жировые клетки (адипоциты). Различают два типа жировой ткани: белую
и бурую, которые сформированы соответственно белыми или бурыми адипоцитами (рис. 29, 30).
Клетки
белого жира – крупные,
шаровидные, диаметром 50–120 мкм. Как видно на рисунках 30, 31 в адипотцитах белого жира в цитоплазме крупная липидная капля
оттесняет ядро к плазмолемме, органоидов
мало. В адипоцитах бурого жира липидные капли мелкие
и многочисленные, ядро в центре цитоплазмы, митохондрий очень много, также
много лизосом.
Бурый цвет жировым клеткам придают железосодержащие
пигменты – цитохромы митохондрий.
Функции
жировых клеток:
1) синтез и
внутриклеточное накопление липидов; (адипоциты поглощают жирные кислоты из
капиллярной крови и синтезируют из них жиры). Бурые адипоциты
содержат мелкие капельки жира и очень много митохондрий, за счет обилия цитохромов – бурый цвет. Бурого жира много у новорожденных,
у взрослого почти весь жир – белый.
2) депо энергии;
2) депо воды;
3) депо жирорастворимых
витаминов,
4) теплоизоляция (белый
жир),
5) теплообразование
(бурый жир).
| Рис. 30. Строение белой жировой ткани (схема по Ю.И.Афанасьеву). | ||
| Рис. 31. Строение бурой жировой ткани (схема по Ю.И.Афанасьеву). | ||
Пигментные клетки (пигментоциты, меланоциты) – клетки отростчатой формы,
содержащие в цитоплазме пигмент меланин.
В их цитоплазме большое количество меланосом
(гранул меланина) размером 15-25 нм и рибосом. Часть меланосом из меланоцитов
мигрирует в кератиноциты шиповатого и базального
слоев эпидермиса. В цитоплазме меланоцитов содержатся
также биологически активные амины, которые могут принимать участие вместе с
тучными клетками в регуляции тонуса стенок сосудов.
Пигментные клетки не
являются истинными клетками соединительной ткани, так как, во-первых, они
локализуются не только в соединительной, но и в эпителиальной ткани, залегают в
эпидермисе, особенно наружных половых органов, в радужке и собственно
сосудистой оболочке глазного яблока, в мягкой мозговой оболочке, а во вторых,
они образуются не из мезенхимальных клеток, а из нейробластов нервных гребешков. На 1 мм2поверхности кожи приходится 1200-1500 меланоцитов.
У представителей черной и желтой рас количество их значительно больше. «Цвет»
глаз зависит от генетически детерминированного количества меланоцитов
в радужке. Чем меньше их, тем светлее радужка.
Адвентициальные клетки – малоспециализированные клетки, сопровождающие кровеносные
сосуды, то есть локализуются
в адвентиции сосудов. Они имеют вытянутую и
уплощенную форму. Цитоплазма данных клеток слабобазофильна
и содержит незначительное количество органелл. Одни авторы рассматривают
адвентициальные клетки как самостоятельные клеточные элементы соединительной
ткани, другие считают, что они являются источником для развития фибробластов,
жировых и гладкомышечных клеток.
Перициты – отростчатые
клетки, локализующиеся снаружи стенок
кровеносных капилляров, окружают
их и соприкасаются отростками с эндотелиальной клеткой, то есть входящие
в состав стенки капилляров. Они передают последним
нервное возбуждение, что способствует накоплению или потере клеткой жидкости.
Результат этого – расширение или сужение
просвета капилляра.
Ретикулярная клетка – удлиненная клетка, ее многочисленные отростки,
которые соединяются и образуют сеть, а в ее в углублениях располагаются
ретикулиновые волокна. Ретикулярные клетки образуют строму органов иммунной
системы и кроветворения. При внедрении инородных частиц, инфекции ретикулоциты округляются, отделяются от ретикулярных
волокон и становятся способными к фагоцитозу. Ретикулярные клетки образуют
строму органов иммунной системы и кроветворения.
В
соединительной ткани находятся также лимфоциты
и зернистые лейкоциты.
В норме в соединительной ткани обязательно
содержатся в различных количествах клетки крови – лимфоциты и нейтрофилы. При воспалительных
состояниях количество их резко увеличивается.
Разнообразные клетки соединительной ткани
функционально связаны в единую систему благодаря многочисленным факторам
взаимодействия, особенно в процессах воспаления и посттравматической
регенерации, при нарушении водно-солевого режима организма и др.
Источник