Воспаление руки при сахарном диабете
Сахарный диабет может привести к нежелательным и неприятным последствиям, при этом могут пострадать даже суставы рук и кистей человека. Если сравнивать эти повреждения с диабетической стопой, то можно, конечно, считать их не настолько серьезными, ведь ампутация маловероятна, но, тем не менее, такие проблемы приносят людям дискомфорт и боль.
Для того чтобы иметь возможность быстрее вылечить эти заболевания прежде, чем они причинят болезненные ощущения и ограниченную подвижность, все диабетики должны быть в курсе этих осложнений и знать их симптомы.
Синдром диабетической руки
Он известен также как синдром ограниченной подвижности суставов и характеризуется плохой способностью разгибать и сгибать суставы в руках. Диагностировать данное состояние очень просто: если пациент не может самостоятельно сомкнуть руки вместе ладонями (как при молитве), то, скорее всего, у него наблюдается синдром диабетической руки.
Лечить это осложнение рекомендуется различными укрепляющими упражнениями для кистей рук, которые можно выполнять в домашней обстановке. А для снятия напряжения и боли в связках и суставах можно использовать соответствующие гели (только после консультации с врачом).
Контрактура Дюпюитрена при диабете
В данном случае, также как и при синдроме диабетической руки, страдают пальцы рук (или один палец). Контрактура Дюпюитрена считается достаточно распространенным заболеванием, при котором нарушается способность свободно и легко разгибать пальцы, в результате сморщивания фасции ладони. При тяжелом течении данного осложнения у пациента может отмечаться полная неподвижность одного или нескольких пальцев.
Для диагностики проводится осмотр рук пациента, пальпация и изучение подвижности суставов. Лечение контрактуры Дюпюитрена, чаще всего, требует хирургического вмешательства, однако в зависимости от степени заболевания, возможно применение и консервативных методов.
Тендовагинит у диабетиков
Это воспаление сухожильного влагалища, которое влияет на сухожилия и является достаточно распространенным заболеванием, когда страдают суставы при сахарном диабете. Оно характеризуется болями, усиливающимися при движении пальцами, отеком и покраснением кисти, ощущением вздутия вдоль сухожилия.
Очень важно при тендовагините своевременно обратиться к врачу, который сможет назначить правильное лечение. Помощь в борьбе с этим недугом может оказать физиотерапия, кроме того возможен прием болеутоляющих препаратов.
Туннельный синдром запястья
Симптомами этого осложнения диабета являются онемение, дрожь, жжение или покалывание в руках, боль, нарушение чувствительности, в некоторых случаях возможны судороги. Если вовремя не начать лечение, то запущенный туннельный синдром способен привести к атрофии мышц большого пальца.
Если диабетик не в состоянии крепко сжать руку в кулак, испытывает боль в кисти при попытке поднять тяжелый предмет, не может долго удерживать перед собой телефон книгу или другую вещь, то необходимо срочно пройти диагностику на наличие туннельного синдрома запястья.
Это состояние поддается лечению с помощью специальных упражнений, приема противовоспалительных и вазоактивных препаратов, введения кортикостероидов,
ношения шины, но в более тяжелых случаях может потребоваться оперативное вмешательство.
вкл. 27 Февраль 2013.
Диабет и артрит непосредственно не связаны, но довольно часто они накладываются друг на друга. По последним данным проводимых исследований, больше половины людей, имеющих сахарный диабет (52%) страдают также и артритом. Кроме этого, у человека с повышенным содержанием сахара в крови возможны определенные скелетно-мышечные изменения, после которых может появиться боль в суставах, узелковые утолщения и опухания под кожей, особенно в пальцах рук и ног, коленях.
Диабет 1 типа и ревматоидный артрит
У людей с первым типом диабета иммунная система активно атакует поджелудочную железу и синовиальную жидкость суставов. Замечено также, что у больных ревматоидным артритом и диабетом увеличены уровни маркеров воспаления (Интерлейкин 1 и С-реактивный белок). Исследования показывают, что между этими заболеваниями существует генетическая связь. За последние годы учеными был идентифицирован ген PTPN22, который одинаково сопоставляется со многими аутоиммунными заболеваниями, в том числе и такими, как сахарный диабет и ревматоидный артрит.
Диабет 2 типа и остеоартрит
Для обеих этих болезней существует, по меньшей мере, два самых главных фактора риска – это вес и возраст. И поскольку и диабет, и остеоартрит имеют общие условия для существования, то довольно часто они наступают вместе, синхронно. Заболевание суставов очень тесно связано с возрастом человека, потому что постепенно все они изнашиваются. Ведь чем старше человек, тем больше он использует свои суставы и тем больше вероятность появления остеоартрита. Риск заболеть диабетом 2 типа тоже с возрастом увеличивается и большая часть людей с диагностированным заболеванием старше 55 лет. А виной тому — слабая физическая активность и набор лишнего веса.
Что же касается ожирения, то оно увеличивает напряжение в суставах, тем самым поражая их. Каждый лишний килограмм давит на колени и со временем такое напряжение способствует разрыву сустава. Полнота поражает также и многие внутренние органы. Жировые ткани производят такие химические соединения, которые способны увеличить устойчивость к инсулину, тем самым количество глюкозы в крови повышается. Напрягаясь для того, чтобы бороться с химикатами и качать кровь, кровеносные сосуды и сердце со временем «изнашиваются». Конечно же, такие две болезни, как сахарный диабет и артрит, не вызывают друг друга, но иногда они сопровождают друг друга, а ожирение и малоподвижность способствуют их развитию.
Многие признаки артрита можно лечить различными противовоспалительными лекарствами и инъекциями, но очень важно, чтобы все необходимые препараты назначал квалифицированный специалист.
Профилактика артрита и улучшение самочувствия при сахарном диабете
Улучшить состояние при таких заболеваниях, как артрит и диабет, поможет физическая нагрузка – легкий бег, плаванье, ходьба, езда на велосипеде и прочее. Такая активность поможет нормализовать уровень сахара, а ее отсутствие повышает риск ампутации конечностей и предрасположенность к инфекциям. Многие не уделяют должного внимания физкультуре и ведут малоподвижный образ жизни. Но исследования очень многих ученых показывают, что при таких недугах физические нагрузки очень важны. При боли в суставах заниматься физическими упражнениями достаточно тяжело, но для достижения положительных результатов необходимо проводить занятия систематически и увеличивать нагрузки постепенно. Можно, не вставая утром с кровати, делать упражнения для рук, плеч, ладоней и пр. Главное — поставить себе определенную цель — победить недуг — и двигаться в правильном направлении.
Источник
Существует ряд нарушений суставов рук и кистей, которые имеют связь с диабетом.
В отличие от диабетической стопы связанной с диабетом, повреждения рук менее серьезные и ампутация маловероятно.
Тем не менее, диабетику надо быть в курсе этих осложнений, чтобы иметь возможность лечить эти заболевания, прежде чем они разовьются и причинят боль, дискомфорт или ограниченную подвижность.
Синдром диабетической руки
Синдром диабетической руки, также известный как синдром ограниченной подвижности суставов, характеризуется неспособностью разгибать суставы в руке.
Типичным методом диагностики заболевания является смыкания рук вместе, ладонь к ладони, в “молитвенном положении”. Если пациент не может коснуться каждого из суставов обеих рук вместе, то возможно у него синдром диабетической руки.
Лечение может включать растяжение или укрепляющие упражнения для кистей рук. Также хорошо себя зарекомендовал гель лошадиная сила для суставов, помогает снять боль и напряжение воспаленных суставов и связок.
Контрактура Дуипутрена
 Контрактура Дуипутрена, как и синдром диабетической руки, также повреждает пальцы кисти (часто один палец), втягивая кожу в область ладони.
Контрактура Дуипутрена, как и синдром диабетической руки, также повреждает пальцы кисти (часто один палец), втягивая кожу в область ладони.
Чаще всего страдают четвертый и пятый пальцы.
Контрактура Дуипутрена является результатом образования узлов на соединительной ткани ладони, с течением времени вызывая сокращение тканей ладони и пальцев.
Лечение, как правило, требует хирургического вмешательства, которое в менее серьезных случаях, должно обеспечить полное функционирование пораженного пальца.
Тендовагинит
 Тендовагинит (воспаление сухожильного влагалища) влияет на сухожилия и является самым распространенным заболеванием кисти и запястья.
Тендовагинит (воспаление сухожильного влагалища) влияет на сухожилия и является самым распространенным заболеванием кисти и запястья.
Это заболевание характеризуется образованием болезненного воспаления по ходу сухожильного влагалища и появлением особого хруста при движении кистей, и может вызвать блокировку пальца (пальцев) в одном положении.
Если сухожилия неоднократно хрустят, то это может привести к сильному воспалению, ухудшая состояние суставов.
Симптомы тендовагинита
Симптомы тендовагинита включают:
- • Боль, особенно во время движения поврежденной конечностью или пальцами
- • Отек
- • Скрипучий звук или ощущения вздутия вдоль линии сухожилия
Лечение включает отдых конечности или пальцев, воздействия тепла и резкого холода (льда), физиотерапия и инъекции стероидов.
Также может быть рекомендован болеутоляющие, такие как ибупрофен и парацетамол, чтобы справиться с любой болью.
Туннельный синдром запястья
 Симптомами кистевого туннельного синдрома являются боль, онемение и покалывание или жжение в руках и, как следствие, может быть ошибочно принято за диабетическую нейропатию у диабетиков.
Симптомами кистевого туннельного синдрома являются боль, онемение и покалывание или жжение в руках и, как следствие, может быть ошибочно принято за диабетическую нейропатию у диабетиков.
Кистевой туннель – это полоса волокнистой ткани, которая идет от запястья к ладони и соединяет сухожилия кисти.
При кистевом туннельном синдроме, пережимаются срединный нерв, сухожилия и артерии, что приводит к вышеупомянутым симптомам .
Если дать им развиться, кистевой туннельный синдром может привести к хронической слабости руки и повреждению нервов.
Тем не менее, это состояние можно лечить с помощью специальных подвижных упражнений, носить на запястье шины, принимать кортикостероиды или, в более тяжелых случаях, может потребоваться операция, чтобы уменьшить давление на нерв.
Источник
Каждая из наших рук состоит, по меньшей мере, из 27 костей (их число может варьировать среди людей), множества суставов, а также из более чем 100 связок! В 50-х годах прошлого века исследователи впервые начали осознавать, что люди с диабетом склонны к некоторым заболеваниям, поражающим руки. С тех пор врачи узнали много об этих болезнях, многие из них весьма успешно лечатся. Но в данной теме еще много неизведанного. К наиболее распространенным у людей с диабетом заболеваниям верхних конечностей, объединенных термином «хайроартропатия», относят:
- Карпальный туннельный синдром
- Стенозирующий тендовагинит («палец на спусковом крючке», «защелкивающий палец»)
- Ограниченную подвижность суставов
- Контрактуру Дюпюитрена.
Каждое из этих 4 заболеваний также встречается и у людей без диабета, но реже. Люди с сахарным диабетом 1 типа подвержены им в большей степени, чем пациенты со 2 типом. Исследования показывают: чем больше длительность диабета, тем больше риск развития хайропатии. По данным одного крупного исследования, заболевания рук встречаются у 2 из 3 участников с диабетом 1 типа длительностью более 30 лет.
Точная причина развития хайропатии при диабете до конца не ясна. Есть несколько теорий. Общим механизмом развития является чрезмерный синтез белка коллагена, из которого состоят сухожилия, суставы, связки в руках и в других частях тела. При неудовлетворительном контроле глюкозы крови происходит гликирование коллагена: молекулы глюкозы соединяются с коллагеном, тем самым делая его толще.
 Карпальный туннельный синдром
Карпальный туннельный синдром
Это состояние вызвано сужением срединного нерва утолщенной связкой, которая проходит по всей ладони. Диабет встречается в 5- 16 % всех случаев тоннельного синдрома. Эта связь объясняется довольно просто: связка утолщается из-за гликирования коллагена, что приводит к сдавлению нерва. Другая причина состоит в том, что при диабетической нейропатии повреждаются непосредственно нервы верхних конечностей, что делает их более восприимчивыми к проявлениям туннельного синдрома.
Как проявляется туннельный синдром?
Характерно онемение или покалывание в пальцах, как правило, в ночное время. Ночью это происходит потому, что именно в это время уменьшен приток крови с питательными веществами к руке, и сжатый связкой нерв начинает «голодать». По мере прогрессирования болезни, любой вид деятельности, который включает в себя определенное положение рук в течение длительного периода времени, например, вождение автомобиля или разговор по мобильному телефону, может инициировать покалывание.
Лечение
Энергичные движения рукой для усиления кровообращения; растяжка и упражнения для укрепления мышц и связок; хирургическое лечение.
 Стенозирующий тендовагинит или «защелкивающий палец»
Стенозирующий тендовагинит или «защелкивающий палец»
Характеризуется ущемлением сухожилий мышц-сгибателей или разгибателей пальцев в просвете соединительнотканных каналов. Встречается у людей разных возрастных групп, может поражать все пальцы кисти (в области кольцевидных связок чаще 1, реже 3 и 4, крайне редко 2 и 5 пальцев) на разных уровнях. Затрудненное разгибание пораженного пальца сопровождается своеобразным «щелчком» в момент проскальзывания утолщенного сухожилия сгибателя через просвет кольцевидной связки или невозможностью разогнуть палец полностью.
Лечение
Инъекции стероидных препаратов; хирургическое вмешательство;
 Ограниченная подвижность суставов
Ограниченная подвижность суставов
В 1974 году доктор Arlan Rosenbloom описал безболезненное состояние рук у детей 7 -18 лет, которых он наблюдал в диабетических лагерях. Ограниченная подвижность суставов – это безболезненные, симметричные контрактуры, поражающие, в первую очередь, пальцы кисти. Чтобы выявить этот синдром, сомкните ладони вместе (как при молитве). При данном заболевании вы обнаружите неполное смыкание пальцев и ладоней. Ограниченная подвижность суставов чаще встречается у людей с диабетической ретинопатией и нейропатией и связана с гликемическим контролем.
Лечение
Хирургическое (операция на каждом пальце!), но не обязательное.
 Контрактура Дюпюитрена
Контрактура Дюпюитрена
Это безболезненное рубцовое перерождение и укорочение ладонных сухожилий, приводящее к сгибательной деформации и утрате функции кисти. Проявляется нарушением способности разгибать пальцы, уплотнением кожи на ладонях. Симптомы контрактуры Дюпюитрена:
• На коже ладоней появляются узелки и уплотнения;
• Под кожей появляются тяжи, которые медленно и постепенно уплотняются;
• Пальцы, стянутые тяжами, плохо разгибаются;
• Снижается чувствительность пальцев.
Возможные причины контрактуры Дюпюитрена — гликирование коллагена, наследственность.
Лечение
Хирургическое. Тем не менее, частота рецидивов чрезвычайно высока.
Источник
Изменения кожи встречаются у многих людей страдающих сахарным диабетом. В некоторых случаях они могут даже стать первым симптомом, позволяющим диагностировать заболевание. Примерно у трети лиц с этой патологией в течение жизни возникают такие симптомы, как кожный зуд, грибковые или бактериальные инфекции. Развиваются и другие, более редкие кожные осложнения. Для глубокого увлажнения кожи и облегчения симптомов разработано много косметических средств. Обычно они обеспечивают временное улучшение и для достижения оптимального результата необходимо их регулярное применение.
Наиболее опасны при диабете инфекционные осложнения. Для их предотвращения нужно соблюдать правила ухода.

Кожный зуд
Зуд кожи является одним из первых признаков сахарного диабета. Часто его причиной становится повреждение нервных волокон, расположенных в верхних слоях дермы, связанное с высоким уровнем сахара в крови. Однако еще до повреждения нервов в них возникает воспалительная реакция с выделением активных веществ – цитокинов, которые вызывают зуд. В тяжелых случаях этот симптом связан с печеночной или почечной недостаточностью, развившимися в результате диабетического поражения тканей.
Зудом сопровождаются некоторые кожные заболевания:
- грибковое поражение стоп;
- инфекции;
- ксантомы;
- липоидный некробиоз.
Зуд при диабете обычно начинается на нижних конечностях. В этих же областях часто теряется кожная чувствительность и появляется покалывание или жжение. Больной чувствует дискомфорт от обычной одежды, часто просыпается ночью, испытывает постоянную потребность почесаться. При этом других внешних признаков болезни может и не быть.
Читайте также: Другие причины кожного зуда
Зависимость поражений кожи от типа диабета
Перечисленные ниже поражения у лиц с диабетом встречаются намного чаще, чем в среднем. Однако некоторые из них более характерны для того или иного типа заболевания.
При заболевании 1-го типа чаще отмечаются:
- околоногтевые телеангиэктазии;
- липоидный некробиоз;
- диабетические буллы;
- витилиго;
- красный плоский лишай.
У лиц со 2-м типом патологии более часто наблюдаются:
- склеротические изменения;
- диабетическая дерматопатия;
- черный акантоз;
- ксантомы.
Инфекционные поражения наблюдаются у лиц с обоими типами диабета, но все же чаще при втором из них.
Типичные кожные изменения
Дерматологи отмечают разнообразные проблемы с кожей при сахарном диабете. Различные патологические процессы имеют разную природу и, следовательно, разное лечение. Поэтому при появлении первых кожных изменений необходимо обратиться к эндокринологу.
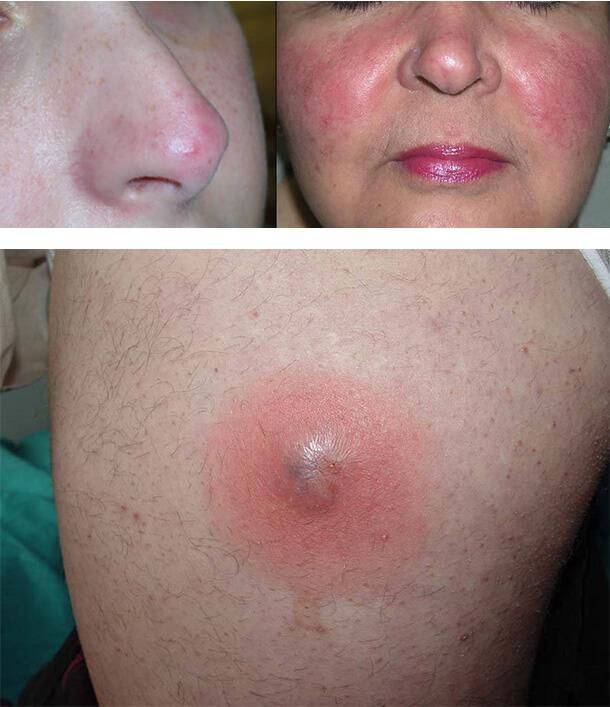
Диабетическая дерматопатия
Сопровождается появлением пятен на передних поверхностях голеней. Это самое распространенное кожное изменение при диабете и часто свидетельствует о его неадекватном лечении. Дерматопатия представляет собой небольшие круглые или овальные коричневые пятна на коже, очень похожие на пигментные (родинки).
Обычно они наблюдаются на передней поверхности голеней, но на асимметричных участках. Пятна не сопровождаются зудом и болью и не требуют лечения. Причина появления этих изменений – диабетическая микроангиопатия, то есть поражение капиллярного русла.
Липоидный некробиоз
Заболевание связано с поражением мельчайших кожных сосудов. Клинически характеризуется появлением одной или нескольких мягких желтовато-коричневых бляшек, которые медленно развиваются на передней поверхности голени в течение нескольких месяцев. Они могут сохраняться в течение нескольких лет. У некоторых пациентов повреждения возникают на груди, верхних конечностях, туловище.
В начале патологии появляются коричнево-красные или телесного цвета папулы, которые медленно покрываются воскообразным налетом. Окружающая кайма слегка приподнята, а центр опускается и приобретает желто-оранжевый оттенок. Эпидермис становится атрофичным, истонченным, блестящим, на его поверхности видны многочисленные телеангиэктазии.
Очаги имеют склонность к периферическому росу и слиянию. При этом образуются полициклические фигуры. Бляшки могут изъязвляться, при заживлении язв формируются рубцы.
Если некробиоз поражает не голени, а другие участки тела, бляшки могут располагаться на приподнятом, отечном основании, покрываться мелкими пузырьками. Атрофия дермы при этом не возникает.
1. Диабетическая дерматопатия
2. Липоидный некробиоз
Околоногтевые телеангиоэктазии
Проявляются как красные расширенные тонкие сосуды, к
оторые являются следствием потери нормального микроциркуляторного русла и расширения оставшихся капилляров. У лиц с диабетическим поражением этот симптом наблюдается в половине случаев. Он часто сочетается с покраснением околоногтевого валика, болезненностью тканей, постоянными заусенцами и травмами кутикулы.
Витилиго
Появление светлых кожных пятен обычно возникает при диабете 1-го типа у 7% больных. Развивается заболевание в возрасте 20- 30 лет и связано с полиэндокринопатией, в том числе недостаточностью функции надпочечников, аутоиммунным поражением щитовидной железы и патологией гипофиза. Витилиго может сочетаться с гастритом, пернициозной анемией, выпадением волос.
Заболевание плохо поддается лечению. Пациентам советуют избегать солнечных лучей и использовать солнцезащитные средства с ультрафиолетовым фильтром. При изолированных небольших пятнах, расположенных на лице, могут использоваться мази с глюкокортикостероидами.
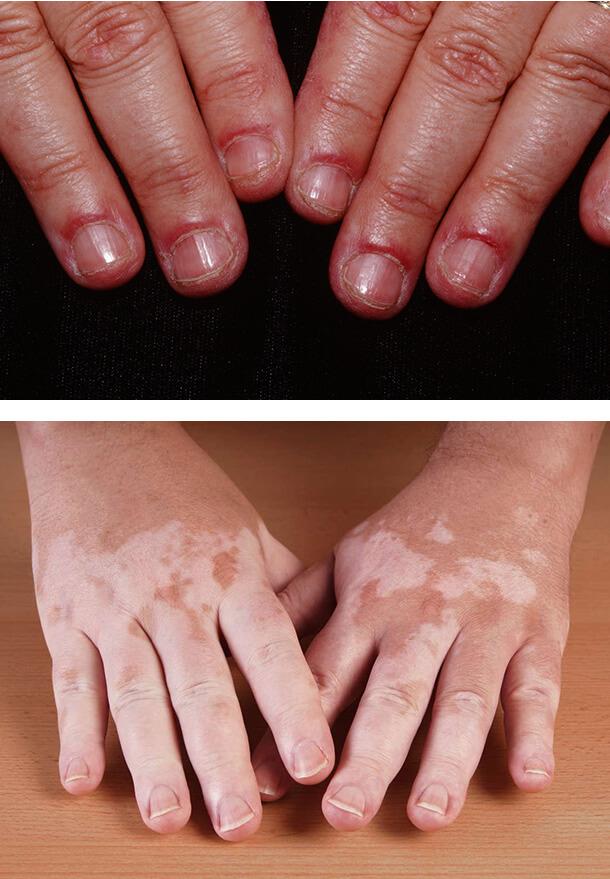
1. Околоногтевые телеангиоэктазии
2. Витилиго
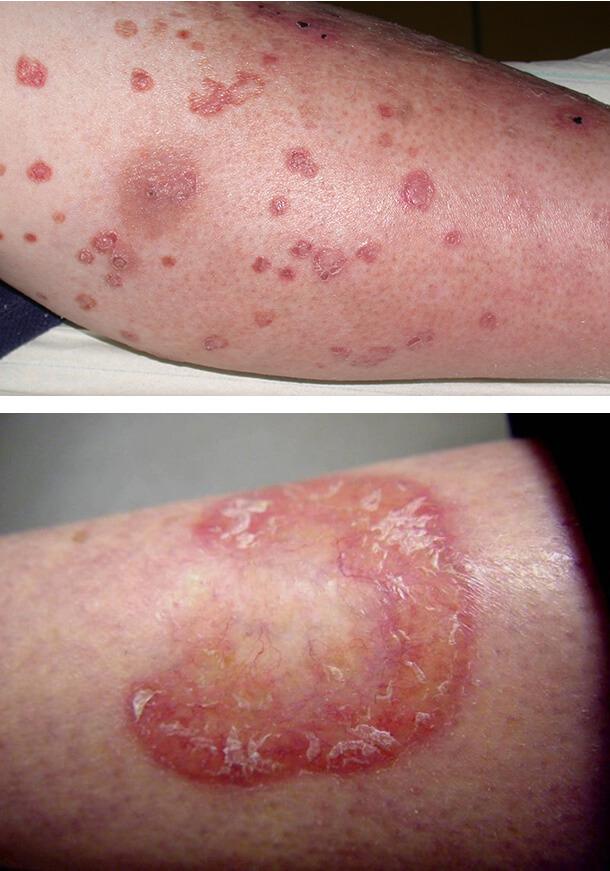
Красный плоский лишай
Данное поражение кожи наблюдается у пациентов с 1 типом диабета. Клинически красный плоский лишай проявляется плоскими покраснениями неправильной формы на запястьях, тыле стопы и голенях. Также патология поражает полость рта в виде белых полосок. Необходимо отличать эти проявления от побочных лихеноидных реакций на лекарственные средства (например, противовоспалительные или гипотензивные препараты), но точная дифференцировка возможна только после гистологического исследования очага поражения.
Диабетические пузыри (буллы)
Такое состояние кожи встречается редко, но свидетельствует о постоянно высоком уровне сахара в крови. Диабетические буллы очень похожи на пузыри, возникающие при ожогах. Они локализуются на ладонях, стопах, предплечьях, нижних конечностях. В течение нескольких недель очаги поражения исчезают самопроизвольно, если не присоединилась вторичная инфекция и не развилось нагноение. Осложнение чаще поражает мужчин.
Обычные причины буллезного дерматоза – травмы, но поражение может возникать и спонтанно. Размер отдельного пузыря варьируется от нескольких миллиметров до 5 см.
Происхождение диабетических булл неясно. Они содержат прозрачную жидкость и в дальнейшем заживают, не оставляя шрамов. Лишь иногда остаются небольшие рубцы, которые хорошо поддаются лечению наружными средствами.
Заболевание связано с плохим контролем болезни и высоким уровнем сахара в крови.
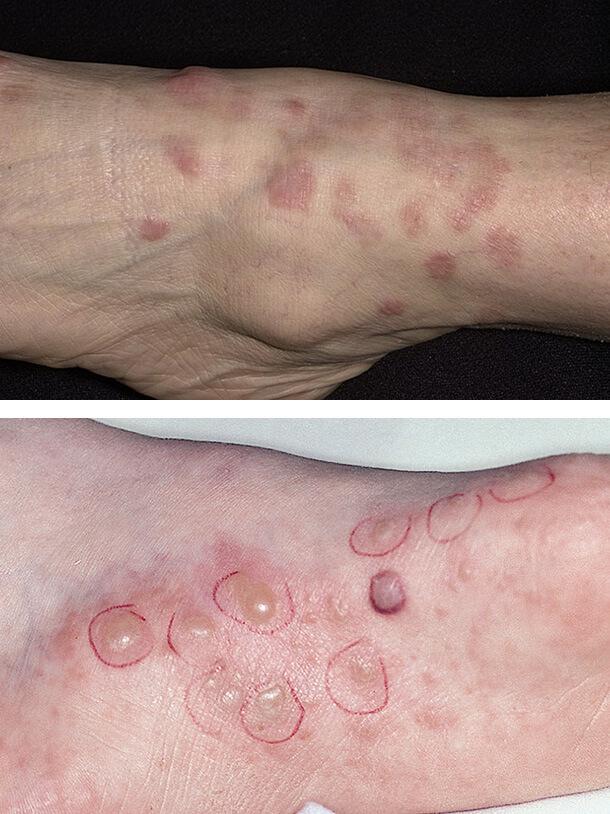
1. Красный плоский лишай
2. Диабетические буллы
Диабетический рубеоз
Это постоянное или временное покраснение эпидермиса щек, реже лба или конечностей. Оно связано с ухудшением кровенаполнения капилляров при микроангиопатии.
Пиодермия
Кожные проявления сахарного диабета нередко включают инфекционные поражения. Это связано со снижением иммунитета и нарушением кровоснабжения. Любая инфекция, возникающая на фоне диабетической ангиопатии, протекает тяжелее. У таких людей чаще возникают фурункулы, карбункулы, фолликулит, импетиго, угревая сыпь, панариций и другие виды пиодермии.
Типичное поражение кожи при диабете – фурункулез. Это глубокое воспаление волосяного фолликула, ведущее к образованию гнойника. Появляются красные, припухшие, болезненные узелки на участках кожи, имеющих волосы. Нередко это первый симптом диабета.
Грибковые инфекции
Заболевания кожи при сахарном диабете часто связаны с грибковым поражением. Особенно благоприятные условия создаются для размножения грибков рода Кандида. Чаще всего повреждение развивается в кожных складках с повышенной температурой и влажностью, например, под молочными железами. Также поражаются межпальцевые промежутки на кистях и стопах, уголки рта, подмышечные впадины, паховые области и половые органы. Болезнь сопровождается зудом, жжением, покраснением, белым налетом на пораженных участках. Может развиться грибок ногтей и разноцветный лишай.
Кольцевидная гранулема
Это хроническое рецидивирующее кожное заболевание с разной клинической картиной. Высыпания могут быть единичными или множественными, располагаться подкожно или в виде узлов. При диабете наблюдается преимущественно диссеминированная (распространенная) форма.
Внешне поражение выглядит как толстые папулы (бугорки) в виде линз и узелки розово-фиолетового или телесного цвета. Они сливаются в многочисленные кольцевидные бляшки с гладкой поверхностью. Располагаются на плечах, верхней части туловища, на тыльной стороне ладоней и подошв, в области затылка, на лице. Количество элементов сыпи может достигать нескольких сотен, а их размер – до 5 см. Жалобы обычно отсутствуют, иногда отмечается умеренный непостоянный зуд.
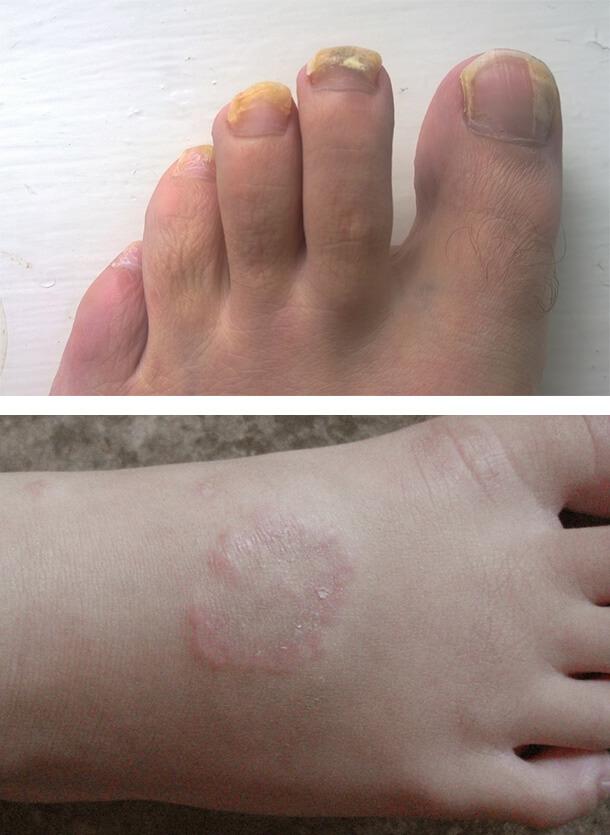
1. Грибковые инфекции
2. Кольцевидная гранулема
Диабетический склероз кожи
Изменения кожи вызваны отеком верхней части дермы, нарушением строения коллагена, накоплением коллагена 3-го типа и кислых мукополисахаридов.
Склероз входит в состав синдрома «диабетической руки», поражает около трети лиц с инсулинзависимым вариантом болезни и клинически напоминает прогрессирующую склеродермию. Очень сухая кожа на тыльной поверхности ладоней и пальцев уплотняется и стягивается, в области межфаланговых суставов она становится шероховатой.
Процесс может распространиться на предплечья и даже на туловище, имитируя склеродермию. Ограничивается активное и пассивное движение в суставах, пальцы кисти принимают постоянное положение умеренного сгибания.
Также может возникнуть покраснение и утолщение кожи на верхней части туловища. Это наблюдается у 15% пациентов. Пораженные участки резко отграничены от здорового кожного покрова. Такое состояние в 10 раз чаще встречается у мужчин. Начинается процесс постепенно, плохо диагностируется, обычно возникает у лиц с ожирением.
Ксантомы
Плохой контроль уровня сахара в крови может привести к развитию ксантом – желтых папул (высыпаний), которые расположены на задней стороне конечностей. Ксантомы связаны с повышенным уровнем липидов в крови. При этом состоянии жиры накапливаются в клетках кожи.
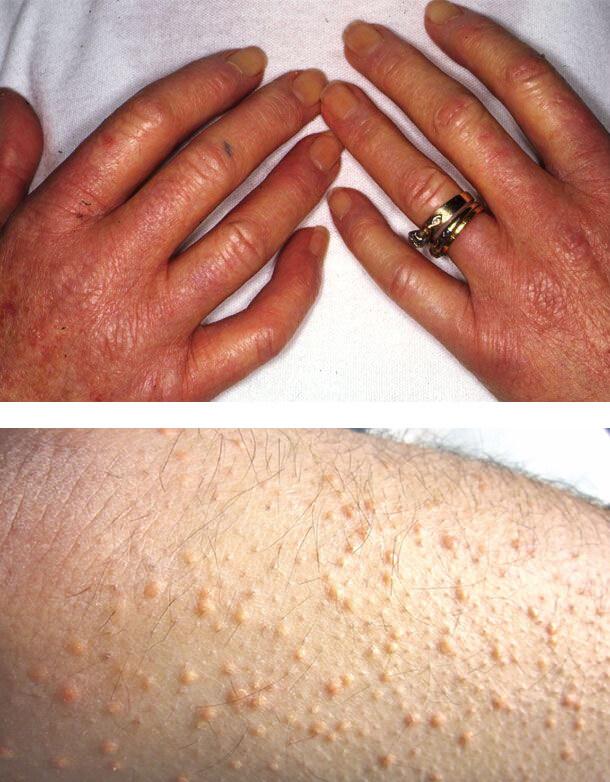
1. Диабетический склероз кожи
2. Ксантомы
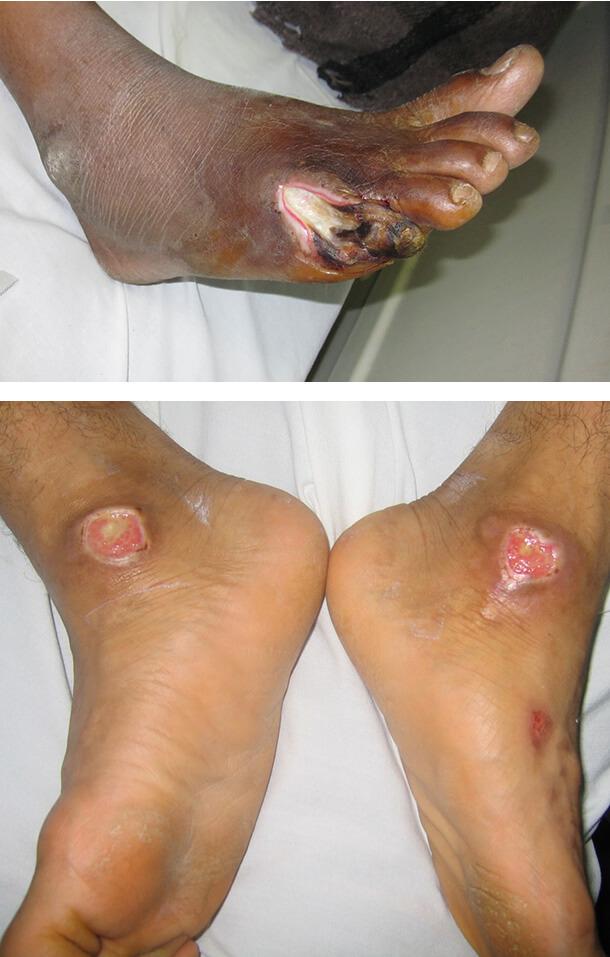
Диабетическая гангрена
Это тяжелая инфекция стопы, возникающая при значительном нарушении кровоснабжения конечностей. Она поражает пальцы ног и пятки. Внешне поражение выглядит как черный некротизированный участок, отграниченный от здоровой ткани покрасневшей воспалительной зоной. Заболевание требует срочного лечения, может понадобиться ампутация части конечности.
Диабетическая язва
Это округлое, глубокое, плохо заживающее поражение. Чаще всего оно возникает на стопах и у основания большого пальца. Язва возникает под влиянием различных факторов, таких как:
- плоскостопие и другие деформации костного скелета стопы;
- периферическая нейропатия (поражение нервных волокон);
- атеросклероз периферических артерий.
Все эти состояния чаще наблюдаются именно при диабете.

1. Диабетическая гангрена
2. Диабетическая язва
Черный акантоз
Проявляется симметричными гиперпигментированными изменениями в виде кожных бляшек, которые располагаются на сгибательных поверхностях суставов и участках, подвергающихся интенсивному трению. Ороговевшие симметричные темные бляшки также располагаются в подмышечных складках, в области шеи, на ладонях.
Чаще это связано с инсулинорезистентностью и ожирением, реже может быть признаком злокачественной опухоли. Также акантоз служит одним из признаков синдрома Кушинга, акромегалии, поликистоза яичников, гипотиреоза, гиперандрогении и других нарушений эндокринной функции.
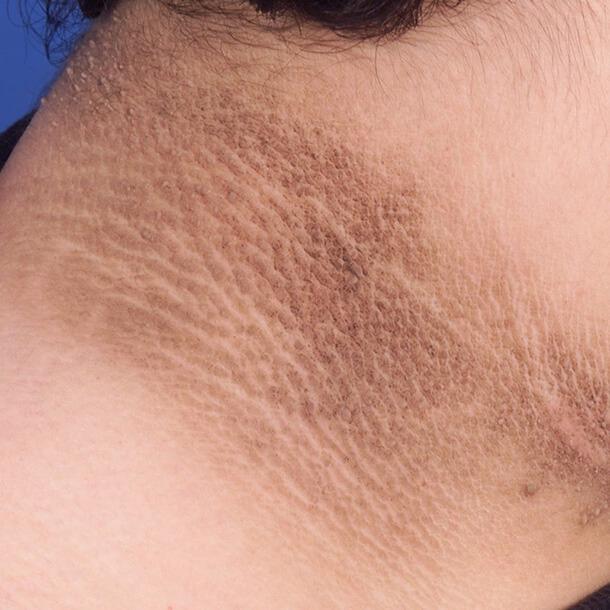
Черны акантоз
Лечение
Как и чем снять зуд при диабете?
Первое правило – нормализация уровня сахара в крови, то есть полноценное лечение основного заболевания.
При зуде без других внешних признаков могут помочь такие рекомендации:
- не принимать горячие ванны, которые сушат кожу;
- наносить увлажняющий лосьон на все тело сразу после высыхания кожи при мытье, за исключением межпальцевых промежутков;
- избегать увлажняющих средств с красителями и отдушками, лучше всего использовать гипоаллергенные средства или специальные аптечные препараты для ухода за кожей при диабете;
- соблюдать необходимую диету, избегать употребления простых углеводов.
Уход за кожей при сахарном диабете также включает такие правила:
- использовать мягкое нейтральное мыло, хорошо смывать его и аккуратно просушивать кожную поверхность, не растирая ее;
- аккуратно промокать область межпальцевых промежутков, избегать повышенной потливости стоп;
- избегать травмы кожи, околоногтевого валика, кутикулы при уходе за ногтями;
- использовать только хлопчатобумажное белье и носки;
- по возможности носить открытую обувь, позволяющую стопам хорошо проветриваться;
- при появлении любых пятен или повреждений обращаться к эндокринологу.
Постоянно сухая кожа нередко трескается и может инфицироваться. В дальнейшем это способно вызвать тяжелые осложнения. Поэтому при появлении повреждений необходима консультация врача. Помимо средств, улучшающих кровообращение и функцию периферических нервов (например, Берлитион), эндокринолог может назначить заживляющие мази. Вот наиболее эффективные из них при диабете:
- Бепантен, Пантодерм, Д-Пантенол: при сухости, трещинах, ссадинах;
- Метилурацил, Стизамет: при плохо заживающих ранах, диабетических язвах;
- Репарэф: при гнойных ранах, трофических язвах;
- Солкосерил: гель – при свежих, мокнущих поражениях, мазь – при сухих, заживающих ранках;
- Эбермин: очень эффективное средство при трофических язвах.
Лечение должно осуществляться только под контролем врача. Инфекция при диабете очень быстро распространяется и поражает глубокие кожные слои. Нарушенное кровоснабжение и иннервация создают условия для некроза тканей и формирования гангрены. Лечение такого состояния обычно хирургическое.
Видео: Об уходе за ногами при сахарном диабете
Кожные реакции на инсулин
Не стоит забывать, что многие кожные поражения при диабете связаны с введением инсулина. Белковые примеси в препарате, консерванты, сама молекула гормона могут вызывать аллергические реакции:
- Местные реакции достигают максимальной выраженности в течение 30 минут и исчезают через час. Проявляются покраснением, иногда возникает крапивница.
- Системные проявления приводят к появлению покраснения кожи и диффузной уртикартной сыпи. Анафилактические реакции нехарактерны.
- Часто отмечаются реакции поздней гиперчувствительности. Они отмечаются через 2 недели после начала введения инсулина: на месте инъекции через 4-24 часа после нее возникает зудящий узелок.
Другие осложнения инъекций инсулина включают образование келоидных рубцов, ороговевания кожи, пурпуру и локализованную пигментацию. Инсулинотерапия также может привести к липоатрофии – ограниченному уменьшению объема жировой ткани на месте инъекций через 6-24 месяца после начала лечения. Чаще страдают от этой патологии дети и женщины с ожирением.
Липогипертрофия клинически напоминает липому (жировик) и проявляется как мягкие узлы в месте частых инъекций.
Источник