Воспаление роговицы после травм
 Кератит — воспаление роговой оболочки, имеющее инфекционную или травматическую природу.
Кератит — воспаление роговой оболочки, имеющее инфекционную или травматическую природу.
Травматическая форма — состояние развивающееся в результате воздействия на глаз различных неблагоприятных травмирующих факторов.
В зависимости от них выделяют несколько форм заболевания — механический, контузионный, радиационный, термический, химический при ожоге кислотой или щелочью, мейбомиевый.
Критерием установленного заболевания считаются отечные и инфильтрованные ткани роговой оболочки. Если процесс задевает эпителий с верхними слоями — заболевание поверхностное и быстро вылечивается, если распространяется на всю строму — глубокое, которое может вызвать осложнения и тяжело поддается терапии.
Причины
К основным причинам заболевания относят:
- непроникающее травмирование роговой оболочки;
- попадание в глаз химических веществ — кислот или щелочей, провоцирующих ожоги;
- повреждение контузионного характера — тупая травма неострым предметом (удар объемным предметом);
- попадание инородного тела;
- ношение контактной оптики;
- глазные заболевания, повышающие проницаемость роговой оболочки.
Посттравматический кератит — это воспаление роговицы, способное проявиться спустя 4 дня после повреждения органов зрения на фоне активного лечения травм. Начинает развиваться по причине присоединения вторичной инфекции.
Травматические кератиты являются преимущественно результатом производственной травмы при несоблюдении мер защиты глаз на производстве.
Симптомы
Клиническая картина травматического кератита различается. Зависит от характера повреждения.
Таблица. Симптомы всех видов травматической формы воспаления роговицы
| Вид | Признаки |
|---|---|
| Механический | повышенная чувствительность к свету; обильное слезотечение (защитная реакция на посторонний предмет в глазу); царапание; жжение; болезненность; повреждение сосуда и как результат покраснение конъюнктивы. |
| Контузионный | При тупой травме органов зрения пациенты жалуются на следующие симптомы: кровотечение из орбитальных сосудов при повреждении глазницы; выпячивание глазного яблока вперед; диплопия; резкое снижение остроты зрительного восприятия. Если во время травмы повреждаются костные стенки орбиты, появляется подкожная эмфизема. Возможно западение глазного яблока, нарушение его подвижности и опущение верхнего века. |
| Радиационный | Первые признаки лучевого поражения глаз появляются спустя 8–12 часов после воздействия радиации. Сначала появляется дискомфорт и боль, повышенная чувствительность к свету. Затем снижается чувствительность роговицы и появляются следующие признаки: отделение поверхностных эпителиальных клеток; повреждение ядер и цитоплазмы; отслоение всего эпителия; межклеточный отек; появление эрозий; помутнение роговой оболочки; врастание сосудов. |
| Термический | деструкция эпителия; местный отек; покраснение глаза; болевые ощущения; образование рубца; треугольный паннус. |
| Химический | Определение стадии ожога кислотой проводят через 1–2 суток после получения травмы. Изначально пациенты жалуются на покраснение и помутнение, отек практически отсутствует. Затем появляется хемоз, геморрагии, отек стромы. На 3 стадии добавляется некроз, отек ухудшается, весь эпителий мутный. На последней степени происходит отслоение всех слоев эпителия. Щелочной ожог вызывает деструкцию клеток. Проявляется болезненностью, выраженной фибринозной воспалительной реакцией в переднем отрезке глаза. |
| Мейбомиевый | Заболевание проявляется маслянистыми выделениями, отечностью, зудом и болью. Появляются желтые корочки в углах век, астенопия и густая непрозрачная жидкость при надавливании на кожные складки. |
Диагностика
Диагностировать заболевание может только офтальмолог или семейный врач. Для получения назначений проводят:
- внешний осмотр глаза;
- визометрию;
- врач выворачивает веко, если пациент жалуется на царапины;
- биомикроскопию;
- окрашивание роговицы контрастным веществом.
При необходимости проводят дополнительные тесты. Например, УЗИ, рентгенологическое исследование, отпечаток роговицы и аллергические внутрикожные пробы.
Лечение

Терапия травматической формы заболевания зависит от подвида патологии. При попадании инородного тела следует немедленно промыть чистой водой и постараться изъять посторонний предмет, при неудачной попытке обратиться к офтальмологу. При химических ожогах промывать глаза струей воды в течение 15 минут.
Лечение состоит из использования обезболивающих капель, антибиотикотерапии и лекарств, ускоряющих регенерацию. При появлении эрозии назначают лекарства, действие которых направлено на восстановление трофических процессов и эпителизации.
Мейбомиевая форма лечится антибиотиками, антигистаминами, массажем, антисептиками и НПВС. Назначают гормональные лекарства, растворы для промывания глаз и препараты, восстанавливающие защитные функции организма. При изъязвлении проводят кератопластику и лазерокоагуляцию.
Осложнения
Общее осложнение каждого подвида травматического кератита — ухудшение зрительного восприятие вплоть до слепоты. При отсутствии лечения или неправильном подходе терапии, кератит осложняется некрозом, приводящим к язвам и абсцессам. При тяжелом течении заболевание приводит к отслоению всех слоев эпителия.
Прогноз
Согласно статистике прогноз благоприятный при своевременном обращении. Основной фактор, от которого зависит конечный результат, — фактор времени. Плохое зрительное восприятие связано с задержкой обращения людей в медицинские учреждения.
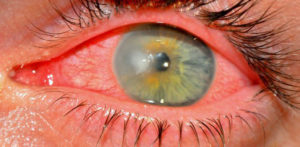 На результат влияет наличие общего заболевания, влияющего на остроту и четкость зрения (сахарный диабет). Следует понимать, что злоупотребление спиртными напитками во время лечения отягощает течение процесса, отодвигает выздоровление.
На результат влияет наличие общего заболевания, влияющего на остроту и четкость зрения (сахарный диабет). Следует понимать, что злоупотребление спиртными напитками во время лечения отягощает течение процесса, отодвигает выздоровление.
Врачи доказали — в 60% случаев травматический кератит имеет осложненное течение и сопровождается вовлечением в процесс увеального тракта.
Профилактика
Главная мера профилактики — защита глаз на производстве, игнорирование конфликтов, при которых можно получить тупую травму.
Требуется использовать любые защитные средства для органов зрения при работе с кислотами и щелочами, сваркой и резаком. Профилактикой для мейбомиевого блефарита является:
- своевременное лечение мейбомита и блефарита;
- ведение здорового образа жизни и урегулирование зрительных нагрузок.
Полезное видео
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Что еще почитать
Источник
Причинами травматических кератитов являются непроникающие травмы роговицы, контузионные повреждения, внедрившиеся в роговицу инородные предметы, различные ожоги, а также патогенное влияние на глаз УФО.
Критерием установленного кератита считаются отечные и инфильтрированные ткани роговицы. Инфильтраты, которые состоят из лимфоцитов, плазмоцитов и полинуклеарных лейкоцитов, отличаются нечеткими границами, а также различным цветом, формой и величиной. На цвет влияет качественный состав инфильтрата. Он приобретает беловато-сероватую окраску в случае преобладания лимфоцитов. Желтоватый цвет характерен для гнойной инфильтрации. Кератит может поражать не более одной трети толщины роговицы. Если процесс охватывает эпителий с верхними слоями стромы, говорят о поверхностном кератите. Если же заболевание распространяется на всю строму, кератит называют глубоким. Кератит может осложниться некрозом, который приводит к возникновению язв и абсцессов.
Содержание:
- Симптомы травматического кератита
- Лечение травматического кератита
Симптомы травматического кератита
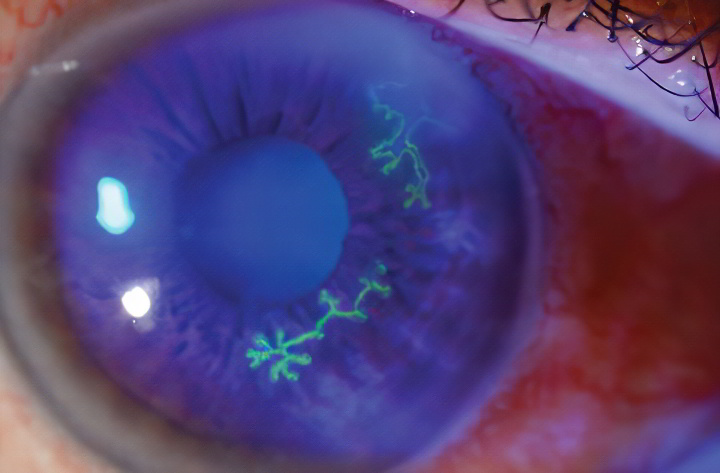
При кератите могут развиваться компенсаторные и восстановительные явления. Их признаком служит васкуляризация роговицы. Она представляет собой врастание в роговицу новых сосудов, источником которых служит петлистая сеть. На процессы васкуляризации влияет глубина поражения. Для поверхностных кератитов характерно дихотомическое ветвление сосудов и переход их через лимб роговицы к инфильтрату. При глубоких кератитах сосуды отличаются прямолинейным ходом и прорастанием толщи роговицы.
Поверхностное эпителиальное повреждение роговицы характеризуется возникновением эрозии, которая сопровождается болезненностью, слезотечением и периодическим подергиванием верхнего века. Предваряет наружный осмотр глаза поверхностное обезболивание 0,25%-м раствором дикаина или 0,3%-м раствором леокаина. Размеры эрозии выявляются после капельного введения в конъюнктиву 1%-го раствора флуоресцена.
Лечение травматического кератита
Лечение эрозивных повреждений роговицы основывается на улучшении трофических процессов и ускорении явлений эпителизации. В качестве местного лечения используются глазные капли, которые содержат витамины (витамин B2 с глюкозой и аскорбиновой кислотой), тауфон, метацил, баларпан. Также применяется закладывание в конъюнктивальный мешок различных гелей и мазей (солкосерил, тиаминовая мазь).
Для профилактики развития инфекционного процесса используют капельное введение левомицетина, сульфацил-натрия и т. д.
Чтобы иммобилизовать веки, осуществляют накладывание на глаза легкой повязки. Если в роговице обнаружено инородное тело, действуют следующим образом: вначале проводится поверхностная анестезия, затем происходит удаление инородных тел, которые расположены поверхностно (тампончиком с раствором дезинфектанта), потом проводят удаление глубоких инородных тел посредством копьевидной или желобоватой иглы.
Для профилактики бактериального воспаления роговицы используются дезинфицирующие капли и мази. К ним относятся сульфацил-натрий, сульфапиридазин-натрий, ципрофлоксацин, левомицетин, а также синтомицин и тетрациклиновая мазь.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Наши авторы
Источник
Кератит, или воспаление роговицы — группа офтальмологических заболеваний, которые могут осложниться помутнением роговой оболочки и снижением зрения. Их вызывают различные факторы: от аллергической реакции и легкой травмы до системной инфекции. Далеко не всегда воспалительный процесс на роговице завершается легко и без последствий: примерно в трети случаев болезнь осложняется язвенным процессом и требует лечения с применением микрохирургических методов.
Почему возникает воспаление
Большая часть негнойных воспалений роговицы имеет инфекционное происхождение. Более 70% всех поставленных диагнозов связаны с активностью вирусов.
Наиболее распространенными возбудителями кератита этого типа считаются:
- вирус простого и опоясывающего герпеса;
- аденовирусы (этот вариант чаще обнаруживается у детей);
- вирусы кори и ветрянки.
В случае если воспалилась роговица глаза и в конъюнктивальном мешке присутствует гнойный экссудат, причиной патологии служит неспецифическая или специфическая бактериальная инфекция. К возбудителям этой группы относятся:
- неспецифические бактерии — пневмококки, стрептококки и стафилококки, синегнойная и кишечная палочки;
- простейшие — клебсиелла и протей;
- специфические бактерии и простейшие — возбудители туберкулеза, сифилиса, малярии, хламидии, гонококки и сальмонеллы.
В отдельную группу вынесены воспаления, вызванные активностью амеб рода Acanthamoeba. Они вызывают наиболее тяжелые поражения роговицы и глубоко расположенных структур глаза. Такие инфекции характерны для людей с нарушениями зрения, использующих контактные линзы. У них же распространено кандидозное, то есть грибковое воспаление роговой оболочки.
Для воспаления не обязательно должна присутствовать инфекционная составляющая. В ряде случаев патология развивается вследствие:
- аутоиммунных реакций на фоне поллиноза, приема некоторых лекарств или глистных инвазий, ревматоидном артрите и синдроме Шегрена;
- интраоперационных последствий или осложнений на фоне воспаления слизистых оболочек глаза, слезного мешка и канальцев, сальных желез или ресничных фолликулов;
- эндогенных влияний — продолжительного дефицита витаминов группы В, А, С, общего снижения иммунитета или хронических системных заболеваний, сопровождающихся нарушением обмена веществ (подагра, диабет и т.д.).
Также в офтальмологии зафиксировано воспаление роговицы вследствие интенсивного воздействия ультрафиолета. В этом случае речь идет об отдельном диагнозе — фотокератите.
Основные симптомы
Для воспаления роговой оболочки любой этиологии и степени характерно появление общих симптомов, объединенных понятием роговичный синдром:
- режущих и жгучих болей в глазу;
- интенсивного слезотечения;
- блефароспазма (непроизвольная реакция смыкания век даже без наличия раздражителей);
- непереносимости яркого света;
- ощущения присутствия под веком инородного тела;
- снижения остроты зрения с сохранением способности различать очертания и цвет предметов, их расположение в пространстве.
Появление перечисленных явлений обусловлено раздражением рецепторов на роговице инфильтратом, выделяемым тканями в ответ на повреждение. Он же снижает прозрачность оболочки глаза. При неинфекционном и вирусном воспалении экссудат бесцветный или сероватый, так как в нем преобладают лимфоидные агенты. Инфекционные кератиты сопровождаются выделением желтого или зеленоватого экссудата. Такое окрашивание обусловлено скоплением в нем лейкоцитов и гнойного отделяемого.
По мере развития болезни на месте воспалительного очага может сформироваться поверхностная эрозия, которая при отсутствии лечения трансформируется в глубокую язву. Внешне такие формирования выглядят как локализованный дефект с округлым или слегка неровным краем, серым дном и скоплением в ней экссудата. После заживления на месте язвы остается мутное пятно — бельмо.
Важно! Вместе с воспалением роговицы у 50-70% больных наблюдаются сопутствующие воспалительные процессы: конъюнктивит, склерит, увеит и другие.
Диагностика
Когда воспалилась роговица глаза, важно не только подтвердить кератит, но и обнаружить причину его развития. Для этого офтальмологи проводят комплексную диагностику. На начальном этапе используют инструментальные методы, позволяющие дифференцировать кератит с конъюнктивитом и другими схожими с ним недугами:
- биомикроскопическое исследование глаза для оценки характера и размеров очага поражения;
- оптическую или ультразвуковую пахиметрию для определения толщины роговой оболочки;
- эндотелиальную или конфокальную микроскопию для определения глубины эрозий и язв, а также степени распространения воспаления на слои оболочки глаза;
- компьютерную кератометрию для установления кривизны роговицы;
- кератотопографию для установления изменений рефракции;
- флюоресциновую пробу для выявления эрозий и язвенных очагов на роговице.

Для установления причин воспалительного процесса врач проводит осмотр и сбор анамнеза, чтобы выяснить, какие заболевания перенес больной в последние 1-3 месяца. Параллельно с этим проводится лабораторное исследование материалов, взятых с поверхности роговицы и конъюнктивы:
- бактериологический посев для выявления специфических и неспецифических инфекций;
- цитологическое исследование соскоба с эпителия конъюнктивы и роговичного слоя;
- ПЦР, ИФА и другие высокотехнологичные анализы, выявляющие антитела к паразитам и возбудителям специфических инфекций;
- туберкулиновые пробы.
При отсутствии положительных результатов лабораторных исследований проводят аллергологические пробы.
Лечение
Неинфекционные и инфекционные формы кератита требуют длительного стационарного лечения. В среднем на полное восстановление роговицы и устранение причин заболевания уходит от 2 до 4 недель. Основу терапии составляют консервативные методы, преимущественно медикаментозное лечение. Препараты назначает офтальмолог, при необходимости к процессу привлекаются специалисты других медицинских направлений: фтизиатры при туберкулезном происхождении кератита, аллергологи и иммунологи при неинфекционных формах заболевания, венерологи при обнаружении специфических микроорганизмов и т.д.
Какими группами препаратов лечат воспаление роговицы:
при вирусной форме кератита — препараты интерферона и ацикловир в форме местных инстилляций, закладывание мазей с ацикловиром под веко, пероральный прием иммуномодуляторов (Левамизол и его аналоги);
- при бактериальных формах кератита — закапывание в глаз капель, внутриглазные инъекции и антибиотиков из групп пенициллинов, цефалоспоринов, фторхинолонов и т. д., а при тяжелом течении — внутривенное вливание антибиотиков;
- при туберкулезных формах кератита — перорально и внутримышечно противотуберкулезные химические лекарства, терапия проводится под контролем фтизиатра;
- при аллергической форме воспаления — местные и системные антигистаминные препараты, инстилляции гормональных средств;
- при специфических бактериальных воспалениях роговицы (если обнаружены возбудители сифилиса, гонореи) — специфические антибиотики, подобранные с учетом чувствительности микрофлоры к ним в форме местных средств, внутривенных и внутримышечных инъекций.
Независимо от происхождения воспаления терапию дополняют препаратами для ускорения эпителизации и профилактики осложнений:
- мидриатики (атропин и его производные, скополамин) в форме капель и мазей;
- препараты с таурином для ускорения регенерации роговицы;
- местные ферментные препараты при снижении остроты зрения.
Хирургические вмешательства при неосложненных формах воспаления роговой оболочки не проводятся. К ним прибегают в случае углубления патологического процесса и появления на поверхности роговицы язвочек и глубоких эрозий. Такие новообразования угрожают не только ухудшением остроты зрения, но и повреждением наружной оболочки глаза с последующим вытеканием стекловидного тела, помутнением хрусталика.
Если после устранения острого воспалительного процесса обнаруживаются глубокие язвы, проводят следующие виды операций:
- Микродиатермокоагуляция — микрохирургическое вмешательство с использованием высокочастотных токов. Метод позволяет удалить рубцовые и некротические ткани в области наиболее сильного помутнения роговицы. Спустя 5 суток струп отторгается, на его месте появляется просветленный участок роговой оболочки. Полное заживление происходит спустя 2 недели после операции.
- Лазерная коагуляция — микрохирургическое воздействие на дефект роговицы, который позволяет послойно «выпарить» его и одновременно санировать ткани. Такое вмешательство позволяет еще и простимулировать регенеративные процессы: на месте дефекта формируются полноценные прозрачные роговые оболочки, а не рубец.
- Криоаппликация — локализованное малотравматичное воздействие на язвенный дефект сверхнизкими температурами. Методика по эффективности сравнима с термокоагуляцией электрическими волнами, но имеет менее выраженный коагулирующий эффект.
- Лазерное лечение — малотравматичная процедура при возникновении глаукомы и других заболеваний, связанных со снижением зрения из-за помутнения хрусталика.
- Кератопластика — восстановление роговицы донорскими или искусственными материалами.
Удаление (энуклеация) глазного яблока проводится при осложненных и тяжелых формах кератита, когда инфекционный процесс распространяется на все оболочки глаза, стекловидное тело и внутриглазные структуры. Такое осложнение может угрожать проникновением инфекции на глазницу, а затем головной мозг, поэтому единственным верным решением становится радикальное устранение проблемы.
Возможные осложнения
При легком течении кератита следы инфильтрации исчезают полностью спустя 2-4 недели с начала лечения. Осложнениями угрожают центральные и парацентральные воспаления роговой оболочки глаза, протекающие в тяжелой форме. Такие виды заболевания чаще других вызывают уменьшение прозрачности роговицы за счет формирования на ней рубцов. Сопровождаемые язвенным процессом патологии осложняются распространением инфекции на содержимое глазного яблока. Они, в свою очередь, могут завершиться флегмоной и атрофией глаза и зрительного нерва, сепсисом и прочими опасными для жизни состояниями.
Источник
