Воспаление радужной оболочки или радужной оболочки и цилиарного тела
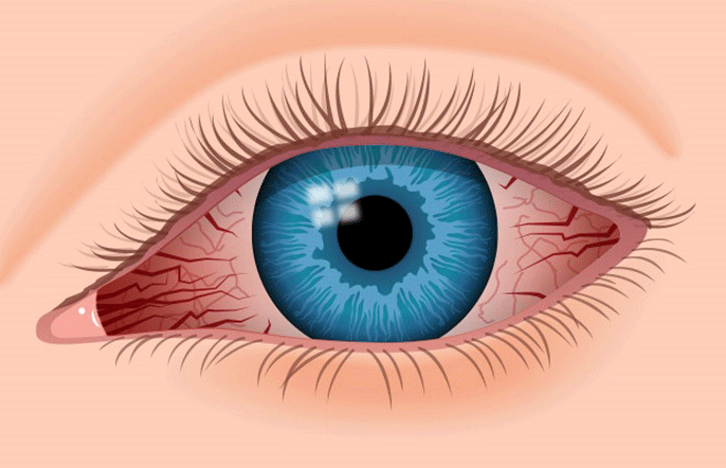
Ирит представляет собой воспалительное поражение радужной оболочки глаза. Оно часто сопровождается увеитом, который характеризуется воспалением сосудистой оболочки органа зрения, и циклитом – поражением ресничного тела. Заболевание чаще всего встречается у людей возрастом 20-40 лет. Примерно в 30-50 % случаев патология приобретает хронический характер.
Ирит представляет собой распространенную патологию, которая часто встречается в практической офтальмологии. Нередко нарушение рассматривают в сочетании с передним увеитом или иридоциклитом.
Эпидемиологические параметры имеют прямую связь с причиной развития заболевания. На фоне системных нарушений, таких как болезнь Рейтера или Бехтерева, патология возникает в 10 % случаев. Заболевание может быть выявлено в любом возрасте, однако чаще всего его диагностируют у молодых людей и пациентов среднего возраста.
Воспалению радужки одинаково подвержены и мужчины, и женщины. Отличий в географических особенностях распространения тоже нет.
Классификация ирита
В зависимости от причины патологии, существуют такая классификация ирита:
- Инфекционный – обусловлен влиянием патогенных микроорганизмов. К ним относятся возбудители сифилиса, туберкулеза, гонококки.
- Аллергический – возникает в результате реакций на бытовые или медикаментозные аллергены.
- Инфекционно-аллергический – развивается в том случае, если к инфекции присоединяется аллергия.
- Посттравматический – возникает после травм и ожогов. Также к нему приводит попадание в глаз чужеродных объектов.
- Вторичный – возникает на фоне системных патологий. К нему приводят эндокринные заболевания, сахарный диабет, сифилис, туберкулез.
- Неясной этиологии – диагностируется в том случае, если не удастся выявить точные причины воспаления.
В зависимости от распространенности воспалительного процесса ирит может иметь такие разновидности:
- односторонний – локализуется на одном глазу;
- двусторонний – провоцирует поражение двух глаз.
По характеру протекания ирит может иметь следующие виды:
- острый – продолжается 2-3 недели;
- подострый – длится полгода;
- хронический – возникает при неправильной терапии или ее отсутствии, при этом ремиссия сменяется рецидивами.
Радужная оболочка и цилиарное тело глаза обладают общим кровообращением. Потому изолированное воспаление радужки наблюдается крайне редко. Обычно ирит дополняет воспалительное поражение цилиарного тела. В такой ситуации диагностируется иридоциклит.
Причины ирита
Воспалительное поражение радужной оболочки часто становится клиническим симптомом аутоиммунных нарушений или развивается как самостоятельное заболевание.
К основным причинам ирита относят следующее:
- Травматические повреждения. Воспалительные процессы в увеальном тракте могут быть следствием травм передней части глаза, ожогов, попадания внутрь инородных объектов.
- Нарушения обменных процессов. К провоцирующим факторам относятся болезни, которые сопровождаются нарушением баланса гормонов. Причиной становится гипотиреоз, который характеризуется нехваткой гормонов щитовидной железы. Также провоцирующими факторами выступают недостаточность надпочечников и сахарный диабет.
- Ятрогенные факторы. В эту категорию причин входят хирургические вмешательства на радужке. Это может быть пластика или лазерное лечение глаукомы.
- Инфекции. К провоцирующим факторам проблем относят заражение палочкой Коха, токсоплазмозом, бруцеллезом, лептоспирозом или сифилисом.
- Индивидуальная непереносимость. Причиной ирита может быть аллергия на лекарственные средства, которые вводятся в зону нижнелатерального края глазницы.
Симптомы ирита
Для ирита характерно плавное нарастание клинической картины. На начальном этапе болезнь имеет бессимптомное течение. Нарастание симптомов обусловлено переохлаждением, влиянием стрессовых факторов, рецидивом сопутствующих патологий, контактами с инфицированными людьми.
К первым проявлениям болезни относят чрезмерную слезоточивость и дискомфортные ощущения в орбитальной области. По мере прогрессирования недуга развивается покраснение глаз, отекает радужная оболочка. Это делает ее рисунок менее четким. При давлении на глазное яблоко нарастает боль.
В отдельных случаях первым симптомом ирита, на который жалуются пациенты, становится появление зон кровоизлияния или изменение окраса радужки. Обычно она становится заметнее светлее и контур немного сглаживается.
При этом наблюдается сужение зрачка, и замедляются реакции на свет. При ухудшении преломляющей способности органа зрения падает его острота. У людей с таким диагнозом появляется туман перед глазами. При серьезных зрительных нагрузках возникают астенопические проявления. К ним относят общую слабость, жжение в глазах, головные боли, которые отдают в надбровные дуги.
Диагностика ирита

Чтобы провести диагностику ирита, нужно провести физикальное обследование и назначить целый комплекс инструментальных и лабораторных процедур. При проведении осмотра удается определить перикорнеальную инъекцию и ухудшение четкости рисунка радужки.
Проведение детального обследования включает такие методики:
- Гониоскопия. Этот способ помогает обнаружить мутную жидкость – чаще всего она имеет гнойный характер. Это вещество сконцентрировано в передней камере. Также процедура помогает диагностировать изменения в структуре дренажной системы органа зрения.
- Оценка клеточной реакции. Для определения активности воспаления стоит изучить клеточную реакцию влаги в передней камере. При первой степени заболевания удается определить четкий рисунок радужки, при второй степени – некоторые элементы поддаются дифференциации, при третьей степени – осмотр резко усложняется, при четвертой – визуализировать радужку не удается.
- Оценка реакции зрачка на свет. При этом удается обнаружить отсутствие или внезапное ухудшение реакций на свет. После выполнения пробы с мидриатиками увеличивается светочувствительность.
- Биомикроскопия глаза. Эта методика помогает диагностировать такие объективные симптомы ирита, как отек, дистрофические поражения радужки, присутствие гранулематозных очагов поражения, наличие задних синехий.
- Визометрия. При этом удается выявить снижение остроты зрения, которое обусловлено изменениями в преломлении света. Это сочетается со спазмом аккомодации.
- Ультразвуковое исследование глаза. Процедура проводится для диагностики морфологических изменений, которые вызывают появление болезни. Также ее выполняют для визуализации вторичных патологий зрительного органа. К ним относятся синехии и помутнение хрусталика.
- Периметрия. Благодаря проведению процедуры удается выявить концентрическое сужение поля зрения.
- Тонометрия. Заболевание может характеризоваться снижением или повышением глазного давления. При увеличении офтальмотонуса для изучения внутриглазной гидродинамики проводится тонография органа зрения.
Лабораторные исследования помогают определить наличие антител к антигенам возбудителей. Для этого применяется метод ИФА, тестирование на обнаружение циркулирующих иммунных комплексов, HLA-типирование. Также может выполняться оценка ревматоидного фактора и популяции Т-лимфоцитов.
Такие исследования помогают определить происхождение болезни. При потребности дополнительно проводится тестирование патергии. Также может возникать необходимость в парацентезе передней камеры и витреальной биопсии.
Лечение ирита
Лечение ирита должно быть направлено на устранение фоновой болезни. Даже слабовыраженные симптомы со стороны зрительного органа при инфекциях или системных патологиях нуждаются в помощи офтальмолога.
Консервативное лечение патологии подразумевает применение таких препаратов:
- Антибиотики. Их стоит выписывать при бактериальном характере воспаления. Перед началом курса антибактериальной терапии стоит оценивать чувствительность возбудителей к медикаментозным препаратам.
- Противовирусные вещества. Их используют при вирусном характере заболевания. Для получения эффекта применяют местную и системную терапию. Нередко назначаются парабульбарные инъекции и инстилляции.
- Нестероидные противовоспалительные препараты. Их нужно применять для устранения активного воспалительного процесса. При недостаточной результативности таких веществ или генерализации процесса применяют глюкокортикоиды.
- Мидриатики. Средства, которые расширяют зрачок, применяются для предотвращения формирования передних синехий. Мидриатики выписывают исключительно при нормальном или сниженном внутриглазном давлении.
- Витаминные комплексы. В течение лечения стоит применять витамины А, Р, С.
- Средства физиотерапии. При обнаружении задних спаек посредством электрофореза проводится введение фибринолизина, папаина и мидриатиков. После устранения острого воспаления рекомендуется проведение электрофореза с лидазой. Также в ходе процедуры могут применяться экстракты алоэ.
Осложнения ирита
При отсутствии полноценной терапии, ирит может стать причиной различных осложнений.
К возможным последствиям заболевания относят следующее:
- Катаракта. При этом заболевании наблюдается помутнение хрусталика. Особенно высока вероятность проблем после длительного воспаления.
- Неправильный зрачок. Рубцовая ткань способна спровоцировать прилипание радужки к хрусталику или периферической части роговицы. Как следствие, зрачок приобретает неправильную форму, а радужка замедленно реагирует на свет.
- Глаукома. Рецидивирующий ирит способен спровоцировать глаукому – опасную патологию органа зрения. Для этого нарушения характерно повышение давления в глазу. Заболевание может стать причиной полной потери зрения.
- Скопление кальциевых солей на роговице. Это нарушение называется лентовидной кератопатией. Это аномальное состояние провоцирует некроз роговицы и может стать причиной ухудшения зрительных функций.
- Отек сетчатки. Под этим термином понимают кистозный макулярный отек. При этом есть риск затуманивания или снижения центрального зрения.
Профилактика ирита
Специфические методы профилактики ирита отсутствуют. Неспецифические меры основаны на своевременном выявлении глазных нарушений при инфекциях или системных заболеваниях.
Людям, которые работают на производстве, нужно пользоваться средствами индивидуальной защиты. При наличии метаболических нарушений или после операций на радужке нужно дважды в год обследоваться у окулиста.
Ирит – опасная патология, которая может стать причиной негативных последствий для здоровья. Чтобы справиться с недугом, нужно установить причины его появления и подобрать адекватную терапию.
Источник
Ирит, иридоциклит глаза или передний увеит – все это названия одного и того же заболевания, для которого характерно воспаление радужной оболочки глаза и отдельных участков цилиарного (ресничного тела). В отличие от большинства офтальмологических заболеваний, связанных с поражениями сосудистой сетки глазного яблока, иридоциклиту подвержены преимущественно молодые люди в возрасте от 20 до 45 лет. Хотя на фоне других патологий и нарушений воспаление встречается у детей и пожилых.
При своевременном обращении к врачу заболевание радужки глаз удается вылечить за 1–3 недели без последствий и осложнений, с полным восстановлением и сохранением качества зрения. Если же лечение иридоциклита было некачественным или запоздалым, возрастает риск перехода патологии в хроническую форму и значительного ухудшения зрения вплоть, до его полной утраты.
Стоит узнать: хотя различают вирусные, бактериальные формы заболевания, заразным оно не является и от больного человека к здоровому распространяться не может. Иридоциклит никогда не передается воздушно-капельным путем, потому на время лечения пациент не нуждается в изоляции. Но при этом предрасположенность к данному заболеванию радужной оболочки глаза переходит по наследству.
Почему развивается патология
Причины возникновения иридоциклита могут быть самыми разными как эндогенными, так и экзогенными. От них во многом зависят симптоматика, течение болезни и методы лечения, риски осложнений и прогнозы. Крайне редко увеит передней камеры глаза развивается самостоятельно – как правило, это последствие других нарушений в организме. В 40% случаев воспалительный процесс начинается на фоне аутоиммунных заболеваний – например, системной волчанки, болезни Бехтерева, ревматоидного артрита. В этом случае поражения глаз часто обнаруживаются у детей в возрасте 10–14 лет.
И также толчком к развитию патологии могут стать следующие факторы:
- любые острые инфекционные процессы в организме;
- хронические, вялотекущие воспалительные процессы как постоянный очаг инфекции – например, невылеченный кариес;
- травмы глаза любого происхождения, в том числе и послеоперационные.
Симптомы иридоциклита, клиническая картина, методы лечения и прогнозы изменяются в зависимости от причины и вида заболевания.

Иридоциклит часто является сопутствующим осложнением при серьезных системных заболеваниях – например, болезни Бехтерева
На заметку: медики доказали прямую связь развития этого заболевания со стрессами. При этом неважно, страдает человек от хронического недосыпания, усталости, чрезмерных физических нагрузок или же находится в постоянном эмоциональном напряжении. И психическое, и физическое переутомление одинаково негативно влияют на обменные процессы в организме и при стечении нескольких благоприятных факторов (вирусы, переохлаждение, резкое снижение иммунитета) становятся еще одной причиной иридоцклитов у молодых и активных людей.
Классификация заболевания
Существует несколько параметров, по которым определяют вид и форму заболевания глаз. В первую очередь патология классифицируется по длительности течения и выраженности симптомов. Различают такие основные виды:
- Острый иридоциклит – проявления воспалительного процесса возникают внезапно, зрение резко ухудшается, беспокоят боли, пациент волей-неволей вынужден обращаться за врачебной помощью. Причинами такой формы болезни обычно являются травмы или острые системные инфекции, сепсис, ее средняя длительность – 2–6 недель.
- Подострый иридоциклит – выражается не так ярко, чаще бывает последствием хронических инфекций других органов, аутоиммунных нарушений. И также успешно излечивается за несколько недель, но может рецидивировать.
- Хронический иридоциклит – осложнение частых рецидивов при неправильном или неполном лечении иридоциклита острой формы. Поддается лечению плохо чаще всего по вине самого пациента, прекращающего курс лечения раньше срока, как только симптомы будут устранены.
- Рецидивирующий – проявляется как острая или подострая форма обычно в холодное время года или межсезонье.

Острые формы заболевания всегда выражаются ярко, пропустить или перетерпеть симптомы невозможно
По этиологии передние увеиты бывают:
- токсико-аллергическими – болезнь возникает и прогрессирует на фоне интоксикации организма с агрессивными раздражителями, часто встречается у детей с ослабленным иммунитетом, страдающих аутоиммунными заболеваниями или вирусными инфекциями. Сюда относят острый гриппозный иридоциклит, ревматический, подагрический, диабетический, гонорейный и пр.;
- метастатическими – это туберкулезная, сифилисная, бруцеллезные формы заболевания;
- травматические – вызванные механическими повреждениями структур глаза при травме или хирургическом вмешательстве.
В зависимости от симптоматики и проявлений воспаления выделяют:
- серозный;
- гнойный;
- геморрагический;
- фибринозно-пластический иридоциклит.

Для геморрагической формы болезни характерны множественные кровоизлияния, глазной белок при этом может полностью окраситься в красный
И также встречаются смешанные формы заболевания. По характеру поражений бывают гранулематозные уевиты и негранулематозные. Для гранулематозной формы характерно образование гранул из гигантских отмерших и живых клеток, фиброзных и лимфоидных тканей в пораженных структурах глаза. При негранулематозной форме в радужной оболочке и ресничном теле обнаруживается выпот фиброзного экссудата.
И, наконец, классификация осуществляется по видам травматических иридоциклитов:
- послеоперационный;
- после ранения ил несчастного случая;
- после контузии.
Диагностика точного вида патологии проводится с учетом внешней симптоматики и результатов обследования. Крайне важно точно установить причину воспаления, чтобы подобрать эффективную схему лечения иридоциклита.
Симптомы
При иритах может поражаться только один глаза или же сразу оба. Клиническая картина будет отличаться в зависимости от причины заболевания, но есть общие для любых форм симптомы:
- Повышенная фоточувствительность, часто выраженная светобоязнь даже при неярком освещении, в пасмурный день.
- Покраснение и отечность глаза: при острых, тяжелых формах заболевания покраснеть может полностью весь глазной белок, сильно отекает слизистая.
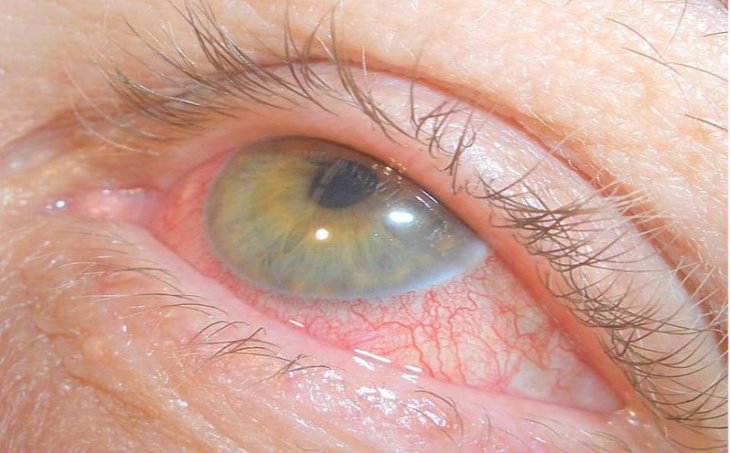
- Изменение окраски радужной оболочки глаза – в зависимости от изначального цвета она становится зеленоватой, желтоватой или ржавой.
- Болевые ощущения разной интенсивности, усиливающиеся при надавливании на глаз.
- Ухудшение остроты и качества зрения на пораженном органе.
Главным специфическим симптомом иридоциклита считается изменение радужной оболочки глаза – его заметно визуально, без специальных приборов и подсветок. Рисунок радужки становится словно смазанным, «лучики» меняют направление, становятся прерывистыми и зигзагообразными. Зрачок сужается и остается таким даже при изменении интенсивности освещения. По отсутствию реакции зрачка на свет и характерной окраске радужной оболочки врач может уже при визуальном осмотре предположить иридоциклит.
При инструментальном диагностическом обследовании врач-офтальмолог может выявить:
- незначительное повышение внутриглазного давления, хотя чаще оно пониженное или сохраняется в норме;
- спайки радужной оболочки и хрусталика (при подостром и хроническом иридоциклите);
- помутнение стекловидного тела;
- заращение зрачка в запущенных случаях.
При острой форме заболевания светочувствительность переходит в выраженную светобоязнь, боли в глазах очень сильные, часто сопровождаются головными болями, резким снижением остроты зрения, интенсивным слезотечением. Для подострых, хронических форм характерны те же симптомы, но они более смазаны и легче переносятся пациентом, хотя зрение постоянно ухудшается. Острое воспаление радужки при грамотном подходе и комплексном лечении даже в домашних условиях удается полностью устранить без последствий за несколько недель. Но если упустить момент или лечить болезнь недобросовестно, она легко перейдет в хроническую форму – бороться с ней значительно сложнее.
Важно: диагностировать иридоциклит любой формы обычно не составляет никакого труда, достаточно осмотра органов зрения пациента с использованием щелевой лампы. Но чтобы установить причину болезни, в большинстве случаев требуются дополнительные консультации у узких специалистов и соответствующие исследования. Подключаться могут ревматолог, инфекционист, аллерголог, эндокринолог.

На фото продемонстрировано, как выглядит иридоциклит разных форм и степеней поражения
Методы лечения
Комплексная терапия иридоциклитов любых форм и этиологии проводится в двух направлениях:
- устранение воспалительного процесса как причины неприятных симптомов;
- профилактика образования спаек и рубцов, которые в дальнейшем могут стать причиной деформации хрусталика, роговицы и серьезных нарушений зрения.

Без антисептических, противовоспалительных или мидриатических средств для местного применения не обходится ни одна схема лечения увеита
Для этого комбинируются медикаментозные средства таких групп:
- Гормональные препараты – используются при нетипичных формах иридоциклитов для устранения симптомов воспаления. Обычно назначаются Гидрокортизон, Дексаметазон или Преднизолон в форме таблеток, инъекций, мазей для местного применения.
- Нестероидные противовоспалительные средства, если иридоциклит развивается после вмешательств на глазах или вызван небактериальной инфекцией – быстро купируют воспалительный процесс Индометацин, Диклофенак, Метиндол.
- Антибиотики системного и местного действия в форме таблеток или капель – при гнойных увеитах передней камеры глаза. Используют Флоксал, Торбекс, Ципрофлоксацин.
- Противовирусные капли и таблетки – Офтальмоферон, Полудан, Ацикловир включаются в общую схему лечения, если причина в вирусной инфекции.
- Мидриатики – это лекарства, способствующие расширению зрачка, благодаря чему удается предотвратить образование спаек и сращивание радужки с хрусталиком. Хорошо себя зарекомендовали препараты Мидриацил, Ирифрин, Цикломед. Раньше препаратом выбора был Атропин, но в последнее время его используют все реже ввиду длинного списка побочных эффектов и противопоказаний.
- Антигистаминные лекарственные средства – Кларитин, Супрастин, Лоратадин.
- Иммуномодуляторы при любых формах иридоциклита – Имуспорин, Экворал, Цикслоспорин.
Если воспаление глаз началось на фоне другого инфекционного или аутоиммунного заболевания, то его тоже обязательно лечат, иначе иридоциклит будет неизбежно рецидивировать и осложняться.

Прогревания и другие физиопроцедуры после купирования воспалительного процесса помогают предотвратить образование спаек и рубцов
Для рассасывания и профилактики спаек и рубцов после купирования острого воспалительного процесса назначается курс физиотерапевтических процедур. Положительный эффект дают:
- магнитотерапия;
- облучение ультрафиолетовыми лучами;
- электрофорез с дополнительным использованием трипсина или лидазы;
- прогревания.
Любые очаги инфекции и воспаления в организме существенно осложняют лечение и оттягивают момент выздоровления, даже если это кариозный зуб или хронический насморк. Поэтому в ходе комплексного лечения иридоциклита обязательно проводят полную санацию ротовой полости, устраняют все запущенные недуги, которые могут и не беспокоить пациента на данный момент.
Запомнить! Сам по себе иридоциклит не считается тяжелым заболеванием, несущим прямую угрозу зрению пациента. Но переход в хроническую форму, частые рецидивы могут привести к более опасным осложнениям: хориоретиниту, отслоению сетчатки, заращению или сращению зрачка, эндофтальмиту, панофтальмиту, атрофии глазного яблока, абсцессу стекловидного тела, глаукоме или катаракте. Пациент при таких осложненных патологиях может лишиться не только зрения, но и глаза вообще.

При отсутствии лечения иридоциклит может привести к абсцессу, глаукоме, полному атрофированию глазного яблока, утрате зрения и глаза
Народные средства при лечении иридоциклита
Обращаться к нетрадиционной медицине при таком диагнозе – не самый разумный вариант. Но если врач недоступен, а состояние критическое, получить облегчение можно с помощью таких народных рецептов:
- Осиновый настой. Кору осины измельчают на кусочки, укладывают в огнеупорную емкость и заливают водой так, чтобы она полностью покрывала корки. Смесь доводят до кипения и готовят на медленном огне четверть часа. Затем накрывают, настаивают не менее трех часов и процеживают. Принимать этот настой следует по одному стакану натощак, желательно утром, до полного исчезновения симптомов. Считается, что осиновая настойка обладает противовоспалительными, регенерирующими свойствами.
- Лимонно-чесночная смесь. А этот рецепт должен повышать естественный иммунитет организма и тем самым способствовать выздоровлению. Сначала нужно собрать сок свежих лимонов, чтобы в итоге получилось 500 мл. Затем очистить 200 г чеснока, пропустить через пресс. Соединить оба компонента, размешать, поместить в бутыль с плотной крышкой и поставить в холодильник. Полученное лекарство следует по одной чайной ложке разводить в стакане теплой воды и принимать ежедневно на протяжении трех недель.

Существует ряд рецептов народной медицины против увеита, но эффективность и безопасность ни одного из них официально не подтверждена
И также народные лекари рекомендуют лечить иридоциклит прогреваниями песком и солью, зашитыми в полотняный мешочек, или же пиявками. Официальная медицина эффективность таких методик не подтверждает и не одобряет, любые эксперименты остаются на усмотрении пациента.
Прогнозы и профилактика
Прогнозы заболевания зависят во многом оттого, на какой стадии оно было выявлено и насколько точно врачам удалось определить его этиологию. Не менее важно устранить все без исключения источники инфекции в организме пациента, в противном случае эффект лечения не будет стойким и спустя некоторое время воспаление радужки рецидивирует. Фоновые патологии тоже обязательно следует лечить. Только под контролем врача и при условии соблюдения всех назначений и рекомендаций можно быстро справиться с этим недугом.
Главное коварство иридоциклита – в его способности исчезать практически полностью, а затем вновь проявляться в еще большей выраженной и сложной форме. Чтобы предупредить рецидивы, нужно помнить о профилактических мерах, особенно в холодное время года. Заключаются они в следующем:
- Избегать переохлаждений, сквозняков, повышенной влажности.
- Избегать контактов органов зрения с вредными химическими веществами и испарениями.
- В первые недели после выздоровления избегать прямых солнечных лучей, сильного ветра, стараться не купаться в открытых водоемах, в том числе и на море.
- Исключить контакты с потенциальными аллергенами, в том числе с продуктами питания, медикаментами и косметическими средствами низкого качества.
- Обязательно лечить все острые и хронические заболевания, не допускать тяжелого состояния.
- Укреплять иммунитет с помощью здорового образа жизни, сбалансированного питания, полноценного отдыха.
- Контролировать нагрузки на глаза, давать им отдых, а при необходимости принимать витаминные комплексы для глаз, выполнять специальные упражнения.
Резюме: Иридоциклит – довольно распространенное офтальмологическое заболевание среди группы молодых людей в возрасте от 20 до 40 лет, при котором поражается сосудистая сетка глаза. Воспаление может вызваться как внешними, так и внутренними факторами. Важно правильно установить, какими именно, чтобы правильно подобрать лечение и предотвратить рецидивы. При адекватном подходе иридоциклит полностью излечивается за один месяц. Но если болезнь игнорировать и не воспринимать всерьез, человек может полностью ослепнуть
Источник

