Воспаление радужной оболочки и цилиарного тела

Иридоциклит — воспаление радужки глаза и цилиарного тела. Другое название патологии — передний увеит. Острая фаза иридоциклита характеризуется отечностью, появлением болей в глазах, покраснением, обильным слезоотделением, сменой оттенка радужной оболочки, иногда — деформированием зрачкового отверстия, падением уровня зрения, появлением преципитатов, гипопиона.

Методы диагностики иридоциклита — осмотр, ощупывание глаза, офтальмоскопия, биомикроскопия, УЗД, осмотр глазного дна, измерение давления внутри глаза, различные лабораторные анализы.
Лечение включает этиотропную терапию, препараты против воспаления, антигистаминные, дезинтоксикационные, иммуностимулирующие средства, витаминные комплексы, мидриатики.
Иридоциклит: описание, эпидемиология
Циклиты и ириты относятся к передним увеитам. Так у офтальмологов называются воспалительные процессы в сосудах глаза.
Из-за постоянного физиологического и функционального «сотрудничества» радужной оболочки глаза и ресничного тела воспаление, первоначально локализованное в одной зоне, быстро переходит и на вторую зону. Таким образом, развивается иридоциклит.
Распространенность иридоциклита довольно высока. Он может возникать в любом возрасте пациента, но чаще всего — в группе 20-40 лет. Преимущественное время возникновения иридоциклитов — осень, зима.
Острый период, как правило, продолжается 3-6 недель, а хроническое течение может длиться много месяцев.
Классификация иридоциклитов
По причине появления иридоциклит может быть:
- инфекционным;
- инфекционно-аллергическим;
- аллергическим;
- травматическим;
- сопутствующим системным болезням;
- входящим в симптомокомплекс различных синдромов;
- невыясненной природы.
По типу течения иридоциклит бывает:
- острым;
- хроническим.
По виду патологических нарушений иридоциклит существует в формах:
- экссудативный;
- геморрагический;
- серозный;
- фибринозно-пластический.

Причины иридоциклита
Этиология иридоциклитов многофакторна. Заболевание может быть вызвано как внешними, так и внутренними причинами.
Нередко болезнь стартует из-за травмирования глаза, а также по причине занесения инфекции во время операции. Иридоциклит может стать и осложнением кератита (воспалительного процесса в радужке глаза).
Возбудителем иридоциклита являются вирусы (герпес, корь, грипп, парагрипп), бактерии и представители протозойной флоры (стафилококки, стрептококки, гонококки, хламидии, микоплазма, токсоплазма, микобактерии туберкулеза и т.д.).
Неспецифическая бактериальная микрофлора может активизироваться и при обострении имеющихся патологий — тонзиллита, риносинусита.
Системные, ревматические, аутоиммунные, обменные болезни также могут повлиять на возникновение иридоциклитов. Среди них: аутоиммунный тиреоидит, ревматизм, синдром Рейтера, болезнь Бехтерева, сахарный диабет, подагра, саркоидоз, синдром Фогта-Коянаги-Харады.
Так, среди страдающих ревматоидным артритом и различными инфекционными болезнями иридоциклит сопровождает их в половине и более случаев.
Факторами, провоцирующими развитие иридоциклитов, становятся:
- избыточное развитие сосудов в органах зрения;
- высокая чувствительность радужной оболочки, ресничного тела к антигенам инфекционных агентов;
- сопутствующие эндокринные, иммунные патологии;
- стрессы, нервные перенапряжения;
- высокие физические нагрузки.
Кроме инфекционного заражения сосудистой сетки при иридоциклите ткани глаза повреждаются токсинами микробов, а также вырабатывающимися медиаторами воспаления.
Процессы иммунного цитолиза сопровождаются нарушением ферментного обмена, разрастанием новых сосудов, ухудшением кровоснабжения клеток, появлением рубцов.
Клиническая картина иридоциклита
Выраженность симптомов иридоциклита, а также характер его течения обусловлен происхождением болезни, продолжительностью влияния возбудителей и их антигенов, а также состоянием иммунной системы больного и степенью проницаемости гематоофтальмического барьера.
Как правило, воспаляется один орган зрения. Начальными симптомами иридоциклита становятся покраснение глаза, появление болевых ощущений, при этом дискомфорт становится сильнее при пальпации и нажиме на глаз.
Далее присоединяются повышенная фоточувствительность, ощущение тумана или пелены перед глазами, некоторое понижение остроты зрения, обильное выделение слезной жидкости.
Радужка глаза меняет свой оттенок на фоне протекающего воспаления. Обычно она обретает немного зеленоватый или ржавый цвет, а также изменяется ее рисунок.
Нередко проявляется роговичный синдром. Передняя камера глаза может содержать гнойное, серозное, фибринозное отделяемое.
Если гнойный экссудат опадает на дно камеры глаза и остается там, формируется гипопион — зеленовато-желтая полоска гноя. Лопающиеся сосуды в этой части глаза вызывают появление кровяных сгустков — гифем.
Дальнейшее воспаление структур глаза охватывает ресничное тело. В этом случае появление экссудата и его фиксация на хрусталике и стекловидном теле приводит к снижению прозрачности последних, что влечет падение зрения.
Дальняя поверхность роговой оболочки по мере развития иридоциклита покрывается серыми преципитатами, состоящими из патологического отделяемого и отмерших клеток. Даже при их рассасывании длительно остаются пигментные глыбки.

Отечность радужной оболочки и ее анатомическое взаимодействие с хрусталиком вызывает образование синехий (спаек), что приводит к сужению и деформации зрачка, а также нарушению реагирования зрачка на источник света.
Возможно и прирастание передней области хрусталика и радужки с формированием круговой спайки.
При затяжном иридоциклите такие спайки несут большую угрозу полной потери зрения на фоне заращивания зрачкового отверстия.
Давление в глазу при развитии болезни нередко падает, что происходит из-за угнетения выделения жидкости передней камеры. При остром течении патологии с избыточным отделением экссудата и при сращивании края радужки с хрусталиком давление в глазу может повышаться.
У различных типов иридоциклитов есть некоторые характерные особенности. Так, туберкулезный иридоциклит может иметь смазанную клинику, при этом в глазу формируются крупные преципитаты, желтые бугорки (туберкулы), обширные задние стромальные спайки.
За счет полного сращения зрачка глаз может ослепнуть. В большинстве случаев в запущенной стадии наблюдается сильное снижение или затуманивание зрения.
При вирусных иридоциклитах острое течение сопровождается обильной экссудацией серозного или фибринозного отделяемого, образованием небольших светлых преципитатов, увеличением давления в глазу.
После травмы, как правило, наблюдается воспалительное поражение глаза по типу симпатической офтальмопатии.
Иридоциклит при синдроме Рейтера на фоне хламидиоза начинается с явлений конъюнктивита, дополняется уретритом и суставным поражением до возникновения характерной триады.
При иридоциклите аутоиммунной этиологии развивается тяжелое течение с рецидивами и ремиссиями по мере обострения первоначальной патологии.
Такой тип иридоциклита часто осложняется катарактой, глаукомой, склеритами и кератитами и т.д. Любой последующий рецидив несет высокий риск полной потери зрения больным.
Диагностика иридоциклитов
Постановка диагноза основана на данных, полученных после проведения тщательного обследования, в том числе инструментального, лабораторного, офтальмологического, а также включающего посещение других специалистов (при необходимости).
При возникновении неприятных симптомов следует обратиться к офтальмологу. Он проведет визуальный осмотр глаза, пальпацию, опросит больного об особенностях и симптомах.
Обязательно требуется проверка зрения, замеры давления внутри глаза путем бесконтактной, либо контактной тонометрии, офтальмоскопия, биомикроскопия, которые обнаруживают патологические изменения в структурах глаза. Для получения детального снимка глаза назначается УЗИ, иногда — рентгенография или МРТ.
Лабораторные анализы необходимы с целью определения возбудителя заболевания. Назначаются клинический анализ крови, биохимия, общий анализ мочи, пробы на ревматоидный фактор, коагулограмма, пробы на различные аллергены, туберкулиновые пробы, анализы на антитела к специфическим возбудителям методами ИФА, ПЦР (на сифилис, герпес, хламидии, токсоплазму, корь и т.д.).
При подозрении на аутоиммунную природу иридоциклита проводят оценку концентрации иммуноглобулинов сыворотки крови, а также их присутствие в слезной жидкости (IgM, IgA, IgG).
По мере необходимости рекомендуются консультации других специалистов — стоматолога, ревматолога, фтизиатра, ЛОРа, венеролога. Из инструментальных обследований зачастую назначаются рентгеновский снимок или МРТ носоглотки, легких.
Дифференциальный диагноз ставится в сравнении с конъюнктивитом, глаукомой, кератитом и прочими офтальмологическими заболеваниями.
Терапия иридоциклита
Чем раньше начнется лечение иридоциклита, тем больше вероятность его полного излечения без каких-либо последствий для зрения. Консервативная терапия направлена на ликвидацию очага воспаления, предупреждение формирования спаек, уменьшение риска осложнений, устранение неприятных симптомов.
Сразу после обращения к врачу в острой фазе проводится лечение местными препаратами-мидриатиками (для расширения зрачка), нестероидными противовоспалительными средствами, глюкокортикостероидами, антигистаминными препаратами.
В дальнейшем выполняется плановое лечение патологии. Оно осуществляется стационарно и включает системные, местные антибактериальные средства, обработку глаз растворами антисептиков, противовирусные препараты, гормональные средства для снятия воспаления, НПВП, витаминные глазные капли.
При тяжелом течении некоторые средства могут назначаться в виде внутримышечных, внутривенных инъекций. При лечении иридоциклита, протекающего на фоне аутоиммунных процессов, требуется применение глюкокортикостероидов, иммуносупрессоров.
Напротив, при инфекционных иридоциклитах со снижением иммунной защиты рекомендуются витамины, иммуностимуляторы.
При сильном воспалении и плохом общем самочувствии больного необходимы меры по снятию симптомов интоксикации организма, в том числе гемосорбция, плазмафарез. С целью скорейшего рассасывания патологического экссудата и спаек в программу терапии вводятся препараты протеолитических ферментов, а также сеансы магнитотерапии, лечения лазером, микротоками.
В специализированных стационарах лечатся иридоциклиты туберкулезной, сифилитической природы. Терапии в соответствующем отделении потребует и иридоциклит, сопровождающий ревматизм и прочие тяжелые системные патологии.
При возникновении осложнений может понадобиться оперативное лечение. Так, операция выполняется с целью рассечения спаек, а также при осложнении иридоциклита глаукомой. Если поражение глаза протекает с тяжелыми гнойными процессами, показано иссечение содержимого глаза (энуклеация).
Прогноз иридоциклита
При быстром обращении к врачу и полноценном лечении прогноз благоприятный. Все же полное излечение наблюдается лишь в 1/5 случаев, а более половины больных в дальнейшем страдают рецидивирующей формой болезни (это в большей степени касается иридоциклита, протекающего на фоне системного заболевания).
При затягивании с лечением или несоблюдении его длительности иридоциклит хронизируется, при этом острота зрения медленно, но неуклонно падает. Без терапии высок риск осложнения иридоциклита глаукомой, хориоретинитом, эндофтальмитом и панофтальмитом, атрофией глаза, повреждением стекловидного тела и т.д. Любое из этих состояний способно привести к слепоте.
Профилактика иридоциклита
Меры профилактики сводятся к лечению или коррекции основной патологии, а также своевременному устранению инфекционных очагов.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 30 июня 2017;
проверки требуют 3 правки.
Иридоциклит (передний увеит) — воспаление радужной оболочки и цилиарного тела глазного яблока[3]. В общей популяции распространённость составляет до 0,05%. Предрасполагающим к развитию иридоциклита заболеванием является ревматизм. У лиц с ревматизмом распространённость иридоциклита составляет 40%. Чаще всего наблюдается в 20-40 лет.
Этиология[править | править код]
Развитию иридоциклита способствуют[3]: вирусные инфекции (герпес, грипп, корь), протозойные (малярия, токсоплазмоз), бактериальные болезни: тифы, воспаление лёгких, гонорея, сифилис, туберкулёз, ревматические болезни (ревматизм, юношеский ревматоидный артрит, анкилозирующий спондилоартрит Бехтерева), болезни, связанные с нарушением обмена веществ (диабет, подагра и др.), заболевания зубов, челюстей (прикорневые кисты), носоглотки и придаточных полостей носа, системные заболевания (саркоидоз, болезнь Бехчета, болезнь Фогта — Коянаги — Харады), заболевания грибковой природы, а также травма глаз (контузия и ранение) и кератиты.
Патогенез[править | править код]
Воздействие этиологических факторов ведёт к образованию и проникновению в кровоток циркулирующих антигенов, поступающих из внеглазных очагов инфекции или других источников сенсибилизации.
Воздействие эндогенных (хронические инфекции, длительный стресс) или экзогенных (травма, переохлаждение, острые инфекции) причин ведёт к нарушению проницаемости гематоофтальмического барьера и способствует осаждению иммунных комплексов в тканях увеального тракта глаза, частью которого являются радужная оболочка глаза и ресничное тело. Иммунологическое повреждение структур глаза происходит при участии медиаторов воспаления — гистамина, серотонина, ацетилхолина, лимфокинов, простагландинов и комплемента. Образование комплексов «антиген—антитело» сопровождается симптоматикой иридоциклита: воспалением, васкулопатиями, явлениями иммунного цитолиза, дисферментоза, нарушениями микроциркуляции с исходом в рубцевание и дистрофию тканей. Выраженность клинических проявлений зависит от природы и продолжительности воздействия антигена, степени нарушения гематоофтальмического барьера, состояния иммунитета и обусловлена генотипом организма.
Клиническая картина[править | править код]
Иридоциклиты могут возникать в любом возрасте, однако чаще болеют лица от 20 до 40 лет[4].
Основными симптомами заболевания являются боль в глазу с иррадиацией в височную и лобную области, усиливающаяся в ночное время суток, слезотечение, светобоязнь, появление преципитатов на задней поверхности роговицы, изменение цвета и рисунка радужки, сужение зрачка, образование задних спаек — синехий, помутнение стекловидного тела, изменение внутриглазного давления и снижение зрения[4].
Лечение[править | править код]
Первая помощь при иридоциклите заключается в расширении зрачка. Это направлено на предотвращение сращений радужки с хрусталиком и снятие болевого синдрома. С этой целью применяют атропин и анальгетики[4].
Лечение комплексное. Включают непосредственное лечение инфекционного процесса и применение противовоспалительных препаратов[4].
Осложнения иридоциклита наблюдаются в 20 % случаев. Они представляют угрозу как для зрения, так и для самого существования глаза. К ним относят:
- сращение и заращение зрачка
- катаракта
- деформация стекловидного тела и отслоение сетчатки
- абсцесс стекловидного тела
- атрофия глаза
См. также[править | править код]
- Ревматизм
- Тиф
- Пневмония
- Гонорея
- Сифилис
- Туберкулёз
- Сахарный диабет
- Глаукома
Примечания[править | править код]
- ↑ 1 2 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 3 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 Иридоциклит — статья из Большой советской энциклопедии.
- ↑ 1 2 3 4 Ченцова О. Б. Иридоциклит // Большая медицинская энциклопедия / под общей редакцией Б. В. Петровского. — 3-е издание. — М.:: «Советская энциклопедия», 1981. — Т. 9. — С. 397—400. — 483 с. — 150 000 экз.
Ссылки[править | править код]
- Антицитокиновая терапия увеитов при ревматических заболеваниях А.А.Годзенко РМАПО, Москва (недоступная ссылка)
Источник
Иридоциклит — это глазное заболевание, которое поражает ресничное тело сосудистой оболочки глазного яблока и радужку. Болезнь носит воспалительный характер и может спровоцировать другие опасные офтальмопатологии, приводящие к полной потере зрения. Узнаем, из-за чего развивается это заболевание и как лечится.
Иридоциклит — что это за болезнь?
Данная патология еще называется передним увеитом в связи с тем, что воспаление поражает не только радужку, но и часть сосудистой сетки глаза — цилиарное, или ресничное тело. Радужная оболочка представляет собой тонкую подвижную диафрагму с отверстием в центре — зрачком. Эта структура глаза регулирует объем поступающих в него световых лучей, что достигается путем сокращения зрачковой области. В зависимости от источника света она расширяется или сужается. Также радужка обеспечивает постоянную температуру жидкости, находящейся между ней и роговой оболочкой, и участвует в ее оттоке.
Цилиарное тело — это часть сосудистой/средней оболочки. Оно поддерживает хрусталик и участвует в процессе аккомодации. Кроме того, ресничное тело является связующим звеном между радужкой и сосудистой сеткой. Кровоснабжение у них общее, в связи с чем патологический процесс, затрагивающий одну из перечисленных структур, переходит впоследствии и на другую. Из-за чего развивается это воспаление? Рассмотрим основные причины его возникновения. От них зависит форма протекания, а следовательно, и процесс лечения.
Причины иридоциклита
Это заболевание может быть спровоцировано экзогенными и эндогенными факторами. При этом точно определить причину иридоциклита удается далеко не всегда. Непосредственными возбудителями воспаления являются инфекции и/или токсины. Попасть в радужку или цилиарное тело они могут в результате механической травмы, в ходе операции на глазах или во время реабилитации после хирургического лечения. Это внешние причины возникновения болезни. В большинстве случаев воспалительный процесс развивается на фоне следующих болезней:
- инфекционные заболевания грибковой, бактериальной, вирусной этиологии;
- хронические инфекции — гайморит, кариес, тонзиллит;
- системные патологии, связанные с поражением соединительных тканей — ревматизм, ревматоидный артрит, саркоидоз;
- проблемы с эндокринной системой и обменные нарушения — сахарный диабет и подагра.
Есть и несколько располагающих факторов, которые повышают риск развития воспаления:
- стрессовые ситуации;
- расстройства иммунитета;
- переохлаждение;
- тяжелая физическая нагрузка.

Симптомы переднего увеита
Как это заболевание проявляется? Симптоматика зависит от формы протекания воспаления. Можно выделить общие для различных видов переднего увеита симптомы:
- покраснение глазного яблока;
- болевые ощущения, усиливающиеся при надавливании на глаз;
- слезоточивость;
- светобоязнь;
- затуманенное зрение.
Обычно люди жалуются на «туман» перед глазами, головную боль, снижение остроты зрения. При ее проверке, как правило, выявляется ее ухудшение на 2-3 строчки проверочной таблицы «ШБ». Также при иридоциклите изменяется цвет радужной оболочки. Ее узор как бы расплывается, она приобретает немного ржавый или чуть зеленоватый оттенок. Кроме того, у пациента сужается зрачок. Он плохо реагирует на свет.
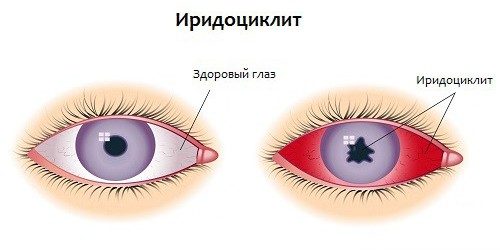
Воспаление радужки вызывает отечность, которая приводит к тому, что радужная оболочка начинает контактировать с капсулой хрусталика. Из-за этого образуются задние спайки, вызывающие сужение зрачка, и иногда и его деформацию. При неблагоприятном течении заболевания развивается слепота. Причиной этого становится сращение радужки с прозрачным телом по всей поверхности и формированию круговой спайки.
Разные виды иридоциклита сопровождаются различными симптомами:
- вирусное воспаление развивается стремительно и приводит к образованию серозного экссудата;
- хламидийная инфекция протекает на фоне конъюнктивита и уретрита, с характерными для этих заболеваний признаками;
- аутоиммунные нарушения, приводящие к переднему увеиту, возникают при обострении основной патологии;
- туберкулезный иридоциклит характеризуется слабой выраженностью симптомов, среди которых — затуманивание зрения и образование бугорков на радужке желтоватого оттенка.
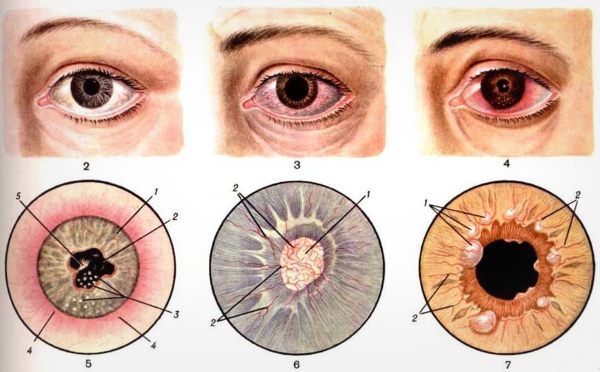
Как было отмечено ранее, радужка участвует в оттоке внутриглазной жидкости, поэтому нередко при иридоциклите повышается или понижается давление в глазу. Снижение его связано с уменьшением выработки водянистой влаги. Образование круговой спайки, напротив, приводит к повышению внутриглазного давления. Из-за этого и возникают болевые ощущения.
Формы протекания иридоциклита
Есть несколько разновидностей переднего увеита по форме его протекания:
- острый;
- хронический;
- серозный;
- фибринозно-пластический.
Острый иридоциклит развивается стремительно. Основной и самый первый признак — боль в пораженном глазном яблоке. Сначала она локализуется непосредственно в глазу, но позже распространяется по всей голове. Усиливаются боли в ночное время.
Хронический рецидивирующий иридоциклит является следствием других патологий. Зачастую он развивается на фоне герпеса, гриппа, туберкулеза. Симптомы этой формы воспаления умеренные. Болевые ощущения беспокоят не так сильно, как при остром протекании болезни. Также при хронической форме переднего увеита происходит помутнение стекловидного тела и образование на радужке бугорков. Они впоследствии распространяются и на роговицу.
Серозная форма иридоциклита, которая возникает достаточно редко, сопровождается выделением гнойного экссудата. Часто эта разновидность воспаления становится причиной развития глаукомы. Другие признаки серозного иридоциклита:
- отечность;
- покраснение радужной оболочки;
- помутнение стекловидного тела с формированием на нем спаек.
Фибринозно-пластический иридоциклит возникает после проникающего ранения глаза. На задней его стенке образуются спайки, приводящие к заращению зрачка, что проявляется в потере предметного зрения. Человек способен только ощущать воздействие света на сетчатку. Опасность патологии в том, что она зачастую приводит к поражению здорового глаза. Это так называемое симпатическое воспаление нетравмированного органа зрения. Клиническая симптоматика заболевания следующая:
- умеренная боль в глазу;
- легкое покраснение радужной оболочки;
- сужение зрачка, который плохо реагирует на световые лучи.
Симпатическая офтальмия в здоровом глазном яблоке начинается через 12-14 дней после ранения другого глаза. Иногда болезнь возникает спустя месяцы и даже годы. В таких случаях установить основную причину иридоциклита достаточно сложно. Тяжелое протекание симпатического воспалительного процесса сопровождается заращением зрачка, повышением внутриглазного давления, что может привести к субатрофии глазного яблока и другим необратимым последствиям. Легкая форма фибринозно-пластического иридоциклита проявляется в виде хориодита, нейроретинита. Однако это не значит, что данные глазные заболевания неопасные. Они могут стать причиной отслойки сетчатки.
Диагностика иридоциклита
При подозрении на иридоциклит назначается несколько видов обследования. Диагностика всегда комплексная, так как возникает он по разным причинам и на фоне различных заболеваний. Все процедуры можно разделить на 4 группы:
- офтальмологические;
- рентгенологические;
- лабораторно-диагностические;
- осмотр пациента врачами узкой специализации.
Офтальмологическое обследование включает в себя:
- визометрию;
- тонометрию;
- УЗИ глаза;
- биомикроскопию;
- офтальмоскопию;
- флуоресцентную ангиографию.
Иными словами, изучаются практически все отделы глазного яблока и проверяются все его функции. Назначаются и лабораторные исследования:
- общие анализы крови и мочи;
- биохимический анализ крови, включая ревмопробы;
- коагулограмма — оценка свертываемости крови;
- аллергические пробы;
- иммуноферментный анализ — лабораторный иммунологический метод.
При необходимости проводится рентгенография придаточных пазух носа и легких. Также может потребоваться консультация и дополнительное обследование у других докторов более узкой специализации:
- стоматолога;
- фтизиатра;
- отоларинголога;
- ревматолога;
- аллерголога;
- эндокринолога;
- дерматовенеролога.
Это зависит от вида иридоциклита, общего состояния здоровья пациента, наличия тех или иных патологий.
Лечение иридоциклита
Только своевременно начатое лечение является залогом полного выздоровления без развития осложнений иридоциклита. При этом лечится он достаточно долго. Проводится терапия амбулаторно или стационарно. Это зависит от различных факторов, в том числе тяжести заболевания. Показания к госпитализации:
- отсутствие результата от амбулаторного лечения;
- образование задних спаек;
- скопление гноя в передних отделах глазного яблока.
Лечится иридоциклит комплексно. Сначала воспаление пытаются устранить медикаментозной терапией. Назначаются и физиопроцедуры. В крайних случаях пациента отправляют на операцию.
Лекарственное лечение направлено на возбудителей воспалительного процесса, предотвращение спаек и рассасывание экссудата. Назначаются препараты системные и местного действия, то есть глазные капли. Иногда ставятся уколы внутримышечно или внутривенно. В целом, в зависимости от основного заболевания и вида иридоциклита, используются следующие группы лекарственных средств:
- антибиотики;
- нестероидные противовоспалительные препараты;
- антигистаминные таблетки и капли;
- гормональные;
- иммуномодуляторы и пр.
Что касается физиотерапевтического лечения, то начальной стадии переднего увеита назначаются такие процедуры:
- лечение лампой соллюкс;
- низкочастотная магнитотерапия;
- согревающие компрессы;
- терапия диадинамическими токами;
- УВЧ.
Для профилактики образования спаек пациент проходит курс электрофореза. При этом могут назначаться различные растворы и другие медикаменты. Так, для лечения помутнения стекловидного тела, спаек, сращений и заращений зрачка используются лекозим, папаин или гормональные препараты.
Хирургическими методами иридоциклит лечится при следующих осложнениях:
- Скопление большого количества патологической жидкости в камере глаза между радужной оболочкой и роговицей. Проводится разрез этой камеры и ее опорожнение.
- Появление спаек. Они рассекаются в передних или задних отделах радужки.
- Сращение или заращение зрачка. Назначается иридэктомия — частичное удаление радужной оболочки.
- Помутнение хрусталика — катаракта. При этом заболевании удаляется хрусталик. Он заменяется на интраокулярную линзу.
- Гнойное расплавление глаза. В этом случае назначается операция по его удалению из орбиты.
Прогноз иридоциклита
Острый иридоциклит удается полностью вылечить без каких-либо последствий в 20% случаях. Примерно у половины пациентов это глазное заболевание становится хроническим рецидивирующим. Если иридоциклит — это следствие развития системной патологии, то лечение направлено в первую очередь на предотвращение осложнений и терапию основного недуга. Только при комплексном подходе удается избежать необратимых последствий.
Иридоциклит — это серьезная болезнь, которая требует длительного лечения. Ни в коем случае нельзя игнорировать ее симптомы и пытаться избавиться от них самостоятельно. Частично вопрос, связанный с осложнениями переднего увеита, уже затрагивался. Перечислим еще раз возможные последствия этого недуга:
- распространение воспаления на склеру, сетчатку, роговицу, зрительный нерв;
- помутнение оптических сред — хрусталика и/или стекловидного тела;
- атрофия зрительного нерва;
- заращение зрачка;
- глаукома;
- субатрофия глаза;
- дистрофия роговой оболочки;
- отслоение сетчатки.
Любое из этих заболеваний может привести к слепоте при несвоевременном лечении.
Команда MagazinLinz.ru
Источник

