Воспаление промежности у мужчин лечение

Воспаление промежности может возникать в силу различных причин.
Его способны вызывать половые инфекции, неспецифические бактериальные и грибковые патологии.
Встречаются случаи травматического или аллергического воспаления области промежности.
Поговорим о том, какие причины к этому приводят, какие симптомы и признаки возникают.
Рассмотрим основные способы лечения, которые применяются врачами.

Воспаление промежности при грибке кожи
Грибковые поражения кожи могут быть обусловлены дерматофитией.
В кожных складках появляются красные пятна.
Они имеют четкие границы.
Практически всегда наблюдается шелушение.
При осмотре у пациента также обнаруживается дерматофития стоп.
Возможно поражение ногтей.
Грибок обычно заносится в промежность с немытыми руками самим пациентом.
Субъективно заболевание проявляется зудом.
Из-за постоянных расчесов развивается нейродермит.
После разрешения клинических проявлений остается пигментация.
Но разрешение происходит зачастую через длительное время.
Если нет лечения, болезнь может протекать годами.
Чаще встречается эта причина воспаления промежности у мужчин.
Другие факторы риска:
- жаркий климат;
- потливость;
- тесные брюки;
- ожирение;
- применение глюкокортикоидов в течение продолжительного времени.
При дерматофитии требуется лечение грибка не только в паху.
Нужно также провести уничтожение патогена на стопах, ногтях или волосистой части головы (в зависимости от того, где выявлены очаги воспаления).
Иначе паховая дерматофития с высокой вероятностью рецидивирует.
Воспаление промежности при кандидозе
Грибковое поражение, вызванное Candida albicans или другими представителями этого рода грибов, возникает чаще всего на фоне иммунодефицита.
Факторы риска:
- сахарный диабет;
- ВИЧ;
- ожирение;
- потливость;
- переохлаждение.
Воспаление промежности у женщин также может быть вызвано распространением инфекции из половых органов.
При вульвовагините кандидозного происхождения наблюдаются выделения.
В результате грибковые клетки попадают на кожу промежности и могут её инфицировать.
Основные признаки:
- зуд;
- покраснение;
- папулы и гнойники;
- мокнутие.
На поверхности высыпаний может появляться белый налет.
Он легко снимается ватным тампоном.
Воспаление промежности при аллергии
Не всегда воспалительные процессы обусловлены инфекционным фактором.
Иногда это следствие аллергии.
Если красные пятна, волдыри или другие элементы сыпи появились только на промежности, скорее всего, это проявление контактного дерматита.
Он развивается при контакте кожи с аллергеном.
Учитывая локализацию воспаления, можно предположить несколько аллергенов, которые могли вызывать сенсибилизацию.
В первую очередь следует подозревать:
- косметические кремы по уходу за кожей интимной зоны;
- спермициды – средства для контрацепции, разрушающие сперматозоиды;
- антисептики, применяемые для профилактики ЗППП (чаще всего Мирамистин, реже хлоргексидин);
- синтетическое белье (обычно вызывает слабые аллергические проявления);
- лекарственные или народные средства, которые женщина пытается использовать в лечебных целях (в виде кремов, ванночек, присыпок и т.д.).
Внешне аллергическое воспаление бывает трудно отличить от любого другого.
Помогают в этом врачу анализы.
Воспаление промежности при натертости
Механический фактор – ещё одна возможная причина воспаления.
Постоянное трение провоцирует механический дерматит.
Его особенности:
- зона покраснения и воспаления кожи промежности находится в месте контакта с нижним бельем;
- во время ходьбы у пациента появляются или усиливаются болевые ощущения;
- они прогрессируют по мере дальнейшего натирания кожи до тех пор, пока пациент не сменит белье.
В дальнейшем, если действие повреждающего фактора не исключается, возможны осложнения.
При глубоком повреждении кожи образуются рубцы и мозоли.
Кроме того, открываются входные ворота для инфекции.
Возникают эрозии.
Они могут быть инфицированы бактериальной флорой.
Эрозии часто влажные.
А влажность в зоне промежности – фактор риска грибковой инфекции и эритразмы.
Воспаление промежности при опрелости
Опрелость – это воспаление бактериальной или грибковой этиологии на фоне постоянно влажной кожи.
Почему она может быть влажной?
В основном из-за обильного выделения собственного пота.
Происходит это в ряде случаев.
Но все они умещаются в несколько патогенетических механизмов:
- усиление потоотделения как естественная физиологическая реакция организма (результат перегревания организма или его отдельных областей, в данном случае промежности);
- усиление потоотделения при патологическом процессе (лихорадка, тиреотоксикоз, ожирение и другие заболевания, связанные с высокой потливостью);
- нарушение испарения пота (он выделяется в обычном количестве, но не испаряется по причине плохой циркуляции воздуха в промежности).
При опрелости основным симптомом являются пятна.
Они имеют красный цвет.
Часто при осмотре обнаруживается мацерация кожи.
Под действием влаги может происходить отслоение эпидермиса.
Чаще всего воспаление вызвано стрептококками или кандидами.
Его также могут спровоцировать другие условно-патогенные бактерии.
Воспаление промежности при стрептодермии
Стрептодермией называют разновидность пиодермии, которая вызвана стрептококком.
Бактериальные воспалительные процессы кожи промежности встречаются достаточно часто.
10% всех обращений к дерматологам обусловлены бактериальными воспалениями кожных покровов различной локализации.
Инфекция не развивается просто так.
Нужны предрасполагающие факторы.
Таковыми обычно становятся:
- микроповреждение кожи (например, натертости);
- пузырные дерматозы;
- герпес;
- высокая влажность кожи;
- бесконтрольная антибиотикотерапия;
- применение глюкокортикоидов.
Изначально поражается только верхний слой кожи – эпидермис.
Возникают красные пятна, папулы, небольшие гнойнички и везикулы.
Если вовремя начато лечение, симптомы воспаления промежности регрессируют.
Если лечения нет, возможно дальнейшее развитие патологического процесса.
Особенно если не устранены предрасполагающие факторы.
Могут появляться крупные гнойники или буллы – пузыри с жидкостью.
Формируются язвы, после заживления которых остаются рубцы.
Субъективно пациент ощущает боль.
Область промежности отекает.
Иногда увеличиваются лимфатические узлы.
Воспаление промежности при эритразме
Эритразмой называют бактериальное воспаление кожи, вызванное Corynebacterium minutissimum.
Эта бактерия у всех людей живет на коже.
В случае большой влажности, иммунодефицита, сахарного диабета может вызывать воспаление промежности.
На вид оно сильно похоже на грибок.
Появляется пятно, обычно крупное, с четкими границами и признаками шелушения.
Болезнь часто рецидивирует после лечения.
Но почти никогда не осложняется.
Воспаление промежности при ЗППП
Некоторые половые инфекции могут вызвать раздражение и появление красных пятен на промежности.
Это заболевания, сопровождающиеся выделениями.
Они вытекают из влагалища женщины, попадают на кожу.
В результате появляется зуд, покраснение, отеки.
Воспаление может быть вызвано:
- трихомонадами;
- хламидиями;
- гонококками.
Первично кожа промежности при ЗППП поражается редко.
Такое возможно разве что при герпесе.
Воспаление промежности при герпесе
Генитальная форма герпетической инфекции может проявляться воспалительным процессом соответствующей локализации.
Первым симптомом после заражения становится покалывание.
Возникает зуд или жжение.
Затем кожа краснеет, на ней образуются пузырьки.
Она заполнены водянистым содержимым.
Проблемная область может быть болезненной.
Боль часто острая, жгучая.
Острый период длится 1-2 недели.
Затем проходит сам по себе.
Но если пациент получает лечение, продолжительность острого периода значительно сокращается.
Снижается риск осложнений и присоединения бактериальной суперинфекции.
Какие анализы сдать при воспалении промежности?
При подозрении на грибок необходимо сдать соскоб кожи.
Берут его так: при помощи скальпеля путем поскабливания снимают верхний слой эпидермиса.
Чешуйки помещают на предметное стекло.
Материал обрабатывают гидроксидом калия.
Концентрация используется от 5 до 10%.
Используя газовую горелку, препарат нагревают.
Затем материал исследуют микроскопическим способом.
В случае дерматофитии лаборант обнаруживает сплетение тонких трубочек, внутри которых заметны перегородки.
При кандидозе выявляются нити псевдомицелия и почкующиеся клетки.
Этот вид грибковой инфекции чаще всего вызван грибком кандида альбиканс.
Но встречаются и другие возбудители.
Они труднее поддаются лечению, чаще вызывают рецидивы.
При появлении затруднений в терапии заболевания назначают дополнительные диагностические процедуры.
Делают посев на кандиды или определяют вид грибка при помощи ПЦР.
Это помогает подобрать лучшие варианты лечения, исходя из выявленного возбудителя и его чувствительности к антимикотикам.
Для диагностики неспецифических бактериальных инфекций кожи делают:
- посев на флору;
- соскоб кожи и бактериоскопию (окрашивание по Граму).
При подозрении на эритразму проводят исследование под лампой Вуда.
Для этого заболевания характерно красное свечение.
Этот метод имеет значение в дифференциальной диагностике с грибковыми инфекциями.
Они часто дают зеленое свечение.
Для установления диагноза эритразма нужно исключить:
- грибки (для этого делают соскоб кожи и изучают под микроскопом);
- стрептококки, стафилококки (проводят посев кожи).
В диагностике ЗППП используются в основном молекулярно-биологические методы.
Врач берет мазки из уретры.
Они исследуются при помощи ПЦР.
Для диагностики герпеса применяется аналогичный метод.
Но в острый период инфекции доктор может взять соскоб кожи для его использования в качестве материала для исследования.
При подозрении на аллергию назначается анализ крови на иммуноглобулин Е.
Он подтверждает сам факт наличия аллергической реакции.
Однако при этом доктор должен учитывать, что аллергия бывает вторичной.
Она может развиться на фоне существующей грибковой инфекции.
Лечение воспаления промежности
При грибковом воспалительном процессе применяется обычно местная терапия.
Её достаточно при легкой форме инфекции.
Чем помазать патологический очаг, решает врач.
Используются обычно средства, содержащие клотримазол или миконазол.
В случае кандидоза их назначают на 1 неделю.
При дерматофитии лечение должно продолжаться 1 месяц.
Наносят кремы 2 раза в сутки.
Смазывают всю поврежденную область промежности.
Захватывают также 3 см здоровой кожи, потому что она тоже может содержать грибки в меньшем количестве.
При дерматофитии могут применяться препараты внутрь:
- гризеофульвин;
- итраконазол;
- тербинафин.
При кандидозе предпочтение отдают флуконазолу.
Кандида альбиканс чувствительная к нему почти всегда.
Другие грибки могут не погибать под действием этого антимикотического средства.
В таком случае требуется идентификация гриба при помощи ПЦР или культурального исследования.
Затем назначается целенаправленная терапия.
Курс лечения грибковых инфекций может ограничиваться приемом одной таблетки.
При неосложненном кандидозе, вызванном кандидой альбиканс, достаточно 150 мг флуконазола для излечения.
В случае дерматофитии лечение воспаления промежности обычно продолжается 1-2 недели.
При опрелости часто бывает достаточно проветрить промежность.
Когда устраняется высокая влажность кожи, исчезают и пятна.
Происходит это постепенно.
На месте пятен несколько недель может сохраняться пигментация.
Чтобы исключить развитие бактериальной инфекции, кожу промежности обрабатывают антисептиками.
Врач может назначить ванночки, примочки или кремы.
Лечить эритразму нужно местными средствами.
Это не тяжелая бактериальная инфекция, она редко дает осложнения.
Это возможно разве что в случае глубокого иммунодефицита.
Назначают бензоилпероксид 2,5% или эритромициновую мазь 2%.
Курс лечения – около 1 недели.
При герпетической инфекции назначают ациклические нуклеозиды внутрь и наружно.
Они используются при каждом обострении курсом 5-10 дней.
Воспаление промежности: какие антибиотики пропить?
Антибиотики назначаются при бактериальных инфекциях.
Цель их применения:
- устранение симптомов;
- подавление избыточного роста бактериальной флоры кожи;
- предотвращение распространения инфекции на соседние структуры;
- профилактика осложнений (в первую очередь абсцедирования).
Какие антибиотики будет использовать врач, он решает, исходя из выделенного возбудителя.
Это может быть:
- эритромицин;
- доксициклин;
- цефалексин;
- амоксициллин и другие.
Профилактика воспаления промежности
Для предотвращения воспаления промежности необходимо:
- регулярно мыться;
- не вести беспорядочную половую жизнь;
- всегда пользоваться презервативами для защиты от инфекций;
- не допускать размягчения кожи промежности под действием влаги;
- не носить белье, которое натирает;
- не носить слишком теплую одежду, проветривать область промежности.
Чтобы защититься от воспалительных заболеваний, нужно следить за своим иммунитетом.
Если он снижен, требуется лечение, чтобы восстановить показатели иммунограммы.
Это поможет предотвратить повторные грибковые или бактериальные процессы, вызванные условно-патогенной флорой.
При рецидивирующем течении грибковой или бактериальной инфекции врач назначит для профилактики обострения специальные средства гигиены.
Они содержат антисептики или противогрибковые компоненты в небольших дозах.
Их, возможно, недостаточно для лечения воспаления.
Но такие количества противомикробных веществ будут сдерживать чрезмерный рост микрофлоры.
Поэтому они предотвращают воспалительные процессы промежности.
К какому врачу обратиться при воспалении промежности
При появлении воспалительных процессов промежности вы можете обращаться в нашу клинику.
У нас работают опытные дерматовенерологи.
Наши услуги:
- осмотр зоны промежности, оценка симптомов;
- взятие анализов;
- проведение инструментальных исследований;
- установление диагноза;
- подбор лечения;
- проведение лечебных процедур;
- контроль результатов терапии.
Благодаря качественному лечению вы избавитесь от всех симптомов.
Вы станете незаразным для других людей, в том числе своих половых партнеров.
А также получите уверенность в том, что болезнь не перейдет в хроническую форму и не вызовет осложнения.
Мы проводим качественное лечение, которое направлено не только на подавление существующего воспалительного процесса, но и на профилактику рецидива.
При воспалении промежности обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Источник
Боль в промежности у мужчин практически всегда развивается при наличии патологического процесса. Причины могут быть связаны с различными заболеваниями органов и систем, поскольку в полости малого таза находится много анатомических образований. При каждой патологии отличается характер болей и их локализация. Часто неприятные ощущения в паху появляются на фоне воспаления мягких тканей. О развитии экстренного и неотложного состояния будут свидетельствовать сопутствующие симптомы. Найти точную причину появления неприятных ощущений и назначить верное лечение сможет только врач.
1 Почему появляются боли?
Причины развития боли в промежности у мужчин разнообразны. Условно их можно разлить по локализации и системе органов, в которых произошли нарушения. Основную роль в появлении неприятных ощущений занимает мочеполовая сфера. Спровоцировать симптом могут следующие заболевания:
- Простатит — воспаление предстательной железы, чаще всего хроническое, которым страдают многие пожилые мужчины.
- Гиперплазия предстательной железы — доброкачественная опухоль простаты, обычно развивается у мужчин старше 60 лет.
- Киста яичка — наличие в ткани яичка опухолевидного образования с плотной капсулой в виде полости с жидкостью.
- Орхоэпидидимит — воспаление яичка и его придатка, чаще всего одностороннее, инфекционной природы.
- Перекрут яичка — перекрут семенного канатика, опасный тем, что может развиться некроз яичка из-за недостатка кровоснабжения, вызванных незрелостью половой системы, крипторхизмом (неопущением яичка в мошонку), травмой.
- Варикоцеле — расширение венозных сосудов семенного канатика.
- Операции на мочеполовой системе в прошлом — после любой полостной операции возможно образование соединительнотканных спаек, сдавливающих окружающие структуры.
- Мочекаменная болезнь — патология солевого и минерального обмена, характеризующаяся образованием камней в мочевыводящей системе, т. е. в почках, мочевом пузыре, мочеточниках.
Органы мочевыделительной и половой систем расположены в полости малого таза, поэтому треть всех случаев появление болей в промежности связаны с их патологией. Нарушения могут протекать остро или быть результатом длительно текущего хронического процесса.
Второе место по возникновению болей в промежности занимают заболевания кишечника:
- Парапроктит — воспалительное поражение клетчатки около прямой кишки, с образованием абсцессов, свищей, поражением сфинктеров.
- Геморрой — расширение вен подслизистого сплетения прямой кишки с образованием узлов.
- Анальные трещины — повреждение слизистой прямой кишки с образованием дефекта линейного характера, чаще на задней стенке, вызванное продолжительными запорами, травмами.
- Кишечная непроходимость — нарушение прохождения содержимого по желудочно-кишечному тракту, вызванное закрытием его просвета, спазмом, опухолями.
- Паховая грыжа — выпадение петель кишечника во внутреннее или наружное отверстие пахового канала. Боли развиваются, как правило, при ущемлении грыжи.
Отдельное внимание стоит уделять онкологическим заболеваниям, так как они могут появляться в любых органах и системах. При диагностике таких состояний не всегда удается определить первоначальный очаг патологии, так как опухолевый процесс распространяется на все органы малого таза.

Боль в мошонке у мужчин: причины, симптомы и лечение
1.1 Другие причины
Спровоцировать появление симптома способен любой воспалительный процесс, при этом он не всегда локализован в самой промежности. Иррадиация (прострелы) болей в пах или наружные половые органы возникает при ущемлении корешка спинномозгового нерва или лимфадените (воспалении лимфоузлов) и т. д. К частым причинам относят:
- Зажатие полового нерва — как симптом может наблюдаться при опухолях малого таза, грыжах.
- Переохлаждение — может привести к циститу, простатиту.
- Травмы и раны в области промежности — повреждения тканей проникающего и непроникающего характера.
- Фурункулы в паховой области — отграниченное гнойное воспаление фолликула волоса, прилегающей к нему сальной железы и окружающей кожи, вызвано чаще всего стафилококками.
- Кондиломы, папилломы — опухолевидные разрастания, вызванные вирусом папилломы человека.
- Хроническая тазовая боль — болевые ощущения в тазовой области неустановленного характера.
- Травмы при половом акте — часто это разрыв уздечки полового члена.
- ИППП (инфекции, передающиеся половым путем) — поражение яичек, уретры, предстательной железы, вызванное гонококками, хламидиями, трихомонадами.
- Остеохондроз поясничного отдела позвоночника — вследствие формирования грыж развивается ущемление нервов поясничного сплетения, что и провоцирует боли.
Среди провоцирующих факторов также выделяют физическое перенапряжение, когда происходит растяжение мышц и связок. Не исключена психосоматическая природа развития болей в промежности.

Боль при мочеиспускании у мужчин: причины дискомфорта и лечение
2 Симптомы
Болевой синдром при каждой конкретной патологии имеет определенный характер и набор сопутствующих симптомов:
| Патологическая причина | Характер проявлений |
| Простатит | Неприятные ощущения локализуются в паху и спине, сопровождаются частыми нестерпимыми позывами к мочеиспусканию, жжением, затруднением оттока и помутнением мочи, изменениями в сексуальной сфере |
| Доброкачественная гиперплазия простаты | Дискомфорт в промежной области сочетается с задержками мочеиспускания, вялостью струи, ощущением неполного опорожнения, частыми ночными позывами |
| Ущемление полового нерва | Боли ноющего характера в тазовой области, запоры, нарушения мочеиспускания, непроизвольное отхождение мочи, ощущения покалывания между ног |
| Киста яичка | Тянущие боли, усиливающиеся при половом контакте, деформация мошонки, возможно вздутие живота |
| Орхоэпидидимит | Сильный болевой синдром и нестерпимые рези в пораженном яичке и придатке, отдающие в промежность, внешне наблюдается разглаживание складок и покраснение мошонки, повышение температуры до 38 С и выше |
| Перекрут яичка | Симптом возникает остро, пораженное яичко увеличивается, становится горячим на ощупь, мошонка синеет, появляется тошнота, нарушается процесс мочеиспускания |
| Варикоцеле | Дискомфорт в мошонке становится интенсивнее во время ходьбы, появляется жжение, половые органы становятся асимметричными |
| Переохлаждение | Болезненные позывы к мочеиспусканию, мутная моча, нарушения половой функции, повышение температуры |
| Травма | Боль сопровождается кровотечением, особенно при разрыве уздечки, отеком, гематомами, появлением крови в моче |
| Фурункулы | Болезненное уплотнение под кожей, увеличение рядом расположенных лимфатических узлов, кожа вокруг красная, отечная |
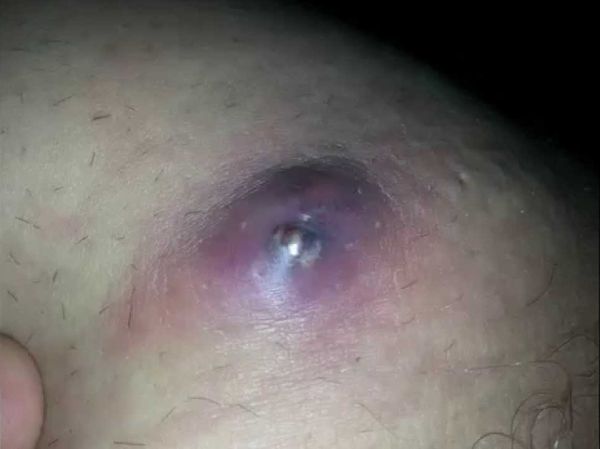
Фурункул промежности
Онкологические заболевания имеют тенденцию к длительному бессимптомному течению. Появление болей в промежности у мужчин происходит при достижении новообразованиями больших размеров и сдавлении рядом расположенных органов. Сопутствующие симптомы при этом могут быть различными и не специфичными, характерными для ряда других заболеваний. Кондиломы и папилломы продуцируют неприятные ощущения при травматизации и частичном отрыве.
Симптомы при патологиях различных систем:
- При заболеваниях кишечника все сопутствующие симптомы локализованы преимущественно в области анального отверстия, особенно если это парапроктит, геморрой и трещина сфинктера. Неприятные ощущения возникают при ходьбе и в сидячем положении, усиливаются при дефекации, сопровождаются чувством инородного тела, появлением крови в каловых массах, выпадением геморроидальных узлов.
- При венерических заболеваниях наблюдаются различные симптомокомплексы. Семяиспускание сопровождается резями и жжением. Это обусловлено тем, что при жизнедеятельности болезнетворных бактерий развивается уретрит, и при прохождении семенной жидкости возникает локальное раздражение. Появляется большое количество патологических примесей, головка полового члена периодически мокрит.
- При остеохондрозе поясничного отдела позвоночника боли локализованы в нижней части спины, отдают в пах, усиливаются при смене положения, резких движениях, уменьшаются в положении лежа, возможна потеря контроля над процессами дефекации и мочеиспускания, наблюдается похолодание кожи, нарушения эрекции. Симптомы усиливаются при длительном сидении.

Жжение после семяиспускания у мужчин: причины, симптомы, лечение
3 Принципы лечения
При острой боли, вызванной травмой или воспалительным процессом, сопровождающимся температурой, тошнотой рвотой, необходимо вызвать скорую помощь. Для хронических заболеваний характерны продолжительные ноющие боли.
Медикаментозное лечение включает прием следующих групп препаратов:
- 1. Этиотропных (воздействие на причину) — например, антибиотики при цистите, орхоэпидидимите, простатите.
- 2. Патогенетических (действие на развитие болезни) — дезинтоксикационная терапия.
- 3. Симптоматических (устранение симптомов) — применение анальгетиков при болях, таких как Ибупрофен, Анальгин,Нимесил.
Хирургическое лечение показано при кисте, перекруте семенного канатика, паховой грыже, парапроктите, травме, мочекаменной болезни. Проводится удаление яичка, пластика грыжевых ворот, резекция кишки, удаление геморроидальных узлов, папиллом и кондилом, опухолей, кисты, камней.
В качестве вспомогательного лечения показана физиотерапия. Чаще всего назначается при травмах половых органов и поясничном остеохондрозе, предпочтение отдается методам УВЧ, магнитотерапии, электрофорезу.
Заниматься самолечением не стоит, так как причин боли в паху множество, установить их в каждом конкретном случае может только врач.
Источник

