Воспаление придатков белые выделения

Влагалищный секрет — это смесь из слизи, слущенного эпителия и представителей микрофлоры слизистой. Вагина не имеет сфинктера и поэтому взаимодействует с окружающей средой постоянно. Выделения у здоровой женщины защищают слизистую от пересыхания и выполняют защитную функцию, подавляя размножение бактерий, которые попадают во влагалище.
Нормальные бели не провоцируют неприятных симптомов, женщина их попросту не замечает. Количество, цвет и консистенция вагинального секрета меняется в зависимости от дня менструального цикла, во время полового созревания и климакса. Рассмотрим виды выделений у женщин с фото.
Виды влагалищных выделений
Выделения из половых органов у женщин бывают 3 видов: патологические, физиологические и менструальные. Нормальные бели отсутствуют у девочек и появляются в момент полового созревания, когда начинается активная выработка эстрогенов в большом количестве.
Слизистая влагалища и цервикального канала начинают продуцировать слизь, количество которой меняется в разные дни менструального цикла в зависимости от уровня половых гормонов. Вязкая жидкость омывает половые ходы, подготавливая их к будущему зачатию, выталкивая наружу клетки слущенного эпителия.
Патологические выделения возникают при заболевании половых органов. Они становятся более обильными, имеют странную консистенцию и цвет, гнилостный запах. Патология сопровождается специфическими симптомами.
Вагинальный секрет у пациенток с воспалительным процессом в половых органах имеет в составе повышенное количество патогенных микроорганизмов и лейкоцитов. Меняется кислотность влагалища на фоне дисбактериоза. В норме преобладают молочнокислые бактерии, которые создают кислую среду. При патологии pH слизь становится щелочной из-за активности патогенов.
Менструальные выделения возникают 1 раз в месяц в виде кровотечения, которое длится от 3 до 5 дней. В норме месячные должны быть не слишком обильными и не слишком скудными. Кровь имеет специфический запах, но он не отталкивает. Если месячные пахнут тухлятиной — это признак патологии.
Нормальные выделения
Нормальные выделения бывают разными, в зависимости от возраста и гормонального фона девушки, а также от дня менструального цикла.
Полное отсутствие слизи наблюдается у маленьких девочек и у женщин, вступивших в климактерический период. До полового созревания и при климаксе наблюдается недостаток эстрогенов, которые отвечают за увлажнение половых органов. Если у женщины фертильного возраста в интимной зоне сухо, можно заподозрить гормональный сбой.
За 12-20 месяцев до менархе у девочек появляются бели со следующими характеристиками:
- прозрачные или беловатые;
- скудные;
- имеют слабый кисловатый запах.
После наступления месячных в течение года устанавливается менструальный цикл, поэтому между плановыми кровотечениями могут появляться мажущие кровянистые выделения. Если они не сопровождаются тревожными симптомами, то являются вариантом нормы.
У девушек с установившимся менструальным циклом бели меняются, в зависимости от дня цикла:
- Первая фаза цикла сопровождается скудными белями. Они водянистые, однородные, без выраженного запаха.
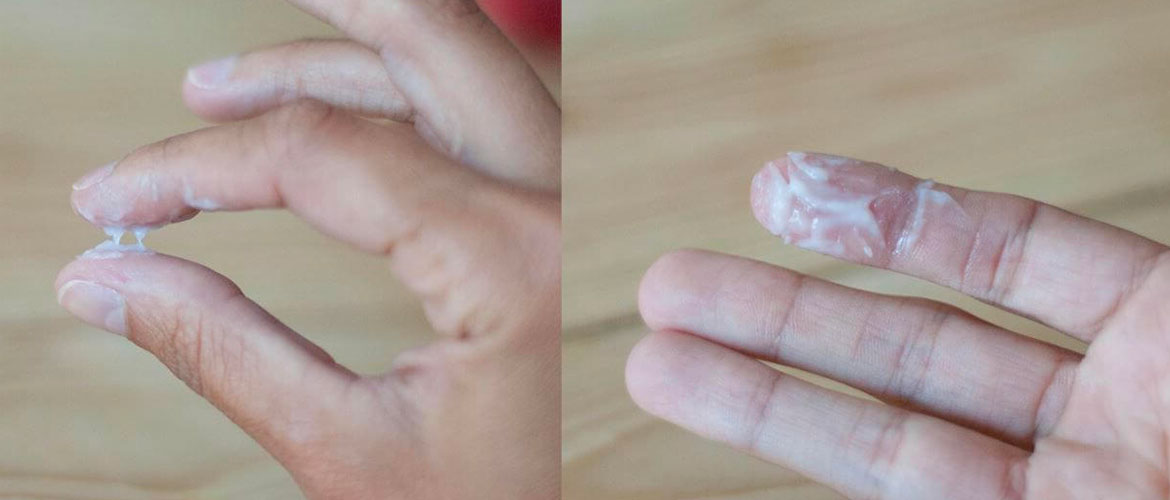
- Во время овуляции, которая наступает примерно в середине цикла, выделения становятся обильными, вязкими, похожи на яичный белок.
- После овуляции количество белей уменьшается, они кремообразные, белесые.
Если вагинальная слизь не соответствует дню цикла, то это не всегда является патологией. Так, бели меняются при смене полового партнера, при беременности, во время полового акта, при приеме оральных контрацептивов. Повлиять на них может нижнее белье, средство для интимной гигиены. При отсутствии воспаления такие проявления считаются нормальными.
Оральные контрацептивы провоцируют гормональные изменения в организме, поэтому выделения становятся скудными. После отмены препарата бели возвращаются в обычное состояние.

При беременности также происходят гормональные изменения, повышается кровообращение в органах малого таза и усиливается выработка слизи. Это защитная функция, благодаря обильным белям патогены быстрее вымываются и риск инфицирования плода сводится к минимуму.
Меняются выделения после родов, сначала они кровянистые, затем темного цвета, розовые и желтые. Это состояние носит название лохии, кровотечение из матки после отсоединения плаценты. Цвет слизи меняется от кровавого до желтого по мере заживления раны, и в конце концов бели становятся обычными.
При смене полового партнера происходит привыкание к его микрофлоре, поэтому бели могут становиться более обильными. Если в результате полового акта появился зуд, а слизь плохо пахнет, можно заподозрить заражение ЗППП. В таком случае женщине рекомендуют обратиться к дерматовенерологу.
Меняются бели при индивидуальной реакции на материалы, из которых изготовлено нижнее белье, прокладки и тампоны, на мыло и интимные гели, спермициды. Таким образом слизистая пытается изгнать аллерген, очиститься. Поэтому нужно исключить аллергическую реакцию.
Возможные симптомы заболеваний
Патологические бели возникают при воспалительных заболеваниях половых органов. В слизи появляются примеси гноя, продуктов жизнедеятельности патогенных микроорганизмов, и как следствие, бели меняются консистенцию, цвет и запах.
Желтые бели с неприятным запахом появляются при ЗППП — гонорея, хламидиоз. При трихомониазе они пенистые и обильные. Гнойный экссудат выделяется при воспалении яичников, матки и влагалища.
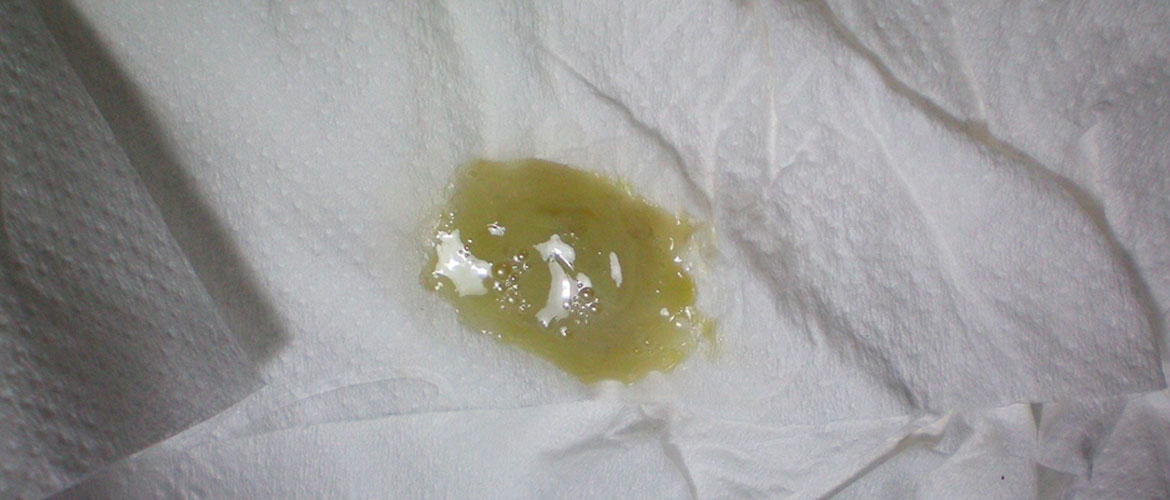
Зеленая слизь — следствие воспалительного процесса во влагалище, вызванного гонококками. При таких белях нужно как можно скорее посетить врача.
Густая слизь белого цвета с крупинками, похожая на творог — признак кандидозного вагинита или молочницы.
Коричневые бели появляются при эндометриозе, а также на фоне хронического воспаления влагалища. Данного рода выделения возникают при травмах слизистой, например, во время осмотра гинекологом или при бурном половом акте.
Серую слизь с запахом рыбы провоцирует бактериальный вагиноз. Принято считать, что вагиноз формируется при подавлении полезной микрофлоры условно-патогенными гарднереллами.
Когда начинать беспокоиться?
Изменение цвета и запаха белей не всегда говорит о развитии инфекционного заболевания. При наличии ряда тревожных признаков рекомендуется срочно посетить гинеколога:
- зуд в области половых органов, особенно во влагалище;
- покраснение половых губ, они опухают;
- выделения высыхают на коже и формируют корки;
- в слизи появляются хлопья и комочки;
- беспокоит боль внизу живота;
- нарушения менструального цикла;
- во время мочеиспускание во влагалище жжение;
- во время и после полового акта женщине больно;
- на коже или слизистых образовалась язва, появилась сыпь;
- беспокоит высокая температура тела, озноб.
Такие симптомы могут указывать на развитии вагинита или заболевания, передающегося половым путем.
Отдельно необходимо выделить кровянистые выделения, не связанные с менструацией. Они являются вариантом нормы при механической травме и в первые месяце приема оральных контрацептивов. В остальных случаях кровяная мазня — повод обследоваться.
Кровянистые выделения при беременности — патологический признак, свидетельствующий об угрозе выкидыша или о начале родов. При появлении крови беременной нужно лечь и вызвать скорую помощь.
Анализы и диагностика

По характеру белей поставить точный диагноз не сможет даже самый опытный гинеколог. Инфекция может быть смешанной, протекать латентно, поэтому для диагностики половой ЗППП обязательно проводят лабораторные анализы:
- ИФА или иммуноферментный анализ — обнаруживает антитела к инфекциям в крови;
- ПЦР анализ мазка из половых путей — обнаруживает следы ДНК патогенов в биологическом образце;
- Изучение мазков под микроскопом и проведение бакпосева с анализом на чувствительность к антибиотикам.
Патологические бели, в частности гнойные, могут быть признаком воспалительного процесса в матке и придатках. Поэтому гинеколог проводит бимануальное исследование (пальпация) половых органов. Воспаленный орган болезненный, увеличенный и уплотненный. Для подтверждения диагноза пациентку направляют на УЗИ малого таза.
К какому врачу обратиться?
Если у женщины изменились бели, ей необходимо обратиться к гинекологу. Врачи рекомендуют посещать женского врача каждые 6 месяцев, либо экстренно при появлении любого патологического симптома.
Лечить сами выделения не нужно, необходимо устранить причину их появления и они исчезнут. Поэтому терапия будет зависеть от того, какое заболевание спровоцировало появление плохой слизи.
При сифилисе и гонорее женщине назначат антибиотики и вагинальные свечи с противовоспалительным и противомикробным эффектом. Трихомониаз, хламидиоз, гарднереллез провоцируют простейшие микроорганизмы, поэтому лечение проводится при помощи противопротозойного средства.
Генитальный герпес — вирусное заболевание, его лечат противовирусными препаратами и иммуномодуляторами. Молочницу вызывает грибок, поэтому лечат его противогрибковыми таблетками и свечами.
Воспаление матки и придатков требует комплексной терапии, назначают антибиотик, нестероидное противовоспалительное средство, комбинированные вагинальные свечи. Завершают лечение физиотерапией и санаторно-курортным отдыхом.
Заболевания внутренних органов особенно опасны, так как провоцируют образование спаек и бесплодие. К лечению эндометрита и аднексита нужно относиться серьезно и проводить его своевременно.

При лечении причины патологических белей необходимо обратить внимание и на свой образ жизни. Очень важно соблюдать правила личной гигиены, подмываться утром и вечером и менять нижнее белье. Прокладки при менструации нужно менять каждые 3 часа. Нельзя пользоваться мочалками и полотенцем с другими людьми. Рекомендуется перестать жить половой жизнью до излечения.
Если эти правила плохо соблюдаются, инфекция снова попадет в половые пути после курса лечение и возникнет рецидив.
Осложнения и последствия при отсутствии лечения
Самым частым осложнением воспалительного заболевания влагалища является переход инфекции в хроническую форму. При остром воспалении микробы поражают только слизистую, но со временем они проникают в более глубокие слои. Симптомы заболевания пропадают или проявляются очень слабо, но патогены продолжают вредить организму.
Хронический вагинит постоянно обостряется, вызывает у женщины неприятные ощущения во время секса и сухость в интимной зоне. Это состояние сильно нарушает качество жизни и тяжело поддается лечению.
Инфекция во влагалище может легко проникнуть в матку через цервикальный канал. В таком случае возникает эндометрит — воспаление эндометрия. Эндометрит очень опасен для репродуктивного здоровья женщины, так как травмирует слизистую и формирует на ней рубцы. Как следствие, прикрепление эмбриона становится невозможно, диагностирует бесплодие.
Если инфекция проникает в яичники и маточные трубы, формируется аднексит. Воспалительные явления вызывает формирование спаек в фаллопиевых трубах и их непроходимость. Как следствие, яйцеклетка физически не может попасть в матку и пациентка становится бесплодной.
В особо тяжелых случаях, если женщина всячески игнорирует сильные боли, высокую температуру тела и не лечит воспаление внутренних органов, развивается абсцесс или нагноение, затем перитонит (воспаление брюшины) и летальный исход. Такое случается крайне редко, так как боли становятся невыносимыми и женщина обращается к врачу. Но вот риск развития бесплодия на фоне таких осложнений очень высок, так как абсцесс может стать причиной удаления матки или яичника.
Заключение
Вагинальные выделения в норме присутствуют у каждой женщины фертильного возраста и это является хорошим признаком, свидетельствующем о здоровье репродуктивной системы. Но если бели меняют свой цвет, запах и сопровождаются неприятными симптомами, нужно обязательно проконсультироваться с гинекологом.
Патологии женских половых органов нужно лечить сразу же, иначе они обязательно скажутся на репродуктивной функции женщины. Вылечить непроходимость маточных труб и плохой эндометрий во много раз сложнее, чем острый воспалительный процесс или венерическое заболевание.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
- https://ragin-std.ru/assets/files/IPPP1.pdf
- Гинекология — В.И.ДУДА, В.И.ДУДА И.В.ДУДА
- Инфекции в акушерстве и гинекологии — Чайка В.К.
- https://www.health-ua.org/faq/akusherstvo-ginekologiya-reproduktivnaya-medicina/106.html
Источник
Здоровье женских половых органов легко может быть подорвано негативными факторами внешнего и внутреннего характера. Одним из самых опасных симптомов поражения являются выделения гнойного характера с неприятным запахом. Гнойные выделения у женщин появляются по причине воспалений и венерических заболеваний. Такие патологии необходимо своевременно лечить, чтобы не допустить развитие опасных последствий.
Болезни, вызывающие воспаления
Появлению гнойных выделений из влагалища могут способствовать различные воспалительные процессы. Они начинаются в результате переохлаждения органа или попадания болезнетворной микрофлоры. Гнойные выделения в таком случае являются признаком борьбы с патологией и в то же время симптомом перехода воспаления в опасную стадию. Слизистые отторжения у женщин бывают с запахом или без запаха, густого белого или желтоватого цвета. Главный признак воспаления, помимо отторгаемого гноя – это сильная боль в районе малого таза.
Вагинит и кольпит
 Женские болезни: кольпит
Женские болезни: кольпит
Гнойные выделения являются частыми, но не обязательными симптомами воспаления слизистой оболочки влагалища. Это заболевание называется вагинит, хотя иногда можно встретить и другие обозначения – кольпит, вагиноз.
Обильные гнойные выделения являются уже конечными симптомами, которые появляются на стадии активного развития недуга. Вагинит можно заметить и раньше, обращая внимание на другие симптомы:
- болевые ощущения в районе малого таза;
- дискомфорт при половой близости, мочеиспускании;
- зуд;
- выделения с неприятным запахом или странного цвета.
Нормальными считаются слизистые отторжения белесого оттенка или прозрачные, без запаха. Если были замечены желтые выделения, необходима консультация специалиста: возможно, это первый признак вагинита. Заболевание часто протекает бессимптомно и обнаруживается только во время профосмотра у гинеколога.
Вагинит возникает в результате различных негативных факторов:
- повреждение слизистой влагалища;
- недостаток эстрогенов;
- прием некоторых медикаментов;
- незащищенные половые контакты;
- недостаток личной гигиены.
Чтобы предотвратить заболевание, необходимо следить за здоровьем влагалища, регулярно посещать гинеколога, соблюдать меры гигиены и использовать презервативы при половых контактах.
Воспаления матки и маточных труб
 Болезни у женщин
Болезни у женщин
После родов или различных травм матки нередко возникают гнойные выделения. Это распространенный признак воспалений матки. В медицинской практике данное заболевание обозначается как ВЗОМТ – воспалительные заболевания органов малого таза. Помимо воспаления маточной области, под ВЗОМТ могут подразумевать:
- сальпингит – патология маточных труб;
- аднексит и эндометрит – воспаление сразу труб и яичника и поражение слизистой оболочки матки соответственно;
- воспаления других частей малого таза.
Заболевание несет большой риск для пациентки, так как может привести к эрозии шейки матки, бесплодию, серьезному нарушению функций половых органов и инфекционному поражению организма. При воспалении придатков и матки часто наблюдаются гнойные выделения (зеленые, желтые, белые) с неприятным запахом, а также следующие симптомы:
- рези при попытках помочиться и половых контактах;
- выделения крови после секса;
- тупые болевые ощущения в области малого таза, тяжесть, резь;
- боль в правом подреберье с ощущением тошноты, возможно рвотой (проявляется не всегда);
- жар и озноб.
Данный вид воспаление, как и вагинит, может развиться после незащищенного полового контакта. Воспаление начинается из-за проникновения в матку патогенных микроорганизмов, чаще всего стрептококков и хламидий. Заболевание развивается после тяжелых родов, кесаревых сечений, хирургических вмешательств в области малого таза, половых контактов во время менструации. Ему более подвержены женщины, которые недавно перенесли ЗППП.
Венерические болезни
При обнаружении гнойных выделений из влагалища можно сразу обратиться к венерологу, так как в 70% случаев первопричина образования гноя – половые инфекции. Девушки ввиду анатомического строения органов малого таза легко заражаются инфекционными заболеваниями в ходе полового акта. Венерические болезни серьезнее, чем воспаления, так как чаще приводят к бесплодию и осложнениям.
У венерических поражений ярко выраженная общая симптоматика. Гнойные выделения часто неприятно пахнут, отличаются обильностью. Характерные боли внизу животу и выделения доставляют сильный дискомфорт, мешают половому акту, вызывают рези при мочеиспускании. Так как признаки различных инфекций схожи, для диагностики необходимо пройти несколько видов обследования.
Хламидиоз и трихомониаз
 Воспалительные процессы у женщин: хламидиоз
Воспалительные процессы у женщин: хламидиоз
Гнойные выделения с неприятным запахом, которые сопровождаются зудом и жжением в области половых органов, характерны для бактериальных поражений – хламидиоза и трихомониаза. Данные заболевания вызываются условно-патогенными микроорганизмами. Они не приводят к развитию заболевания при нормальных защитных функциях организма, однако могут вызвать нагноение, если микрофлора слизистой половых органов нарушена.
Предрасполагающие факторы к развитию данных патологий:
- длительное употребление антибиотиков, приводящее к нарушению микрофлоры слизистой оболочки половых органов;
- гормональный сбой;
- частая смена половых партнеров;
- недостаточная интимная гигиена;
- послеродовые травмы;
- ослабленный иммунитет;
- незащищенные половы контакты.
Если полезные бактерии, обитающие на слизистой влагалища, погибают, начинается активное размножение патогенов. Увеличивающиеся колонии хламидий и трихомониаз приводят сначала к зуду и жжению, а затем и к появлению болей и выделений. Трихомониаз может вызывать отек половых органов с заметным покраснением. Инфекции часто развиваются вместе.
Выделение гноя может и не происходить. Однако более половины пациенток жалуется на нехарактерные выделения. Трихомониаз сопровождается обильными пенистыми выделениями, а при хламидиозе слизистые отторжения незначительные, но обладают резким запахом рыбы.
Кандидоз
 Кандидоз
Кандидоз
Грибковые поражения половых органов у женщин встречаются довольно часто. Одно из самых распространенных заболеваний – кандидоз, или молочница. Типичным симптомом являются выделения творожистого характера с желтоватым оттенком, хотя иногда можно заметить и слизистые образования с гноем.
Молочница может развиваться по нескольким разным причинам:
- снижение иммунитета;
- заражение через продукты питания (грибок нисходящий, с передачей заболевания от кишечника к половым органам);
- инфицирование через поцелуй или половой акт;
- недостаточная интимная гигиена, использование чужих полотенец.
Пациентки с молочницей испытывают жжение, дискомфорт, слабые рези при мочеиспускании. Заболевание легко лечится при помощи современных противогрибковых препаратов. Терапию, если пациентка ведет активную половую жизнь, нужно проводить и партнеру.
Гонорея
Гонорея является распространенным, преимущественно венерическим заболеванием. В 99% случаев инфицирование происходит через половой контакт. Еще 1% приходится на передачу инфекции через бытовые предметы и при родах от матери к ребенку. Возбудитель гонореи может некоторое время сохраняться на влажных предметах гигиены – мочалках, полотенцах.
Гнойные выделения у женщин из влагалища чаще всего начинаются именно в результате развития гонореи. Более выражены выделения после полового акта, так как происходит раздражение слизистой. Могут начаться сильные боли, которые также характерны и при мочеиспускании. Заболевание иногда приводит к инфицированию заднего прохода, сопровождающемуся выделениями.
Гонорея легко передается партнеру, переходит в опасную хроническую форму. Как у представительниц слабого пола, так и у мужчин она вызывает бесплодие и различные нарушения органов малого таза.
Микоплазмоз
 Воспалительные процессы у женщин
Воспалительные процессы у женщин
Гнойные выделения с неприятным запахом, постоянный зуд могут свидетельствовать о развитии микоплазмоза. Микоплазма, как и хламидии, относится к разряду условно-патогенных микроорганизмов. Она поражает половые органы в случае ослабления иммунитета.
Микоплазмоз может передаваться от мужчин, однако поражает их очень редко из-за особого строения уретры. Девушки подвержены заболеванию в 10 раз больше.
Заболевание отличается практически бессимптомным течением. Лишь изредка обнаруживаются выделения, которые обычно появляются лишь на короткий промежуток времени после месячных. Диагностируют микоплазмоз чаще всего случайно, в ходе профилактического осмотра.
Несмотря на скудную симптоматическую картину, микоплазмоз нельзя недооценивать. Он приводит к женскому и мужскому бесплодию, воспалениям половых органов, патологиям беременности.
Виды анализов
Понять, развивается в организме заболевание или нет, можно только посещения врача. Девушке, обнаружившей у себя гнойные выделения, необходимо обратиться в поликлинику, чтобы пройти первичный гинекологический осмотр. В его ходе специалист осмотрит слизистую оболочку половых органов на наличие различных высыпаний и покраснений и поставит предварительный диагноз. Чтобы его подтвердить, будет взят мазок со слизистых оболочек или соскоб с эпителиальных тканей. При подозрениях на венерические заболевания назначаются анализы крови.
Виды анализов при подозрении на воспаление или инфекцию половых органов:
- Полимеразная цепная реакция. Позволяет выявить ДНК возбудителя инфекции при исследовании крови.
- Бактериальный посев мочи. Культуральное исследование включает в себя помещение собранного материала в благоприятную для размножения микроорганизмов среду. Через 4-10 дней колонии бактерий разрастаются, и становится возможным их определение при помощи микроскопа. Бакпосев наиболее эффективен при подозрениях на воспалительные процессы, вызванные несколькими микроорганизмами сразу.
- Иммуноферментный анализ. Применяется часто, но обладает меньшей точностью, чем ПЦР. Выявляет антигены, образующиеся в качестве ответной реакции при заражении инфекциями.
Результаты анализов могут быть доступны как через час, так и через 10 дней. Если необходимо экспресс-тест, следует сдавать кровь на ПЦР. При наличии лаборатории в клинике расшифровка займет не более 60 минут.
Помимо анализов, используются инструментальные методы обследования. При воспалительных процессах с увеличением матки назначается УЗИ. При подозрениях на воспаление матки и придатков проводят ректальное и вагинальное обследование.
Традиционные методы лечения
 Женские болезни
Женские болезни
Так как причины гнойных выделений у женщин серьезны, лечение должно быть профессиональным. Особенно строго следовать назначенным терапевтическим мерам следует, если появились кровянистые выделения. Однако в ряде случаев можно использовать традиционные отвары, предназначенные для облегчения симптомов заболевания. Они не являются заменой основной терапии и могут быть применены только после консультации с лечащим врачом.
Один из самых популярных сборов трав:
- грушанка (против воспаления);
- душица (противомикробное действие);
- боровая матка (выводит токсины);
- зимолюбка (снижает выраженность инфекций мочеполовой системы).
Более доступным средством является отвар ромашки. Сухие лепестки соцветий (1 столовая ложка) нужно залить 1,5 чашками кипятка и дать настояться в течение 5 минут. Полученный состав добавляется в лечебные ванны.
Свечи
Свечи при гнойных выделениях у женщин используются при грибковых поражениях. Специальные противогрибковые вещества, соединенные с вазелином, продаются в аптеках в виде суппозиториев для вагинального использования. Свечи помещаются во влагалище и быстро тают в нем, активируя всасывание лечебных веществ слизистой оболочкой половых органов. Местный препарат используется от 7 дней до 3 недель и помогает при различных микозах, в том числе при молочнице.
Таблетки
В зависимости от причины разнится и лечение гнойных выделений таблетками. При вагините, грибковых поражениях и бактериальных используются принципиально разные медикаменты.
При вагините, специалисты рекомендуют пероральное применение препаратов, которые восстанавливают баланс кислотной среды влагалища и повышают иммунитет. Это средства с аскорбиновой кислотой или ее аналогами. Так как вагинит часто вызывается недостатком эстрогенов, пациентке могут назначить также гормональные таблетки.
При воспалениях матки и придатков назначаются Офлоксацин, Эритромицин (допустим при беременности) Ципрофлоксацин. Антибиотики борются с первопричиной заболевания – патогенными микроорганизмами. Перечисленные препараты применяются и при хламидиозе, трихомониазе и других заболеваниях, связанных с развитием бактерий.
Пользоваться различными терапевтическими препаратами можно только после консультации с врачом и полноценного обследования. Врач должен грамотно подобрать медикамент под индивидуальные показатели пациентки.
Источник

