Воспаление при туберкулезе клетки
Патоморфологические изменения в органах и тканях при туберкулезе многообразны и зависят от формы, стадии, локализации и распространенности патологического процесса.
Общими для большинства форм туберкулеза являются специфические изменения в сочетании с неспецифическими или параспецифическими реакциями. К специфическим изменениям относится туберкулезное воспаление, течение которого сопровождается формированием туберкулезного бугорка, или гранулемы, и более крупного очага. Неспецифическими изменениями являются различные реакции, обусловливающие так называемые маски туберкулеза.
Морфология туберкулезного воспаления зависит от реактивности организма и вирулентности возбудителя. В туберкулезном очаге могут преобладать явления экссудации, некроза или пролиферации, и очаг в соответствии с этим может быть преимущественно экссудативным, некротическим или продуктивным. В развитии туберкулезного воспаления большая роль принадлежит иммунологическим процессам. В участке воспаления сначала развивается реакция, не имеющая признаков, типичных для туберкулеза. В ней в разной степени выражены явления альтерации и экссудации. На первое место выступают нарушения в микроциркуляторном русле. Они затрагивают тонкую структуру стенки альвеолы, и механизмы их развития можно проследить на ультраструктурном уровне [Ерохин В.В. 1987]. На ранних стадиях воспаления изменения в субмикроскопической организации составных элементов стенки альвеолы связаны с повышением капиллярной проницаемости, развитием внутриклеточного интерстициального и внутриальвеолярного отека с вымыванием отечной жидкостью альвеолярного сурфактанта.
В дальнейшем дистрофические изменения в альвеолярной ткани нарастают, однако наряду с ними возникают и компенсаторно-восстановительные процессы, направленные на развитие внутриклеточной организации, повышение функциональной активности сохраняющихся клеток межальвеолярной перегородки.
 В следующей фазе воспаления — пролиферативной — появляются специфические для туберкулеза элементы (эпителиоидные и гигантские клетки Пирогова—Лангханса), формируются участки своеобразного гомогенного казеозного (творожистого) некроза в центре туберкулезного очага. На основании данных электронной микроскопии и авторадиографии о динамике клеточной трансформации установлена генетическая связь клеток гранулемы по линии моноцит — гигантская клетка [Серов В.В., Шехтер А.Б., 1981; Ерохин В.В., 1978, 1987; ОаппеЬе А.М., 1982; БресЛо С., 1982]. Макрофаги активно синтезируют и накапливают лизосомные ферменты, выполняют фагоцитарную функцию. Поглощенный материал, среди которого находятся и микобактерии туберкулеза, находится и переваривается в фагосомах и фаголизосомах.
В следующей фазе воспаления — пролиферативной — появляются специфические для туберкулеза элементы (эпителиоидные и гигантские клетки Пирогова—Лангханса), формируются участки своеобразного гомогенного казеозного (творожистого) некроза в центре туберкулезного очага. На основании данных электронной микроскопии и авторадиографии о динамике клеточной трансформации установлена генетическая связь клеток гранулемы по линии моноцит — гигантская клетка [Серов В.В., Шехтер А.Б., 1981; Ерохин В.В., 1978, 1987; ОаппеЬе А.М., 1982; БресЛо С., 1982]. Макрофаги активно синтезируют и накапливают лизосомные ферменты, выполняют фагоцитарную функцию. Поглощенный материал, среди которого находятся и микобактерии туберкулеза, находится и переваривается в фагосомах и фаголизосомах.
Эпителиоидные клетки образуются из мононуклеаров и макрофагов, скапливающихся в очаге туберкулезного воспаления в первые фазы воспалительной реакции. Они имеют крупное ядро овальной формы, обычно с 1—2 ядрышками Цитоплазма этих клеток содержит митохондрии, гранулы, аппарат Гольджи, хорошо развитую систему канальцев и цистерны зернистой и незернистой цитоплазматической сети, единичные фагосомы небольших размеров. Число митохондрий, элементов ретикулума, лизосомных включений широко варьирует и определяется функциональным состоянием клетки.
Гигантские клетки Пирогова—Лангханса могут образовываться из эпителиоидных клеток или макрофагов при их пролиферации, а также в результате слияния эпителиоидных клеток. Цитоплазма гигантских клеток содержит большое число ядер, обычно располагающихся в виде кольца или подковы по периферии клеток, множество митохондрий, лизосом, элементов зернистой цитоплазматической сети, хорошо развитый комплекс Гольджи. Гигантские клетки способны к фагоцитозу, в их цитоплазме обнаруживаются различные остаточные включения Они характеризуются высокой активностью гидролитических и дыхательных ферментов.
Помимо эпителиоидных и гигантских клеток, туберкулезная грануляционная ткань обычно содержит значительное число лимфоидных и плазматических клеток, а также нейтрофильный лейкоцитов. В периферических отделах грануляционного слоя выявляются фибробласты. Вокруг очага воспаления нередко имеется перифокальная зона неспецифической воспалительной реакции. При прогрессировании процесса наблюдаются увеличение казеозного некроза, усиление инфильтрации грануляционной ткани мононуклеарами и лимфоидными клетками, а также нейтрофилами, расширение зоны перифокального воспаления. Специфический процесс распространяется контактным и лимфатическим путем.
При заживлении очага туберкулезного воспаления массы казеозного некроза уплотняются, в последних отмечается отложение мелких зерен солей кальция. В грануляционной ткани увеличивается количество фибробластов и фибрилл коллагена, объединяющихся в коллагеновые волокна, которые вокруг туберкулезного очага формируют соединительнотканную капсулу. В последующем специфическая грануляционная ткань все больше замещается фиброзной тканью. Число клеточных элементов между коллагеновыми волокнами уменьшается, иногда коллагеновые волокна подвергаются гиалинозу. В подобных очагах и посттуберкулезных очагах обнаружены измененные формы микобактерий туберкулеза, в частности L-формы, что позволяет лучше понять роль старых туберкулезных очагов в патогенезе вторичных форм туберкулеза [Пузик В.И., Земскова 3.С, Дорожкова И.Р., 1981, 1984]. В основе реактивации туберкулеза и формирования различных форм вторичного туберкулеза легких лежат реверсия и размножение бактериальной популяции на фоне развития недостаточности специфической и неспецифической защиты микроорганизма.
Неспецифические или параспецифические реакции могут формироваться в различных органах и тканях: нервной и сердечно-сосудистой системе, кроветворных органах, суставах, серозных оболочках и др. В сердечно-сосудистой системе и паренхиматозных органах указанные реакции проявляются очаговой или диффузной гистиоцитарной и лимфоцитарной инфильтрацией, в лимфатических узлах — пролиферацией ретикулярных и эндотелиальных клеток, в легких — образованием лимфоидных узелков. А.И. Струков (1959) считает, что эти реакции имеют токсико-аллергическую природу. В.И. Пузик (1946) расценивает их как результат действия микобактерий туберкулеза в ранние периоды развития инфекционного процесса. Показана связь данных реакций с клеточным и гуморальным иммунитетом [Авербах М.М. 1976]
Противотуберкулезная профилактика
Благодаря профилактическим противотуберкулезным мероприятиям и специфическому лечению наблюдается значительный патоморфоз туберкулеза. К истинному патоморфозу относят уменьшение числа казеозных пневмоний (что свидетельствует о повышении иммунитета), более частое образование туберкулем. Реже стали встречаться формы мил парного туберкулеза и туберкулезного менингита (особенно у детей). Проявлениями индуцированного патоморфоза, обусловленного специфическим лечением, являются изолированные каверны, вокруг которых быстро рассасывается перифокальное воспаление, полное рассасывание или развитие мелких звездчатых рубчиков при гематогенно-диссеминированном туберкулезе, отторжение казеозно-некротических масс с формированием на месте каверны кистолодобной полости при фиброзно-кавернозном туберкулезе.
Применение наиболее эффективных химиопрепаратов приводит к полному излечению от туберкулеза. Чаще наблюдается разное течение туберкулезного воспаления: стабилизация и обратное развитие, приобретение хронического характера с периодами затихания и обострения специфического процесса. Решающее значение принадлежит макроорганизму, состоянию его защитных механизмов, способности противостоять действию антигенного раздражителя, а также развитию полноценных репаративных процессов.
Источник

Туберкулез – хроническая инфекция, вызываемая бактериями Mycobacterium tuberculosis complex. При поражении туберкулезными микобактериями чаще всего страдают органы дыхания, кроме того, встречается туберкулез костей и суставов, мочеполовых органов, глаз, периферических лимфоузлов. Диагностика туберкулеза состоит в проведении туберкулиновой пробы, рентгенологического исследования легких, выявлении микобактерий туберкулеза в мокроте, смывах с бронхов, отделяемом кожных элементов, дополнительном инструментальном обследовании пораженных туберкулезом органов. Лечение туберкулеза представляет собой комплексную и длительную системную антибиотикотерапию. По показаниям проводится хирургическое лечение.
Общие сведения
Туберкулез – хроническая инфекция, вызываемая бактериями Mycobacterium tuberculosis complex. При поражении туберкулезными микобактериями чаще всего страдают органы дыхания, кроме того, встречается туберкулез костей и суставов, мочеполовых органов, глаз, периферических лимфоузлов. Наиболее часто инфицирование происходит воздушно-капельным путем, реже — контактным или алиментарным.
Причины туберкулеза
Характеристика возбудителя
Mycobacterium tuberculosis complex представляет собой группу видов бактерий, способных вызывать у человека туберкулез. Наиболее часто возбудителем является Mycobacterium tuberculosis (устар. – палочка Коха), представляет собой грамположительные кислотоустойчивые палочки семейства актиномицетов, рода микобактерий. В редких случаях туберкулез вызывается другими представителями этого рода. Эндотоксинов и экзотоксинов не выделяют.
Микобактерии крайне устойчивы к воздействию окружающей среды, длительно сохраняются вне организма, но погибают под воздействием прямого солнечного света и ультрафиолетового облучения. Могут образовывать маловирулентные L-формы, способствующие при присутствии в организме формировать специфический иммунитет без развития заболевания.
Механизм заражения
Резервуаром инфекции и источником заражения туберкулезом являются больные люди (чаще всего заражение происходит при контакте с больными туберкулезом легких в открытой форме – когда туберкулезные бактерии выделяются с мокротой). При этом реализуется респираторный путь заражения (вдыхание воздуха с рассеянными бактериями). Больной с активным выделением микобактерий и выраженным кашлем способен в течение года заразить более десятка человек.
Инфицирование от носителей со скудным выделением бактерий и закрытой формой туберкулеза возможно только при близких постоянных контактах. Иногда случается заражение алиментарным (бактерии попадают в пищеварительный тракт) или контактным путем (через повреждения кожных покровов). Источником заражения может стать больной крупнорогатый скот, домашняя птица. Туберкулез при этом передается с молоком, яйцами, при попадании испражнений животных в водные источники. Далеко не всегда попадание туберкулезных бактерий в организм вызывает развитие инфекции. Туберкулез – заболевание, зачастую связанное с неблагоприятными условиями жизни, снижением иммунитета, защитных свойств организма.
Патогенез
В течении туберкулеза выделяют первичную и вторичную стадии. Первичный туберкулез развивается в зоне внедрения возбудителя и характеризуется высокой чувствительности к нему тканей. В первые же дни после заражения активизируется иммунная система, вырабатывая специфические антитела для уничтожения возбудителя. Чаще всего в легких и внутригрудных лимфоузлах, а при алиментарном или контактном пути инфицирования – и в желудочно-кишечном тракте и коже, формируется очаг воспаления. При этом бактерии могут рассеиваться с током крови и лимфы по организму и формировать первичные очаги в других органах (почках, костях, суставах).
Вскоре первичный очаг заживает, а организм приобретает стойкий противотуберкулезный иммунитет. Однако при снижении иммунных свойств (в юношеском или старческом возрасте, при ослаблении организме, синдроме иммунодефицита, гормональной терапии, сахарном диабете и др.) происходит активизация инфекции в очагах и развивается вторичный туберкулез.
Классификация
Туберкулез различают на первичный и вторичный. Первичный в свою очередь может быть долокальным (туберкулезная интоксикация у детей и подростков) и локализованным (первичный туберкулезный комплекс, представляющий собой очаг в месте проникновения инфекции, и туберкулез внутригрудных лимфатических узлов).
Вторичный туберкулез различается по локализации на легочные и нелегочные формы. Легочный туберкулез в зависимости от распространенности и степени поражения бывает милиарный, диссеминированный, очаговый, инфильтративный, кавернозный, фиброзно-кавернозный, цирротический. Также выделяют казеозную пневмонию и туберкулему. В качестве отдельных форм выделен туберкулезный плеврит, эмпиема плевры и саркоидоз.
Вне легких встречается туберкулез головного и спинного мозга и мозговых оболочек, туберкулез кишечника, брюшины, мезентериальных лимфоузлов, костей, суставов, почек, половых органов, молочных желез, кожи и подкожной клетчатки, глаз. Иногда отмечается поражение других органов. В развитии туберкулеза выделяют фазы инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания и обызвествления. В отношении выделения бактерий различают открытую форму (с выделением бактерий, МБТ-положительную) и закрытую (без выделения, МБТ-отрицательную).
Симптомы туберкулеза
В силу многочисленности клинических форм, туберкулез может проявляться самыми разнообразными симптомокомплексами. Течение заболевания хроническое, обычно начинается постепенно (долгое время может протекать бессимптомно). Со временем, проявляются симптомы общей интоксикации – гипертермия, тахикардия, слабость, снижение работоспособности, потеря аппетита и похудание, потливость. При прогрессировании инфекции и ее распространении по организму интоксикация может быть довольно интенсивной. Больные значительно теряют в массе тела, черты лица заостряются, появляется болезненный румянец. Температура тела не поднимается выше субфебрильных цифр, но держится продолжительное время. Лихорадка возникает только в случае массивного поражения.
- Туберкулез легких, как правило, сопровождается кашлем (первоначально сухим), обостряющимся ночью и с утра. Существование упорного кашля на протяжении более чем трех недель является тревожным симптомом, и следует в таких случаях обязательно обращаться к врачу. При прогрессировании заболевания может появляться кровохарканье. Туберкулез легких может осложниться опасным для жизни состоянием – легочным кровотечением.
Туберкулез других органов и систем случается намного реже и выявляется, как правило, после исключения других патологий.
- Туберкулез мозговых оболочек и головного мозга. Развивается постепенно на протяжении 1-2 недель, чаще всего у детей и лиц с иммунодефицитом, у больных сахарным диабетом. Первоначально, помимо симптомов интоксикации, появляются расстройства сна, и головные боли, со второй недели заболевания присоединяется рвота, головная боль становится интенсивной и упорной. К концу первой недели отмечается менингеальная симптоматика (ригидность затылочных мышц, симптомы Кернига и Брудзинского), неврологические расстройства.
- Туберкулез органов пищеварительного тракта характеризуется сочетанием общей интоксикации с нарушением стула (запоры, чередующиеся с поносами), симптоматикой диспепсии, болью в животе, иногда кровянистыми примесями в кале. Туберкулез кишечника может способствовать развитию непроходимости.
- Туберкулез костей, суставов и позвоночника. При туберкулезе суставов отмечается симптоматика артритов (боль в пораженных суставах, ограничение в подвижности), При поражении костей отмечается их болезненность, склонность к переломам.
- Туберкулез органов мочеполовой системы. При локализации очага инфекции в почках больные отмечают симптоматику нефрита, боль в спине, возможно появление крови в моче. Довольно редко может развиваться туберкулез мочевыводящих путей, в этом случае проявлениями будет дизурия (нарушение процесса мочеиспускания), болезненность при мочеиспускании. Туберкулез половых органов (генитальный туберкулез) может быть причиной бесплодия.
- Туберкулез кожи характеризуется появлением плотных узелков под кожей, при прогрессировании увеличивающихся и вскрывающихся на кожу с выделением белых творожистых масс.
Осложнения
Диагностика
Диагностика туберкулеза легких
Поскольку зачастую туберкулез первое время протекает бессимптомно, значительную роль в его диагностике играют профилактические обследования. В диагностике легочной формы туберкулеза применяются:
- Методы скрининга. Взрослым ежегодно необходимо произвести флюорографию органов грудной клетки, детям – пробу Манту (методика туберкулинодиагностики, выявляющая степень инфицированности организма туберкулезной палочкой и реактивности тканей). В качестве альтернативы туберкулиновой пробе и диаскин-тесту предложены лабораторне методики, позволяющие выявить латентную и активную тубинфекцию: T-SPOT тест и квантиферон-тест.
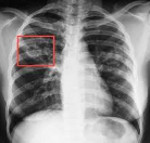
- Топическая лучевая диагностика. Основным методом диагностики туберкулеза является рентгенография легких. При этом можно обнаружить очаги инфекции, как в легких, так и в других органах и тканях. При необходимости выполняют КТ легких.
- Исследование биологических сред. Для определения возбудителя производят посев мокроты, промывных вод бронхов и желудка, отделяемого из кожных образований. При невозможности высеять бактерию из биологических материалов, можно говорить о МКБ-отрицательной форме.
- Биопсия. В некоторых случаях для уточнения диагноза проводят бронхоскопию с биопсией, биопсию лимфатических узлов.
Диагностика внелегочного туберкулеза
Данные лабораторных анализов неспецифичны и указывает на воспаление, интоксикацию, иногда (протеинурия, кровь в кале) могут говорить о локализации очага. Однако всестороннее исследование состояния организма при туберкулезе имеет значение при выборе тактики лечения.
При подозрении на внелегочную форму туберкулеза нередко прибегают к более углубленной, чем Манту, туберкулиновой диагностике – пробе Коха. Диагностику туберкулезного менингита или энцефалита нередко проводят неврологи. Пациента обследуют при помощи реоэнцефалографии, ЭЭГ, КТ или МРТ головного мозга. Для выделения возбудителя из ликвора производят люмбальную пункцию.
При развитии туберкулеза органов пищеварения необходима консультация гастроэнтеролога, УЗИ органов брюшной полости, копрограмма. Туберкулез опорно-двигательной системы требует проведения соответствующих рентгенологических исследований, КТ позвоночника, артроскопии пораженного сустава. К дополнительным методам обследования при туберкулезе мочеполовой системы относится УЗИ почек и мочевого пузыря. Пациенты с подозрением на туберкулез кожи нуждаются в консультации дерматолога.
Лечение туберкулеза
Лечение туберкулеза направлено на заживление очагов и ликвидацию симптоматики. Запущенный туберкулез поддается лечению заметно хуже, чем своевременно выявленный, даже более тяжелого течения (деструктивные формы). Лечение туберкулеза занимает год и более, является комплексным (сочетает методы медикаментозной терапии, физиотерапию). Первоначально лечение проводят в туберкулезном диспансере до прекращения выделения микроорганизмов. После чего больные выписываются для продолжения амбулаторного лечения. Пациентам, прошедшим курс терапии туберкулеза рекомендовано лечение в специализированных санаториях и профилакториях.
Хирургическое лечение показано в случаях, когда консервативная терапия не достаточна для достижения излечения (кавернозная форма туберкулеза легких, различные осложнения). Наиболее частой хирургической методикой лечения туберкулеза является частичная резекция легкого с иссечением пораженных сегментов. Применяется также оперативная коллапсотерапия. Пациентам, страдающим туберкулезом, назначается специальная высококалорийная диета (стол №11), богатая легкоусвояемым белком, витаминами С и группы В.
Постельный режим прописан только больным с высокой степенью деструкции легких, выраженным кровохарканьем. В остальных случаях больным рекомендованы прогулки, лечебная физкультура, активная физическая деятельность.
Прогноз
В настоящее время в большинстве случаев при своевременном выявлении и соблюдении необходимых лечебных мер прогноз благоприятный – происходит заживление туберкулезных очагов и стихание клинических признаков, что можно считать клиническим выздоровлением. После лечения в месте локализации очагов могут оставаться рубцы, участки фиброза, инкапсулированные очаги, содержащие бактерии в дремлющем состоянии. При ухудшении состояния организма возможно рецидивирование заболевания, поэтому больные после клинического излечения находятся на диспансерном учете у фтизиатра и подвергаются регулярному обследованию. После перенесения и излечения туберкулеза туберкулиновая проба остается положительной.
В случае отсутствия лечения или несоблюдения рекомендаций смертность от туберкулеза достигает 50% случаев. Кроме того, прогноз ухудшается у лиц пожилого возраста, ВИЧ-инфицированных и людей, страдающих сахарным диабетом.
Профилактика
Профилактические меры, проводимые специализированными противотуберкулезными лечебными учреждениями вместе с заведениями общего лечебного профиля, включают профилактические осмотры граждан (обязательная ежегодная флюорография), выявление больных, страдающих открытыми формами туберкулеза, их изолирование, обследование контактных лиц, специфическую профилактику туберкулеза.
Специфическая профилактика (вакцинация) направлена на формирование противотуберкулезного иммунитета, включает введение вакцины БЦЖ или профилактических химических средств. У лиц, вакцинированных БЦЖ, туберкулез протекает в более легких, доброкачественных формах, проще поддается лечению. Иммунитет обычно формируется через 2 месяца после вакцинации и стухает через 5-7 лет. Меры химиопрофилактики применяются среди лиц с повышенным риском заражения: лицам, контактировавшим с больными туберкулезом с отрицательной туберкулиновой пробой (первичная химиопрофилактика) и инфицированным лицам (вторичная).
Источник
