Воспаление потовой железы у младенца
Появление различных высыпаний на коже у новорожденного всегда вызывают тревогу у родителей, но избежать их появления практически невозможно. В большинстве случаев это происходит в связи с адаптацией кожи малыша к новым (внеутробным) условиям жизни.
В большинстве случаев это происходит в связи с адаптацией кожи малыша к новым (внеутробным) условиям жизни.
Ведь сразу после рождения на нежные и ничем не защищенные кожные покровы крохи начинают воздействовать непривычные факторы:
• изменение среды обитания (из водной в воздушную);
• различная температура и влажность воздуха;
• привычные для нас микроорганизмы;
• трение и другие физические факторы.
К тому строение кожи новорожденного малыша имеет определенные особенности, что также влияет на появление разных видов сыпи:
• физиологических высыпаний, характерных для периода новорожденности;
• патологические виды сыпи, которые необходимо своевременно диагностировать и лечить.
Физиологические высыпания у новорожденных
Эти элементы могут появляться на коже малютки в норме и в большинстве случаев проходят через определенное время самостоятельно и не требуют никакого вмешательства, кроме правильного гигиенического ухода за кожей новорожденного.

К ним относятся:
1. Физиологическая эритема новорожденных.
2. Токсическая эритема.
3. Сальный ихтиоз.
4. Милии (сальные кисты).
5. Угри у новорожденных.
Причинами появления этих видов сыпи являются:
• адаптация кожных покровов малыша к воздействию различных факторов окружающей среды;
• нестабильность работы системы терморегуляции и его постепенная нормализация;
• гормональный дисбаланс, как в организме малыша, так и в организме кормящей мамы и переизбыток половых гормонов (эстрогенов) в крови новорожденного;
• начало функционирования потовых и сальных желез, их дисбаланс;
• другие адаптационные механизмы и особенности строения кожи малыша.
Эритема
Физиологическая эритема – это выраженное покраснение кожи новорожденного сразу после рождения. Многих родителей пугает это ярко красный цвет крохи, но это связано с резким изменением условий жизни малыша и нестабильность терморегуляции. Постепенно кожа приспособиться к воздействию воздуха, колебаниям температуры и влажности и малыш станет розовым через 2-4 дня после рождения.

Прочитать об эритеме у новорожденных можно прочитать в этой статье
Токсическая эритема возникает на 3-4-е сутки, у некоторых малышей появляются на тельце красные пятна или единичные папулезные элементы (похожие на укусы комаров), которые самостоятельно проходят через 2-3 дня. Причины появления этого явления до конца не изучено – это может быть связано с адаптацией кожи малыша и организма в целом к воздействию различных отрицательных агентов, находящихся в воздухе (от пыли до патогенных микроорганизмов). Аллергосистема малыша реагирует на их присутствие и включает защитные механизмы.
Иногда организм крохи не может справиться с ними самостоятельно – чаще всего это происходит при семейной предрасположенности к развитию аллергических реакций: высыпания приобретают множественный характер, длительно не проходят, наблюдается подсыпание токсических элементов.
При этом может изменяться общее состояние малыша и появляются:
• вялость;
• капризность;
• отказ от еды;
• срыгивания;
• возможно повышение температуры.
В этом случае необходимо вызвать врача на дом и проконсультироваться со специалистом.
Этот вид высыпаний еще называют аллергической эритемой – ее патологическое течение может быть обусловлено:
• неправильным питанием кормящей мамы;
• употреблением большого количества аллергенных продуктов в период беременности;
• плохой экологией или неприемлемыми условиями микроклимата (обсемененность грибками с повышенной влажностью, антисанитарными условиями в помещении, где постоянно находится малыш);
• приемом мамой лекарств;
• злоупотреблением алкоголем и курением во время беременности и на данный момент;
• другими факторами.
Об этом нужно помнить и стараться избегать лишний раз провоцировать аллергосистему малыша – часто это приводит к формированию патологических реакций в виде диатезов, экзем, атопических дерматитов.
Подробнее о питании кормящей мамы можно прочитать в статье «Меню кормящей мамы»
Сальный ихтиоз и милии
Сальный ихтиоз (как бы устрашающе это не звучало) – это шелушение кожи малыша различной степени выраженности, возникающее чрез 3-4-5 суток после рождения и не представляющее никакой угрозы для малыша. Малыш не испытывает никакого дискомфорта и шелушение проходит самостоятельно в течение недели, максимум двух.
Кроме ежедневных купаний – не требует никаких дополнительных способов коррекции.
Подробнее о правилах купания малыша можно прочитать в этой статье и видео «Первое купание новорожденного»
В связи с этим физиологическим состоянием на коже спины могут появляться корочки со склеенными волосиками, так называемая «щетинка». Это состояние также не требует никаких дополнительных вмешательств и пройдет самостоятельно.
Подробнее об этом состоянии можно прочитать в статье: «Щетинка у младенцев»

Сальные кисты или милии появляются белые папулы в виде небольших зернышек на лице, особенно на крыльях носа носу и щечках, в области лба, на переносице и подбородке, иногда на коже груди, спины и реже конечностей.
Причинами их появления считаются сочетание этих трех факторов:
• адаптирование кожи малыша к окружающей среде (воздействие воздуха и температуры окружающей среды);
• изменение гормонального фона ребенка после его рождения;
• изменение функционирования потовых и сальных желез новорожденного и закупорка сальных протоков.
Железы начинают функционировать на коже малыша сразу после рождения, но часто выходное отверстие протока не полностью сформировано, поэтому и образуются эти белые прыщики без признаков воспаления.
В большинстве случаев эти бело-желтые, мелкие узелки безболезненны и проходят самостоятельно в течение двух-трех недель.
Важно не допускать воспаления милий и не пытаться их удалить или лечить самостоятельно при появлении красного воспалительного венчика вокруг папулы.
При появлении любых признаков изменения цвета или структуры сальной кисты – необходимо вызвать врача и проконсультироваться со специалистом.
Самостоятельная обработка антибактериальными или гормональными мазями изменившейся мили или ее удаление ватными палочками, обработка спиртовыми растворами категорически запрещено – это может привести к усугублению воспалительного процесса и присоединению гнойных и токсических осложнений.
Угри новорожденных
 Угри новорожденных реже, но также возникают на коже малышей – это связано с более выраженным гормональным дисбалансом и гиперсекрецией сальных желез.
Угри новорожденных реже, но также возникают на коже малышей – это связано с более выраженным гормональным дисбалансом и гиперсекрецией сальных желез.
Чаще всего угри (внешне схожие с обычными акне) появляются на лобике, щечках и подбородке новорожденного. Они проходят самостоятельно через 2-3 недели и требуют никакого дополнительного лечения. Но в любом случае нежная кожа малыша нуждается в гигиенических процедурах – умывание ребенка и ежедневные купания в кипяченной (отстоянной) воде или отварах трав (ромашка, календула).
При обнаружении признаков воспаления угрей – покраснение, отек, наличие пустулезных или гнойных элементов вокруг этих образований – необходимо срочно вызвать участкового врача-педиатра для уточнения диагноза и назначения своевременного лечения.
врач-педиатр Сазонова Ольга Ивановна
Источник
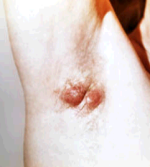 Какие факторы способствуют развитию гидраденита у детей,чем эта болячка отличается от фурункула и какое лечение современными методами и народными средствами этого воспаления наиболее эффективное ? На эти и другие вопросы вы найдете ответы в этом материале.
Какие факторы способствуют развитию гидраденита у детей,чем эта болячка отличается от фурункула и какое лечение современными методами и народными средствами этого воспаления наиболее эффективное ? На эти и другие вопросы вы найдете ответы в этом материале.
Гидраденитом (народное название — «сучье вымя«) именуют гнойный воспалительный процесс, который возникает в потовых железах. Возбудитель гидраденита — стафилококк, в большей степени золотистый. Очагом заболевания становится подмышечная впадина, инфекция поражает лимфатические пути и протоки желез. Появлению «сучьего вымени» у детей способствуют опрелости, экземы, чрезмерная потливость и нарушение правил личной гигиены. Уплотнение под кожей начинает увеличиваться, кожный покров над ним красно-багровый, неравномерный.
Сталкиваются с гидраденитом чаще взрослые, детей он настигает лишь во время полового созревания (до этого апокринные железы не работают).
Какие причины вызывают гидраденит у детей ? Нерегулярность водных процедур у детей приводит к накапливанию частиц грязи, пота, отшелушившиеся кожные клетки в подмышечной области. Эта среда идеально подходит для размножения стафилококка, который со временем занимает большие участки кожи, и попадая в выводные протоки вызывает воспаление,образуется «сучье вымя». Если ребенку не привили с раннего возраста чистоплотность, он в лучшем случае помоет руки раз в день, а ведь на ладонях есть стафилококк, который попадет и в подмышки.
Какие симптомы гидраденита проявляются у ребенка ? На ранней стадии появляются маленькие уплотнения в кожном покрове, болезненность которых ощущается лишь при касании. Узелки растут и выпирают, становясь похожими на соски (в народе гидраденит известен как сучье вымя). Вокруг очагов наблюдается отек тканей, кожный покров приобретает красно-синий цвет.
Если длительное время избегать лечения гидраденита, пораженный кожный покров станет плотным, как с флегмоной. Воспалительный процесс сопровождается высокой температурой, усталостью, приступами боли в очагах заражения. Через время узелок вскрывается, гной вытекает, остается язвочка, которая должна зарубцеваться. Больному сразу становится лучше.
Какое современное лечение гидраденита у ребенка способствует полному избавлению от «сучьего вымени» ? Когда у пациента не наблюдается недомогание, достаточно вскрыть пустулы, после чего смазывать пораженные места анилиновыми красками (2% спирта). Рекомендуется УФО, применение витаминных комплексов.При наличии температуры, слабости и проблем с кровью назначаются антибиотики. Иногда сопутствующий фурункулез лечат аутогемотерапией, гамма-глобулином антистафилококковым, иммунотерапией (которая может включать стафилококковый анатоксин, вакцину поливалентную стафилококковую). Если хронически прогрессирует фурункулез, нужно пройти ряд обследований, на предмет патогенетической предрасположенности.
В большинстве случаев первые признаки гидраденита (или «сучьего вымени») проявляются у ребенка в период полового созревания. У ребенка существенно меняется работа некоторых желез и ,в частности,активно начинают развиваться и функционировать апокринные железы. В подмышечных впадинах ребенка активно работают потовые железы,ребенок часто потеет и пот имеет достаточно неприятный запах. Важно,чтобы ребенок в этот период мылся как можно чаще ! Если вы обнаружили характерные симптомы гидраденита («сучьего вымени») у своего ребенка,обязательно обратитесь к дерматологу,чтобы он осмотрел проблемные участки кожи и выбрал наиболее оптимальное лечение. Ниже мы более подробно расскажем вам,как лечить гидраденит и какие народные средства и методы наиболее эффективны для лечения «сучьего вымени» и профилактики гидраденита,чтобы подобное воспаление на коже больше не беспокоило ребенка впредь.
В домашних условиях, при определении гидраденита под мышкой важно не путать это заболевание с формированием фурункулов. В таких случаях необходимо чётко определить место расположения гнойничкового образования. Если оно локализовано в волосяном мешочке, то это фурункул, если очаг воспаления сальная железа то – гидраденит под мышкой. Кроме того, это заболевание часто путают с воспалением лимфатических узлов – подмышечным лимфаденитом. Запомните, что это заболевание никогда не сопровождается выбросом наружу гнойных масс, они удаляются только хирургическим путём. В любом случае, не зависимо от обстоятельств, при возникновении незначительных уплотнений, покраснения и болевых ощущений в подмышечной впадине постарайтесь, как можно скорее, проконсультироваться с врачом.
Чтобы избежать появление гидраденита (сучьего вымени), необходимо быть внимательным и делать всё, чтобы инфекция не проникла в потовые железы, (протирать подмышечные впадины слабым спиртовым раствором, принимать солнечные ванны). Соблюдать правила личной гигиены! Сучье вымя под мышкой (см. гидраденит фото ниже ) это настоящая беда, и бороться с нею нужно эффективными средствами. Чтобы не дать распространяться гидрадениту на другие потовые железы, необходимо ускорить лечение биобальзамом! Нельзя доводить заболевание до стадии нагноения! При запущенном гидрадените, (если удастся избежать хирургического вмешательства), выздоровление может наступить не сразу, все будет зависеть от применяемых вами лечебных средств и стадии нагноения.

Теперь вы знаете,что такое гидраденит у ребенка и как лечить «сучье вымя» под мышкой. Обычно лечение не вызывает каких либо серьезных осложнений,но операцию по удалению гноя,вызванного гидраденитом,должен проводить только профессиональный врач и самолечение чревато заражением крови !
Следующая статья :
Как лечить гипертрофию сердца у ребёнка
вернуться на Главную страницу
ТАКЖЕ УЗНАЙТЕ…
Следующие материалы:
Предыдущие материалы:
Источник
Болезненное гнойное воспаление апокриновых потовых желез в народе называют просто «сучье вымя». Медики используют для обозначения такой болезни специальный термин — гидраденит.
Что это такое?
Говоря о воспалительном процессе в потовых железах, можно сравнить его с аналогичным воспалением в волосяном фолликуле и сальной железе, которое принято называть фурункулом. Гидраденит — это очень похожее заболевание, но несколько с другой спецификой. Оно развивается в результате проникновения в потовые железы патогенных бактерий, чаще всего стафилококков.
Гидраденит обычно проявляется в подмышечных впадинах, несколько реже — в паховой области. Еще реже недуг может возникнуть в области пупка, ануса и половых органов.
Если фурункулы могут появиться у людей разного возраста, то гидраденит не развивается у деток и пожилых людей. Это объясняется довольно просто — апокриновые железы начинают активно работать лишь к подростковому возрасту, а в дальнейшем их функции постепенно угасают. Чаще всего воспаление потовых желез происходит у женщин, чей возраст колеблется от 16 до 50 лет.
Врачи считают гидраденит довольно опасным заболеванием, так как при отсутствии адекватной и своевременной терапии болезнь может привести ко всевозможным осложнениям, в том числе и к сепсису.
Почему возникает под мышкой?
Основная причина развития воспалительного процесса и нагноения в потовой железе — это активность патогенных бактерий. Как мы уже говорили выше, чаще всего болезнь провоцируют стафилококки, в частности, золотистый стафилококк. Известны случаи, когда гидраденит возникал в результате патогенной активности стрептококков, кишечной палочки и прочих патогенных бактерий. Возбудитель может достичь апокриновых желез, продвигаясь непосредственно по их выводящим протокам. Также довольно часто бактерии проникают вглубь сквозь повреждения на поверхностном слое кожных покровов.
Факторы риска
Вероятность развития гидраденита увеличивается при:
- Наличии разнообразных повреждений на коже, в частности, возникающих после бритья, разных видов эпиляции. Иногда повреждения являются расчесами, которые человек сам оставляет на коже из-за каких-то дерматологических заболеваний.
- Повышенной потливости. В таком случае кожные покровы страдают от постоянного мокнутия и мацерации (размягчения), в результате чего их защитные способности снижаются, и микроорганизмы могут проникнуть внутрь.
- Существенном ослаблении иммунной системы (иммунодепрессивных состояниях).
- Смещении кислотности пота в щелочную сторону.
- Недостаточно качественном соблюдении гигиенических правил и норм.
- Наличии эндокринных болезней.
- Наличии любых хронических воспалительных процессов.
- Избыточной массе тела.
- Закупорке протока потовой железы.
- Наличии на теле очагов вторичной бактериальной инфекции.
Как правило, только правильного ухода за кожей и своевременного лечения сопутствующих заболеваний оказывается достаточно, чтобы снизить риск развития гидраденита.
Симптомы гидраденита
fotodiagnoz.com
Чаще всего гидраденит носит односторонний характер, хотя вполне может быть и двусторонним. При развитии заболевания человек сталкивается с:
- Появлением чувства инородного тела в месте поражения.
- Ощущением зуда и некоторой болезненности, интенсивность болей растет при ощупывании проблемного места.
- Ухудшением общего состояния, в частности, недомоганием, увеличением температурных показателей, разбитостью и вялостью.
- Увеличением интенсивности болей. По мере увеличения узла в пораженном участке, боль начинает беспокоить больного и в состоянии покоя. Иногда человек просто теряет способность пошевелить рукой (если гнойник возник под мышкой), так как даже малейшее движение приносит сильнейшую боль.
- Заметным улучшением общего состояния и снижением болезненности после вскрытия гнойника.
Уже на этапе появления описанных признаков, стоит обращаться за медицинской помощью. Не стоит заниматься самолечением, лучше доверить свое здоровье квалифицированному дерматологу.
Как выглядит у человека?
Гидраденит имеет разные симптомы на различных этапах своего развития:
- Вначале в коже возникает лишь отдельный плотный узелок (или несколько узелков) плотного размера.
- Узелок быстро растет и становится крупным (до полутора сантиметров) узлом, спаянным с кожей. Такое новообразование отличается грушевидной формой и выступает над кожной поверхностью, напоминая сосок (именно отсюда и произошло народное название болезни , «сучье вымя»).
- Кожа в месте поражения становится красно-синей и отечной.
- При увеличении отдельные узелки склонны к слиянию между собой, в результате которого происходит формирование разлитого довольно плотного инфильтрата. Он отличается дискообразной формой и напоминает флегмону.
- Центральная часть узлов по мере созревания размягчается, и они вскрываются с выделением гноя. При этом гнойные массы имеют густую сметанообразную консистенцию, могут содержать кровь, но в них не наблюдается некротического стержня (в отличие от фурункула). Вскрытие гидраденита происходит примерно спустя неделю—полторы после первичного возникновения.
- Вскрывшийся узел оставляет после себя язву, которая заживает с формированием втянутого рубца.
Обычно гидраденит проходит за две недели. Однако в некоторых случаях, в частности, при отсутствии адекватного лечения, воспалительный процесс и инфекция могут переходить на другие рядом расположенные апокриновые железы. В такой ситуации недуг может стать хроническим.
Стадии болезни
Врачи выделяют несколько стадий заболевания в зависимости от степени тяжести:
- При 1 стадии тяжести на коже формируется гнойник или несколько гнойников, которые не приводят к образованию свищевых ходов, а также не оставляют после себя рубцы.
- При 2 степени тяжести на коже формируется 1 либо несколько рецидивирующих узлов, формирующих свищевые ходы либо рубцовые изменения кожи.
- При 3 степени тяжести происходит диффузное либо около диффузное разветвление гнойников. Также на коже могут наблюдаться соединенные между собой свищевые ходы и гнойные узлы по всей области поражения.
Если 1 стадия болезни успешно поддается несложному консервативному лечению (чаще всего), то при 2 и 3 стадии терапия должна носить основательный комплексный характер и включать в себя хирургическую помощь.
Диагностика заболевания
Постановка диагноза «гидраденит» не вызывает у врача никаких особенных затруднений. Для того чтобы терапия была действительно эффективной, многие специалисты рекомендуют провести бакпосев отделяемого из гнойника для определения чувствительности возбудителя к антибактериальным лекарствам. Если недуг протекает в затяжной форме и/или часто рецидивирует, настоятельно рекомендуется выполнение иммунограммы — исследование функций иммунной системы.
Как лечить?
Терапия гидраденита носит комплексный характер. Больным необходимо:
- Придерживаться общих рекомендаций врача, в частности, в отношении диеты, ухода за телом и укрепления организма.
- Обрабатывать кожные покровы в месте поражения лекарствами, назначенными врачом.
- Использовать препараты для внутреннего приема, нейтрализующие неприятные симптомы болезни и борющиеся с патогенными возбудителями.
- При необходимости обращаться за медицинской помощью.
Врачи настоятельно предостерегают пациентов от самостоятельного лечения гидраденита, так как оно может окончиться распространением инфекции и самыми разными осложнениями.
Общие рекомендации
Пациентам с гидраденитом рекомендуется:
- Придерживаться специальной диеты. Чтобы вылечить гидраденит и предупредить рецидивы недуга, нужно минимум на 3 месяца исключить употребление острой пищи, спиртного, пряностей, откровенно вредных продуктов и сладостей. Меню должно способствовать повышению защитных сил организма, поэтому желательно отдавать предпочтение витаминизированной пище: фруктам, овощам, ягодам, орешкам и пр.
- Укреплять иммунитет путем приема поливитаминных средств, а также природных иммуномодуляторов, к примеру, сока подорожника, лекарств на основе алоэ, настойки женьшеня, эхинацеи либо элеутерококка.
- Регулярно протирать кожные покровы около мест поражения при помощи салицилового, борного либо камфорного спирта. Такая простая рекомендация поможет избежать распространения инфекции на прочие потовые железы.
- Отказаться от приема ванны. Вода может поспособствовать распространению инфекции, поэтому во время болезни нужно мыться под душем и на это время прикрывать пораженный участок пластырем.
- Соблюдать питьевой режим — пить минимум 1,5 л воды в день (при отсутствии противопоказаний). Жидкость поможет поскорее вывести токсины из организма.
Общие рекомендации сами по себе не вылечат гидраденит, но соблюдение таких простых советов поможет справиться с болезнью поскорее.
Чем лечить местно?
Пока гнойник находится на стадии инфильтрации (только начинает формироваться), осуществляется направленное местное лечение:
- На пораженном участке и около него необходимо выстричь волосы.
- Кожные покровы над участком воспаления рекомендуется обрабатывать антисептическими средствами, с этой целью может использоваться обычная зеленка, медицинский спирт, 2% раствор салициловой кислоты, йод и пр.
- Крупные и очень болезненные участки иногда рекомендуют обколоть раствором новокаина с добавлением антибактериальных компонентов. Конечно, такая процедура выполняется исключительно специалистом.
- В первые 3—5 дней развития заболевания можно накладывать на пораженный участок полуспиртовые повязки. Мази и всевозможные компрессы находятся под категорическим запретом, так как они могут усугубить проблему и вызвать распространение процесса.
- Также в первые дни допускается использование сухого тепла — прикладывание нагретого утюгом полотенца либо непродолжительное использование синей лампы (ее держат в 15—20 см от кожи в течение не более 5 мин.).
Целесообразность проведения тех или иных процедур определяется исключительно лечащим врачом. Не стоит пытаться лечить гидраденит популярными мазями от фурункулов — болезнь может распространиться.
Системные лекарства
Для успешного избавления от гидраденита не обойтись без системных препаратов. Так как заболевание имеет бактериальную природу, в его лечении обязательно применяют антибиотики. Предпочтение обычно отдают:
- Тетрациклину.
- Доксициклину.
- Миноциклину.
- Эритромицину.
- Клиндамицину.
- Рифампицину.
Дополнительно системное лечение может включать в себя прием глюконата цинка и введение гормональных препаратов внутрь участка поражения — для быстрого подавления воспалительного процесса. Но инъекционное введение антибиотиков (местное или внутримышечное) обычно не проводится — таблетки так же позволяют достичь нужного эффекта.
Длительность приема антибиотиков обычно составляет от 7 до 10 суток. Дозировка подбирается в индивидуальном порядке лечащим врачом.
Физиотерапия
Методы физиотерапевтического лечения иногда применяются на стадии инфильтрации гнойника (хотя некоторые врачи выступают категорически против такой терапии). При этом врач может назначить:
- УВЧ.
- СМВ-терапию.
- Локальную УФО-терапию.
После выполнения оперативного вмешательства физиотерапия поможет восстановлению и полноценному заживлению. На этом этапе может выполняться:
- Инфракрасное облучение.
- УФО-терапия.
- Лазеротерапия.
- Магнитотерапия.
Если заболевание протекает тяжело и часто рецидивирует, дополнительно могут выполняться сеансы ультразвуковой терапии, электрофореза с дионином либо кодеином.
Хирургическое лечение
После того, как гидраденит созрел (размягчился), его вскрывают оперативным путем. При этом обыкновенный разрез и установка дренажа оказываются неэффективными, так как инфильтрат являет собой массу микроабсцессов, и если их не устранить, они будут продолжать созревать и вырабатывать гной. Требуется удаление всех инфильтрированных тканей (жировой клетчатки).
Рецидивирующие гидрадениты требуют еще более серьезного хирургического лечения, состоящего из двух этапов:
- Поначалу проводится широкое вскрытие гнойного очага и иссечение всей воспаленной клетчатки. Оставшаяся рана должна зажить открытой, при этом пациенту обязательно показана антибиотикотерапия.
- Когда воспалительный процесс стихает и формируются грануляции, врач удаляет кожные покровы и подкожную жировую клетчатку на пораженном участке. Возникший в результате этого дефект закрывают лоскутами собственной кожи больного.
Иногда с единичным воспаленным узлом под мышкой вполне можно справиться и консервативными методами. Но появление нескольких гнойников становится однозначным показанием для операции. Необходимость вмешательства и его разновидность определяется врачом.
Как вылечить народными средствами?
При появлении болезненного прыща или шишки под мышкой (в паху и на других участках тела) не стоит заниматься самолечением. Попытки прикладывать к пораженному месту капусту, печеный лук, медовые лепешки и прочие аналогичные средства могут привести в лучшем случае к локальному распространению инфекции, а в худшем — к заражению крови. Народные средства могут использоваться лишь в дополнение к терапии, назначенной врачом, и только с его одобрения. В частности, на пользу пойдет:
- Чай с календулой. Такое средство отлично укрепляет иммунитет и помогает скорейшему подавлению воспалительного процесса. Готовится чай очень просто: 1 ст. л. сухих цветков заварите 400 мл кипятка и оставьте под крышкой на 10 мин. Пейте напиток с медом по 1—2 чашки в день.
- Настой крапивы. Считается, что такое средство отлично чистит кровь. Для приготовления лекарства нужно заварить 1 ст. л. растительного сырья 1 стаканом кипятка. Оставьте средство до остывания, далее процедите и выпейте за день в несколько приемов. Повторяйте в течение 1 — 2 недель.
- Настой листиков грецкого ореха. 3 ст. л. сухого сырья заварите 0,5 кипятка и оставьте под крышкой для настаивания. После того как лекарство остынет, процедите его, подсластите медом и пейте по 1 ст. 2 р. на день.
- Элеутерококк и мед. Принимайте по 2 мл настойки элеутерококка, разводя в 20—30 мл воды 2—3 р. в сутки. Проводите прием за 30 мин. до еды. Одновременно принимайте медовый раствор, для его приготовления разведите 1 ст. л. качественного меда в 1 ст. теплой воды.
- Настой шиповника. Для приготовления такого простого и очень эффективного иммуностимулирующего средства нужно измельчить сухие плоды шиповника. 3 ст. л. полученного сырья заварите в термосе 1 л кипятка. Оставьте средство на 8 часов для настаивания, после процедите и пейте с медом.
Народные средства могут вызывать реакции гиперчувствительности — аллергию. Применять их нужно осторожно.
Загрузка…
Источник
