Воспаление после операции как называется
Данная информация не может использоваться при самолечении!
Обязательно необходима консультация со специалистом!
Клинические проявления послеоперационного воспаления
Любое травмирующее воздействие на организм сопровождается ответной реакцией. Стандартная реакция организма — воспалительный ответ. Не является исключением и оперативное вмешательство, которое в обязательном порядке сопровождается послеоперационным воспалением.
Послеоперационное воспаление проявляется двумя видами реакций: местными и общими. К местным реакциям относится изменение микроциркуляции в послеоперационной области — покраснение кожи, отечность тканей, болевой синдром, локальное повышение температуры кожных покровов. Очень часто отмечается отхождение прозрачной серозной жидкости. Общие или системные реакции — это лихорадка — повышение общей температуры тела, иногда сопровождающееся ознобом, головные боли, учащение сердцебиения, повышение артериального давления.
Чем опасно развитие гнойного воспаления?
Следует знать, что послеоперационное асептическое воспаление — это нормальная реакция организма на травмирующее хирургическое вмешательство. Гораздо хуже, когда возникают гнойные послеоперационные осложнения. В этом случае воспаление носит патологический характер. Все симптомы выражены гораздо сильней: температура повышается до 39–40 градусов, возникают проливные поты. Самым грозным осложнением является сепсис, при котором отмечается истощение всех сил организма. Сепсис очень часто приводит к смертельному исходу даже на фоне интенсивной терапии.
Как хирург выявляет послеоперационное воспаление?
Диагностика послеоперационного воспаления не составляет труда — любая послеоперационная рана болит. При перевязках определяется гиперемия и отечность послеоперационного шва. При гнойном воспалении отмечается выделение гнойно-серозного экссудата. Задача лечащего хирурга состоит в своевременном выявлении гнойно-септических осложнений. С диагностической целью назначаются общий анализ крови, в котором при воспалении повышается количество лейкоцитов, биохимический анализ крови. Для уточнения инфекционного возбудителя производится посев отделяемого раны на питательные среды с последующим определением его чувствительности к разным типам антибиотиков.
Лечение и профилактика
Лечение асептического послеоперационного воспаления заключается в назначении обезболивающих и противовоспалительных препаратов. Для профилактики нагноения раны обязательно назначают антибактериальные средства. В острый период не рекомендуется применять другие методы лечения. В норме послеоперационное воспаление самостоятельно проходит к 3–5 дню после операции, а при обширных хирургических вмешательствах — к 5–7 дню. Прогноз достаточно благоприятный — в большинстве случаев не требуется никакого специфического лечения. Только в нетипичных случаях, когда послеоперационный период осложнен гнойной инфекцией, требуется замена антибактериальных препаратов на антибиотики широкого спектра действия. Самым распространенным осложнением послеоперационного воспаления является несостоятельность операционного шва. При этом отмечаются расхождение краев раны и отсутствие нормального процесса заживления. В этом случае хирургу приходится очищать рану и повторно ее зашивать.
Степень выраженности асептического послеоперационного воспаления можно минимизировать, применяя щадящие методы оперативного вмешательства — лапароскопические и микроинвазивные операции. Огромные усилия медицинской службы направлены на профилактику гнойных послеоперационных осложнений. Студентов медицинских ВУЗов с самого начала учат правилам асептики и антисептики. Хирурги надевают в операционной стерильное белье. Все инструменты и материалы, используемые в ходе операции, обязательно стерилизуются. Воздух в операционных залах обрабатывается посредством использования бактерицидных ламп. Все мероприятия направлены на то, чтобы не допустить попадания в рану патогенных микроорганизмов и предупредить развитие гнойного послеоперационного воспаления.
Источник
Осложнения в виде местных инфекционных и нагноительных процессов после операций на спине в общей структуре всех вмешательств занимают от 1% до 8%. Среди хирургических манипуляций на позвоночнике, связанных с установкой имплантатов, металлоконструкций, частота подобного рода воспалительных реакций существенно выше (6%-20%). Инфекционно-гнойный постхирургический патогенез способен негативно сказаться на окончательном исходе примененной тактики хирургической коррекции позвоночника, даже если она была выполнена безукоризненно.
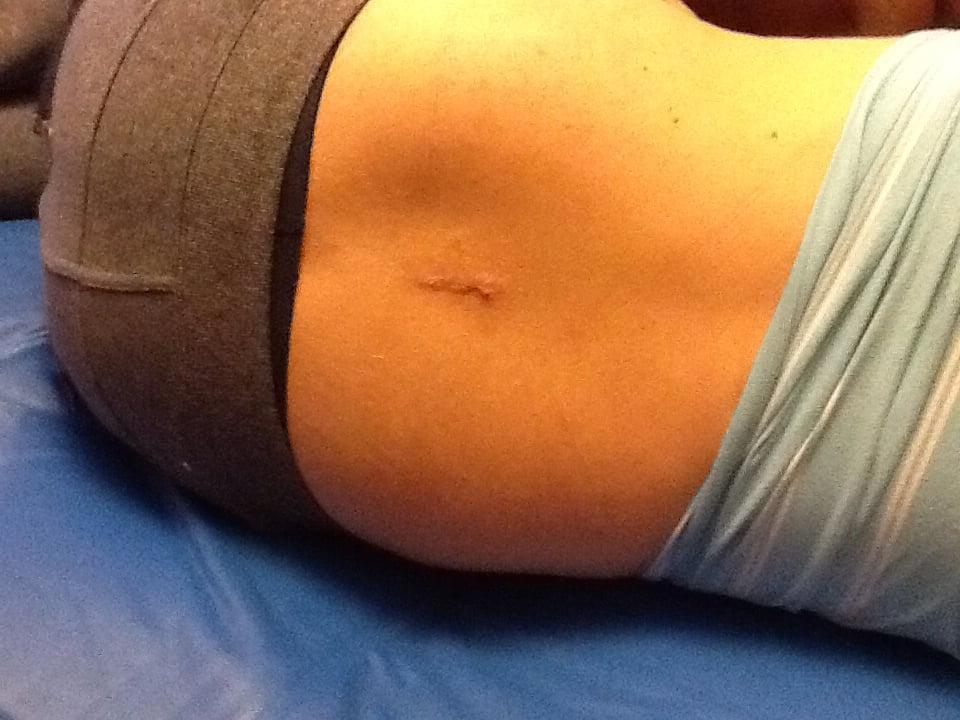
Хороший спокойный шов после операции.
Несмотря на огромные достижения спинальной нейрохирургии в сфере интра-, постоперационного инфекционного контроля, инфекции и гнойные воспаления все еще остаются лидерами среди всех возможных осложнений. К развитию неблагополучного патогенеза могут подтолкнуть разные факторы: от специфики организма пациента до предоперационных, операционных и послеоперационных нарушений.
Инфекции, воспаления гнойного характера в проекции хирургического поля могут быть поверхностными и глубокими, ранними и поздними. При этом каждый тип требует экстренной медицинской помощи, направленной на усиленное искоренение патогенной среды. Интенсивные лечебные меры необходимы не только для увеличения вероятности наступления позитивного функционального исхода в отношении прооперированного отдела спины. Их ценность заключается также в недопущении развития и распространения сепсиса по организму, который ставит под большую угрозу жизнь человека.
Чем обширнее вмешательство, тем выше вероятность осложнений.
Инфекционное осложнение (ИО) – проблема достаточно серьезная, не всегда легко решаемая, поэтому о ней должен быть ознакомлен каждый пациент, независимо от того, есть она у него или нет. Как говорится: предупрежден – вооружен. Далее подробно проинформируем об осложнениях инфекционного, гнойного характера после операций на спине: после удаления грыжи, протезирования диска, резекции новообразований, вмешательств с использованием металлоконструкций, др. Обязательно ознакомим и с тем, как в такой ситуации специалисты лечат пациентов.
Симптомы и признаки осложнения
Инфекционные и гнойные реакции в области хирургического вмешательства принято классифицировать на 2 основных вида:
- поверхностные (надфасциальные) – инфицирование затрагивает исключительно кожные поверхности и подкожно-жировой слой в месте разреза;
- глубокие – инфекция проникает глубже, поражая фасциальные, мышечные структуры (запущенные случаи приводят к инфицированию костных тканей).
Поверхностное инфицирование раневого участка образуется не позже первого месяца с момента проведенной операции, возбудителем обычно является стафилококк. Глубинное развитие пагубной микрофлоры больше ассоциировано с отдаленными сроками, и, как правило, появляется в течение 3 или более месяцев после сеанса хирургии.
Один из примеров открывшегося шва.
Первыми специфическими проявлениями диссеминации патогенных микроорганизмов в пределах операционного поля являются:
- покраснение тканей вокруг шва;
- уплотнение;
- болезненные ощущения.
Независимо от вида патогенного агента, об активизированном воспалительном процессе в зоне, имеющей причастность к оперативному вмешательству, можно судить также по наличию одного или нескольких симптомов:
- выделение серозной, серозно-гнойной жидкости из поверхностных тканей разреза;
- ограниченная тканевая отечность;
- локализированная болезненность, которая имеет тенденцию к нарастанию;
- локальная гиперемия кожных покровов с повышением местной температуры;
- гнойное отделяемое из глубины операционной раны, наличие фистул;
- самопроизвольное расхождение шва с разъединением краев раны, если добавочно присутствуют болевой синдром и/или гипертермия организма (общая температура тела до 38 или более градусов).
Воспаление на спине в месте хирургического доступа и вокруг него не всегда свидетельствует об инфекционном осложнении. Отечность, болевые признаки, покраснение практически всегда проявляются сразу после операции как естественная реакция организма на операционную агрессию. И такая симптоматика может быть вариантом нормы, но с условием, что через 3-5 дней эти три признака после миниинвазивной хирургии (без применения имплантов) ликвидировались. Когда речь идет об обширной открытой операции с фиксацией металлоконструкций или протезов, нормальным считается динамичное сокращение выраженности воспаления травмированных тканей в ранний период, окончательное избавление от него максимум на 7-10 сутки.
Причины инфекции
Согласно рекомендательным предупреждениям специалистов по хирургическому лечению патологий позвоночника, факторы риска инфекционно-гнойных последствий классифицируют на несколько условных групп.
Последствия, обусловленные состоянием пациента
Изначально по основному диагнозу тяжелое клиническое состояние больного, поступившего в стационар.
Сопутствующие болезни и состояния, которые понижают сопротивляемость организма к патогенам или мешают нормальной регенерации ран:
- сахарный диабет;
- иммунодепрессия;
- ожирение;
- дерматозы;
- онкология;
- пожилой возраст;
- младенческий возраст.
- Наличие активного инфекционно-бактериального, гноеродного очага в совершенно любой части организма (кариес зубов, инфекции мочеполовой системы, горла/носа, пр.).
Дооперационные факторы риска
- Продолжительный срок госпитализации до операции на спине. Установлено, что чем больше больной находится в больничных условиях, тем выше риски возникновения нозокомиальной (внутрибольничной) инфекции.
- Отсутствие антибиотикотерапии или неадекватная ее схема назначения на этапе предоперационной подготовки пациента, особенно у ослабленных пациентов.
- Некачественная дезинфекция кожных покровов антисептическими средствами перед началом хирургической процедуры.
Интраоперационные причины
- Низкая степень «чистоты» операционной раны. На практике, «чистые» операции гораздо реже провоцируют осложнение, чем условно «чистые» или «грязные». Наиболее рискованными вмешательствами на позвоночнике являются те, которые изначально выполнялись по поводу абсцессов, например, вследствие спондилита.
- Нарушение реализации технических приемов выбранного оперативного вмешательства.
- Несоблюдение норм асептики и антисептики в операционной.
- Обширная травматизация мягких тканей (вынужденная или случайная), технически многосложная и длительная операция.
- Грубые ранения сосудов, мышечных волокон хирургическим инструментом, возникшая необходимость в переливании крови.
- Операционный дренаж, он может поспособствовать миграции патогенных бактерий из кожи в рану. Во многих случаях без него обойтись нельзя. Поэтому дренирование должно проводиться строго ограниченно по времени, а дренажные системы (предпочтительнее закрытого всасывающего типа) требуют очень аккуратного обращения.
Дренирование раны.
- Несоблюдение условий для обеспечения нормального гемостаза, повлиявшего на объемную интраоперационную кровопотерю, кровоточивость раны после операции, образование гематом, др.
- Некачественно произведенное ушивание раны – несоблюдение технологии наложения шовной нити, неверно выбранная методика и/или материалы.
Послеоперационные причины
Ненадлежащий уход за послеоперационной раной
- недостаточное количество или, наоборот, слишком частое проведение бактерицидной обработки раны, процедур перевязки;
- низкокачественное обеспечение очистки раневых зон, замены тампонов и дренажей;
- несоблюдение норм асептики в ходе перевязочных манипуляций (слабая дезинфекция оборудования, использование нестерильных салфеток/бинтов, невыполнение техники мытья рук и применения одноразовых перчаток со стороны медработника, медработник является носителем штамма инфекции MRSA и т. п.);
- несоблюдение правил содержания раны в сухости и повязочной защите (пациент раньше срока мочит водой рану водой и/или обнажает ее, вопреки озвученному врачами запрету);
- некорректная техника перевязки в домашних условиях, выполняемой пациентом самостоятельно.
Погрешности или пренебрежение принципами реабилитационного режима и лечебных мероприятий:
- некорректность рекомендованного пациенту курса лечения антибиотиком (вида, кратности, дозы, срока применения препарата), пропуски или полное отсутствие обязательной антибиотикотерапии после любой спинальной операции;
- несоблюдение пациентом послеоперационного режима физической активности, что тоже может увеличивать риски ИО (ранний отказ от физического покоя, недопустимо высокая нагрузка на прооперированную область, самовольное назначение себе упражнений, игнорирование ношения ортопедических корсетов, др.).
Лечение инфекционного (гнойного) очага
Базисный принцип лечения, одинаково распространяющийся на всех больных с подобным осложнением, основывается на фундаментальной санации раны и интенсивной антибиотикотерапии. Однако шаблонов в приемах оказания медицинской помощи здесь не может быть, лечебная программа разрабатывается индивидуально и только на основании характера, тяжести послеоперационного последствия. После диагностической оценки пораженной области могут быть применены разные стратегические подходы с возможной компоновкой:
- хирургическое вскрытие гнойного очага с эвакуацией патологического содержимого раны и удалением очагов некроза;
- очистка от гноеродного компонента, промывание раны струей антибактериального раствора, внутрираневое введение антибиотика;
- использование ультразвуковой/лазерной кавитации гнойной полости;
- применение способов VAC-терапии на базе вакуум-систем;
- рыхлый марлево-антисептический тампонаж и проточно-промывное дренирование раны;
- установка специальных систем всасывающего и/или ирригационного типа;
- в случае глубокой инфекции чаще рекомендовано снятие вживленных имплантов диска, металлических конструкций, эндофиксаторов, чтобы произвести максимально полную санацию и эррадикацию очагов инфекции. В единичных случаях сразу допускается замена извлеченного инструментария/имплантов на новые изделия.
Местное лечение с использованием выше перечисленных методик, как правило, включает иммобилизацию пациента. Локально мероприятия продолжаются обычно от 5 дней до 14 суток. Однако при генерализированном патогенном процессе, незначительном прогрессе лечения их могут продлить на месяц или дольше.
Бактериальный посев на выявление роста колоний.
Следующая обязательная лечебная мера – общее антибактериальное медикаментозное пособие. Оно подбирается с учетом результатов выполненного бактериологического посева и чувствительности конкретного возбудителя к антибиотикам. Общая антибактериальная терапия (в основном инъекционная) в среднем назначается на 6-8 недель. К пероральному приему антибиотиков при данном последствии медики настроены скептически, не считая такой способ надежным.
В комплексе с антибиотикотерапией неотъемлемо должны присутствовать детоксикационные, иммунокорректирующие, симптоматические методы лечения. Грамотно разработанный алгоритм борьбы с развившейся инфекционно-воспалительной, гноеродной средой позволяет в подавляющем количестве случаев прийти к положительному прогнозу.
Профилактика, минимизация рисков развития раневой инфекции на спине
Профилактические меры нацелены на выявление и учет всех возможных провокационных факторов, которые могут вызвать осложнение. Исходя из этого, на протяжении всего периоперационного периода должны в полном объеме обеспечиваться адекватные действия со стороны медперсонала и пациента. Только так реально исключить или максимально обезопасить человека от местной инфекционной атаки. Перечислим ведущие принципы профилактики ИО в хирургии позвоночного столба.
- Предоперационная комплексная (расширенная) диагностика организма, включая бактериологические обследования мочи, крови. Важно также пройти стоматологический осмотр, обследования у ЛОРа, сдать БАК-посев ротовой полости. При обнаружении высоких диагностических титров инфекций в организме перед операцией нужно пройти специфическое целенаправленное лечение.
- На дооперационном этапе обеспечение должной терапии всех декомпенсированных хронических заболеваний, являющихся потенциальными «усилителями» незаживления и инфицирования операционных ран. Особенного внимания требуют диабетики и больные с аутоиммунными нарушениями в течение всего периоперационного срока! Оперировать разрешено только при достижении стойкой компенсации хронической болезни.
- Прохождение вмешательства исключительно в клиниках высокого уровня, где четко следуют всем нейрохирургическим канонам – от подготовки пациента, четкого соблюдения технологии операций и антисептических норм до безупречного обеспечения реабилитационного ухода.
- Профилактическое использование внутривенных антибиотиков при всех видах операции, будь то резекция межпозвоночной грыжи, новообразования или устранение нестабильности, искривления позвоночника посредством имплантатов или трансплантатов (накануне, интраоперационно, в послеоперационный период).
- По возвращении домой безукоризненное соблюдение предоставленных врачом рекомендаций по уходу, обработке области послеоперационного разреза.
- Неукоснительно придерживаться всех схем лечебного, физического режима после операции.
- При первых симптомах болезненного дискомфорта в районе операционного доступа (боли, жжения, отечности, покраснения, гипертермии и т. п.) незамедлительно показаться лечащему врачу.
Запомните, что инфекционные осложнения на начальной стадии легче остановить и устранить, чем запущенные его формы, причем в ряде случаев безоперационно. И, безусловно, не допустить отторжения имплантов, расшатывания, смещения, поломки, миграции по анатомическим просторам чужеродного тела. Ранняя диагностика, своевременное лечение ИО – основополагающие критерии благополучного исхода, менее тяжелого и длительного восстановления после перенесенной спинальной хирургии.
Источник
С послеоперационной пневмонией сталкивается более 50% пациентов
В статье рассказано о таком виде послеоперационных осложнений, как пневмония. Описаны причины и симптомы состояния, методы лечения и профилактики.
Одним из часто встречаемых осложнений в практике хирургов является послеоперационная пневмония. Она усугубляет состояние пациента и замедляет процесс выздоровления. Возникнуть пневмония может после любой операции, но чаще это вмешательства на грудной клетке.
Суть патологии
Послеоперационное восстановление — очень ответственный период для пациента и лечащего врача. Важно, чтобы он протекал без осложнений, и выздоровление наступило как можно быстрее. Но к сожалению, такое послеоперационное осложнение, как воспаление легких встречается достаточно часто.
Ослабленный организм не в состоянии бороться с инфекцией, вызываемой стафилококками, кандидами, энтеробактериями, поэтому они начинают активно размножаться. Внутрибольничные болезнетворные организмы устойчивы к антибиотикам, в связи с чем пневмония, возникшая после операции, с трудом поддается лечению и процент летальных исходов достаточно высок.
В зависимости от патогенеза принято разделять пневмонию на первичную и вторичную. Первичная пневмония — осложнение, развивающееся сразу после операции.
Виоричная пневмония, в свою очередь разделяется на несколько видов:
- аспирационная;
- инфаркт-пневмония;
- токсикосептическая;
- гипостатическая;
- ателектатическая.
Наиболее подвержены риску развития данного осложнения новорожденные, пожилые люди, пациенты с ослабленным иммунитетом.
Причины
Воспаление легких после операции имеет ряд провоцирующих факторов развития:
- заброс содержимого желудка в трахею;
- повреждение слизистой бронхов во время проведения бронхоскопии;
- застойные явления в малом круге кровообращения;
- гиповентиляция легких;
- понижение температуры тела при наркозе;
- появление тромбов в легких;
- парез кишечника.
Основной причиной развития осложнения является попадание инфекционных возбудителей в дыхательные пути. Пневмония после операции на сердце возникает чаще, потому что это наиболее травматичное вмешательство.
Развитию и тяжелому течению пневмонии способствуют другие болезни — туберкулез легких, бронхоэктазы, хронические бронхиты. При удалении одного легкого возникает угрожающее жизни состояние, если воспалительный процесс развивается в оставшемся легком.
Длительное оперативное вмешательство увеличивает риск развития пневмонии
Симптомы
Пневмония после операции на кишечнике или других органах имеет практически такие же симптомы, как и классическое воспаление легких. Заболевание развивается на 2-3 день после хирургического вмешательства и имеет тяжелое течение.
Пациент жалуется на высокую температуру, кашель с мокротой, затруднение дыхания, одышку, слабость. Проведение диагностики осложняется тем, что состояние пациента после операции может быть достаточно тяжелым.
Диагностика
Чтобы установить верный диагноз, врач проводит тщательное обследование, так как причины заболевания могут быть разными:
- Клиническое обследование. Особое внимание уделяется прослушиванию легких. Обычно прослушиваются влажные хрипы над пораженным участком легких. Перкуссия дает притупление звука.
- Рентген. Определяется область затемнения, четко ограниченная от здорового участка легкого, и усиление бронхо-легочного рисунка (на фото).
- Анализ мокроты. Выявляется вид возбудителя заболевания, его восприимчивость к антибиотикам, что позволяет скорректировать дальнейшую терапию.
- Анализ крови. Отмечают высокий уровень лейкоцитов и СОЭ.
- КТ. Наиболее информативный метод, позволяет более точно установить степень поражения легкого. Но цена процедуры достаточно высока.
При необходимости могут быть назначены дополнительные методы исследования — УЗИ грудной клетки, бронхоскопия.
Послеоперационная пневмония проявляется на рентгене так же, как и классическая
Лечение
Лечат возникшую послеоперационную пневмонию одновременно с основным заболеванием. Применяются те же лечебные мероприятия, что и при классической пневмонии.
Медикаментозная терапия
Используются различные группы лекарственных препаратов, обеспечивающие этиотропное и симптоматическое лечение.
Таблица №1. Лекарственные средства при послеоперационной пневмонии:
Группа препаратовЛечебный эффектИнструкция по применениюАнтибактериальные – Флемоксин, Супракс, ЦефтриаксонОбеспечивают устранение микробной флоры, вызвавшей воспалительный процесс в легкомВ зависимости от тяжести состояния назначают для приема внутрь или в виде инъекций. Курс лечения продолжается от 7 до 21 дняОтхаркивающие – Амброксол, ФлуимуцилПомогают сделать мокроту более жидкой и легко вывести ее из бронховПрименяют в виде таблеток и растворов для ингаляцийЖаропонижающие – Парацетамол, ИбупрофенОблегчают лихорадочное состояниеНазначают в таблеткахАнтиагреганты – Аспирин КардиоПредупреждают образование тромбов в сосудах легкихТаблетки, принимают под контролем врача с регулярным исследованием свертываемости кровиИммуностимуляторы — ЦиклоферонУкрепляют иммунную систему, повышают сопротивляемость организмаПринимают длительно, в течение месяцаВитамины – Компливит, ВитрумУскоряют процесс выздоровленияДопускается принимать в течение трех месяцев беспрерывно
Одновременно проводится дезинтоксикационная терапия путем внутривенного капельного введения раствора натрия хлорида, глюкозы, полиглюкина.
Дополнительные методы
В тяжелых случаях лечение проводится в условиях реанимации или интенсивной терапии. Иногда ИВЛ является единственным способом спасти жизнь пациента.
Так же в условиях реанимации проводятся очищение бронхов, введение дезинтоксикационных средств, аспирация жидкости из легкого. При удовлетворительном состоянии пациента назначают вспомогательные методы терапии.
Таблица №2. Вспомогательные методы лечения пневмонии:
Вспомогательные методыОписание
Дыхательная гимнастика
Надувание шаров — один из элементов дыхательной гимнастики
Во время проведения гимнастики легкие и кровь пациента насыщаются кислородом, увеличивается объем легких, восстанавливаются функции дыхания. Так как пациенту противопоказаны активные упражнения, их можно заменить надуванием шаров, вдуванием воздуха через трубочку в емкость с водой. Существует множество эффективных методик, которые способствуют скорейшему выздоровлению. Назначает комплекс упражнений только специалист после полного осмотра и диагностики пациента.
Массаж
При пневмонии полезен вибрационный массаж
При пневмонии, возникшей после операции, у пациента может произойти застой в легких. Его устранению, а также облегчению отхождения мокроты способствует проведение сеансов массажа. Чаще всего специалист применяет перкуссионный и вибрационный виды массажа.
Физиотерапия
При проведении ингаляции могут быть использованы антибиотики, муколитики, настои лекарственных трав
Физиотерапия — важная составляющая комплексного лечения послеоперационного воспаления легких. Процедуры оказывают бактериостатическое, противовоспалительное, обезболивающее воздействие. Улучшают кровоснабжение легких, повышают эффективность медикаментозной терапии. При пневмонии назначают электрофорез, магнитотерапию, ингаляции, УВЧ, ультрафиолетовое облучение, лазеротерапию. Противопоказаниями к проведению физиопроцедур являются повышенная температура, лихорадка, сердечная недостаточность, кровотечения, новообразования.
Немаловажное значение в лечении пневмонии имеет диета. Рацион питания состоит из легкоусваеваемых продуктов с большим количеством витаминов — молоко, кисломолочные продукты, нежирное мясо и рыба, свежие овощи и фрукты, каши, витаминные напитки, соки.
Профилактика послеоперационной пневмонии
Проводя профилактические меры, врачи всегда учитывают, по какому поводу был прооперирован пациент. Исходя из этого назначаются меры, предупреждающие развитие пневмонии.
Это могут быть раннее восстановление активности пациента или наоборот назначение строгого постельного режима, санация ротовой полости до и после операции, назначение витаминов, частая смена позы пациента. Подробно о профилактических мерах расскажет специалист в видео в этой статье.
Из всех возможных осложнений, послеоперационная пневмония является одним из самых серьезных. Своевременная диагностика, грамотное лечение, выполнение пациентом всех рекомендаций врача сводят к минимуму риск неблагоприятного исхода.
Читать далее…
Источник
