Воспаление подкожной клетчатки пальца
Под «подкожным панарицием» понимается воспаление подкожной клетчатки пальцев.
К прочной коже ладонной поверхности пальцев и кисти прилегает толстый слой жировой клетчатки. Жировую клетчатку пронизывают соединительнотканные волокна, идущие от фасции и надкостницы. На ладонной поверхности дистальной фаланги они образуют ячейки, в которых заложена жировая ткань в виде жировых долек. На пальцах часть соединительнотканных волокон срастается с надкостницей фаланг. Воспалительный процесс, возникающий в жировых ячейках, может продолжительно оставаться отграниченным, вызывает сильную боль, напряжение тканей, и при мало заметной припухлости он склонен распространяться вглубь.
Подкожный панариций продолжает занимать первое место среди остро гнойных заболеваний кисти и почти всегда предшествует тяжелым осложненным формам инфекции кисти. Общеизвестные положения о подкожном панариции неизменны: этиологией его остается микротравма, чаще всего — укол в кончик пальца.
Локализация в 80—90 % — ладонная поверхность дистальной фаланги, чаще I—II—II I пальцев правой кисти. У женщин подкожный панариций наблюдается чаще, чем у мужчин. Среди больных преобладают люди зрелого возраста, занятые физическим трудом. Большинство пациентов все еще поздно обращается к врачу, на 3—5-й день. Не сделано еще выводов и в отношении ошибок, допускаемых при оказании самопомощи и первой медицинской помощи при микротравмах пальцев и кисти.
Анализируя причины осложненных панарициев, возникших от укола в кончик пальца, мы обращали внимание читателей на то, что колотая ранка пальца правильно обработана только у 6 человек из 100 (Е. В. Усольцева, 1971).
Распознавание подкожного панариция, особенно дистальной фаланги, трудностей не представляет. Клиническая картина его достаточно характерна. Больной обращается к врачу, встревоженный распирающей, острой болью в пальце, мешающей на работе и дома, иногда уже проведя бессонную ночь и испытав домашние средства лечения. Осмотр кисти обнаруживает припухлость дистальной и средней фаланги, иногда заметную лишь при сравнении больного пальца со здоровым. При подкожном панариции проксимальной фаланги припухлость распространяется на тыл кисти и ладонь.
Гиперемия при подкожном панариции бывает нерезкой и появляется поздно, если абсцесс не принимает формы «песочных часов». При панариции средней и проксимальной фаланги краснота появляется раньше на тыльной и боковых поверхностях пальца, а отечные ткани ладонной стороны приобретают иногда синюшный оттенок. Больной оберегает палец, держит его в полусогнутом положении.
Пути распространения инфекции при подкожном панариции разнообразны: 1) под кожей; 2) по ходу соединительнотканных волокон на кость; 3) в сухожильное влагалище; 4) в сустав; 5) по лимфатической системе; 6) гематогенным путем. Большое значение в распознавании и уточнении локализации очага нагноения имеет ощупывание пальца пуговчатым зондом. При этом выявляется участок максимальной болезненности, обычно соответствующий очагу воспаления.
Сопоставляя границы болезненности с закономерностями распространения инфекции, проводится дифференциальная диагностика подкожного панариция от других форм (рис. 19).
Подкожный панариций прежде всего нужно отличать от костного. При костном панариции развитие процесса более продолжительное, менее острые боли, колбообразная припухлость фаланги, иная локализация боли, а в некоторых случаях и наличие свища. Характерным для тендовагинита являются полусогнутое положение пальца, болезненность соответственно расположению сухожильного влагалища, припухлость всего пальца, отек тыла кисти, жестокая боль при разгибании пальца и ограничение функции соседних пальцев. При суставном панариции иная локализация боли и резкое ограничение функции сустава.
Лечение подкожного панариция
Со времен Hiiter (1869) стало общепризнанным, что основной метод лечения подкожного панариция — это ранний разрез. Однако это положение претерпело существенные уточнения. В настоящее время операция рекомендуется только при полной уверенности хирурга в наличии гнойного очага и при точном знании его локализации.
Принципы лечения подкожного панариция в настоящее время складываются из следующих положений: ‘при подкожном панариции в фазе серозной экссудации хирургическое вмешательство не показано. Рекомендуется применение абортивных противовоспалительных средств (холод, УФО, УВЧ, рентгенотерапия, иммобилизация, антибиотико- , энзимотерапия и др.). При подкожном панариции в фазе гнойной экссудации — операция. Уточнению фазы воспалительного процесса способствует табл. 4.
Опыт показывает, что при правильном распознавании и настойчивом, педантичном выполнении хирургом и больным всего комплекса активной противовоспалительной терапии подкожный панариций удается оборвать в фазе серозной пролиферации у 65—70% больных, обратившихся своевременно. После стихания воспалительных явлений больного следует оставить под наблюдением 1—2 дня, чтобы избежать осложнения.
Особого обсуждения заслуживает вопрос о применении антибиотиков при лечении подкожного панариция. С 50-х годов пенициллин широко применяется при гнойной инфекции кисти в виде местного обкалывания и внутримышечного введения; результаты были настолько благоприятными, что многие авторы рекомендовали глухой шов раны после эвакуации гноя. В 60-е годы по мерз выявления отрицательных сторон (появление устойчивой бактериальной флоры, стертых и затяжных форм, рецидивов и других осложнений), вопрос пенициллинотерапии при лечении панариция пересматривается. При этом хирурги убедились в том, что правильная операция подкожного панариция в фазе гнойного расплавления тканей с иссечением некроза и целенаправленное ведение раны после операции обеспечивают выздоровление без антибиотиков (Л. Г. Фишман, 1963; Е. В. Усольцева, 1971; Geldmacher, 1973, и др.).
Таблица 4
Симптомы воспаления в зависимости от фазы процесса
Наряду с этим высказываются в печати рекомендации подавления воспалительного процесса антибиотиками широкого спектра действия, вводимыми внутривенно, внутриартериально, внутрикостно. При этом иногда достигается абортивное течение панариция и флегмон без операции. Накопив значительный материал лечения осложненных форм панариция без антибиотиков и изучив осложнения антибиотикотерапии, мы придерживаемся в отношении их изложенных выше взглядов.
Изменились взгляды и на операцию подкожного панариция. Сейчас общепризнано, что операция панариция должна проводиться в столь же строгих условиях асептики, атравматичности и безболезненности, как и полостные вмешательства. Большинство хирургов придерживаются заповеди: «никогда не делать разреза без уверенности в наличии гнойного очага, без точного знания места его нахождения».
Рис. 20. Схема щелевидных разрезов при подкожном панариции.
а, б — разрезы на дистальной фаланге; в — разрезы на средней и проксимальной фалангах.
Правильной топической диагностике способствуют детальный опрос, осмотр болезненной зоны с лупой, чтобы отыскать след микротравмы, и ощупывание зондом. Это помогает хирургу правильно диагностировать расположение гнойника, выбрать к нему соответствующий доступ и обеспечить зияние раны. При самом частом варианте — укол у края ногтя, ход колотой ранки идет в борозде слияния ногтя с эпидермисом ладонной поверхности.
При этом ход быстро замыкается, подкожный панариций развивается исподволь, почти не поддается абортивной терапии. Лечение заключается в полном раскрытии хода колотой ранки, иссечении гнойного очага. Это успешно достигается разрезом над гнойником и клиновидной резекцией части ногтя, прикрывающей ход раневого канала (рис. 20). Эта операция проста, но бывает эффективной только тогда, когда раскрыт и иссечен весь очаг, обычно содержащий несколько капель гноя, тусклые соединительнотканные волокна. Никаких выпускников и дренажей после иссечения не требуется, рана остается открытой, заполняется кровяным сгустком. Накладывается асептическая повязка, кисть укладывается на косынку. На следующий день целесообразно удалить засохшую, пропитанную кровью повязку, предварительно обильно смочив ее перекисью водорода, наложить затвердевающую повязку-«наперсток». В большинстве случаев после правильно проведенной операции рана заживает через 6—8 дней без дополнительных мероприятий.
Второй вариант — очаг инфекции в центре осязательного мякиша ладонной поверхности дистальной фаланги. Гнойный очаг можно вскрыть и иссечь некроз ^поперечным, крестоооразным или овальным разрезом непосредственно над очагом. Крестообразный и поперечный разрез на дистальной фаланге вполне оправдан, если соответствует центру скопления гноя. Зияющая кратерообразная рана после иссечения некротических масс заживает быстрей (и без осложнений), чем боковые разрезы, требующие дренирования.)
Эта операция сложнее, так как ориентации хирурга мешают наплывающие в рану жировые дольки и границы некротизированных тканей неотчетливы. Ассистент, постепенно раздвигая края раны крючками или векоподъемниками, помогает хирургу иссечь все нежизнеспособное. После этой операции нужно избежать образования втянутого рубца, поэтому не рекомендуются частые перевязки и другие процедуры, способствующие разрастанию грануляций. Хороший результат наблюдается, когда рана очищается и энителизируется под гипсовой повязкой. Больного не следует выписывать до сформирования рубца. Третья локализация очага при подкожном панариции — сбоку от ногтя, чаще с ладонно-лучевой поверхности, реже — с локтевой. При этом гнойник вскрывается овальным или косым разрезом (см. рис. 20, б), иссекаются пораженные ткани и оставляется зияющая открытая рана.
При этой операции хирург может соприкасаться с сосудами и нервами пальца. Поэтому операция ведется медленно, послойно, под контролем глаза. Сосуды и нервы имеют достаточный калибр, и если о них помнить, то всегда можно избежать их повреждения.
Последняя, самая редкая локализация подкожного панариция — с ладони, под дистальным межфаланговым суставом у основания фаланги. Это — наиболее опасное расположение, так как непосредственно при микротравме инфекция может проникнуть в сухожильное влагалище или в сустав. В этом случае, если у пациента нет явного гнойного очага, необходимо настойчиво проводить противовоспалительные мероприятия, уделив особое внимание полной иммобилизации кисти. Если имеется гнойный очаг, то его необходимо вскрыть поперечным или овальным разрезом над ним, иссечь некротизированные ткани и разобраться, внимательно осмотрев рану: имеется ли поражение сухожильного влагалища или межфалангового сустава, или процесс еще остается ограниченным клетчаткой.
Убедившись, что разрез обеспечивает достаточный отток, накладывают отсасывающую повязку, иммобилизацию и разъясняют больному серьезность заболевания. На следующий день и в последующие 2—3 дня при отсутствии признаков прогрессирующей инфекции нет оснований открывать операционную рану. Достаточно увлажнить и снять засохшие, пропитанные кровью слои, оставив прилегающие к ране, проверить иммобилизацию. В этих случаях особенно важно производить перевязки в условиях строгой асептики. Если после операции не стихла боль в руке и есть 66 признаки прогрессирующей инфекции, больного следует госпитализировать и провести ему курс регионарной антибиотикотерапии препаратами широкого спектра действия.
При глубоких множественных микротравмах, ожогах, укусах инфекция в подкожной клетчатке пальцев захватывает иногда весь ладонный мякиш — тогда необходимы два боковых или подковообразный разрез, иссечение некротизированных тканей, энзимотерапия и дренаж раны. Дальнейшее ведение — в зависимости от течения раны и общего состояния здоровья пациента. Принцип разреза непосредственно над гнойным очагом сохраняется и при вскрытии подкожного панариция на средней и проксимальной фаланге. Недопустимы сквозные двусторонние разрезы с дренажем.
Подкожный панариций на тыле пальцев встречается в десять раз реже, чем на ладонной поверхности, и локализуется чаще в области проксимальной фаланги, нередко в виде фурункула или карбункула.
Из числа заболевших подкожным панарицием оперировано 75,4% больных; лечились без операции — 24,6%.
Анализируя в 1971 году материал Центра хирургии кисти о подкожном панариции, мы отметили зависимость осложнений от оперативного доступа (табл. 5).
Таблица 5
Оперативные доступы и частота осложнений при подкожном панариции
Из таблицы следует, что при подкожном панариции необоснованно часто применяется дугообразный разрез, дающий наибольшее число осложнений.
Наблюдавшиеся осложнения при подкожном панариции распределялись следующим образом (в %):
Задержка отделяемого — 34,6
Переход в осложненные формы — 12,2
Болезненный, обезображивающий рубец — 14,3
Тугоподвижность сочленений — 17,5
Трофоневротические расстройства — 11,4
Сочетанные виды — 10,0
Рис. 21. Кровоснабжение эпифиза дистальной фаланги.
1 — ветвь артерии к эпифизу дистальной фаланги.
Отсюда видно, что 1 /3 осложнений — это задержка отделяемого из раны, зависящая от недостаточного или не соответствующего очагу гноя разреза или недостаточного иссечения некротизированных тканей, или неправильного послеоперационного ведения: закупорка раны резиновыми выпускниками, тампонами, засохшей повязкой. Недостаточное внимание уделяется энзимотерапии и закрытому способу лечения раны. Редко применяются гипсовая, унновская, клеоловая повязки, а также сближение краев раны липким пластырем и вторичными швами.
Исходы лечения больных подкожным панарицием таковы: выздоровели, сохранив профессию, —88,6%; сохранили трудоспособность — 9,4%; выздоровели с ограничением функции — 0,3%; сведения не точны — в 1,7%. Обезображивающие рубцы после подковообразных разрезов наблюдаются нередко, в таких случаях необходимо оперативное вмешательство (см. гл. 15).
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Источник
Панникулит является прогрессирующим процессом воспаления подкожной клетчатки, что разрушает жировые клетки, они замещаются соединительной тканью, образуются узлы, инфильтраты и бляшки. При висцеральном типе болезни поражаются жировые клетки почек, печени, поджелудочной железы, жировая клетчатка сальника или области за брюшиной. Примерно в 50 % случаев патология принимает идиопатическую форму, которая преимущественно наблюдается у женщин 20-50 лет. Другие 50 % — вторичный панникулит, развивающийся на фоне системных и кожных болезней, иммунологических расстройств, влияния разного рода провоцирующих факторов (холод, некоторые лекарства). В основе формирования панникулита – дефект перекисного липидного окисления.

Причины появления
Такое воспаление подкожной клетчатки может быть вызвано разными бактериями (преимущественно стафилококками и стрептококками). В большинстве случаев развитие его происходит на нижних конечностях. Заболевание может появиться после грибкового поражения, травмы, дерматита, формирования язвы. Самые уязвимые участки кожи – те, которые имеют избыток жидкости (к примеру, при отеке). Также панникулит может появиться в зоне рубцов после операций.
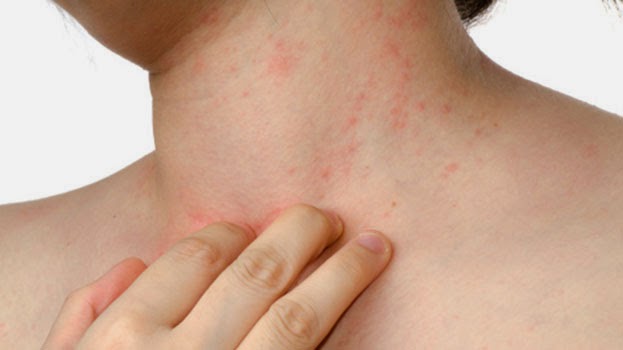
На фото воспаление подкожной клетчатки сложно заметить.
Симптоматика панникулита
Главное проявление спонтанного панникулита – это узловые формирования, расположенные на различной глубине в подкожно-жировой клетчатке. Они обычно появляются на ногах и руках, редко – на животе, груди и лице.
После узлового разрушения остаются атрофированные очаги жировой клетчатки, имеющие форму круглых областей западения кожи. Узловой вариант отличается появлением типичных узлов в клетчатке под кожей размером от трех миллиметров до пяти сантиметров.
Покровы кожи над узлами могут окрашиваться в обычный цвет или быть ярко-розовыми. При бляшечном типе воспаления подкожной жировой клетчатки появляются отдельные узловые скопления, которые срастаются и формируют бугристые конгломераты.
Над такими образованиями кожа может быть бордово-синюшной, бордовой или розовой. В некоторых случаях узловые скопления распространяются полностью на клетчатку плеча, голени или бедра, сдавливая сосудистые и нервные пучки. Из-за этого появляется явная болезненность, развивается лимфостаз, конечности отекают.
Инфильтративный тип болезни проходит с расплавлением узлов и их конгломератов. В области узла или бляшки кожа ярко-красного или бордового цвета. Затем возникает флюктуация, которая свойственна абсцессам и флегмонам, однако при вскрытии узлов выделяется желтая маслянистая масса, а не гной. На месте раскрывшегося узла будет оставаться долго не заживающая язва.
При смешанном типе панникулита узловая форма переходит в бляшечную, затем – в инфильтративную. Такой вариант отмечается в редких случаях. В начале болезни могут быть повышение температуры, мышечные и суставные боли, тошнота, головные боли, общая слабость. При висцеральном типе заболевания происходит системное воспаление жировой клетчатки во всем организме человека с образованием специфических узлов в клетчатке за брюшиной и сальнике, панкреатита, гепатита и нефрита. Панникулит может продолжаться от двух-трех недель вплоть до нескольких лет.
Способы диагностики
Воспаление подкожной клетчатки, или панникулит, диагностируется на совместном осмотре дерматолога и нефролога, ревматолога, гастроэнтеролога. Применяются анализы мочи и крови, исследование ферментов панкреатина, проба Реберга, печеночные пробы. Определение узлов при панникулите висцерального типа происходит благодаря ультразвуковому исследованию брюшных органов и почек. Кровяной посев на стерильность способствует исключению септической направленности заболевания. Точный диагноз ставится после получения биопсии образования с гистологическим анализом.
Классификация
Существует первичная, спонтанная и вторичная формы воспаления подкожной клетчатки. Вторичным панникулитом являются:
- иммунологический панникулит – возникает часто при системных васкулитах;
- люпус-панникулит (волчаночный) – при глубоком поражении системной красной волчанкой;
- панникулит ферментативный – связан с влиянием панкреатических ферментов;
- панникулит пролиферативно-клеточный – при лимфоме, гистиоцитозе, лейкемии и т. д.;
- холодовой панникулит – местная форма, которая развивается как реакция на воздействие холодом;
- панникулит стероидный – появляется у детей после завершения кортикостероидного лечения;
- искусственный панникулит – вызван введением лекарственных средств;
- кристаллический панникулит – появляется при почечной недостаточности, подагре из-за отложения в клетчатке кальцификатов, уратов;
- наследственный панникулит, который обусловлен недостатком α1-антитрипсина.
По форме узлов выделяются узловой, бляшечный и инфильтративный типы болезни.

Действия пациента
Если появились первые признаки панникулита, нужно обратиться к врачу. Помимо прочего, следует при обнаружении новых симптомов прибегать к медицинской помощи (постоянный жар, сонливость, высокая усталость, образование волдырей и расширение области покраснения).
Особенности лечения
Способ лечения воспаления подкожной клетчатки определяется его течением и формой. При панникулите узловом хронического типа используют противовоспалительные нестероидные средства («Ибупрофен», «Диклофенак натрия»), антиоксиданты (витамины Е и С); обкалывают узловые формирования глюкокортикороидами. Эффективны еще и физиотерапевтические процедуры: фонофорез гидрокортизона, ультразвук, УВЧ, лазеротерапия, озокерит, магнитотерапия.
При бляшечном и инфильтративном типе подострое течение болезни отличается применением глюкокортикостероидов («Гидрокортизон» и «Преднизолон») и цитостатиков (препарат «Метотрексат»). Вторичные формы болезни лечатся терапией заболевания на фоне васкулита, подагры, панкреатита и красной системной волчанки.
От панникулита профилактической мерой является своевременная диагностика и терапия первичных патологий – бактериальной и грибковой инфекции, недостатка витамина Е.
Как проявляется воспаление подкожной клетчатки на ногах?
Целлюлит
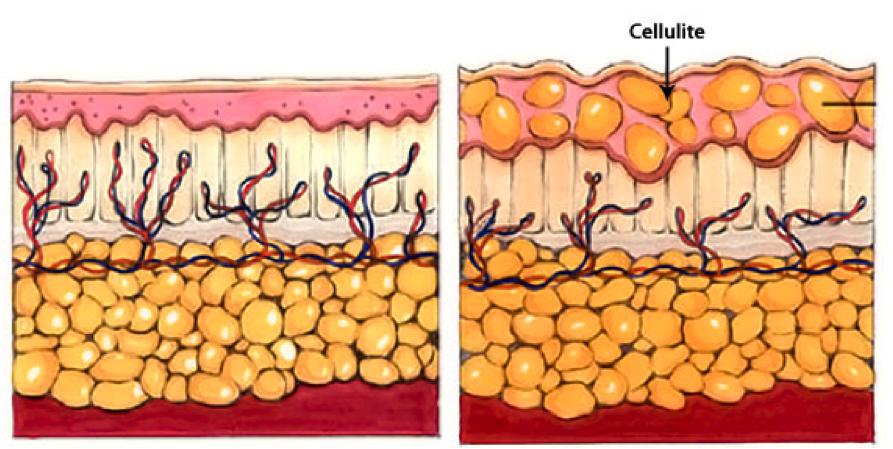
Целлюлит, или гиноидная липодистрофия, обусловлен структурными изменениями жировой ткани, приводящими часто к сильному ухудшению кровяной микроциркуляции и застою лимфы. Не все специалисты считают заболеванием целлюлит, но настаивают на том, чтобы его можно было назвать косметическим дефектом.
Такое воспаление подкожной жировой клетчатки на фото представлено.

Преимущественно целлюлит возникает у женщин в итоге гормональных сбоев, которые периодически происходят: подростковый период, беременность. В некоторых случаях его появление способен спровоцировать прием контрацептивов гормонального типа. Большое значение принадлежит фактору наследственности и специфике рациона.
Как избавиться?
Липодистрофия ткани под кожей лечится обязательно комплексно. Для достижения успеха нужно питаться правильно, пить поливитамины, антиоксиданты. Очень важная часть лечения – спортивные занятия и активное дыхание.
Врачи советуют курс процедур для улучшения циркуляции крови и лимфы – биорезонансная стимуляция, массаж, прессо- и магнитотерапия. Жировые клетки становятся меньше после мезотерапии, ультразвука, электролиолиза и ультрафонофореза. Используют особые кремы против целлюлита.
Источник
