Воспаление подкожной клетчатки глаза
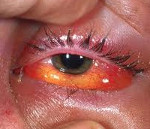
Флегмона глазницы (орбитальный целлюлит) – диффузное гнойное воспаление орбитальной клетчатки. Флегмона глазницы характеризуется тяжелым общим состоянием (головной болью, тошнотой, фебрильной температурой), пульсирующей болью в орбите, экзофтальмом, диплопией, отеком и гиперемией век, хемозом конъюнктивы, снижением остроты зрения, ограничением подвижности глазного яблока. Диагностика флегмоны глазницы предполагает установление связи заболевания с гнойными инфекциями (синуситами, фурункулами лица, дакриоциститом, осложненными травмами орбиты и др.), проведение рентгенографии, УЗИ, КТ орбиты и придаточных пазух носа, ортопантомограммы. Лечение требует системного и местного применения антибиотиков, вскрытия и дренирования флегмоны глазницы.
Общие сведения
Флегмона глазницы (орбитальный целлюлит) является серьезной проблемой в хирургической офтальмологии. Несмотря на свою относительно невысокую встречаемость (около 1% случаев в популяции), флегмона глазницы может представлять опасность не только для зрительной функции, но и для жизни пациента. При распространении гнойного процесса по венозному руслу из орбиты в полость черепа развиваются опасные осложнения — тромбоз мозговых сосудов и менингит, которые в 20% случаев приводят к гибели больных. Флегмона глазницы может возникать в любом возрасте, но чаще встречается у детей до 5 лет.
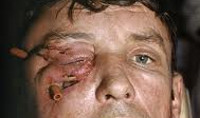
Флегмона глазницы
Причины флегмоны глазницы
Развитие флегмоны глазницы этиопатогенетически тесно связано с гнойными заболеваниями глаз, придаточных пазух, зубо-челюстной системы, кожи, травмами лицевого скелета, общими инфекциями.
Около 70% случаев флегмоны глазницы является орбитальным осложнением синуситов, в особенности – этмоидита. Гнойное расплавление орбитальной клетчатки также может быть обусловлено проникновением инфекции из близлежащих очагов воспаления: зубов и челюстей (при остеомиелите верхней челюсти, пародонтальном абсцессе), кожи лица (при фурункулезе, роже), глаз (при ячмене, дакриоцистите, флегмоне века, инфицированных травмах орбиты, осложненных инородных телах глаза) и т. д. Реже причиной флегмоны глазницы выступает гнойное метастазирование при сепсисе, осложненное течение общих инфекций (гриппа, скарлатины, тифа).
Флегмоны глазницы, как и флегмоны другой локализации, в большинстве случаев вызывается золотистым и белым стафилококком, гемолитическим и зеленящим стрептококком, реже — пневмобациллой, диплококком, кишечной палочкой. Возбудители проникают в окологлазничную клетчатку по лицевым венам и венам орбиты, которые не имеют клапанов. При этом вначале образуются мелкие гнойнички, сливающиеся затем в крупные абсцессы.
Классификация стадий флегмоны глазницы
Гнойный процесс в орбитальной клетчатке развивается поэтапно, проходя стадии пресептального целлюлита, орбитального целлюлита, субпериостального абсцесса и собственно абсцесса и флегмоны глазницы. При этом своевременная терапия может прервать дальнейшее развитие воспаления на любом этапе.
Пресептальный целлюлит характеризуется воспалительным отеком тканей орбиты и век, незначительным экзофтальмом, однако подвижность глаза на этой стадии сохранена, а зрение не нарушено. Дальнейшее прогрессирование инфекционного процесса и его распространение в задние отделы глазницы вызывает развитие орбитального целлюлита. Эта форма клинически проявляется отеком век, экзофтальмом, хемозом, ограничением подвижности глазного яблока и снижением остроты зрения. Если гной скапливается между периорбитой и костной стенкой глазницы, приводя к разрушению последней, формируется субпериостальный абсцесс орбиты. На данной стадии отмечается отек и гиперемия верхнего века, нарушение подвижности и смещение глазного яблока в сторону, противоположную расположению абсцесса, экзофтальм, нарушение остроты зрения.
Абсцесс глазницы характеризуется скоплением гноя в орбитальных тканях с образованием полости, ограниченной пиогенной оболочкой. Кроме названных выше признаков гнойного орбитального воспаления, при абсцессе глазницы может развиваться офтальмоплегия, сдавление зрительного нерва и слепота. При разлитом воспалении орбитальной клетчатки говорят о флегмоне глазницы.
Симптомы флегмоны глазницы
Гнойное воспаление при флегмоне глазницы обычно носит односторонний характер и бурное развитие (от нескольких часов до 1-2 суток). При этом резко возникает пульсирующая боль в веках и глазнице, которая усиливается при движениях глазного яблока и пальпации. Веки резко отечны, имеют красно-фиолетовый оттенок, напряжены, их невозможно раскрыть. По мере нарастания воспаления развивается ущемление конъюнктивы в глазной щели (хемоз), диплопия, экзофтальм, смещение и неподвижность глазного яблока, резкое снижение зрения. При флегмоне глазницы стремительно ухудшается общее состояние пациента: нарастает недомогание, головная боль, тошнота, лихорадка.
При переходе воспалительного процесса на зрительный нерв развивается неврит, тромботическая окклюзия вен сетчатки, нейропаралитический кератит с формированием гнойной язвы роговицы. При вовлечении в гнойное воспаление сосудистой и других оболочек глаза возникает хориоидит и панофтальмит с последующей атрофией глаза.
Критическими осложнениями флегмоны глазницы могут являться абсцесс мозга, менингит, тромбоз венозных синусов, сепсис. Относительно благоприятным исходом флегмоны глазницы можно считать самопроизвольный прорыв гноя через конъюнктиву или кожу века наружу.
Диагностика флегмоны глазницы
Пациент с флегмоной глазницы должен быть безотлагательно проконсультирован офтальмологом, отоларингологом и стоматологом. Постановке диагноза флегмоны глазницы способствует анализ анамнестических данных: наличие предшествующих гнойных процессов челюстно-лицевой области, характерная клиническая картина, наружный осмотр глаза с помощью векоподъемника, пальпация.
Необходимая инструментальная диагностика включает УЗИ и рентгенографию орбиты, ультразвуковое и рентгеновское исследование придаточных пазух, ортопантомограмму. С уточняющей целью может применяться диафаноскопия, офтальмоскопия для оценки состояния зрительного нерва, экзофтальмометрия, биомикроскопия, КТ орбит и др. Из лабораторных анализов при флегмоне глазницы первоочередное диагностическое значение имеют общеклинический анализ крови и посев крови на стерильность.
Флегмону глазницы следует дифференцировать от флегмоны века, острого дакриоцистита, тенонита, периостита орбитальной стенки, инородного тела глазницы, ретробульбарного кровоизлияния, глиомы, саркомы, нейрофиброматоза, отека Квинке.
Лечение флегмоны глазницы
При флегмоне глазницы показана неотложная госпитализация и немедленное начало терапии. Назначаются ударные дозы антибиотиков широкого спектра действия и симптоматические средства, дезинтоксикационная терапия. Кроме парентерального введения противомикробных препаратов, проводятся субконъюнктивальные и ретробульбарные инъекции.
Одновременно выполняется этмоидотомия, гайморотомия с трепанацией стенки орбиты, пункция и дренирование околоносовой пазухи с промыванием и введением препаратов. При наличии участков флюктуации производится орбитотомия; осуществляется дренирование раневого канала турундой, пропитанной раствором антибиотика. В дальнейшем инцизионная полость промывается препаратами, к которым чувствительна бактериальная флора.
Дополнительно при флегмоне глазницы назначаются инстилляции антибактериальных капель и витаминизированных растворов в конъюнктивальный мешок; при возможности раскрытия век – аппликации мазей на конъюнктиву и роговицу. В последующем медикаментозную терапию дополняют физиолечением – УВЧ, УФО.
Прогноз и профилактика флегмоны глазницы
Активное лечение, предпринятое в начальных стадиях флегмоны глазницы, способствует благоприятному исходу заболевания. Однако в отдаленном периоде могут возникать ограничение подвижности глазного яблока, вторичное косоглазие и амблиопия, бельмо роговицы, атрофия зрительного нерва. Прогрессирование и распространение гнойной инфекции может привести к панофтальмиту, абсцессам мозга, менингиту, тромбозу кавернозного синуса, генерализованному сепсису с летальным исходом.
Профилактика флегмоны глазницы требует своевременной санации гнойных очагов кожи лица, ЛОР-органов, зубочелюстной системы, глаз. При инородных телах и механических повреждениях глаз необходима обязательная антибиотикопрофилактика инфекционных осложнений.
Источник
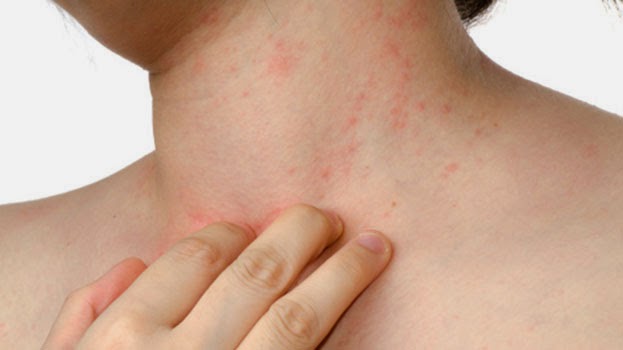
Панникулит является прогрессирующим процессом воспаления подкожной клетчатки, что разрушает жировые клетки, они замещаются соединительной тканью, образуются узлы, инфильтраты и бляшки. При висцеральном типе болезни поражаются жировые клетки почек, печени, поджелудочной железы, жировая клетчатка сальника или области за брюшиной. Примерно в 50 % случаев патология принимает идиопатическую форму, которая преимущественно наблюдается у женщин 20-50 лет. Другие 50 % — вторичный панникулит, развивающийся на фоне системных и кожных болезней, иммунологических расстройств, влияния разного рода провоцирующих факторов (холод, некоторые лекарства). В основе формирования панникулита – дефект перекисного липидного окисления.

Причины появления
Такое воспаление подкожной клетчатки может быть вызвано разными бактериями (преимущественно стафилококками и стрептококками). В большинстве случаев развитие его происходит на нижних конечностях. Заболевание может появиться после грибкового поражения, травмы, дерматита, формирования язвы. Самые уязвимые участки кожи – те, которые имеют избыток жидкости (к примеру, при отеке). Также панникулит может появиться в зоне рубцов после операций.
На фото воспаление подкожной клетчатки сложно заметить.
Симптоматика панникулита
Главное проявление спонтанного панникулита – это узловые формирования, расположенные на различной глубине в подкожно-жировой клетчатке. Они обычно появляются на ногах и руках, редко – на животе, груди и лице.
После узлового разрушения остаются атрофированные очаги жировой клетчатки, имеющие форму круглых областей западения кожи. Узловой вариант отличается появлением типичных узлов в клетчатке под кожей размером от трех миллиметров до пяти сантиметров.
Покровы кожи над узлами могут окрашиваться в обычный цвет или быть ярко-розовыми. При бляшечном типе воспаления подкожной жировой клетчатки появляются отдельные узловые скопления, которые срастаются и формируют бугристые конгломераты.
Над такими образованиями кожа может быть бордово-синюшной, бордовой или розовой. В некоторых случаях узловые скопления распространяются полностью на клетчатку плеча, голени или бедра, сдавливая сосудистые и нервные пучки. Из-за этого появляется явная болезненность, развивается лимфостаз, конечности отекают.
Инфильтративный тип болезни проходит с расплавлением узлов и их конгломератов. В области узла или бляшки кожа ярко-красного или бордового цвета. Затем возникает флюктуация, которая свойственна абсцессам и флегмонам, однако при вскрытии узлов выделяется желтая маслянистая масса, а не гной. На месте раскрывшегося узла будет оставаться долго не заживающая язва.
При смешанном типе панникулита узловая форма переходит в бляшечную, затем – в инфильтративную. Такой вариант отмечается в редких случаях. В начале болезни могут быть повышение температуры, мышечные и суставные боли, тошнота, головные боли, общая слабость. При висцеральном типе заболевания происходит системное воспаление жировой клетчатки во всем организме человека с образованием специфических узлов в клетчатке за брюшиной и сальнике, панкреатита, гепатита и нефрита. Панникулит может продолжаться от двух-трех недель вплоть до нескольких лет.

Способы диагностики
Воспаление подкожной клетчатки, или панникулит, диагностируется на совместном осмотре дерматолога и нефролога, ревматолога, гастроэнтеролога. Применяются анализы мочи и крови, исследование ферментов панкреатина, проба Реберга, печеночные пробы. Определение узлов при панникулите висцерального типа происходит благодаря ультразвуковому исследованию брюшных органов и почек. Кровяной посев на стерильность способствует исключению септической направленности заболевания. Точный диагноз ставится после получения биопсии образования с гистологическим анализом.
Классификация
Существует первичная, спонтанная и вторичная формы воспаления подкожной клетчатки. Вторичным панникулитом являются:
- иммунологический панникулит – возникает часто при системных васкулитах;
- люпус-панникулит (волчаночный) – при глубоком поражении системной красной волчанкой;
- панникулит ферментативный – связан с влиянием панкреатических ферментов;
- панникулит пролиферативно-клеточный – при лимфоме, гистиоцитозе, лейкемии и т. д.;
- холодовой панникулит – местная форма, которая развивается как реакция на воздействие холодом;
- панникулит стероидный – появляется у детей после завершения кортикостероидного лечения;
- искусственный панникулит – вызван введением лекарственных средств;
- кристаллический панникулит – появляется при почечной недостаточности, подагре из-за отложения в клетчатке кальцификатов, уратов;
- наследственный панникулит, который обусловлен недостатком α1-антитрипсина.
По форме узлов выделяются узловой, бляшечный и инфильтративный типы болезни.

Действия пациента
Если появились первые признаки панникулита, нужно обратиться к врачу. Помимо прочего, следует при обнаружении новых симптомов прибегать к медицинской помощи (постоянный жар, сонливость, высокая усталость, образование волдырей и расширение области покраснения).
Особенности лечения
Способ лечения воспаления подкожной клетчатки определяется его течением и формой. При панникулите узловом хронического типа используют противовоспалительные нестероидные средства («Ибупрофен», «Диклофенак натрия»), антиоксиданты (витамины Е и С); обкалывают узловые формирования глюкокортикороидами. Эффективны еще и физиотерапевтические процедуры: фонофорез гидрокортизона, ультразвук, УВЧ, лазеротерапия, озокерит, магнитотерапия.
При бляшечном и инфильтративном типе подострое течение болезни отличается применением глюкокортикостероидов («Гидрокортизон» и «Преднизолон») и цитостатиков (препарат «Метотрексат»). Вторичные формы болезни лечатся терапией заболевания на фоне васкулита, подагры, панкреатита и красной системной волчанки.
От панникулита профилактической мерой является своевременная диагностика и терапия первичных патологий – бактериальной и грибковой инфекции, недостатка витамина Е.
Как проявляется воспаление подкожной клетчатки на ногах?
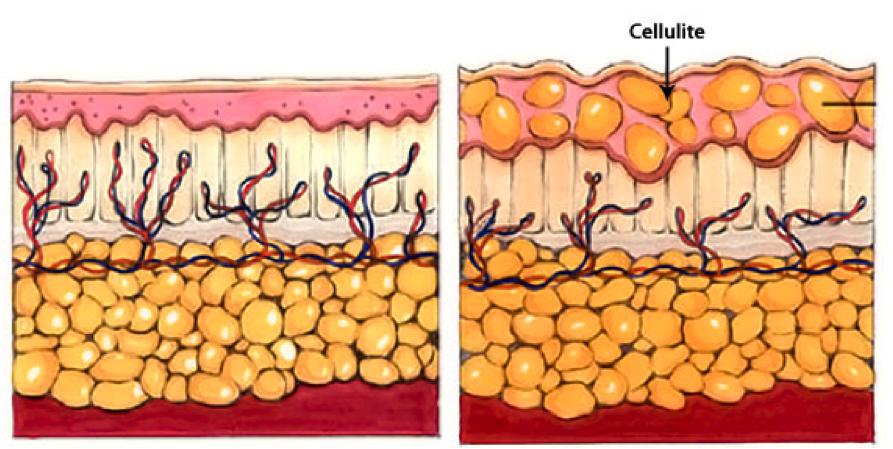
Целлюлит
Целлюлит, или гиноидная липодистрофия, обусловлен структурными изменениями жировой ткани, приводящими часто к сильному ухудшению кровяной микроциркуляции и застою лимфы. Не все специалисты считают заболеванием целлюлит, но настаивают на том, чтобы его можно было назвать косметическим дефектом.
Такое воспаление подкожной жировой клетчатки на фото представлено.

Преимущественно целлюлит возникает у женщин в итоге гормональных сбоев, которые периодически происходят: подростковый период, беременность. В некоторых случаях его появление способен спровоцировать прием контрацептивов гормонального типа. Большое значение принадлежит фактору наследственности и специфике рациона.
Как избавиться?
Липодистрофия ткани под кожей лечится обязательно комплексно. Для достижения успеха нужно питаться правильно, пить поливитамины, антиоксиданты. Очень важная часть лечения – спортивные занятия и активное дыхание.
Врачи советуют курс процедур для улучшения циркуляции крови и лимфы – биорезонансная стимуляция, массаж, прессо- и магнитотерапия. Жировые клетки становятся меньше после мезотерапии, ультразвука, электролиолиза и ультрафонофореза. Используют особые кремы против целлюлита.
Источник
Причины и возбудители
Развитие флегмоны глазницы, как правило, вызывают гнойные заболевания глаз, придаточных пазух, кожи, зубо-челюстной системы, травмы лицевого скелета, а также общие инфекции.
Флегмона глазницы встречается нечасто, но она представляет опасность как для зрения пациента, так и для его жизни. Инфекционный процесс из орбиты может распространиться в полость черепа и осложниться гнойным менингитом, тромбозом сосудов головного мозга. Эти осложнения в 20% случаев приводят к летальному исходу. Наиболее часто флегмона орбиты встречается у детей до пятилетнего возраста.
Заболевание развивается при наличии такой патологии, как воспалительные заболеваниями органов зрения, придаточных пазух, кожи и зубов, а также травмами костей лицевого скелета и общими инфекциями организма.
Этиология заболевания
Гнойное воспаление клетчатки глаза обусловлено несколькими причинами. Наибольшую роль в развитии этой патологии играют следующие факторы:
- синусит;
- пародонтальный абсцесс;
- остеомиелит;
- рожистое воспаление;
- фурункулез;
- дакриоцистит;
- ячмень;
- флегмона века;
- инфицированные раны;
- наличие инородных тел.
Причиной может стать простой грипп. В детском возрасте флегмона нередко развивается на фоне скарлатины. Более чем в 50% случаев причиной становится этмоидит. Это форма синусита, при которой воспаляется слизистая оболочка решетчатой кости. Избитый человек тоже может столкнуться с флегмоной.
Возбудителями в большинстве случаев являются бактерии. Возможно развитие флегмоны при сепсисе. Предрасполагающими факторами являются переохлаждение, снижение иммунитета и наличие очагов хронической инфекции.
Отличительные особенности флегмоны у ребенка и взрослого
Отмечено, что отек при флегмоне орбиты у детей всегда сопровождается высокой температурой. У взрослых она на ранних стадиях может оставаться нормальной.
Кроме того, особенности клинического течения заболевания у ребенка связаны с анатомическим строением и физиологией тканей:
- подкожная клетчатка рыхлая;
- тканевой барьер неполноценный;
- лимфатическая система незрелая;
- хорошее кровоснабжение.
При флегмоне наблюдается выраженная деформация лица, нарушение глотательной, жевательной, речевой функций. Происходит быстрое формирование воспалительного очага. Сильно выражен болевой синдром.
Классификация стадий заболевания
Флегмона глазницы классифицируется по нескольким признакам. Неспецифическую флегмону разделяют на гнилостную, анаэробную и гнойную.
По локализации воспаления:
- флегмона верхнего или нижнего века;
- флегмона слезного мешка;
- флегмона глазницы.
Развитие гнойного процесса в орбитальной клетчатке происходит поэтапно, проходя пресептальную стадию, стадию орбитального целлюлита, стадию субпериостального абсцесса, стадию абсцесса и флегмоны. При этом своевременная адекватная терапия способна прервать дальнейшее развитие гнойного воспаления на любом его этапе.
Классификация стадий заболевания
Для флегмоны глазницы характерны такие стадии патологического процесса:
- пресептальный целлюлит;
- орбитальный целлюлит;
- субпериостальный абсцесс;
- собственно абсцесс и флегмона орбиты.
Воспалительный процесс можно прервать на любом из его этапов, назначив адекватное лечение.
Для пресептального целлюлита характерен воспалительный отек тканей век и орбиты, незначительный экзофтальм. На этой стадии заболевания сохранена подвижность глазного яблока и отсутствуют нарушения зрения. В случае дальнейшего прогрессирования инфекционного процесса и его распространения в задние отделы глазницы развивается орбитальный целлюлит. Для этой формы заболевания характерны такие симптомы:
- отек век;
- экзофтальм;
- хемоз;
- ограничение подвижности глазного яблока;
- снижение остроты зрения.
Гной может скопиться между костной стенкой орбиты и периорбитой. При этом разрушается костная ткань и формируется субпериостальный абсцесс. У пациента имеют место такие признаки абсцесса флегмоны:
- отек и гиперемия верхнего века;
- экзофтальм;
- нарушение подвижности глазного яблока;
- его смещение в сторону, противоположную локализации абсцесса;
- снижение остроты зрения.
Если гной скапливается в полости глазницы, где образуется полость, ограниченная пиогенной капсулой, формируется абсцесс глазницы. В этом случае могут быть не только признаки гнойного орбитального воспаления; развиваться офтальмоплегия, сдавление зрительного нерва и полная или частичная слепота. Когда гнойное воспаление распространяется на всю орбитальную клетчатку, развивается флегмона глазницы.
Симптомы
Признаки орбитального целлюлита подразделяются на местные и общие.
К ним относят:
- болезненность;
- покраснение кожи;
- отечность;
- повышенную температуру;
- дисфункцию пораженного органа.
Воспалительный гнойный процесс характеризуется острым началом и быстрым распространением. Он длится от нескольких часов до 2-3-х суток.
У больного внезапно появляются болевые ощущения пульсирующего характера в глазничной области. Они усиливаются при совершении вращательных движений глазными яблоками, при пальпации.
По мере прогрессирования заболевания веки приобретают фиолетово-багряную окраску, становятся отечными, в результате чего их трудно раскрыть. Со временем развивается хемоз – ущемление отечной конъюнктивы, выпячивание, отклонение зрительной оси, неподвижность, смещение глаза.
Как правило, состояние и самочувствие такого пациента остается тяжелым, стремительно снижается острота зрения пораженного глаза. При этом наблюдаются боли в голове разной локализации, тошнота, фебрильная лихорадка.
Постепенно воспалительный процесс распространяется на зрительные нервы. Как итог — развивается неврит, нарушается местное кровообращение в сосудах клетчатки. Формируются гнойные язвенные дефекты на роговице.
Заболевание характеризуется высоким риском развития тяжелых и критических осложнений. К ним относят:
- воспаление мозговых оболочек;
- формирование абсцессов в веществе головного мозга;
- тромбоз мелких вен и венозных синусов в полости черепа;
- развитие сепсиса.
Если происходит самопроизвольное разрешение гнойного очага, то есть выход содержимого наружу посредством конъюнктивальной оболочки, то такой исход считается наиболее благоприятным.
Симптоматикарассматриваемогозаболеваниявсегдавариативнаизависитоттого, вкакомименноотделеорганазренияоноразвивается.
Флегмонаглазницы
Местные
- покраснениеиприобретениесиневатогооттенкакоживокругглаза;
- большаяотечностьвместепрогрессированиявоспалительногопроцесса;
- повышениетемпературыкожинепосредственновочагепатологии;
- затруднениедвиженияглазом, егослегкавыпячивает;
- векибольногоглазапостоянносомкнуты, открытьглазнепредставляетсявозможным.
Кромеэтого, больнойиспытываетбольвглазу, котораястановитсяболееинтенсивнойприприкосновениикпатологическомуочагу. Дажеесливекиимеютнебольшуюотечность, зрениеснижается.
Диагностика
Для постановки диагноза больному необходимо обратиться к врачу-офтальмологу. Он соберет данные анамнеза, проанализирует, были ли у пациента воспалительные процессы, патология челюстно-лицевой области, проведет осмотр пораженного глаза.
Из функциональных обследований, врачи обычно назначают:
- Рентгенографию костей черепа, пазух носа, прицельный снимок глазницы.
- Ультразвуковое сканирование глаза.
- КТ либо МРТ для более точной диагностики.
Лечение
Больные с данным диагнозом подлежат срочной госпитализации, проведению интенсивной терапии.
Медикаментозная терапия
Назначается комплексная терапия, с обязательным включением антибиотиков.
Лечение включает в себя:
- Комбинированные препараты Тобрадекс или Комбинил Дуо.
- Антибактериальные препараты: Тетрациклин, Амоксиклав, Зиннат, Эритромицин.
- Противомикробные капли в глаза: Офтальмодек, Флоксал, Левомицетиновые капли.
- Нистатин в случае грибковой инфекции.
- Туалет глаз слабым раствором фурацилина или перманганата калия.
При тяжелом течении назначают инъекции:
- Морфоциклин. В 15 мл 5% глюкозы растворяют 150 мл лекарства. Его вводят постепенно, на протяжении 5-7 минут.
- Ристомицин. Препарат вводят посредством капельниц.
Назначают сульфаниламиды инъекционно, 40% раствор глюкозы, уротропина, аскорбиновой кислоты вводят внутривенно.
В участках, где находится гной, делают надрезы, в которые закладывают раствор 10% натрия хлорида.
При наличии отека и отсутствии гноя назначается УВЧ, сухое тепло.
Оперативное лечение
При флюктуации флегмоны проводят вскрытие абсцесса. В место гнойного расплавления вставляется трубка-дренаж, через которую он будет впоследствии выходить. В течение последующих 3 дней проводят промывание раны, до появления грануляционной ткани.
При наличии зрительных нарушений нужно посетить офтальмолога. Требуются следующие исследования:
- УЗИ орбиты;
- рентгенография;
- компьютерная томография;
- исследование придаточных пазух;
- обзорная рентгенография челюстей;
- просвечивание тканей глазного яблока;
- офтальмоскопия;
- оценка степени смещения глазного яблока;
- биомикроскопия;
- общие клинические анализы.
Обязательно проводится бактериологическое исследование. В процессе рентгенографии и томографии можно увидеть очаг гнойного воспаления и некроза тканей. Врач в обязательном порядке собирает анамнез заболевания. Устанавливаются возможные причины развития флегмоны, это важно для последующего лечения.
Данное заболевание, является показанием для неотложной госпитализации пациента и немедленного начала терапии. При этом, назначаются ударные дозы антибактериальных препаратов широкого спектра действия, плюс симптоматические средства и дезинтоксикационные препараты. Вместе с парентеральным введением противомикробных препаратов, назначают ретробульбарные и субконъюнктивальные инъекции.
Одновременно проводят этмоидотомию, гайморотомию с трепанацией орбитальной стенки, пункцию с дренированием околоносовой пазухи, промывание ее и введение препаратов. Выявление участков флюктуации, делает необходимым выполнение орбитотомии с дренированием раневого канала антибиотиком.
В продолжении лечения, инцизионная полость промывается антибактериальными средствами с учетом чувствительности бактериальной флоры.
Дополнительно при флегмоне назначают инстилляции антибактериальных капель, а также закапывания витаминизированных растворов конъюнктивально. Если возможно раскрытие век, внутрь рекомендуется аппликация мазей. Медикаментозную терапию дополняет физиолечение – УВЧ, УФО, которое назначают несколько позднее.
Пациенты с флегмоной глазницы подлежат неотложной госпитализации в специализированное офтальмологическое отделение. Их лечение должно быть начато немедленно. Назначают антибиотики широкого спектра действия в максимальных дозах, симптоматические средства, проводится дезинтоксикационная терапия. Выполняют ретробульбарные и субконъюнктивальные инъекции антибиотиков.
Одновременно выполняются такие оперативные вмешательства:
- этмоидотомия;
- гайморотомия с трепанацией стенки глазницы;
- пункция и дренирование околоносовой пазухи с ее промыванием и введением лекарственных препаратов.
Если имеются участки флюктуации, производят орбитотомию, раневой канал дренируют турундой, которая пропитана растворами антибиотиками. В дальнейшем инцизионную полость промывают препаратами, к которым наиболее чувствительна бактериальная флора.
Также при наличии флегмоны глазницы выполняют инстилляции в конъюнктивальный мешок антибактериальных глазных капель и растворов, в состав которых входят витамины. Если имеется возможность раскрыть веки, на конъюнктиву и роговицу наносят глазные мази. Спустя некоторое время проводят физиотерапевтические процедуры (УФО и УВЧ).
Лечение флегмоны глаза может быть терапевтическим и хирургическим.
При появлении вышеуказанных симптомов нужно обратиться к врачу—офтальмологу. Только специалист после полноценного обследования пациента может поставить точный диагноз и определить истинную причину развития гнойного воспаления жировой клетчатки глаза. В ходе диагностики врач выясняет и тип патологии – если это флегмона глазницы, то лечение будет несколько отличаться от терапии при флегмоне века.
Так как причиной рассматриваемого заболевания является присутствие болезнетворных бактерий, вылечить его без применения антибактериальных препаратов невозможно. В терапии используются сульфаниламиды, тетрациклины и пенициллины.
Если диагностирована флегмона глазницы, то врачи назначают антибиотики местного и общего воздействия, в случае прогрессирования заболевания в других частях органа зрения, достаточно терапии местными антибактериальными препаратами.
Если у больного отмечается тяжелое течение заболевания, сопровождающееся выраженными симптомами интоксикации организма, то ему будет назначена симптоматическая терапия – обезболивающие, жаропонижающие средства.
Как правило, лечение флегмоны любого отдела глаза не обходится без хирургического вмешательства – полость с гнойным содержимым вскрывается. После очищения ее от жидкости, больному вставляют турунду—дренаж, смоченную в антибиотике, но буквально через 2 дня ее снимают и накладывают на рану асептическую повязку.
Нередко врачи назначают прогревание УВЧ, но такое метод борьбы с флегмоной глаза возможен только на ранних стадиях ее течения. Подобная физиопроцедура позволяет локализовать патологический процесс и не дает распространиться гнойному содержимому в более глубокие слои жировой клетчатки.
Припоявлениивышеуказанныхсимптомовнужнообратитьсякврачу—офтальмологу. Толькоспециалистпослеполноценногообследованияпациентаможетпоставитьточныйдиагнозиопределитьистиннуюпричинуразвитиягнойноговоспаленияжировойклетчаткиглаза. Входедиагностикиврачвыясняетитиппатологии – еслиэтофлегмонаглазницы, толечениебудетнесколькоотличатьсяоттерапииприфлегмоневека.
Таккакпричинойрассматриваемогозаболеванияявляетсяприсутствиеболезнетворныхбактерий, вылечитьегобезпримененияантибактериальныхпрепаратовневозможно. Втерапиииспользуютсясульфаниламиды, тетрациклиныипенициллины.
Еслидиагностированафлегмонаглазницы, товрачиназначаютантибиотикиместногоиобщеговоздействия, вслучаепрогрессированиязаболеваниявдругихчастяхорганазрения, достаточнотерапииместнымиантибактериальнымипрепаратами.
Еслиубольногоотмечаетсятяжелоетечениезаболевания, сопровождающеесявыраженнымисимптомамиинтоксикацииорганизма, тоемубудетназначена симптоматическаятерапия – обезболивающие, жаропонижающиесредства.
https://www.youtube.com/watch?v=4gYkYElqMO8
Какправило, лечениефлегмонылюбогоотделаглазанеобходитсябезхирургическоговмешательства – полостьсгнойнымсодержимымвскрывается. Послеочищенияееотжидкости, больномувставляюттурунду—дренаж, смоченнуювантибиотике, нобуквальночерез2дняееснимаютинакладываютнарануасептическуюповязку.
НередковрачиназначаютпрогреваниеУВЧ, нотакоеметодборьбысфлегмонойглазавозможентольконараннихстадияхеетечения. Подобнаяфизиопроцедурапозволяетлокализоватьпатологическийпроцессинедаетраспространитьсягнойномусодержимомувболееглубокиеслоижировойклетчатки.
Возможные осложнения
Крайне редко, но рассматриваемое заболевание может привести к развитию тяжелых осложнений:
- абсцесс в тканях головного мозга;
- общее заражение крови — сепсис;
- образование тромбов в сосудах кавернозного синуса;
- менингит.
Флегмона глаза – достаточно редкое, но опасное заболевание. Оно всегда развивается стремительно, поэтому при появлении первых симптомов нужно обратиться за помощью к врачу—офтальмологу. Своевременно и грамотно назначенная антибактериальная терапия позволяет избавиться от воспалительного процесса без риска развития осложнений.
Крайнередко, норассматриваемоезаболеваниеможетпривестикразвитиютяжелыхосложнений:
- абсцессвтканяхголовногомозга;
- общеезаражениекрови — сепсис;
- образованиетромбоввсосудахкавернозногосинуса;
- менингит.
Флегмонаглаза – достаточноредкое, ноопасноезаболевание. Оновсегдаразвиваетсястремительно, поэтомуприпоявлениипервыхсимптомовнужнообратитьсязапомощьюкврачу—офтальмологу. Своевременноиграмотноназначеннаяантибактериальнаятерапияпозволяетизбавитьсяотвоспалительногопроцессабезрискаразвитияосложнений.
Профилактика флегмоны глазницы
С целью предотвращения заболевания необходимо предохранять глаза от микротравм. Хронические воспаления глазницы, инфекционные поражения на лице нуждаются в своевременном лечении. При травмах глаза проводят лечебные мероприятия. При этом используют антибиотики и сульфаниламиды.
Флегмону можно предупредить. Для этого необходимо придерживаться следующих правил:
- Лечить хронические инфекционные заболевания.
- Исключить любые травмы (удары в область лица, падения).
- Своевременно обращаться к врачу при инфицированных ранениях.
- Следить за чистотой кожи лица.
- Отказаться от применения гормональных препаратов.
- Предупреждать скарлатину и синусит.
- Исключить попадание инородных предметов в глаза.
- Пользоваться очками на производстве.
Основной причиной флегмоны является осложненный синусит. При его обнаружении требуется дренирование жидкости. Чтобы снизить риск развития флегмоны, необходимо предупреждать дакриоцистит и другие воспалительные заболевания глаз.
Таким образом, гнойное воспаление глазницы требует незамедлительной помощи.
Прогноз и профилактика заболевания
Если начать своевременное терапевтическое лечение, с использованием антибиотиков, то исход заболевания будет благоприятным. При попытке вылечить болезнь в домашних условиях, самостоятельно, отсутствие адекватного лечения, повлекут за собой осложнения. Они приведут к тромбозу кавернозного синуса, менингиту, сепсису, смерти.
Флегмона глаза – тяжелое заболевание. При первых же симптомах, дискомфорт

