Воспаление подглазничного нерва симптомы

Нервная система человека очень сложна и до сих пор не изучена досконально. Она обеспечивает жизнедеятельность человека, его реакционные и чувствительные способности. Малейшее нарушение в деятельности нервной системы способно привести к тяжелым заболеваниям.
Анатомическое строение
 Подглазничный нерв: анатомия
Подглазничный нерв: анатомия
Подглазничный (или нижнеглазничный) нерв – основная ветвь нервных волокон, отходящая от верхнечелюстного нерва, который следует из окончания тройничного нерва.
Последний представляет собой самую крупную пару (пятую по счету) черепных нервов. Ветвь тройничного нерва появляется из заднего отдела мозга сквозь круглое отверстие в клиновидной черепной кости.
В области виска нервные корешки объединяются в тройничный узел, который расходится на три ветви:
- глазная;
- нижнечелюстная;
- верхнечелюстная.
Глазной нерв распространяет нервные окончания к коже лба, скул, носа, отделам глазных яблок. Нижнечелюстная нервная ветвь идет к жевательным и другим мышцам ротовой полости, внутренней поверхности щек и губ.
Верхнечелюстная ветвь, пролегая через крыловидно-небную ямку (щелевидное пространство в боковой части черепа), разветвляется на три продолжения:
- скуловой нерв;
- узловые нервные ветви;
- подглазничный нерв.
Сквозь нижнеглазничную щель подглазничный нерв попадает в глазничную полость, продолжается вдоль подглазничной борозды и через подглазничный канал, а за ним – подглазничную щель попадает в клыковую ямку, расположенную в переднем лицевом отделе черепа.
Размер подглазничного нерва у разных людей отличается. При брахицефалии (малой высоте черепа относительно его ширины) ствол может достигать 27 мм. При долихоцефалии (соотношении, обратном брахицефалии) длина нервного ствола составляет до 32 мм.
По всей своей длине подглазничный нерв дает несколько ответвлений, которые расходятся по магистральному и рассыпному типам. Магистральный тип отхождений характеризуется наличием основного ствола и нескольких крупных нервов, отходящих от него. Отходящие по рассыпному типу нервы мелкие, их много, и они имеют множество связей.
Подглазничный нерв расходится на:
- Верхние альвеолярные ветви. Их подразделяют на передние, задние и средние. Эти ветви переплетаются с альвеолярными сосудами и пролегают вдоль верхней челюсти, объединяясь в верхнее зубное сплетение.
- Носовые ветви – внутренние и наружные.
- Верхние губные ветви.
- Нижние ветви век.
Подглазничный нерв и его ответвления тесно переплетаются с отростками лицевого нерва, образуя единую сеть нервных окончаний, определяющих подвижность и чувствительность лицевых мышц.
Функции подглазничного нерва
 Подглазничный нерв выполняет важные функции
Подглазничный нерв выполняет важные функции
Строение и расположение сети нервных окончаний и ответвлений подглазничного нерва определяет выполняемые им функции.
Каждая маленькая веточка участвует в обеспечении нервными окончаниями отдельного участка лица человека.
Все зубы в верхней челюсти снабжаются (иннервируются) ответвлениями подглазничного ствола: большие коренные зубы – с помощью задних верхних альвеолярных ветвей, малые – с помощью средних ветвей, резцы и клыки – с помощью передних ветвей.
От верхних альвеолярных нервных стволов отходят верхние десневые и зубные ветви, которые и иннервируют зубы.
Передние верхние альвеолярные ветви частично участвуют в иннервации слизистой оболочки носа, а задние – слизистой гайморовой полости.
Остальные ответвления подглазничного нерва снабжают нервными окончаниями соответствующие отделы лица:
- Кожу носа – наружные носовые ветви.
- Слизистую носа – внутренние носовые ветви.
- Кожу нижнего века – нижние ветви век.
- Кожу и слизистую верхней губы – верхние губные ветви.
Подглазничный нерв, в отличие от тройничного, имеет только чувствительные корешки. Таким образом, иннервация зубов верхней челюсти, кожи и слизистой оболочки рта, носа позволяет человеку ощущать изменения температуры и влажности, прикосновения к этим поверхностям, частично – относительное взаимоположение отдельных частей лица.
Заболевания подглазничного нерва
 Неврит — распространенное заболевание
Неврит — распространенное заболевание
Подглазничный нерв, как и любая другая ветвь нервно-сосудистой системы организма человека, подвержен повреждениям, вследствие которых развиваются различные болезни.
Среди причин поражений нервных окончаний выделяют:
- Атеросклероз сосудов головного мозга – уплотнение стенок сосудов и образование на их внутренней поверхности холестериновых бляшек, затрудняющих движение кровотока.
- Опухолевые заболевания.
- Специфическое расположение венозных и артериальных сосудов головного мозга, приводящее к сдавливанию нервных окончаний.
- Аневризма сосудов головного мозга – увеличение сосуда в связи с патологическими изменениями структуры его стенок.
- Рассеянный склероз – аутоимунное поражение нервных окончаний, при котором они теряют способность выполнять свои функции.
- Инфекционные заболевания.
- Различные травмы.
Основными заболеваниями подглазничного нерва являются неврит и невралгия. Неврит характеризуется наличием воспалительных процессов. Причиной заболевания может стать перенесенный сильный стресс, инфекционное или вирусное заражение, переохлаждение.
Невралгия характеризуется повышением чувствительности участков лица, иннервируемых пораженными нервными волокнами. Основными причинами невралгии считается сдавливание нервных окончаний и их недостаточное питание.
Неврит и невралгия имеют схожие симптомы и сопровождаются снижением чувствительности и болями в области нижних век, скул, верхней челюсти и ее зубов, наружных уголков глаз, нижних век или боковой поверхности лица.
Симптомы могут проявляться с одной стороны лица или иметь двусторонний характер в зависимости от вида и степени поражения нервных окончаний.
Диагностика заболеваний подглазничного нерва заключается в физикальном осмотре пациента и изучении чувствительности тех или иных участков лица. Также больному необходимо сдать анализы крови на выявление возможных возбудителей болезни.
В зависимости от поставленного диагноза врач назначает программу лечения. При установлении заболеваний, вызванных возбудителями, назначаются соответствующие противовирусные, противогрибковые или противомикробные препараты.
Для снятия болевого синдрома назначают анальгетические спазмолитические или противовоспалительные нестероидные препараты. Возможно назначение антиконвульсантов для прекращения судорожных сокращений мышц.
Подглазничный нерв отвечает за чувствительность достаточно большого количества мышц и тканей. Его заболевания чреваты не только дискомфортными ощущениями, но и различными неприятными последствиями, поэтому при появлении симптомов необходимо обращаться к специалисту.
С анатомией нервной системы вас ознакомит видеосюжет:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник

Часто люди испытывают боли, которые не подтверждают предположительный диагноз. Болит спина, в области груди, носа или глаз. Пациент думает, что сердце, зубы.
Такие жалобы могут указывать на невралгию, а именно — носоресничного нерва, или синдром Чарлина, о симптомах и лечении которого пойдет речь в статье.
Что такое невралгия носоресничного нерва?
 Невралгия носо-ресничного нерва — воспаление, которое поражает часть тройничного нерва. Проявляется резкими болями в области носа и глаза. Открыл заболевание врач Чарлин в 1931 году.
Невралгия носо-ресничного нерва — воспаление, которое поражает часть тройничного нерва. Проявляется резкими болями в области носа и глаза. Открыл заболевание врач Чарлин в 1931 году.
Тройничный нерв иннервирует (придает чувствительность) мышцы, кожу лица, слизистые оболочки носа, рта, глаз и барабанную перепонку. Также выходит в мозг.
Разделяется на три ветви:
- Глазной — располагается в синусе, глазнице и подходит к мозжечку. В области глаза разветвляется на слезный, лобный и носо-ресничный.
- Верхнечелюстной — расположен в крыловидно-небной ямке верхней челюсти и делится на подглазничный и скуловой нервы.
- Нижнечелюстной — отходит к жевательным мышцам нижней челюсти.
Носо-ресничный нерв иннервирует переднюю часть полости носа, внутренний угол глаза, корень носа, слезный мешок, глазное яблоко.
Классификация заболевания
Синдром Чарлина протекает в двух формах:
- Типичная невралгическая — наступает при повреждении главного нервного ствола. Клиническая картина классическая, то есть симптомы соответствуют болезни. Слезотечение, болезненность носа и области глаза;
- Стертая гиперпатическая. Носо-ресничный нерв имеет основной ствол и мелкие ответвления. Когда воспаляются эти нервные окончания, картина смазывается. Симптомы становятся нетипичными. Может просто теряться чувствительность или повышаться восприятие.
Невралгия бывает также односторонняя и двусторонняя. Подразделяется на острую, подострую и хроническую форму.
Причины
Болеют чаще женщины 35-40 лет. Воспаление носо-ресничного нерва возникает по разным причинам:
- Из-за неправильного лечения зубов на верхней челюсти. Нервные окончания подходят к зубам. Если задевается или повреждается ветвь, тогда возникает воспаление. Чаще после сложного удаления или остатков корней в лунке.
- Пульпиты, периодонтиты, гингивит, пародонтит. При длительном процессе инфекция проникает на нервы.
- При установке коронок и протезов иногда возникает гальванизм. Так называемый электрический ток во рту. Происходит это от воздействия материала, который используется для изготовления протезов. Или просто плохо установленные, давящие на ткани.
- Травмы лица и головы. Соответственно, при повреждении кожи и мышц травмируется нерв. Он воспаляется и появляются симптомы.
- Следствие операции на ЛОР-органах. По неосторожности врач повреждает носо-ресничный нерв. Либо переходит воспаление на фоне гайморита и синусита.
- Бактерии и вирусы. Иногда инфекция может сразу попасть на нервные окончания. Но это бывает редко. Чаще возникает как осложнение конъюнктивита, отита, гайморита. Если организм ослаблен, то больше шансов присоединения бактериальной инфекции.

От этиологии зависит интенсивность боли. Кроме того, у пациентов могут быть сразу несколько причин, вызвавших воспаление.
Факторы риска
Риск развития синдрома Чарлина выше у людей:
- с искривлением или патологией носовой перегородки;
- с инфекциями ротовой полости;
- с хроническим гайморитом и аденоидитом;
- болеющими гриппом и ОРВИ;
- с герпесом на лице, когда возникает постгерпетическая невралгия.
Основные симптомы
 Основной симптом невралгии — боль в области глаза и носа. Она может быть мучительной, терпимой, жгучей и периодически появляющейся. Очень часто добавляется выделение из носа и слезотечение.
Основной симптом невралгии — боль в области глаза и носа. Она может быть мучительной, терпимой, жгучей и периодически появляющейся. Очень часто добавляется выделение из носа и слезотечение.
Когда человек прикасается к коже, боль усиливается. Слизистые оболочки, кожа отекают и краснеют. Плюс к этому возникает конъюнктивит (воспаление слизистой глаза). Боль иногда возникает при разговоре, жевании, при вдохе носом.
Признаки, на которые стоит обратить внимание:
- боль вокруг глаза, усиливается утром;
- непроизвольное слезотечение;
- повышение чувствительности к свету или отсутствие;
- веко не полностью открывается, происходит частое моргание;
- чувство сухости в глазах.
Боль часто возникает ночью, может длиться до нескольких суток, а может быстро стихнуть. Локализуется в области глаза, за ним. Может ощущаться болезненность стягивающего характера.
При двустороннем воспалении возникает сначала на одной половине лица, затем на другой. Редко одновременно на обеих.
Возможные жалобы пациентов
При Синдроме Чарлина человек может жаловаться на постоянную, пронизывающую боль в полости носа. Даже сильную и мучительную. При вдохе. Боль точечная, то есть ощущается на лице в определенных местах. Пациент может указывать точки.
 Также возникает в том месте, где было первичное заболевание: если отит, то в ушной раковине; пульпит — в области зубов; в носу — после высыпания герпеса.
Также возникает в том месте, где было первичное заболевание: если отит, то в ушной раковине; пульпит — в области зубов; в носу — после высыпания герпеса.
Часто жалуются на болезненность, когда лечение уже проведено. То есть, невралгия принимает центральный характер. После длительного течения процесс переходит с ветвей на нервный ствол. Поэтому боли ощущаются даже после устранения причины.
Иногда бывает, что боль отдает в другие места. Например, пациент жалуется на болезненность зуба. Но патологии в нем нет. Происходит это потому, что носо-ресничный нерв имеет много разветвлений. Эти ветви иннервируют верхнюю челюсть, кожу, слизистую носа, глаза, уха.
Диагностика
Диагностика проводится на основании симптомов, анамнеза, исследований:
- Врач беседует с пациентом, узнает симптомы. Выясняет, какая боль, где располагается. Есть ли инфекционные болезни в области головы. Например, отит, гайморит, удаление зуба, аденоидит.
- Затем осматривает, пальпирует поврежденную область. Выявляется наличие отечности, покраснения.
- Когда врач примерно представляет диагноз, обследует на наличие заболеваний с похожими признаками. То есть проводится дифференциальная диагностика. Направляет на осмотр к стоматологу и оториноларингологу.
- Для определения диагноза существует метод нанесения раствора гидроксида кокаина на слизистую передней части носа. Если пациент перестает чувствовать боль, то это воспаление носо-ресничного нерва.
- Далее следует провести инструментальные исследования. Офтальмоскопию, МРТ головы, биомикроскопию, переднюю риноскопию.
- После установления диагноза назначается лечение.
С помощью дополнительного обследования дифференцируют невралгию носо-ресничного нерва от других заболеваний. И устанавливают точный диагноз.
Биомикроскопия глаза
Проводится с помощью щелевой лампы, основная часть которой выглядит как большая щель. Прибором исследуют структуру глаза, заднюю и переднюю стенки. Этот метод позволяет увидеть любое повреждение, инородное тело, обнаружить заболевание на ранней стадии. Биомикроскопия позволяет увидеть состояние сетчатой оболочки и зрительного нерва.
Офтальмоскопия
Офтальмоскопом исследуют глазное дно. С помощью глазного зеркала можно увидеть сосуды, нервы. Выявить изменения, покраснения, отечность.
Передняя риноскопия
 Осуществляется носовым зеркалом. Осматривается передняя часть носовой полости, вводя прибор в ноздри. Наиболее подходящее для этой процедуры — зеркало Гартмана. Врач держит в левой руке прибор, слегка раздвигая ноздрю.
Осуществляется носовым зеркалом. Осматривается передняя часть носовой полости, вводя прибор в ноздри. Наиболее подходящее для этой процедуры — зеркало Гартмана. Врач держит в левой руке прибор, слегка раздвигая ноздрю.
При этом видно носовую перегородку, ходы. Так замечаются покраснения, искривления, атрофию и гипертрофию.
Иногда возможно обследовать носовую полость с помощью освещения рефлектором. Его применяют для осмотра детей, поскольку те могут испугаться неизвестного предмета.
МРТ головы
Для точного подтверждения диагноза проводится МРТ головы. Рентгеновское излучение здесь не используется. Обследование производят с помощью магнитных полей, которые создают энергетическое изменение в зоне осмотра. Так получают снимки без применения контраста. На монитор компьютера выводится изображение в разрезе.
С какими болезнями не следует путать?
Дифференциальная диагностика — исключение диагноза с похожими симптомами. Отличать синдром Чарлина следует от:
- воспаления носовых пазух, полости носа;
- ганглионита крыло-небного узла (боль проходит при смазывании раствором кокаина задней части носовой полости. А при воспалении носо-ресничного нерва передней части);
- невралгия верхнечелюстного нерва (жгучая боль под глазом и верхней челюсти);
- ганглионит ресничного узла (боль отдает в лоб, висок, корень носа, предплечье, шею).
Методы лечения
 При лечении невралгии нужно устранить причину. Поэтому пациента отправляют на консультацию к стоматологу и оториноларингологу.
При лечении невралгии нужно устранить причину. Поэтому пациента отправляют на консультацию к стоматологу и оториноларингологу.
Далее невролог назначает антидепрессанты с анальгезирующим эффектом. Оказывают обезболивающее действие, основанное на снижении передачи импульса.
Местные анестезирующие препараты помогают устранить боль на месте применения. Обычно это мази или растворы, которые наносят на кожу.
Лечебный эффект оказывают витамины группы В и РР. Также используются препараты из группы Н-холинолитиков. Они действуют на рецепторы мембраны, перекрывая доступ нервному импульсу. Тогда и боль не возникает.
При стертой гиперпатической форме эффективны нестероидные противовоспалительные препараты. Они снижают болевой синдром, устраняют локальные воспаления (которые образуются в одном месте).
Назначаются в виде капель в глаза и спрея для носа. Если такие средства не помогают, применяются кортикостероиды.
При наличии первичных инфекций, таких как пульпит, периодонтит, гайморит, назначаются антибиотики. Используется и физиотерапия. Это ультразвук, вибрационный массаж, диадинамические токи.
Физиотерапевтические процедуры
Применяют следующие процедуры:
- СМТ или ДДТ как противовоспалительное и болеутоляющее. Такой метод чаще используют при невралгии после гриппа.
Происходит воздействие на височную артерию и звездчатый узел 2-3 минуты. При двустороннем воспалении используется полумаска.
- Электрофорез. В зависимости от причины невралгии используют разные препараты. Новокаин, йод, димедрол, платифиллин.
- Воздействие ультразвуком 5-20 минут. Это уменьшает боль, улучшает кровообращение, питание тканей.
- Массаж лица. Легкие движения 5-6 минут. Он не должен приносить боль.
- Воздействие диадинамическим током. Облегчает боль. Процедура длится 20 минут.

Осложнения
Затягивать с лечением не следует, это приводит к осложнениям. Возможен переход заболевания в хроническую форму с периодическими рецидивами.
Последствия — отек зрительного диска, отслойка сетчатки, ухудшение обоняния, атрофичесикй ринит. К тому же, при синдроме Чарлина ослабляется иммунитет, тогда бактериальные инфекции чаще проявляются.
Чтобы не допустить осложнений, нужно вовремя обратиться к врачу и пройти весь курс лечения.
Прогноз и профилактика
 При своевременном лечении прогноз благоприятный. То есть болезнь возможно вылечить и избежать повторов.
При своевременном лечении прогноз благоприятный. То есть болезнь возможно вылечить и избежать повторов.
Особенностью невралгии носо-ресничного нерва является стихание боли. Пациент думает, что болезнь сама проходит и лечение не нужно. Здесь кроется опасность. Даже если боль уменьшается, лечить необходимо.
К мерам профилактики относятся:
- вовремя лечить ЛОР-заболевания;
- не допускать развитие инфекций во рту;
- соблюдать гигиену глаз;
- соблюдать технику безопасности, для избежания травм.
Воспаление носо-ресничного нерва — редкая патология. И возникает чаще как вторичное заболевание. То есть на фоне других инфекций в области головы. Своевременное лечение гайморита, кариеса, отита, синусита поможет избежать невралгии.
Источник
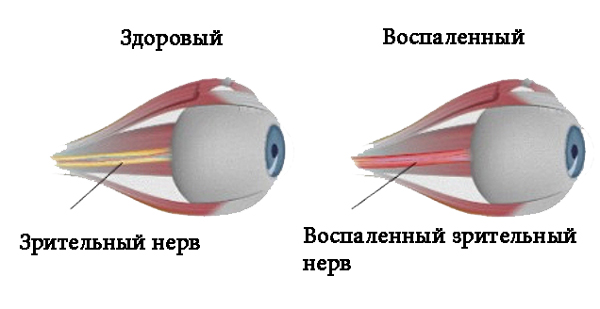
Болезни зрительного аппарата могут иметь серьезные последствия, если вовремя не обратиться к врачу. Одной из таких патологий является неврит зрительного нерва. Который лишает пациента возможности четко видеть дальние объекты, вызывает болевые ощущения в области глаза и имеет другие неприятные симптомы.
Неврит зрительного нерва — это болезнь воспалительного характера, которая провоцирует снижение зрительных функций. Основными симптомами являются: боль в глазах, резкое снижение зрения, нарушенное восприятие цвета, появление белых пятен. Из-за воспалительного процесса миелиновая оболочка, которой покрыт зрительный нерв разрушается, а на ее месте начинает разрастаться рубцовая ткань. Это явление называется демиелинизацией и при несвоевременном обращении к врачу может привести к необратимой слепоте.
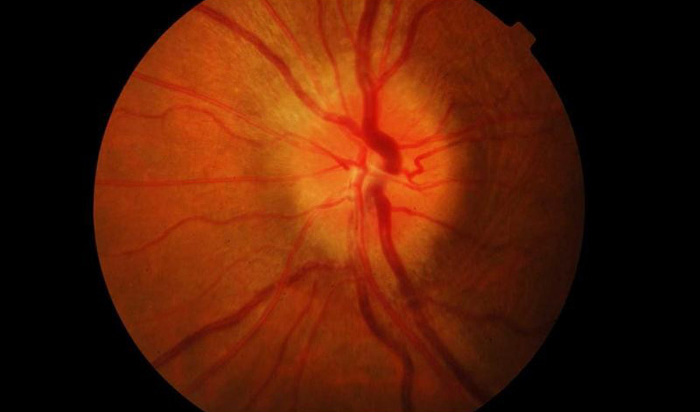
Болезнь чаще всего затрагивает людей в возрасте от 20 до 50 лет, но не менее серьезную опасность патология представляет для людей пожилого возраста. Из-за ослабленной иммунной системы лечение у таких пациентов проходит сложнее. Терапия включает в себя комбинацию противовоспалительных, антибактериальных, противоотечных, десенсибилизирующих и дезинтоксикационных средств.
В международной классификации болезней МКБ–10 Неврит зрительного нерва имеет код H46.
Причины неврита зрительного нерва
Одной из главных причин, способствующих развитию неврита зрительного нерва, является другая болезнь — рассеянный склероз, в ходе которой разрушается миелин, покрывающий нервные клетки головного и спинного мозга. Поэтому больные с установленным диагнозом неврит попадают в группу риска, ведь через некоторое время у них может появиться рассеянный склероз.
Способствовать развитию болезни может еще одно заболевание, также являющееся аутоиммунным это оптический нейромиелит. К основным симптомам относятся воспаление спинного мозга и зрительного нерва. Главное отличие от первой болезни оптический нейромиелит не влияет на клетки головного мозга. Подтолкнуть к началу развития неврита могут некоторые болезни, которые тоже относятся к аутоиммунным это саркоидоз и красная волчанка. Спровоцировать развитие неврита могут не только заболевания, и другие факторы, оказывающие непосредственное влияние на зрительный нерв.
К ним относятся:
- Радиационная терапия. Используется при лечении ряда тяжелых заболевании и может быть причиной развития неврита зрительного нерва.
- Ряд инфекционных заболеваний, протекающих в оболочках головного мозга, разных частях глаз или носоглотке.
- Вирусные или бактериальные болезни (сифилис, корь).
- Зубные болезни, протекающие в тяжёлой форме (кариес, пародонтит).
- Ослабленный организм из-за определенных инфекции (ВИЧ, СПИД, туберкулез).
- Неправильное лечение простудных заболевании.
- Заболевания эндокринной системы.
- Болезни крови (подагра).
- Ранее перенесенные черепно-мозговые травмы.
- Прием наркотических веществ.
- Алкоголизм.
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный — является результатом вирусного заболевания или ранее перенесенной вакцинации.
- Демиелинизирующий — причина развития патологии разрушение оболочки нейронов.
- Ишемический — результат нарушенного кровообращения в мозге.
- Токсический — возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом.
- Аутоиммунный — возникает при нарушении аутоиммунных функции организма.
Если классифицировать болезнь по области поражения, то неврит бывает двух видов:
- Интрабульбарный неврит – поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты.
- Ретробульбарный неврит – это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.
Симптомы неврита зрительного нерва
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.
К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
Симптоматика интрабульбарного неврита
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.
Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Симптомы ретробульбарного неврита
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.
Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
Периферическая разновидность отличается:
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Диагностика неврита зрительного нерва
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
Лечение неврита зрительного нерва

Лечение неврита зрительного нерва проходит в условиях стационара. Пока не установлен точный диагноз, терапия нацелена на устранение воспалительного процесса и инфекции, иммунокоррекцию и улучшение метаболизма.
После того как диагноз подтвержден больному прописывают следующие группы препаратов:
- Антибиотики, купирующие воспаление. Их назначение обусловлено тем, что очень часто неврит вызывает бактериальная инфекция.
- Для профилактики рассеянного склероза внутривенно назначают кортикостероиды.
- Мочегонные средства. Назначают при необходимости понизить давление внутри черепа.
- Глюкокортикоидные препараты — помогают снять воспаление.
- Ноотропы препятствуют развитию атрофии нервной ткани, улучшая ее питание.
- Препараты для улучшения кровообращения.
- Витамины.
В тех случаях, когда у больного наблюдается повышенное давление в оболочке зрительного нерва, проводится хирургическая операция — декомпрессия оболочки. Если неврит выявлен как токсическая ретробульбарная разновидность, то прием антибиотиков прекращается.
Отдельная схема лечения неврита назначается для больных с рассеянным склерозом и шизофренией. Помимо общей терапии им прописывают психотропные средства. После окончания лечения сохраняется большая вероятность рецидива, поэтому больного ставят на учет к офтальмологу.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.
Источник

