Воспаление под мышками и в паху

Существует целый ряд причин увеличения лимфатических узлов. Самая распространенная — это инфекция. Следует обращаться к врачу, если вы не знаете в чем причина или если опухлость не спадает в течение двух недель.
Виды лимфатических узлов
Малые лимфоузлы расположены на всем теле. Расположенные рядом, образуют группы и цепи. Основные группы лимфатических желез находятся в области шеи, подмышками и в паховой области, а так же во многих других местах в организме. Лимфоузлы соединяются между собой каналами лимфы. Лимфатическая жидкость образуется между клетками организма. Это водянистая жидкость перемещается по каналам через железы и в конце концов попадает в кровоток. Лимфоузлы являются основной частью иммунной системы. Они содержат былые кровяные клетки (лимфоциты) и антитела, которые защищают организм от инфекций.
Причины увеличения лимфоузлов под мышками и в других областях
Лимфатические узлы обычно размером с горошину. Их можно прощупать через кожу. Лучше всего они ощущаются в области шеи, на ощуп как комки под кожей. При набухании Лимфоузел на голове сзади становится наиболее заметными и очень легко прощупывается. Могут увеличиться в несколько раз. В некоторых областях, например груди или живота, лимфоузлы прощупать невозможно.
Основные причины
Инфекция
Во время борьбы иммунной системы с бактериями и вирусами лимфоузлы набухают и становятся мягкими. К обычному размеру они возвращаются, только когда иммунная система полностью победила инфекцию. Может длиться около недели. Распространенные инфекции включают в себя следующие:
- Горло, простуда и зубные инфекции
- Кожные заболевания на голове,в том числе вши могут вызвать набухание в затылочной области
- Кожные болезни рук могут привести к воспалению в подмышечной зоне
- Инфекции в области ног и половых органов, как правило, приводят увеличению лимфоузлов в паховой области
- Вирусные инфекции, такие как грипп, ветрянка, мононуклеоз влияют на весь организм.
Рак, лимфома, лейкоз
Менее распространенная причина. Клетки рака могут дать метастазы в ближайшие лимфоузлы через лимфатический канал. Эти раковые клетки могут жить и распространяться в лимфатических железах и приводят к набуханию. Виды рака, вызывающего воспаление:
- Рак молочной железы
- Рак горла
- Рак легких и желудка
- Рак кожи
- Рак лимфатической и кровеносной системы
- Как правило увеличение лимфоузлов по данной причине вызывает меньший дискомфорт и может быть безболезненным на ранней стадии.
Другие, менее распространенные причины
Редко, набухание связано с реакцией на некоторые лекарства и с болезнями, такими как саркоидоз и некоторых форм артрита. Так же проблема может быть вызвана болезнью Кавасаки, ВИЧ и туберкулезом.
Лечение лимфоузлов
Лечение зависит от причины возникновения. В случаях с инфекцией обычно лечится сама болезнь, а увеличенные лимфатические узлы приходят в норму сами собой в течение 1-2 недель. Если причиной является рак или лимфома, может потребоваться серьезное лечение.
Что делать, если лимфоузлы увеличены
Увеличение в следствии инфекции является обычным явлением и не требует особого внимания. Например, при частых болезнях горла, лимфоузлы набухают в области шеи. Стоит обеспокоиться, если узлы увеличились без каких-либо явных причин. В таком случае следует обратиться к врачу. Также может потребоваться помощь врача, если набухание не проходит в течение двух недель.
Смотрите также: Воспаление лимфоузлов на шее — лечение
Предлагаем вам ознакомиться с линейкой аппаратов ЭСМА для медицины.

Источник

Паховая эпидермофития — хроническое заболевание, вызванное грибком и поражающее эпидермальный слой кожи преимущественно в паховой области. Основным морфологическим элементом патологии является шелушащееся пятно розового цвета с расположенными по периферии пустулезными высыпаниями. Очаги поражения зудят и причиняют дискомфорт больным. Паховая эпидермофития – деликатный недуг, приводящий к сексуальной дисфункции, снижению полового влечения и сексуального возбуждения.
Заболевание поражает мужчин чаще, чем женщин. У детей и подростков патология развивается крайне редко. Распространение грибковой инфекции происходит контактно-бытовым путем при непосредственном контакте, через предметы обихода, средства личной гигиены, косметические принадлежности. При снижении общей резистентности организма в месте внедрения возбудителя формируется первичный очаг, который постепенно растет по периферии и распространяется на здоровую кожу. Основным местом дислокации грибка являются паховые складки. В более редких случаях заболевание может поражать кожу ягодиц, мошонки, промежности, полового члена, внутренней поверхности бедра, лобковой части. У женщин нередко воспаляется кожный покров под молочными железами, в подмышечной впадине и подколенной ямке.

Грибки рода Epidermophyton floccosum поселяются в эпидермисе кожи, разрушают и утилизируют коллаген, что приводит к снижению эластичности кожного покрова. Микроорганизмы обладают низкой степенью патогенности, поэтому заболевание редко развивается у здоровых людей с полноценной иммунной защитой.
Диагноз патологии ставят после микроскопического обнаружения мицелия грибов в соскобе с поверхности пятен и получения результатов бактериологического исследования биоматериала от больных.
Паховый грибок требует терпеливого и тщательного подхода. Этиотропное лечение заключается в использовании антимикотических препаратов, которые позволяют полностью вылечить заболевание.
Этиология
Паховая эпидермофития — дерматомикоз, возбудителем которого являются грибки Epidermophyton floccosum. Это антропофил, который растет и развивается только на теле человека. Он располагается в чешуйках эпидермиса и ногтевых пластин. Под микроскопом в соскобе кожи определяются споры грибка и хорошо ветвящийся мицелий. После выделения чистой культуры мицелий приобретает желтый цвет, споры выглядят более крупными.

Грибки устойчивы к факторам внешней среды. Они быстро растут и развиваются при повышенной влажности и температуре.
Инфекция распространяется контактно-бытовым путем через зараженные предметы быта, а также через прикосновение, рукопожатие. Для быстрого роста и развития грибков необходима влага. Обильное потоотделение у пациента существенно повышает риск заражения.
В лечебно-профилактических и общественных заведениях пренебрежение санитарными нормами и правилами может спровоцировать целую эпидемию микоза.
Факторы, способствующие заражению:
- Гипергидроз,
- Стрессы,
- Микротравмы кожи,
- Тесная одежда,
- Ожирение,
- Несоблюдение санитарных правил и норм,
- Снижение иммунитета,
- Гормональный сбой,
- Метаболические расстройства.
Симптоматика

одиночное пятно паховой эпидермофитии
При паховой эпидермофитии на коже появляются розовые или красно-коричневые пятна, имеющие округлую форму и диаметр не более одного сантиметра. Пятна располагаются симметрично, зудят, шелушатся и постепенно растут. По периферии пятна на гиперемированной и отечной коже появляются множественные пузырьки, пустулы, нагноения, корочки и небольшие шелушащие включения. Очаги воспаления ограничены отечным валиком. Бляшки могут сливаться между собой, образуя единую эритематозную область, которая распространяется на окружающие ткани.Зуд и жжение особенно чувствуются при ходьбе, приседании и во время купания.
По мере стихания воспалительного процесса центральная часть пятна становится чистой, бледной и слегка впалой. Это придает очагам эпидермофитии особый внешний вид колец и является патогномоничным признаком патологии. Грибок в паху у мужчин зудит и жжет, во время ходьбы возникает сильный дискомфорт. Участки болезненны на ощупь. Везикулы и пустулы могут лопаться, образуя эрозии и язвы. При присоединении вторичной бактериальной инфекции развиваются тяжелые осложнения.
Фото: паховая эпидермофития у мужчин и женщин


К дополнительным симптомам паховой эпидермофитии относятся отечность паховой области, гиперемия близлежащих кожных покровов, возникновение специфических пузырьков с мутной серозной жидкостью. При эпидермофитии на коже могут появиться не воспалительные, а аллергические высыпания — эпидермофитиды. Они располагаются симметрично, не содержат грибков и исчезают самостоятельно после прохождения антимикотического лечения.
При отсутствии своевременной и адекватной терапии заболевание может длиться годами. Эпидермофития характеризуется острым или подострым течением с ярко выраженными признаками воспаления. Заболевание быстро переходит в хроническую форму и приобретает волнообразное течение, при котором периоды ремиссии сменяются обострениями, образуя время от времени новые очаги поражения кожных покровов. Даже после полного излечения болезнь может рецидивировать.
Постоянные стрессы, трение в области поражения и гипергидроз осложняют течение патологии.
Стадии заболевания
- Начальная стадия характеризуется усиленным размножением грибка в эпидермисе и появлением на коже розовых пятен с папулами и везикулами.
- Клиническими признаками острой стадии являются мокнущие пятна, которые растут, зудят и сменяются кольцами с фестончатыми краями.
- Хроническая стадия – очаги на коже периодически светлеют, а затем вновь воспаляются под влиянием неблагоприятных факторов.
- Запущенная стадия развивается при осложненном течении патологии. При отсутствии лечения на коже появляются крупные волдыри, которые при повреждении инфицируются. Волдыри вскрывают, удаляют некротические ткани и обрабатывают рану.
Диагностика
Диагностикой и лечением грибка в паховой области занимаются врачи-дерматологи и микологи. После сбора анамнеза заболевания и выслушивания жалоб больного приступают к внешнему осмотру очага поражения и лабораторным методам исследования. В некоторых случаях может потребоваться консультация инфекциониста, венеролога, иммунолога.

Чтобы подтвердить или опровергнуть предполагаемый диагноз, необходимо провести микроскопическое и бактериологическое исследование соскоба с очагов поражения на болезнетворные грибы. Для этого готовят мазок для микроскопии и делают высев исследуемого материала на селективную среду Сабуро. Инкубируют посевы в охлаждающем термостате при 22 градусах в течении 5 суток. На Сабуро растут кремовые или желтые колоний округлой формы и пушистой консистенции. При микроскопии обнаруживается септированный ветвящийся короткий мицелий и цепочки прямоугольных спор.
Осмотр под лампой Вуда поможет исключить другие заболевания с аналогичной клинической картиной.
Лечение
Лечение паховой эпидермофитии преимущественно этиотропное. Поскольку заболевание является грибковым, необходимо начать прием антимикотических средств. В настоящее время фармацевтическая промышленность выпускает большое количество эффективных мазей и кремов. Современные противогрибковые препараты – «Ламизил», «Микосептин», «Клотримазол». Можно использовать «Нистатин», «Циклопирокс», «Кетоконазол», «Оксиконазол», «Эконазол». Комплексные мази с противогрибковым компонентом и глюкокортикостероидами используют в особо запущенных случаях. Они оказывают выраженное противозудное, фунгицидное, подсушивающее и антисептическое действие.

Лечение пахового грибка проводят в острый период, когда больного мучает зуд и жжение. На помощь приходят антигистаминные препараты, которые устраняют раздражение и неприятные ощущения в паху – «Цетрин», «Зиртек», «Зодак», «Диазолин».
После устранения симптомов воспаления очаги эпидермофитии обрабатывают раствором «Фукорцина», который обладает фунгицидным и противомикробным действием. Больным назначают примочки с «Резорцином», серно-дегтярную, вилькинсоновскую и цинковую мази, «Тридерм». С воспалением и серозными пузырьками поможет справиться раствор серебра. Местные препараты наносятся на воспаленные очаги 2 раза в день. Если пузыри достигают больших размеров, их вскрывают стерильными инструментами. Лечить грибок в паху следует длительно, до полного исчезновения симптомов.
Во время болезни у больного сильно снижается иммунитет. Для его укрепления рекомендуют использовать легкие иммуностимуляторы – «Иммунал», «Имунорикс», «Ликопид». Осложнения бактериального происхождения требуют лечения антибиотиками.
При наличии обширных очагов поражения проводят десенсибилизирующую терапию, антибиотикотерапию, витаминотерапию, аутогемотерапию в условиях стационара.
При несоблюдении личной гигиены медикаментозное лечение не дает положительного результата. Пациентам необходимо:
- Ежедневное мыться, особое внимание уделяя обработке кожных складок;
- Принимать ванны с настоем лекарственных трав, оказывающих противовоспалительное и антисептическое действие;
- Носить свободное белье из натуральных тканей.
Народная медицина
В настоящее время существует большое количество рецептов народной медицины, предназначенных для лечения в домашних условиях паховой эпидермофитии.
-
 Настой зверобоя, ромашки и листьев брусники принимают по 100 мл ежедневно в течение месяца.
Настой зверобоя, ромашки и листьев брусники принимают по 100 мл ежедневно в течение месяца. - Примочки из отвара череды, тысячелистника, коры дуба дают хороший результат. После процедуры на кожу наносят цинковую мазь.
- Кашицу из семян редьки накладывают на пораженные участки кожи.
- Спиртовую настойку из почек тополя и березы используют для обработки воспаленных мест.
- Измельченный чистотел прикладывают на полчаса к очагам паховой эпидермофитии.
- Кашица из репчатого лука помогает избавиться от патологии.
- Из соды готовят густую пасту, которой натирают места пораженной кожи.
- Мазь с эфирными маслами ежедневно втирают в очаги поражения.
- Миндальная эссенция поможет вылечить эпидермофитию в паху.
Профилактика
Профилактические мероприятия, позволяющие избежать появления грибка в паху:
- Дезинфекция предметов ухода за больными и мест общего пользования,
- Кипячение и проглаживание белья, носков, обработка обуви,
- Использование в банях и саунах сменной обуви – сланцев или резиновых тапочек,
- Борьба с потливостью,
- Регулярные гигиенические процедуры,
- Ношение в жаркую погоду белья из натуральных тканей,
- Ежедневная обработка кожных складок одеколоном, салициловым спиртом, резорцином и их припудривание,
- Обследование контактных лиц,
- Профилактика стрессов,
- Укрепление иммунитета.
Без адекватного лечения пятна не исчезнут, а болезнь будет только прогрессировать. При первых симптомах паховой эпидермофитии необходимо обратиться к специалисту. Патогенные грибы и очаги эпидермофитии на коже разрастаются стремительно.
Прогноз заболевания благоприятный. Острая и хроническая стадии паховой эпидермофитии хорошо поддаются терапии. Современные антимикотические средства позволяют предотвратить рецидивирование и повторное инфицирование.
Видео: покраснение в паху из-за паховой эпидермофитии
Источник
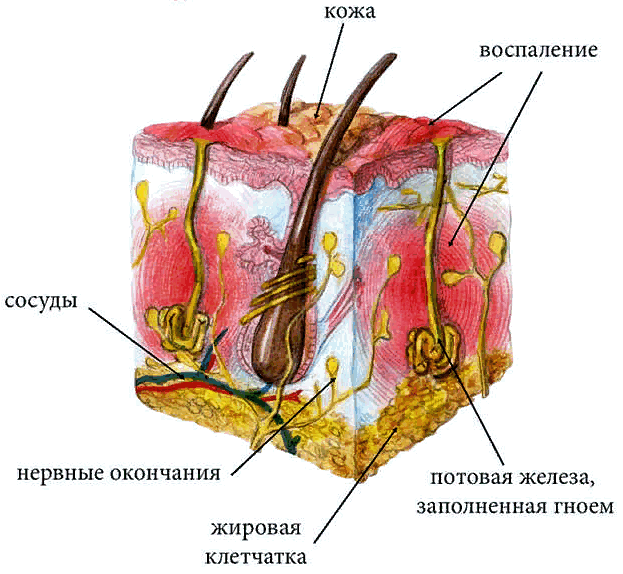 Сегодня на alter-zdrav.ru мы поговорим о гидрадените, обсудим причины его возникновения, основные симптомы, стадии заболевания, способы лечения и профилактики.
Сегодня на alter-zdrav.ru мы поговорим о гидрадените, обсудим причины его возникновения, основные симптомы, стадии заболевания, способы лечения и профилактики.
Что это такое гидраденит
Гидраденитом (лат. hidradenitis)принято называть гнойное воспаление, локализующееся в апокриновых железах. Поражаются в основном области подмышечных впадин и паха. Но в редких случаях можно наблюдать гидраденит потовых желез пупка, гениталий, промежности, ануса, сосков, части головы, покрытой волосами.
Апокриновая железа достаточно объемная, глубоко расположенная, выходящая в волосяной фолликул. У детей и стариков она не активна, так как начинает функционировать при половом созревании и угасает к старости. У женщин потовых желез больше. Поэтому подвержены гидрадениту они чаще мужчин. Но согласно статистическим данным у мужчин в основном поражаются железы в паху, а у женщин в подмышечных впадинах.
Выделяют несколько возбудителей заболевания, но чаще всего им является золотистый стафилококк.
Причины гидраденита
- Снижение защитных сил организма.
- Общее переохлаждение.
- Последствие некоторых дерматологических заболеваний.
- Болезни эндокринной и гормональной системы, климакс.
- Повышение потливости и изменение кислотно-щелочного равновесия пота.
- Несбалансированное питание, недостаток витаминов и микроэлементов.
- Избыточная масса тела.
- Недостаточная гигиена.
- Различные повреждения целостности кожи – порезы, расчесы.
- Ношение неудобной, давящей одежды.

Стадии и формы гидраденита
В зависимости от течения гидраденит делят на острый и хронический. По тяжести протекания — на легкий, средний и тяжелый.
Формы
- Острая или гнойная. Состояние больного тяжелое, сопровождающееся субфебрильной температурой тела и болью в пораженной области. Воспалительный процесс развивается быстро и без должного лечения угрожает жизни человека.
- Хроническая. В основном это повторный процесс, возникающий либо при некачественном лечении, либо при ослабленном иммунитете. Воспаление длительное, но состояние не такое тяжелое, как в острой форме. Периодически возникают обострения хронического гидраденита. При отсутствии лечения площадь инфильтрата разрастается.
- Узловая форма. Часто ее причиной является попадание возбудителя болезни в поврежденные участки кожи (при бритье старым или чужим станком, при недостаточной гигиене). Формируется узел, который легко переходит в острую форму.
Стадии
Опираясь на форму и стадию гидраденита, врач терапевт или хирург назначает соответствующее лечение.
- Формирование уплотнения. Болезненные ощущения либо незначительные, либо вообще отсутствуют.
- Накопление гноя. Он имеет сметанообразную консистенцию и желтоватый цвет.
- Вскрытие гнойника.
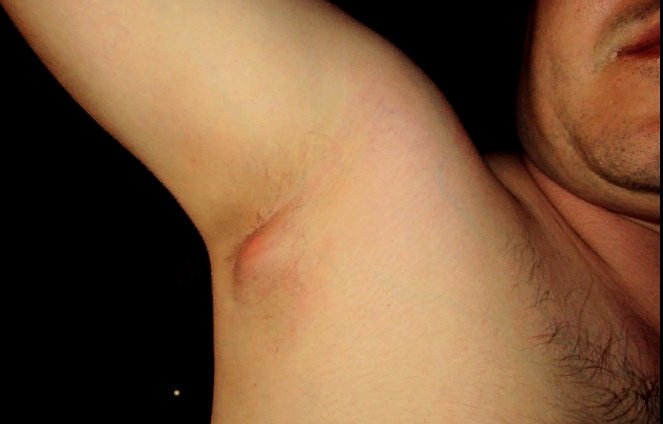
Симптомы гидраденита — как выглядит
Для гидраденита характерно возникновение рецидивов. Поэтому самостоятельное избавление от него практически невозможно. В некоторых случаях человек не ощущает тревожных симптомов, подозревая другие кожные патологии.
- Патогенные микроорганизмы с лимфотоком проникают в апокриновую потовую железу и захватывают близлежащие ткани подкожной клетчатки. В этом месте формируется уплотнение диаметром не более 2 см. Его форма может быть круглая, но чаще грушевидная. Благодаря этому гидраденит имеет второе название – сучье вымя (напоминает соски животного).
- Ноющая боль в области уплотнения. При надавливании она заметно усиливается.
- Кожа отечна. Приобретает красные и бордовые цвета с синюшным оттенком.
- Местная и общая температура тела повышены.
- Симптомы интоксикации – слабость, усталость, головная боль.
- Через несколько дней верхушка уплотнения становится мягкой. Формируется гнойное содержимое.
- Движения конечностью болезненны (если гидраденит подмышечной впадины, то рукой, если в паху, то ногой).
- Со временем, особенно без соответствующего лечения, в воспалительный процесс вовлекаются соседние потовые железы. Инфильтраты сливаются между собой и достигают весьма крупных размеров.
- Кожа в этом месте приобретает характерные бугры. В среднем процесс не превышает двух недель, но в осложненных случаях он затягивается более чем на 30 дней.
Диагностика гидраденита
Диагностика очень важный процесс. Ведь такие заболевания, как фурункул, карбункул, флегмона, атерома, лимфаденит имеют схожую клиническую картину, но другое лечение.
Врач проводит осмотр пораженных тканей, проводит опрос (когда началось заболевание, были ли предшествующие факторы, выраженность симптомов), выявляет наследственную предрасположенность.
К лабораторным исследованиям относят иммунограмму и бактериологический анализ отделяемого из вскрывшегося гнойника.
Лечение гидраденита
Лечение легкой и средней степени тяжести болезни проводят амбулаторно, так как пациент не опасен для окружающих. Осложненные формы требуют госпитализации.
Диета
В период лечения рекомендуется воздержаться от продуктов, усиливающих патологический процесс. Это кондитерские и мучные изделия, копчености, острые, жирные и соленые блюда, пряности и приправы, алкоголя.
В рацион необходимо включить:
- Свежие сезонные овощи, зелень и фрукты.
- Растительные масла, обогащенные витаминами группы А и Е.
- Нежирное мясо кролика, теленка, курицы и морепродукты. Лучше всего запекать или готовить на пару.
- Молочные и кисломолочные напитки, творог, сметана.
- Крупы. Наиболее полезны рис, чечевица, овсянка.
- Яичный желток.
- Поливитамины, особенно никотиновая и фолиевая кислота.
Медикаментозное лечение
- Антибиотики. Препараты могут назначаться как перорально, так и внутримышечно. Курс лечения не более двух недель. В зависимости от вида возбудителя принимаются тетрациклин, вибрамицин, эритромицин, цефалексин, доксициклин, амоксиклав, ципрофлоксацин, клиндамицин.
- Антигистамины. Тавегил, кларитин, аллергодил, телфаст, фенистил, пипольфен.
- Иммуностимуляторы. Полиоксидоний, настойка элеутерококка и эхинацеи, галавит.
Местное лечение
Местная терапия оказывает положительное действие – препарат поступает в ткани в течение нескольких минут и не травмирует органы пищеварения.
- Мазь левомеколь, мазь Вишневского, ихтиоловая мазь.
- Примочки, смоченные в растворе антибиотика, лекарственных трав (календула), смеси из йода и димексида.
- Комбинированный препарат офломелид. Он включает в себя антибактериальное средство, ранозаживляющее и обезболивающее.
- Лечение сухим теплом. Можно прогревать пораженное место лампой для физиолечения или нагреть утюгом хлопчатобумажную чистую ткань и приложить к гнойнику. Прогревание разрешено только до размягчения центра инфильтрата.
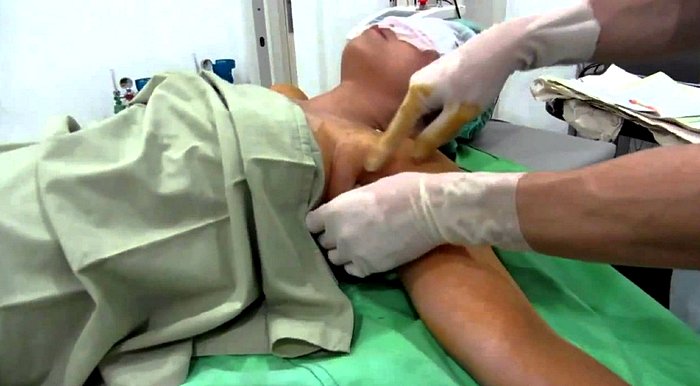
Хирургическое лечение
Оперативным путем вскрывают только те гнойники гидраденита, которые не поддаются консервативному лечению или воспалительный процесс разрастается слишком быстро.
- Кожа обрабатывается антисептическим раствором.
- Делается разрез вдоль уплотнения, захватывая здоровые участки кожи.
- Удаляется гнойное содержимое, промывается рана.
- Удаляется участок подкожно жировой клетчатки, так как в нем скапливается патогенная микрофлора.
При тяжелых рецидивах проводится более серьезная операция.
- Также вскрывается воспалительный очаг и удаляется ткань.
- Удаляется участок кожи и клетчатки под ней.
Физиотерапия
Физиолечение недопустимо в остром периоде и при вскрытии гнойника. Оно назначается после операции и для ускорения созревания инфильтрата.
- Электрофорез.
- Дарсонваль.
- УФО, УВЧ.
- Магнитотерапия.
Лечение гидраденита народными средствами
Нетрадиционное лечение гидраденита допустимо лишь при очень легком течении. В других ситуациях состояние может осложниться. В любом случае перед использованием каких-либо народных средств нужна консультация лечащего врача.
- Компресс из творога. Приготовить смесь из творога, сметаны и масла сливочного в равных пропорциях. Хорошо перемешать и приложить к инфильтрату на ночь. Можно закрепить бельем, лейкопластырем. Смесь готовить непосредственно перед применением. Проводить до полного исцеления.
- Медовый компресс. Одну ложку меда растопить на водяной бане и смешать с мукой до получения густого теста. На ночь прикладывать к воспаленному месту, накрывая пищевой пленкой. Хранить такую смесь нельзя, готовить каждый раз свежую.
- Смесь из мыла и лука. Лук в количестве 50 гр мелко нарезать. Хозяйственное мыло в том же количестве натереть. Свиной жир (150 гр) растопить. Смешать полученные ингредиенты до однородности. Остудить до комнатной температуры и готовить компресс. На кусок чистой ткани нанести смесь слоем в 3 см и приложить к очагу воспаления. Закрепить пластырем. Менять повязку по мере вытягивания гноя. Хранить оставшуюся смесь в прохладном месте не более 1,5 недели.
Профилактика и прогноз
В качестве профилактических мер гидраденита хорошо себя зарекомендовали своевременное лечение хронических болезней, ношение удобной одежды из натуральных тканей, предупреждение травмирования кожи и немедленная обработка ран антисептиками. Также рекомендуется правильное питание, соблюдение режима дня и физической активности.
Прогноз заболевания при правильном лечении и уходе благоприятный. При игнорировании требуемых мер, возможно развитие сепсиса, абсцесса, остеомиелита.
Источник

