Воспаление под глазом какой врач

Конъюнктивит выступает распространенной патологией у взрослых и детей, характеризующейся воспалительными явлениями в слизистой оболочке глаз. При первых признаках заболевания рекомендуется обратиться к врачу и не заниматься самолечением. Правильная диагностика и терапия позволят выявить причину недуга и предупредить его переход в хроническую форму.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Причины возникновения патологии
К причинам возникновения заболевания относят:
- аллергию — на контактные линзы, медикаменты, косметику, пыль и так далее;
- бактерии — стрептококки, пневмококки, стафилококки, менингококки и прочие;
- вирусы — герпеса, оспы, аденовирус;
- грибковые колонии;
- контакт с инородным предметом, в том числе с линзами;
- несоблюдение гигиенических норм;
- простудные заболевания;
- хронические патологии — ЛОР-органов, пищеварительного тракта;
- глистные инвазии;
- авитаминозы.

Первые симптомы
Для конъюнктивита характерны проявления:
- зуд, дискомфорт, жжение в глазной области;
- гиперемия конъюнктивы, формирование на ней пузырьков;
- слезотечение;
- выделения — слизистые, гнойные или в виде пленок;
- склеивание век после сна;
- резь в глазах, их утомление;
- отечность, покраснение век;
- светобоязнь;
- ощущение постороннего тела;
- сухость глаз, возникновение трещинок в уголках;
- блефароспазм.
Классификация
Исходя из характера протекания, выделяют конъюнктивит:
- острый;
- хронический.
В зависимости от этиологии, конъюнктивит классифицируют на:
- аллергический;
- бактериальный;
- ангулярный — вызванный диплобациллами Моракса-Аксенфельда;
- вирусный;
- грибковый;
- хламидийный — вызванный бактерией хламидией;
- эпидемический — провокатором выступает палочка Коха-Уикса.
- дистрофический — формируется при поражении слизистой веществами (химией, газом).
Классификация недуга по состоянию конъюнктивы:
- гнойный — характерен выход гноя;
- геморрагический — наличие кровоизлияний;
- катаральный — выделения без гноя;
- папиллярный — формирование зернистых образований и уплотнений;
- пленчатый — выделения в виде пленки;
- фолликулярный — появление фолликулов.
Диагностика
В постановке диагноза определяющую роль играет наружный осмотр пациента и оценка жалоб. Важным этапом выступает определение причины заболевания, поскольку от этого зависит тактика лечения.

Мнение эксперта
Носова Юлия Владимировна
Врач офтальмолог высшей категории. Кандидат медицинских наук.
Для этого врач изучает анамнез пациента, выясняя провоцирующий фактор: аллергию, простуду, контакт с больным и так далее. Пациенту важно предоставить доктору полную картину начала заболевания — это поможет в определении его этиологии. Например, при инфекционном конъюнктивите первоначально поражается только один глаз, затем воспаление может перейти на другой. При патологии, вызванной аллергией, повреждаются оба органа зрения.
Возможно назначение лабораторных анализов:
- цитологии соскоба или мазка-отпечатка,
- бактериологического исследования содержимого, взятого с конъюнктивы;
- по выявлению антител к возбудителю в слезной жидкости, крови;
- на демодекс.
При проявлениях гиперчувствительности целесообразно проведение аллергопроб.
Терапия
Схема лечения конъюнктивита включает:
- Купирование дискомфорта и боли путем закапывания местных анестетиков (Лидокаина, Тримекаина).
- Санацию глазной области. Промывание проводят антисептическими растворами — Фурацилином, Димексидом (в пропорции 1:1000).
- Исходя из причины патологии, назначают соответствующие препараты системного или местного воздействия — противоаллергические, противовирусные, антибактериальные, противогрибковые, поливитаминные.
- Для устранения ощущения сухости используют искусственную замену слез (Видисик, Систейн).
Важно! В период терапии запрещено накладывать на область глаз повязки, поскольку это способствует размножению патогенной микрофлоры. Это может стать причиной осложнений заболевания.
Какой доктор лечит патологию?
При выраженных проявлениях заболевания, при гнойных выделениях к врачу требуется обратиться немедленно. Заглушение симптоматики бесконтрольным использованием лекарственных препаратов и примочек может стать причиной перехода патологии в хроническую форму.
Тяжелое течение конъюнктивита без надлежащей терапии приводит к осложнениям: утрате зрения, пневмонии и так далее.
У малышей
Патологиями органов зрения у ребенка занимается детский офтальмолог (окулист). Он проводит диагностику и назначает лечение.
К врачу можно обратиться в частную или муниципальную клинику. Поскольку конъюнктивит преимущественно проявляется острой симптоматикой, к доктору нужно попасть срочно. При платном обращении проблем не возникает.
При посещении территориальной поликлиники по месту жительства прием ребенка с конъюнктивитом первоначально осуществляет участковый педиатр или врач фильтр-кабинета. При этом доктор может сам назначить лечение или выписать срочное направление к офтальмологу. В последнем случае окулист примет ребенка в тот же день.
Терапия подбирается детям по той же схеме, что и взрослым. Лечение направлено на устранение симптоматики и причины заболевания. В некоторых случаях требуется консультация врачей смежных специальностей: инфекциониста, ЛОРа, аллерголога, гастроэнтеролога. Это обусловлено необходимостью устранения причины, вызвавшей патологию или ее переход в хроническую форму.
При инфекционной природе заболевания ребенка не допускают в детский коллектив во избежание распространения возбудителя. Дома также усиливают гигиенические мероприятия: обеспечивают отдельное полотенце заболевшему, ежедневно меняют постельное белье и так далее.
У детей в возрасте до года конъюнктивит развивается часто из-за незрелости органов зрения. Однако каждый эпизод болезни требует посещения доктора: педиатра и офтальмолога.
У взрослого
Взрослое население при возникновении симптоматики, свидетельствующей о заболевании глаз, обращается к офтальмологу (окулисту). Для этого посещают частную клинику или территориальную поликлинику по месту жительства. Заболевание требует срочных мер, поэтому врач проводит прием в день обращения.

В некоторых случаях требуется консультация и других специалистов:
- аллерголога — если патология выступает следствием реакций гиперчувствительности;
- уролога или гинеколога — при подозрении на гонококковый конъюнктивит;
- ЛОРа, гастроэнтеролога — если патология является следствием болезней других органов;
- инфекциониста — требуется преимущественно при затяжном и хроническом течении конъюнктивита для выявления и подавления действия возбудителя.
Справка. Обострение глазного заболевания часто происходит в пожилом возрасте, проявляясь слезотечением. Важно не заниматься самолечением во избежание усугубления ситуации и развития осложнений. В этот период конъюнктивит часто связан с развитием патологий ЛОР-органов: гипертрофических и атрофических ринитов, изменением носовых раковин и так далее. В этом случае комплексное лечение проводят оба специалиста: офтальмолог и ЛОР.
Когда идти к специалисту?
При появлении признаков заболевания у ребенка к врачу необходимо обратиться в ближайшее время, поскольку характерно постепенное нарастание симптоматики. Если конъюнктивитом инфекционной природы поражен один глаз, при отсутствии лечения высок риск распространения возбудителя и на второй.
Обращение к офтальмологу взрослого пациента обычно осуществляется уже при выраженной симптоматике. Возможно самопроизвольное излечение от конъюнктивита через несколько суток, особенно, если он вызван аллергеном. При прекращении его воздействия на организм и приема антигистаминного средства симптоматика ослабевает или исчезает полностью.
Посетить врача требуется обязательно, если наблюдаются:
- постоянная или периодическая боль в глазу, иррадиация в лобную часть и щеку;
- выраженная светобоязнь, резь, ослабление зрения после взгляда на осветительный прибор;
- усиление болезненности при надавливании на глазное яблоко или при вращении им;
- гиперемия, отек, гнойные выделения.
При отсутствии возможности посещения офтальмолога допустимо посетить участкового терапевта. Он также может провести диагностику, назначить лечение или срочно направить к окулисту.
Полезное видео
Конъюнктивит: профилактика, лечение, что нельзя делать:
Заключение
Конъюнктивит не является тяжелым заболеванием глаз и легко поддается лечению. Симптоматика носит ярко выраженный характер, поэтому диагностика сложностей не вызывает. При проявлениях признаков патологии требуется обратиться к врачу-офтальмологу для назначения комплексного лечения. Также допустимо посетить взрослому пациенту участкового терапевта, ребенку — педиатра.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Ячмень, возникающий на глазу (на веке) – это припухлость, которая формируется при инфицировании одного или нескольких фолликулов ресниц (у самого корня волоса). Ячмень, который возникает на внешней поверхности века, называют наружным, а на внутренней – внутренним, соответственно. В медицинской практике ячмень носит другое название – гордеолум. Несмотря на то, что это одно из самых распространённых глазных заболеваний, многие до сих пор не знают, к какому именно врачу обратиться при возникновении проблемы. Разберёмся, что нужно делать при возникновении ячменя.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Причины возникновения
Чаще всего возбудителем ячменя является стафилококк золотистый. Этот микроорганизм живёт практически везде: на коже, на волосах, на слизистых. Редко недуг может вызвать стрептококк. Обычно заболевание получает своё развитие, когда для возбудителя создаётся благоприятная среда.

Вот несколько факторов, которые могут повлиять на это:
- долгое пребывание на холоде или сквозняке;
- затяжной стресс;
- регулярный тяжёлый физический труд;
- повышенные умственные или физические нагрузки;
- неправильное питание (или нарушенный режим приёма пищи);
- нехватка витаминов или минералов;
- увлечённость диетами для избавления от лишнего веса;
- сахарный диабет (любого типа);
- заболевания ЖКТ;
- частые инфекционные заболевания;
- наличие глистов в организме;
- генетическая предрасположенность к появлению ячменя;
- нарушения правил личной гигиены;
- часто использование линз (некорректный уход за ними);
- резкое ослабление иммунной системы.
Мнение эксперта
Носова Юлия Владимировна
Врач офтальмолог высшей категории. Кандидат медицинских наук.
Это неполный список возможных негативных факторов, которые повлекли за собой развитие инфекции. Более точную информацию вам может предоставить только врач после подробного осмотра.
Симптомы
Для того чтобы правильно определить возникшую проблему, нужно знать ряд симптомов, отличающих ячмень от других глазных инфекций. Особенно легко будет поставить диагноз самостоятельно, если ячмень наружный, здесь будет достаточно визуального осмотра, чтобы сразу же определить заболевание и отправиться к врачу.
Вот несколько характерных симптомов ячменя:
- отёк века;
- жжение в глазу;
- обильное слезотечение;
- ощущение инородного тела в глазу;
- пузырь на веке, с жёлтой жидкостью внутри;
- дискомфорт при попытке моргнуть;
- при пальпации глаза ощущается умеренная боль;
- возможно повышение температуры тела.
Обычно все перечисленные симптомы начинают проявляться у пациента последовательно, сменяя или дополняя друг друга.
При внутреннем типе ячменя поражается внутренняя часть органов зрения, припухлость формируется на слизистых оболочках. В 85% такое заболевание повлечёт за собой развитие осложнений в виде халязиона или хронической формы гордеолума.
Пузырь с сероватой или желтоватой жидкостью внутри на воспалённой части глаза формируется как при наружном типе заболевания, так и при внутреннем. Обычно он возникает на пятый день развития болезни. На четвёртый день после появления он самостоятельно прорывается, что сопровождается обильным течением гноя и слизи.
У некоторых пациентов возможно формирование двухстороннего ячменя, который вдобавок ко всем перечисленным выше симптомам сопровождается:
- местным увеличением лимфатических узлов;
- общей вялостью и недомоганием;
- апатией;
- слабостью;
- фебрильной температурой тела;
- нарушением сна;
- потерей аппетита.
Эти симптомы также могут быть присущи людям с низким иммунитетом и детям младшего дошкольного возраста.
Классификация
Как уже было сказано ранее, ячмень бывает двух видов:
- Наружный. Именно эта форма заболевания возникает у большинства пациентов. Инфекционное поражение представляет собой абсцесс (нарыв) на краю века. Какое-то время нарыв созревает, оставаясь в пределах наружной части века, а затем прорывается. Его формирование вызвано инфицированием тканей, которые располагаются вокруг.
- Внутренний. Как уже ясно из названия, этот абсцесс формируется на внутренней части века. Он получает развитие в результате инфицирования мейбомиевых желёз (располагаются в центральной части века, у самого ресничного основания). Количество таких желёз варьируется в пределах 50-70 на каждом веке. Они отвечают за поддержание нормального уровня влажности глаз, предотвращая испарение натуральной слезы с поверхности. При закупорке этих канальцев и возникает внутренний ячмень, который может привести к развитию халязиона.
К какому доктору идти, при возникновении симптомов?
Обращаться к офтальмологу нужно при возникновении первых признаков заболевания. Врач осмотрит поражённую область глаза, опросит пациента, точно установит диагноз и причину его развития.
Если пациент жалуется на сильную боль или ухудшение зрения, то врач попытается аккуратно вскрыть сформировавшийся гнойник без угрозы заражения окружающих тканей. После этого он обработает место вскрытия и назначит лечение, которое поможет окончательно победить инфекцию и избавиться от косметических дефектов. Вскрывать гнойник в домашних условиях самостоятельно ни в коем случае нельзя!
Диагностика
Каких-то особых методов диагностики гордеолума не существует. Обычно уже при визуальном осмотре врачу-офтальмологу становится понятно, что это за заболевание и отчего оно возникло. У ячменя существует ряд характерных симптомов, которые помогают отличить его от других глазных инфекций.
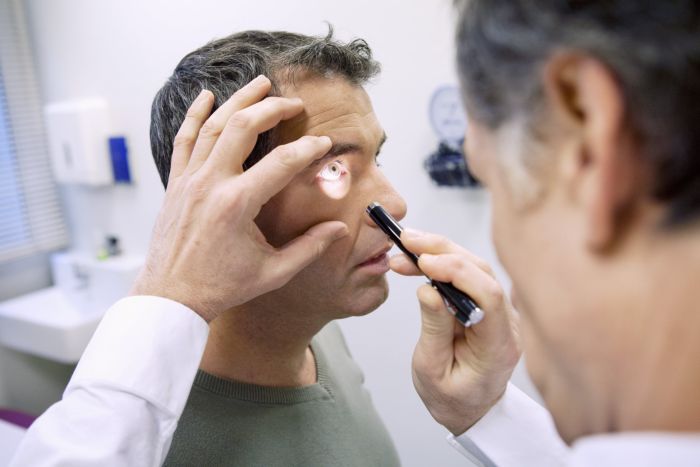
Единственное, что может назначить врач при сложных формах ячменя (например, возникших на фоне резкого снижения иммунитета) – анализ крови (на сахар и возможные инфекции) и кала (на наличие яиц глистов). Иногда дополнительно проводится микроскопия ресниц, которая помогает исключить наличие клеща. В отдельных случаях могут назначить анализ-мазок со слизистой оболочки глаза.
Лечение
Чаще всего лечение ячменя проводится безоперационным методом. Врач назначает препараты местного применения и реже антибиотические препараты и иммуностимуляторы для приёма внутрь.
Антибиотикотерапия
Антибиотические препараты назначаются редко в случае с ячменём. Обычно подбором занимается врач, опираясь на индивидуальную клиническую картину пациента. Длительность лечебного курса также определяет только доктор.
Антибиотики помогают снять воспалительный процесс и предотвратить дальнейшее распространение болезнетворных бактерий и повторному возникновению абсцесса.
Дополнительно врач может назначить так называемые иммуностимуляторы. Их нужно принимать одновременно с антибиотическими препаратами. Они помогут поднять уровень защиты организма, а также наладить естественный фон в период приёма антибиотиков и после него. Обычно в категорию иммуностимуляторов попадают такие средства, как:
- витаминные комплексы;
- БАДы;
- пивные дрожжи;
- лекарства с эхинацеей в составе.
И, конечно же, обязательными компонентами терапии, без которых все антибиотики будут бесполезны, являются мази и глазные капли. Они помогают снять местное воспаление, помочь гнойнику быстрее созреть, прорваться и не заразить окружающие ткани глаза. Большинство этих средств содержат в себе антибиотические соединения, которые ускоряют заживление тканей века. Чаще всего назначается тетрациклиновая мазь, гентамицин, эритромицин.
Когда нужно хирургическое лечение?
К помощи операции прибегают в том случае, когда медикаментозное лечение оказалось безрезультатным. В том случае, если абсцесс продолжает расти (сформировываясь в кисту), появляется сильный дискомфорт, боль, ухудшается зрение, врач может назначить хирургическое лечение.
Операция проводится под местным наркозом. Длится она в среднем 25-30 минут и состоит из нескольких этапов:
- Проведение анестезии при помощи инъекции.
- Как только глаз потеряет чувствительность, ячмень зажимают специальным приспособлением.
- При помощи скальпеля делается надрез, через который будет выводиться гной.
- Как только опухоль будет вычищена, на место надреза накладывают шов и обрабатывают его дезинфицирующим составом.
- Глаз закрывается марлевой повязкой.
Все манипуляции проводятся только опытным офтальмологом. Во время реабилитации пациенту будет необходимо периодически посещать врача для смены повязок. При перевязках используют специальные мази и капли. Госпитализацию после операции не проводят.
В последнее время всё чаще вместо скальпеля используют лазер. Такая операция проводится в течение 15 минут. Преимуществом лазерной терапии является отсутствие крови, рубцов, швов, перевязок и длительного ношения повязки на глазу:
- Сначала врач закапает в глаз пациента специальные обезболивающие капли.
- Как только глаз потеряет чувствительность, врач при помощи лазера сделает насечку и удалит гной.
Обычно в операции при ячмене нуждается всего 5% пациентов. И чаще всего виновны в этом сами больные, которые запустили болезнь и довели её до сложной, требующей хирургического вмешательства, стадии.
Полезное видео
Как лечить ячмень:
Рекомендации специалистов по профилактике
Если соблюдать определённые правила, то можно вполне предотвратить возникновение такого недуга, как ячмень. Вот наиболее важные из них:
- соблюдение всех правил гигиены, чистота рук и глаз (руками в глаза старайтесь лезть как можно реже и обрабатывайте их антисептиком или мойте с мылом перед процедурой);
- умывайтесь каждый день утром и вечером, тщательно смывайте с глаз косметику специальными мягкими составами, которые проверены офтальмологами;
- используйте препараты искусственной слезы (особенно если часто и долго работаете за компьютером);
- не пользуйтесь чужой косметикой, всё должно быть только своё (в том числе и полотенца);
- снизьте нагрузку на органы зрения;
- если носите контактные линзы, то ухаживайте за ним должным образом, меняйте их своевременно и соблюдайте все правила гигиены при надевании и съёме этих инструментов;
- наладьте режим сна и отдыха;
- скорректируйте своё питание, в нём должно быть достаточно витаминов и минералов;
- чаще гуляйте на свежем воздухе;
- занимайтесь спортом.
В случае, если уберечься от возникновения заболевания всё же не удалось, то не медлите с обращением к врачу. При появлении первых заметных симптомов сразу же обратитесь к офтальмологу, который составит для вас терапевтический курс и предотвратит появление осложнений или необходимость проведения хирургического вмешательства.
Заключение
Ячмень – это болезнь глазного века, которая сопровождается острым гнойным воспалением волосяной луковицы ресничного волоса с вовлечением окружающих сальных желёз. При всей распространённости этой патологии не все относятся к ней с должной серьёзностью.
Такая халатность и отказ до последнего от обращения к офтальмологу приводит не только к усугублению течения болезни, но и к развитию его хронической формы или серьёзных осложнений. Поэтому не стоит тянуть с лечением или заниматься самолечением, сразу же обратитесь к специалисту, который поможет вам избавиться от недуга в кратчайшие сроки без опасных последствий и возникновения непоправимых косметических дефектов.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник

