Воспаление плевры как называется
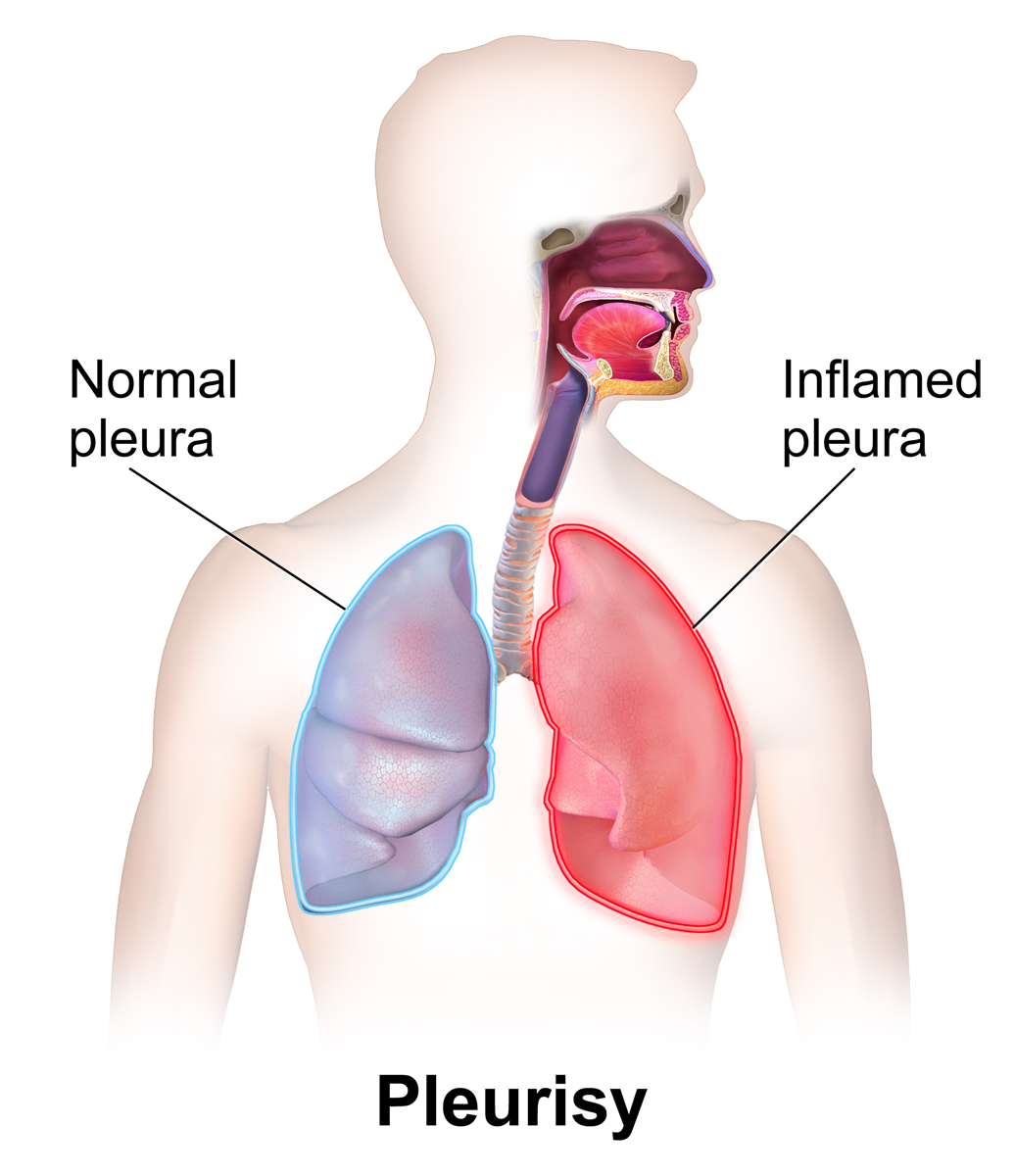
Плеври́т (Pleuritis-лат.)— воспаление плевральных листков, с выпадением на их поверхность фибрина (сухой плеврит) или скопление в плевральной полости экссудата различного характера (экссудативный плеврит). Этим же термином обозначают процессы в плевральной полости, сопровождающиеся скоплением патологического выпота, когда воспалительная природа плевральных изменений не представляется бесспорной[3]. Среди его причин — инфекции, травмы грудной клетки, опухоли.
Может быть самостоятельным заболеванием (первичный), но чаще является следствием острых и хронических процессов в лёгких (вторичный). Бывает сухой и экссудативный плеврит. По характеру экссудата различают серозные, серозно-фибринозные, геморрагические, гнойные, гнойно-гнилостные, ихорозные и хилусные плевриты. Бывает бактериальной, вирусной и аллергической этиологии. В последние годы в большинстве случаев плеврит имеет неспецифическую этиологию.
Признаки: боль в грудной клетке, связанная с дыханием, кашель, повышение температуры, одышка, в крови увеличивается число лейкоцитов, преимущественно за счёт нейтрофильной группы, выражен сдвиг ядра влево до юных форм и миелоцитов. СОЭ ускорена. При гнойном плеврите резко нарастают признаки токсемии, завершающейся коматозным состоянием.
Симптомы плеврита[править | править код]
- Клиника фибринозного плеврита. Больной предъявляет жалобы на боли при дыхании, кашле, при наклоне в противоположную сторону. Длительное время сохраняется субфебрильная лихорадка преимущественно в вечернее время; потливость. Объективные данные следующие: поверхностное, учащенное дыхание, положение больного вынужденное (больной лежит на больном боку, чтобы уменьшить боль). При физикальном осмотре наряду с симптомами основного заболевания будет выслушиваться локализованный или обширный шум трения плевры.
- При экссудативном плеврите болевые ощущения могут изменять свою интенсивность, но у больного появляется чувство тяжести в той или иной половине грудной клетки, одышка, сухой или со скудной мокротой кашель (рефлекторный характер). Больной как правило принимает вынужденное положение. При общем осмотре выявляется цианоз, акроцианоз, набухшие вены шеи. При осмотре грудной клетки: выбухание межреберий, пораженная половина отстает при дыхании. При пальпации обнаруживается ограничение экскурсии грудной клетки, голосовое дрожание не проводится. При перкуссии обнаруживается бедренная тупость перкуторного звука. При аскультации дыхание не проводится (если количество жидкости небольшое, то дыхание может проводиться, при наличии гноя дыхание может стать жестким или бронхиальным. При горизонтальном положении будет ослабление везикулярного дыхания).
- Клиника эмпиемы плевры характеризуется лихорадкой гектического характера, выраженной интоксикацией, изменением аскультативных данных.
Достоверным признаком подтверждающим наличие плеврита является рентгенография органов грудной клетки: классическим признаком выпотного плеврита являются гомогенное затемнение легочной ткани с косым верхним уровнем жидкости. Данная рентгенологическая картина наблюдается в случае диффузного плеврита, если количество жидкости превышает 1 литр. Если жидкости меньше литра, то жидкость скапливается в синусах, и наблюдается затемнение нижне-бокового синуса. Сложно бывает поставить диагноз, если имеется тотальное затемнение той или иной половины грудной клетки (тотальная острая пневмония, ателектазы легкого прямое противопоказание в торакоцентезу). Если это жидкость, то наблюдается контралатеральное смещение органов средостения. При гидропневмотораксе уровень жидкости горизонтальный. При междолевом плеврите то обычно, это представляется в виде двояковыпуклой линзы.
В диагностике плевритов важную роль играет плевральная пункция. Торакоцентез проводится в 7-8 межреберье по заднеакссилярной или лопаточной линии. Полученную жидкость осматривают, определяют её цвет, консистенцию. Необходимо определить транссудат или экссудат: нужно определить количества белка, произвести пробу Ривольта, исследовать ЛДГ. Транссудат: количество белка меньше 32 г/л, уровень ЛДГ меньше 1.3 ммоль/л, проба Ривольта отрицательная.
Экссудат: белка больше 36 г/л, уровень ЛДГ 1.75 ммоль/л, проба Ривольта положительная. Для четкого определения трансудата или экссудата необходимо определять коэффициенты — уровень белка выпота/уровень белка сыворотки крови, уровень общей ЛДГ выпота/уровень ЛДГ сыворотки. Если эти коэффициенты соответственно меньше 0.5 и 0.6 то это транссудат. Транссудат в основном появляется при трех состояниях: недостаточность кровообращения, циррозы печени, нефротическом синдроме. Если коэффициенты больше 0.5 и 0.6 то это экссудат, и дальнейшие поиски должны быть направлены на поиск причины.
Нормальный состав плевральной жидкости.
- Удельный вес 1015
- Цвет — соломенно-жёлтый
- Прозрачность — полная
- Невязкая
- Не имеет запаха
Клеточный состав:
- общее количество эритроцитов 2000-5000 в мм3
- общее количество лейкоцитов 800—900 мм3
- нейтрофилы до 10 %
- эозинофилы до 1 %
- базофилы до 1 %
- лимфоциты до 23 %
- эндотелий до 1 %
- плазматические клетки до 5 %
- белок 1.5 — 2 г на 100 мл (15-25 г/л).
- ЛДГ 1.4 — 1.7 ммоль/л
- глюкоза 20-40 мг на 100 мл (2.1 — 2.2 ммоль/л)
- рН 7.2
В тех случаях когда плевральная жидкость прозрачна, приступают к биохимическому исследованию (ЛДГ, амилаза, глюкоза). Снижение уровня глюкозы наблюдается при туберкулезных плевритах, резкое снижение глюкозы при мезотелиомах. Незначительное снижение глюкозы при острых пневмониях, особенно при микоплазменных.
Если жидкость мутная — нужно подумать о хилотораксе или псевдохилотораксе. Определяются в жидкости липиды — если выпадают кристаллы холестерина, то это псевдохилоторакс или холестериновый экссудативный плеврит. Если выпадают кристаллы триглицеридов, то это хилоторакс (поражение грудного протока, наиболее часто при злокачественных опухолях).
Если жидкость кровянистая, нужно определить гематокрит. Если больше 1 % — надо подумать об опухоли, травме, и эмболии легочной артерии с развитием инфаркта легкого. Если гематокрит больше 50 % — это гемоторакс, который требует хирургического вмешательства.
Затем выполняется цитологическое исследование плевральной жидкости. Если обнаруживаются клетки злокачественной опухоли, то определяют источник опухоли. Если преобладают лейкоциты — это остропротекающий плеврит, если инфильтрат пневмонический, то чаще всего это парапневмонический плеврит. Если это пневмония, то необходимо сделать томографию, бронхоскопию, компьютерную томографию. Если преобладают мононуклеары — это хронический плеврит, при котором необходима двукратная биопсия плевры, при которой можно установить этиологию. Если при двукратной биопсии плевры не установлен диагноз, то прибегают к сканированию легких, ангиографии, компьютерной томографии, УЗИ органов брюшной полости.
Формулировка диагноза: на первое место выставляется основное заболевание, затем осложнения — сухой плеврит, диффузный или осумкованный (с указанием локализации).
Лечение плеврита[править | править код]
Лечение плеврита должно быть комплексным и направлено прежде всего на ликвидацию основного процесса, приведшего к его развитию. Симптоматическое лечение имеет целью обезболить и ускорить рассасывание фибрина, предупредить образование обширных шварт и сращений в плевральной полости.
В остром периоде туберкулезного плеврита показано лечение противотуберкулезными препаратами: изониазидом —10 мг/кг, стрептомицином — 1 г, этамбутолом — 25 мг/ кг, рифампицином — 0,45—0,6 г/ сут. Этиотропное лечение туберкулезного плеврита длится 10—12 мес.
Успех лечения больного с парапневмоническим плевритом зависит от раннего начала и правильного подбора антибактериальных средств с учетом вида микроорганизмов и чувствительности к ним. Положительный эффект дает назначение иммуностимулирующей терапии (левамизол).
При опухолевых плевритах необходима целенаправленная химиотерапия, при плевритах ревматической этиологии — глюкокортикостероидные гормоны (преднизолон в суточной дозе 15—20 мг).
Хороший эффект дают десенсибилизирующие и противовоспалительные средства (кальция хлорид, ацетилсалициловая кислота, бутадион, анальгин, индометацин и др.), которые также обычно значительно уменьшают плевральные боли.
Профилактика плеврита[править | править код]
Плеврит может быть предотвращен, в зависимости от его причины. Например, раннее лечение пневмонии может предотвратить накопление плевральной жидкости. В случае заболеваний сердца, легких или почек, управление основной болезнью может помочь предотвратить накопление жидкости. Также необходимо проводить диспансеризацию, чтобы выявить заболевание на ранних стадиях и срочно оказать больному лечебную помощь.
Интересные факты[править | править код]
- Великая русская балерина XX века Анна Павлова умерла от плеврита в возрасте 49 лет.
- В пьесе Теннесси Уильямса «Стеклянный зверинец» Лора Вингфилд, болевшая в детстве плевритом, получила прозвище «Синяя Роза» в результате игры слов: pleurosis — blue roses.
Симптомы плеврита у животных[править | править код]
Из общих явлений констатируют угнетение животных, значительное снижение у них аппетита, повышение температуры тела. Обращает на себя внимание дыхание-частое, поверхностное, абдоминального типа. При односторонних плевритах нарушается симметрия экскурсий грудной клетки. Кашель в покое слабый и не частый, животное пытается его задержать. При перкуссии грудой клетки кашель усиливается и учащается. Мочеотделение при эксудативном плеврите уменьшено, моча сильно концентрирована и часто содержит белок. В крови обнаруживают нейтрофильный лейкоцитоз со сдвигом ядра влево, дегенерацию нейтрофилов и моноцитов.[4]
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Плевриты (недоступная ссылка). Медицина Алтая. Дата обращения 22 августа 2012. Архивировано 18 октября 2012 года.
- ↑ Г.В.Домрачев и др. Патология и терапия внутренних незаразных болезней сельскохозяйственных животных. — М., 1960. — 504 с.
Ссылки[править | править код]
- [da-med.ru/diseases/cat-63/d-309/ Da-med.ru ::: Плеврит]
Некоторые внешние ссылки в этой статье ведут на сайты, занесённые в спам-лист. Эти сайты могут нарушать авторские права, быть признаны неавторитетными источниками или по другим причинам быть запрещены в Википедии. Редакторам следует заменить такие ссылки ссылками на соответствующие правилам сайты или библиографическими ссылками на печатные источники либо удалить их (возможно, вместе с подтверждаемым ими содержимым). Список проблемных доменов |
Источник
Плеврит — одно из распространенных легочных заболеваний. На его долю приходится до 15% патологий легких. Плеврит может быть как самостоятельным заболеванием, так и осложнением других болезней, в частности онкологических.
Что такое плеврит, и когда он возникает
Плеврит — это воспаление плевры, представляющей из себя ткань, выстилающую грудную клетку изнутри (париетальная плевра) и легкое снаружи (висцеральная плевра). Болезнь может протекать по-разному: при экссудативном плеврите между листками плевры скапливается жидкость, при сухом — на плевральной поверхности происходит отложение белка (фибрина). Встречается и гнойный плеврит, при котором в плевральной полости (полости между листками) скапливается гной. Такое состояние называется эмпиемой.
Плеврит часто сопровождает другие заболевания, казалось бы, никак не связанные с легкими. Очень часто плеврит возникает на фоне опухолевых процессов, особенно рака молочных желез и рака матки, хотя опухоли в легких и самой плевре также могут быть причиной этого осложнения. Плеврит при онкологии значительно усугубляет состояние больного.
Плеврит также развивается как осложнение волчанки, панкреатита (особенно на фоне злоупотребления алкоголем), тромбоэмболии легочной артерии, инфаркта миокарда, ревматоидного артрита, заболеваний почек, печени и других органов.
Плеврит может иметь и инфекционную природу. Его нередко вызывают вирусы и бактерии, а также грибковые возбудители. Плеврит очень часто развивается как осложнение пневмонии, особенно у лежачих больных.
Это интересно!
В норме в плевральной полости находится 10–20 мл жидкости, которая по составу сходна с плазмой крови, но имеет более низкое содержание белка (менее 1,5 г/дл). Жидкость распределена между висцеральным и париетальным листками плевры и обеспечивает их скольжение относительно друг друга. Жидкость поступает в плевральную полость из системных капилляров париетальной плевры и оттекает по устьям и лимфатическим сосудам. Накопление жидкости в плевральной полости происходит при нарушении этого процесса — избыточном поступлении или медленном выведении[1].
Как определить плеврит: первые симптомы заболевания
Пациенты часто пропускают начало плеврита, поскольку его симптомы сходны с обычной простудой. Однако признаки этой патологии все же отличаются от других респираторных заболеваний. Следует знать, что признаки разных типов плеврита также различны.
Интересный факт
Плеврит и сегодня очень опасное заболевание, которое ежегодно диагностируется более чем у миллиона человек[2]. А в прошлые века оно не оставляло больному человеку почти никаких шансов. Историки полагают, что именно эта болезнь стала причиной смерти французской королевы Екатерины Медичи, правившей в XVI веке.
К самым типичным признакам сухого плеврита относятся:
- боль в груди, которая становится сильнее при кашле, попытке наклонить корпус в сторону или глубоком вдохе. Это наиболее характерный симптом сухого плеврита;
- повышение температуры;
- слабость, снижение работоспособности;
- потливость, особенно в ночные часы.
При экссудативном плеврите проявляются следующие симптомы:
- кашель, ощущение тяжести и стесненности в груди;
- одышка, поверхностное дыхание;
- бледность кожи, появление синюшного треугольника вокруг губ и носа;
- повышенная температура, слабость и сонливость;
- при вдохе можно заметить, что одна половина грудной клетки немного «запаздывает».
Гнойный плеврит, или эмпиема плевры, проявляет себя:
- высокой температурой (до 40°С);
- бледностью кожных покровов: кожа на ощупь холодная и влажная;
- затрудненным дыханием: человеку сложно дышать, он почти все время проводит в одном положении — при котором дышать немного легче;
- сильным кашлем и одышкой;
- болью в грудной клетке при дыхании;
- слабостью, головной болью, ломотой в мышцах и суставах.
Особенности течения болезни
Течение плеврита включает в себя три фазы:
Первая фаза. Кровеносные сосуды плевры расширяются, начинается повышенное выделение плевральной жидкости, однако лимфатическая система пока может выполнять свои функции и лишняя жидкость вовремя отводится из плевры.
Вторая фаза. Воспаление приводит к тому, что в плевре формируются спайки, отток жидкости нарушается, и, если лечение не назначено или не работает, в плевральной области начинают скапливаться плевральная жидкость и гной.
Третья фаза. Выздоровление, во время которого очаги воспаления рассасываются. Иногда вокруг них образуется фиброзная ткань, которая словно бы отделяет «опасную зону» от здоровых тканей — последний случай чреват переходом плеврита в хроническую форму.
Диагностика
Включает в себя комплекс лабораторных и инструментальных исследований и проводится под контролем пульмонолога и торакального хирурга, имеющих опыт лечения подобных пациентов.
Диагностика начинается с визуального осмотра, прослушивания и простукивания грудной клетки и сбора анамнеза, однако поставить точный диагноз только на основании жалоб пациента невозможно. Для уточнения потребуются лабораторные и инструментальные исследования. Обычно для диагностики плеврита назначают компьютерную томографию, рентгенографию и ультразвуковое обследование органов грудной клетки.
Нередко требуется взять жидкость из плевральной области на анализ, чтобы определить ее характер. Для этого проводят пункцию под местной анестезией.
Если есть подозрение на то, что плеврит был вызван опухолью плевры, проводят биопсию — специальным инструментом отделяют маленький кусочек плевры, который затем отправляют на анализ. Биопсия также проводится под местной анестезией.
Методы лечения плеврита
В основном лечение плеврита — консервативное. Хирургическое вмешательство требуется в тяжелых случаях.
Основа медикаментозного лечения плеврита — антибактериальные препараты. Сначала назначают антибиотики широкого спектра действия, а после получения результата анализов подбирают препараты точечного воздействия. Параллельно с антибиотиками выписывают противовоспалительные и обезболивающие препараты.
Также назначают мочегонные средства, лекарства от кашля, проводят детоксикационную терапию.
Медикаментозную терапию дополняют физиопроцедуры, в частности различные прогревания.
Однако консервативная терапия не всегда дает результат. Иногда жидкости скапливается так много, что она сдавливает другие органы. В таком случае проводят пункцию и/или дренирование плевральной полости.
Пункция плевры выполняется после исключения у пациента нарушений свертывающей системы крови. Выполняется разметка точки пункции при рентгенологическом или ультразвуковом исследовании. Как правило, процедура проводится в положении сидя, при котором жидкость опускается в нижние отделы грудной полости, отодвигая легкое от грудной стенки, что снижает риск его повреждения. Тонкой иглой производится послойное введение анестетика в ткани грудной стенки, после чего игла вводится в плевральную полость. Пункция всегда выполняется по верхнему краю ребра, чтобы избежать повреждения межреберных сосудов, проходящих вдоль нижнего края.
Иногда операцию приходится проводить несколько раз, поскольку единовременно можно откачать не более литра жидкости, иначе есть риск резкого смещения внутренних органов.
Частое повторение такой операции небезопасно. При необходимости неоднократных пункций целесообразно дренирование плевральной полости силиконовым или пластиковым термопластичным дренажем. Если прогнозируются дренирование или повторные пункции в течение длительного времени (недели, месяцы), необходима установка плевральной порт-системы, которая снимает необходимость в повторных операциях. Пациенту под кожу имплантируется специальный порт, соединенный с дренажной трубкой, которая вводится в плевральную полость. При появлении плеврального выпота достаточно проколоть мембрану порта и откачать жидкость. Еще одно преимущество плеврального порта — возможность проводить лекарственную терапию, вводя препараты в пораженную область прямо через это устройство. Сегодня интраплевральная порт-система — один из самых современных и малотравматичных методов решения проблемы скопления плевральной жидкости.
При хронических рецидивирующих плевритах, как правило, опухолевой этиологии, целесообразно выполнение процедуры по «склеиванию» париетального и висцерального листков плевры между собой — химический плевродез. Таким образом ликвидируется пространство между листками плевры и жидкость не скапливается. Данная процедура является щадящей и относительно легко переносится даже ослабленными пациентами.
Иногда, если позволяет состояние пациента и исчерпаны возможности других методов лечения, приходится прибегать к операции по удалению плевры. Современное выполнение такого хирургического вмешательства производится видеоторакоскопическим доступом: под наркозом через небольшой разрез около 1 см в плевральную полость вводится видеокамера, а через дополнительные один или два разреза — специальные длинные и тонкие инструменты, которыми и производится удаление плевры. Применение малотравматичных эндоскопических технологий позволяет уже на следующий после операции день «активизировать» пациента, он возвращается к привычному образу жизни уже через неделю после операции.
Вне зависимости от этиологии, плеврит представляет собой очень серьезное заболевание, лечение которого требует комплексного подхода. Не может не радовать тот факт, что в настоящее время проведение операций в торакальной хирургии через большие разрезы все больше вытесняется современными малоинвазивными (малотравматичными) методиками, которые позволяют избежать серьезных травм мышц, сосудов и нервов грудной стенки, неизбежных при выполнении открытых операций.
Источник

