Воспаление пирамиды височной кости лечение
Болезни верхушки пирамиды височной кости и их механизм развитияВерхушка пирамиды височной кости лежит спереди от внутреннего слухового прохода; ее пневматизация обратно пропорциональна объему губчатого вещества. Чем больше губчатого вещества, тем меньше воздуха и наоборот. Приблизительно у одной трети взрослого населения встречается пневматизированный тип верхушки пирамиды височной кости и чаще всего пневматизация выражена билатерально. Верхушка пирамиды височной кости имеет три поверхности: переднюю (верхнюю), которая входит в состав дна средней черепной ямки; заднюю, входящую в состав задней черепной ямки, а также нижнюю, которая лежит в горизонтальной плоскости. Наиболее жизненно важной структурой верхушки пирамиды является внутренняя сонная артерия, входящая через внутренний слуховой проход и идущая кпереди и в медиальном направлении до кавернозного синуса. Сразу латеральнее артерии расположены евстахиева труба и мышца, напрягающая барабанную перепонку. Большой поверхностный каменистый нерв (БПКН), выходит на переднюю поверхность, пересекает рваное отверстие и преганглионарными симпатическими волокнами соединяется в крылонебный узел. Вблизи передней поверхности верхушки пирамиды в меккелевой полости располагается ганглий тройничного нерва, а отводящий нерв проходит вдоль переднего каменистого синуса через складку твердой мозговой оболочки, известную как каменисто-клиновидная связка, которая участвует в формировании канала Дорелло.
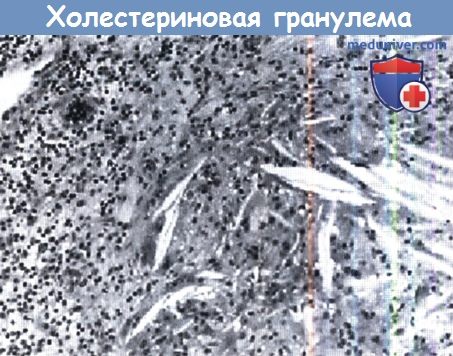
Холестериновая гранулема, холестеатома (эпидермоидная киста), а также мукоцеле составляют 99% первичных кистозных образований верхушки пирамиды височной кости, при этом чаще всего встречается холестериновая гранулема. Существует вероятность диагностической ошибки этих патологических образований с нормальным губчатом веществом малопневматизированной верхушки пирамиды височной кости, со скоплением жидкости в ячейках верхушки пирамиды височной кости (выпотом), а также с арахноидальной кистой. Обычно их можно различить при помощи магнитно-резонансной томографии (МРТ) и компьютерной томографии (КТ). Реже встречается первичное унифокальное поражение верхушки пирамиды — гистиоцитоз клеток Лангерганса (эозинофильная гранулема), хордома, хондросаркома, остеокластома. Вторичные поражения включают остеомиелит, первичные новообразования, метастатические опухоли, мукоцеле клиновидной кости и аневризму внутренней сонной артерии. Так как в предыдущих главах уже описаны первичные и вторичные новообразования, энцефалоцеле, холестеатомы среднего уха, а также остеомиелит верхушки пирамиды, данная глава сконцентрирована на диагностике и лечении первичных «кистозных» пораженияй верхушки пирамиды височной кости: холестериновой гранулеме, холестеатоме (эпидермоидной кисте) и мукоцеле. Холестериновая гранулема — гигантоклеточная реакция на инородное тело осаждения холестерина, сопровождающаяся хроническим воспалением, фиброзом и васкулярной пролиферацией в пределах фиброзной капсулы. Холестериновая гранулема встречается в 10 раз чаще, чем холестеатома и в 40 раз чаще, чем мукоцеле. Существуют две теории образования холестериновой гранулемы. Обструктивно-вакуумная теория основывается на обструкции воздухоносного пространства, которое ведет к поглощению газа и резорбции, формированию вакуума, кровоизлиянию слизистой оболочки, воспалению, распаду эритроцитов с формированием кристаллов холестерина. При формировании кристаллов холестерина каскад воспаления инициируется резорбцией кости и реакцией на воспалительное тело. В соответствии с теорией вовлечения губчатого вещества, в период интенсивной пневматизации верхушки пирамиды формируются патологические сообщения между слизистой воздухоносных клеток, и они постепенно замещаются губчатым веществом, что сопровождается кровоизлиянием в верхушечные воздухоносные клетки. Эритроциты распадаются, формируются кристаллы холестерина и начинается каскадная реакция воспаления.
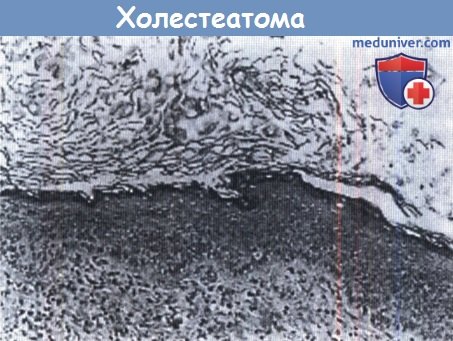
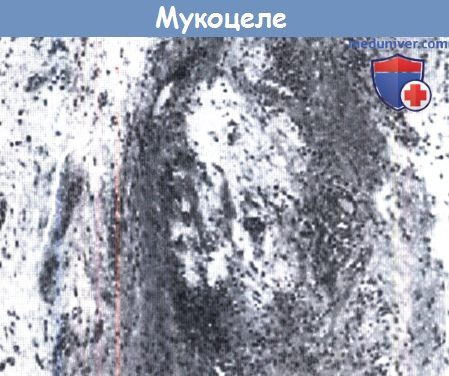
Холестеатома (эпидермоидная киста) состоит из эпителиального вала, фиброзного субэпителия и чешуек рогового вещества. Наличие эпителия позволяет отличить холестеатому от холестериновой гранулемы. Считается, что остатки эпидермиса формируются вблизи рваного отверстия в период эмбрионального развития, или же за счет миграции эктодермы наружного слухового прохода. Эпидермоидные кисты можно отличить от дермоидных по содержанию в последних кожных придатков (к примеру, потовых желез). По мере увеличения холестеатомы, костная эрозия может произойти от остеолитических энзимов эпителия и фиброзного субэпителия. Мукоцеле образуется в результате обструкции дренажа высокопневматизированной верхушки пирамиды и также может быть причиной формирования кистозного образования. Мукоцеле отличается от холестеатомы наличием ороговевающего эпителия, а от холестериновой гранулемы наличием кристаллов холестерина и плотной фиброзной капсулы. Некоторые клиницисты рассматривают хроническое скопление жидкости, мукоцеле и холестериновую гранулему как различные стадии одного и того же патологического процесса. Это подразумевает, что хроническое, симптоматическое скопление жидкости может и вовсе не являться доброкачественным и «не требующим вмешательства» поражением, а наоборот, требующим хирургии. Другими поражениями верхушки пирамиды височной кости, которые могут быть приняты за кистозные, являются скопление жидкости и ассиметрично расположенное губчатое вещество. Симптомы воспаления верхушки височной кости могут быть схожи с таковыми при кистозных поражениях. Скопление жидкости — это серозный выпот в воздухоносных клетках верхушки пирамиды. В сущности, выпот не разрушает кость, но из-за головной боли и симптомов сдавления может потребоваться срочное хирургическое вмешательство. Как нозологическая единица скопление жидкости в верхушке пирамиды представлена слабо, но может являться аналогом хронического серозного мастоидита, либо стадией формирования холестериновой гранулемы. Обычно случайной рентгенологической находкой является ассиметрично расположенное губчатое вещество верхушки пирамиды. Остаточное губчатое вещество непневматизированной или малопневматизированной верхушки пирамиды создает некоторые затруднения при диагностике. Правильное распознавание этого вполне нормального явления позволит избежать неправильной диагностики, ненужного обследования и лечения. У 34 пациентов Roland et al. при обработке 500 снимков КТ обнаружили ассиметричную пневматизацию верхушки пирамиды височной кости. Воспаление верхушки пирамиды может развиваться в результате острого или хронического среднего отита; в случае хронического среднего отита наиболее частым возбудителем является Pseudomonas aeruginosa. При хроническом гнойном процессе, который сопровождается сильной болью в ухе, всегда следует подозревать воспаление верхушки пирамиды височной кости. Боль обычно является результатом либо вовлечения в воспалительный процесс твердой мозговой оболочки, либо непосредственного раздражения гассерова узла в меккелевой полости. Также необходимо исключить воспаление верхушки пирамиды при парезах черепно-мозговых нервов. Классическая триада Градениго включает в себя патологические выделения из уха, выраженную ретроорбитальную боль и паралич отводящего нерва. — Также рекомендуем «Обследование для диагностики болезни верхушки пирамиды височной кости» Оглавление темы «Болезни верхушки пирамиды височной кости.»:
|
Источник
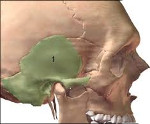
Петрозит – это воспалительный процесс, локализованный в области пирамиды (каменистой части) височной кости, реже поражающий исключительно её верхушку и протекающий по типу остеита или остеомиелита. Характерными проявлениями заболевания являются синдром Градениго (боли, гноетечение, нейропатия) в сочетании со снижением слуха, лихорадкой. Диагностика основывается на данных клинической картины, результатах лабораторных анализов, рентгенологического исследования, КТ, МРТ височных костей. Осуществляется комплексное лечение, выполняются дренирующие хирургические операции на фоне массивной антибактериальной терапии.
Общие сведения
Петрозит является осложнением гнойно-воспалительных заболеваний наружного и среднего уха. Иногда развивается после хирургических вмешательств на сосцевидном отростке. Встречается преимущественно у лиц с выраженной пневматизацией пирамиды височной кости, которые составляют около 30% всего населения. Благодаря широкому применению антибиотиков в оториноларингологической практике в последние годы петрозит наблюдается очень редко, осложняет течение 1-5% случаев отитов. По частоте встречаемости занимает 25 место среди всех осложнений патологии среднего уха. Мужчины болеют в 1,5 раза чаще женщин.

Петрозит
Причины петрозита
Возбудителями болезни чаще всего становятся пневмококки, гемолитические стрептококки и синегнойная палочка. Реже этиологическим фактором являются другие представители кокковой микрофлоры. Описаны единичные случаи височного остеомиелита, вызванного микобактериями туберкулёза. Петрозит у таких пациентов развивался на фоне генерализованного специфического процесса. Очень редко заболевание индуцируется грибками. Распространению инфекции способствуют высокая вирулентность микроорганизмов. К факторам риска развития тяжёлой патологии относятся:
- Гиперпневматизация височной кости. Чаще страдают пациенты с высокой степенью пневматизации пирамиды. Наиболее тяжело болезнь протекает при диплоэтическом (спонгиозном) строении костной ткани, когда в каменистой части присутствует большое количество мелких ячеек, заполненных воздухом.
- Иммунодефицитные состояния, гиповитаминозы. Петрозит осложняет течение отитов, мастоидитов при нарушении функций факторов общей и локальной иммунной защиты. У детей данную патологию часто провоцирует снижение местного иммунитета на фоне ветряной оспы, краснухи или кори. Основным предрасполагающим фактором у взрослых служит сахарный диабет. Развитию болезни способствует общее истощение больного, недостаток витаминов в рационе.
Патогенез
Ячейки височной кости, окружающие лабиринт, сообщаются со средним ухом посредством узких извилистых клеточных ходов. При значительном снижении сопротивляемости организма инфекция распространяется по этим ходам или гематогенным путём. Развивается остеомиелит. Отток гноя затруднён, еще больше ухудшается при формировании грануляций. Происходит гнойное расплавление костной ткани. В зависимости от варианта пневматизации воспаление охватывает всю пирамиду или ее отдельные участки. При изолированном поражении верхушки формируется петроапицит.
В гнойно-воспалительный процесс вовлекается головной мозг и его оболочки. Апицит приводит к возникновению ограниченного верхушечного лептоменингита либо, распространяясь дальше по верхней части пирамиды, вызывает воспаление оболочек мозга в области средней и задней черепных ямок. В результате могут развиваться тромбозы кавернозного синуса, нейропатии III – VI, IX – XII черепно-мозговых нервов. Петрозит с поражением нижней поверхности костной структуры провоцирует прорыв гноя в носоглотку.
Классификация
Остеомиелит может охватывать пирамиду полностью или только её верхушку. Петрозит бывает передним, локализованным в передних надлабиринтном и подлабиринтном, а также прекохлеарном пространствах и задним, провоцирующим воспаление в задних над- и подлабиринтных ячейках и транслабиринтном участке. По клиническому течению выделяют следующие формы заболевания:
- Молниеносная. Возникает у грудных детей. Характеризуется бурным распространением инфекции с гангренозным поражением окружающих мягких тканей, 90% летальностью. Протекает по типу септикопиемии.
- Острая. Развивается в детском возрасте. При этой форме наблюдаются прорывы гноя в полость черепа и носоглотку, венозные тромбозы и поражения вестибулярного аппарата.
- Подострая. Наиболее распространенный вариант. Выявляется у молодых взрослых и в пожилом возрасте. Характерно чередование периодов ремиссии с обострениями, постепенное вовлечение в патологический процесс черепных нервов.
Симптомы петрозита
Первые симптомы осложнения появляются на 3-4 неделе острого среднего отита или в послеоперационном периоде после хирургического вмешательства на среднем ухе, сосцевидном отростке. Классический петрозит проявляется триадой Градениго, включающей в себя резкие боли со стороны поражения, гноетечение из уха и нейропатию отводящего нерва, однако из-за антибиотикотерапии часто определяются не все характерные для данной триады симптомы. Иногда клиническая картина дополняется другими проявлениями болезни.
Петрозит манифестирует болевым синдромом. Боль локализуется на стороне поражения, обычно ощущается глубоко в ухе или ретроорбитально. Гемикраниалгия усиливается в ночное время, может носить приступообразный характер, иррадиировать в зубы, затылок и область лба. Другим патогномоничным признаком патологии является оторея. Присутствует обильное гноетечение из больного уха, выделения могут быть зловонными. На возможность развития височного остеомиелита указывает внезапное появление массивной отореи после радикальной операции или антромастоидотомии.
Парез VI черепно-мозгового нерва становится причиной нарушения подвижности глазного яблока. Наблюдается косоглазие, диплопия. Возможно поражение других черепных нервов. У пациентов выявляется опущение века, офтальмоплегия и прочие неврологические симптомы. Значительно снижается слух. Иногда петрозит сопровождается прорывом гноя в лабиринт. В процесс вовлекается преддверно-улитковый нерв, возникают головокружения, нарушения равновесия.
Симптомы общей интоксикации обычно резко выражены. Температура тела у детей и молодых взрослых повышается до фебрильных и гипертермических значений. У пожилых людей чаще наблюдается субфебрилитет. Присутствует общая слабость, утомляемость. Даже при отсутствии болей настроение пациента снижено, отмечается подавленность. По мере прогрессирования болезни сознание нарушается вплоть до коматозного состояния.
Осложнения
Несвоевременно распознанный петрозит приводит к развитию тяжёлых, нередко жизнеугрожающих состояний. Самым частым осложнением заболевания является гнойный менингит. Тромбозы венозных синусов встречаются реже, служат причиной формирования абсцессов головного мозга. Внутримозговые осложнения наряду с множественными параличами черепных нервов в 88-90% случаев заканчиваются летально. При петрозите возможно попадание гноя в канал сонной артерии с ее последующей облитерацией или разрывом и дальнейшей гибелью больного.
Исходом неврита слухового нерва становится нейросенсорная тугоухость. Иногда наступает полная глухота. Другим осложнением петрозита, сопровождающимся выраженным снижением слуха, является лабиринтит. Изредка встречается поражение зрительного нерва со слепотой на один или оба глаза. Распространение инфекции по нижней поверхности пирамиды приводит к образованию натёчных абсцессов носоглотки, шейных клетчаточных пространств и средостения.
Диагностика
Диагностический поиск при подозрении на петрозит осуществляет врач-оториноларинголог. При сборе анамнеза уточняются предшествующие операции на ЛОР-органах, длительность течения отита, учитывается наличие сопутствующей патологии. Осмотр выявляет отёчность мягких тканей заушной области, признаки отореи. При пальпации ушной раковины и соответствующей половины головы наблюдается резкая болезненность. Визуально определяются симптомы парезов черепных нервов, нистагм. Окончательный диагноз устанавливается на основании результатов следующих процедур:
- Эндоскопия. Отоскопия позволяет выявить достоверные признаки воспаления в области наружного слухового прохода, среднего уха. Определяется отёк и помутнение барабанных перепонок, в большинстве случаев присутствуют перфорации, слуховые проходы заполнены гноем. Осуществляется забор гнойного отделяемого.
- Лабораторные исследования. Лейкоцитоз, нейтрофильный сдвиг формулы периферической крови отражают наличие воспаления в организме. Исследование спинномозговой жидкости позволяет подтвердить или исключить гнойный менингит. С помощью культурального метода выявляется возбудитель заболевания, определяется его чувствительность к антибиотикам.
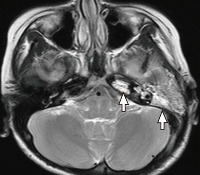
- Визуализационные методики. Рентгенография височных костей по Стенверсу визуализирует зоны воспаления и расплавления костной ткани. КТ, МРТ дают возможность более точно локализовать патологический процесс, выявить внутримозговые осложнения. С помощью этих методик осуществляется дифференциальная диагностика петрозита с новообразованиями височной кости. С этой же целью иногда выполняется радиоизотопное сканирование костей черепа.
Вспомогательными методами диагностики являются аудиометрия, камертональное исследование, которые используются для определения степени снижения слуха. Петрозит следует дифференцировать с доброкачественными и злокачественными опухолями черепа и головного мозга, аневризмой сонной артерии, гистиоцитозом Х. Пациентов консультируют онкологи, нейрохирурги. В неясных случаях выполняется биопсия каменистой части виска.
Лечение петрозита
Пациенты с диагностированным петрозитом подлежат госпитализации в отделение оториноларингологии. Выбор тактики лечения зависит от распространённости процесса, наличия осложнений. Несмотря на несколько описанных в зарубежной литературе случаев успешного консервативного лечения заболевания, предпочтение отдаётся комплексному подходу к ведению пациента. Оперативные вмешательства сочетаются с массивной антибактериальной терапией.
Консервативная терапия
Основу фармакологического лечения остеомиелита височной кости составляет антибактериальная терапия. Оптимально назначение медикаментов с учетом результатов определения чувствительности микрофлоры к антибиотикам. При отсутствии такого исследования лечение назначается эмпирически. Обычно применяются защищённые аминопенициллины, цефалоспорины 3-4 поколения, линкозамиды. Препараты вводятся в высоких дозах, парентерально. Одновременно осуществляется коррекция уровня глюкозы крови, проводится общеукрепляющая терапия.
Согласно публикациям некоторых зарубежных авторов, неосложнённый петрозит можно полностью излечить консервативными методами. Описано несколько случаев выздоровления пациентов с полным восстановлением функции отводящего нерва. Такие больные нуждаются в постоянном медицинском наблюдении, регулярном динамическом рентгеновском контроле. Однако чаще консервативное лечение применяется перед оперативным вмешательством и после него.
Хирургическое лечение.
Оперативное вмешательство показано при отсутствии положительного эффекта от проводимой антибактериальной терапии. В целях профилактики жизнеугрожающих состояний многие специалисты рекомендуют сразу после постановки диагноза активно наладить отток гноя из поражённого участка кости. Для этого выполняется антромастоидотомия или общеполостная операция. При вторичном послеоперационном нагноении для улучшения оттока гноя рекомендуется тщательно прочистить и расширить свищевые каналы. При неэффективности такого лечения височная кость подвергается частичной резекции.
Прогноз и профилактика
Своевременное выявление и ранее начало лечения заболевания ведёт к полному выздоровлению больного с обратным развитием нейропатий. Прогноз значительно ухудшается при присоединении внутримозговых осложнений, параличах нескольких черепных нервов. Молниеносная форма болезни обычно заканчивается гибелью пациента. Профилактические мероприятия сводятся к адекватному лечению заболеваний уха, мастоидитов.
Источник