Воспаление печени после лекарств
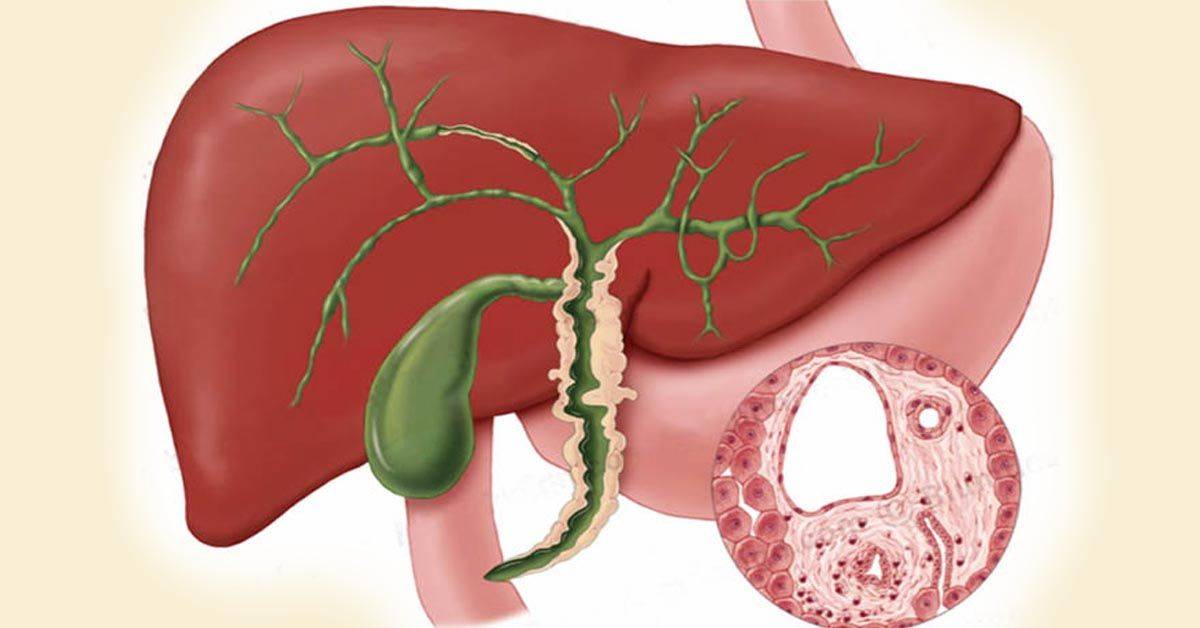
Лекарственное поражение печеночных клеток неминуемо после длительного медикаментозного лечения. Если не восстановить печень после приема медикаментов, орган утрачивает защитную и секреторную функцию, что чревато ухудшением пищеварения и снижением иммунитета. Чтобы избежать неприятных последствий, о здоровье «природного фильтра» нужно позаботиться заранее. Для восстановления печени врачи рекомендуют изменить питание, назначают специальные медикаменты и фитотерапию.
Последствия длительного лечения
Печень играет важную роль для здоровья человека. Железа участвует в пищеварении и очищает кровь от чужеродных веществ, попадающих в организм с пищей. Токсичное воздействие на клетки печени оказывают инфекционные патогены, а также лекарственные препараты для их лечения.
Вредит здоровью печени самолечение, которым часто занимаются пациенты, не задумываясь о последствиях.
К поражению гепатоцитов может привести даже бесконтрольный прием лекарственных трав (зверобоя, мать-и-мачехи), а также длительный прием:
- препаратов от аритмии;
- стероидных гормонов, контрацептивов;
- НПВС (нестероидных противовоспалительных препаратов);
- противосудорожных средств;
- антибиотики, препараты для нормализации сахара в крови;
- препараты против грибка;
- аспирин, парацетамол;
- противотуберкулезный препарат Изониазид;
- противоопухолевые средства, применяемые для химиотерапии.
Больше того, вред печени причиняют витамины. Наибольшую опасность представляет витамин А, его переизбыток отрицательно влияет на орган.
Нарушение оттока секрета могут вызвать антибиотики. Они делают печеночный секрет вязким, затрудняют его выведение и могут вызывать воспаление (острый токсический гепатит). В результате изменения состава и концентрации желчи развивается внутрипеченочный холестаз (скопление желчи в печеночных протоках).
Некоторые гормоны, поступающие в кровь в виде препаратов или вырабатываемые в организме человека, способны накапливаться в печени, что со временем приводит к увеличению органа и застою желчи.
Медикаментозное восстановление
Для регенерации печеночных клеток и предотвращения патологических заболеваний печени разработаны специальные лекарственные препараты. Они восстанавливают железу, снижают нагрузку на орган. Более того, многие из них борются с воспалением, фиброзным перерождением и оказывают антиоксидантный эффект.
Эссенциальные фосфолипиды
В основе гепатопротекторного средства лежит действующее вещество – фосфолипиды. Входящий в их состав фосфатидилхолин восстанавливает структуру клетки, защищает гепатоциты от агрессивного воздействия вредных веществ. Эссенциальные фосфолипиды:
- участвуют в нормализации белкового и жирового обмена веществ;
- предотвращают утрату печеночных ферментов;
- препятствуют дефициту полезных веществ;
- восстанавливают функции печени;
- предупреждают рост фиброзной ткани, снижая риск развития цирроза.
Помимо оригинального препарата, врачи часто назначают его аналоги – Эссенциале форте, Фосфонциале, Резалют про, Фосфоглив, Эссливер.
Растительные гепатопротекторы
Средства для восстановления печени природного происхождения «работают» за счет целебных свойств растений. Препараты нормализуют синтез белковых соединений, восстанавливают гепатоциты, оказывают мягкое желчегонное действие, улучшают пищеварение и защищают печеночные клетки от токсичного влияния лекарств, алкоголя.
Основные средства данной группы:
- ЛИВ-52;
- Карсил;
- Бонджигар;
- Аллохол;
- Фламин;
- Гепабене.
Хорошими регенеративными способностями обладают препараты с бессмертником и расторопшей.
Средства животного происхождения
Способность улучшать функции печеночных клеток ученые заметили у активных веществ, выделенных из клеток печени животных. Это открытие использовали в фармацевтической промышленности, разработав средства для восстановления железы с комплексом белков и нуклеопротеидов, полученных из печеночных клеток крупного рогатого скота.
Гепатопротекторы животного происхождения (биорегуляторы) восстанавливают печень после лечения лекарствами, негативно влияющих на нее, улучшают функциональность органа после острых и хронических патологий. Чаще всего назначают Гепатамин. Помимо токсического поражения гепатоцитов, препараты этой группы рекомендуют принимать людям пожилого возраста для поддержания работы железы.
Диета
Печень активно участвует в процессе пищеварения, нагрузка на орган очень велика. Облегчить работу ослабленной железе поможет правильный режим и рацион питания, а употребление полезных для печени продуктов ускорит регенерационный процесс.
Подходящие продукты
Щадящее питание для печени и желчевыводящей системы разработано терапевтом Певзнером. Это диета №5, основанная на разумном ограничении жиров с сохранением нормальных показателей белков и жиров. Из рациона исключают жирную пищу, копченые и соленые изделия, колбасы, консервы, кондитерские изделия, шоколад, алкоголь и сладкую газировку.
В список рекомендованных продуктов включены:
- нежирные кисломолочные продукты (йогурт, кефир, творог, твердый сыр);
- диетическое мясо курицы, кролика, молодой говядины;
- рыба с небольшим содержанием жира;
- первые блюда без мяса на воде;
- полужидкие каши из гречки, риса, овсянки;
- белый хлеб вчерашней выпечки, сухое печенье, сухари;
- сладкие фрукты, овощи без экстрактивных веществ;
- на десерт желе, мармелад, зефир.
Пить можно несладкий чай, некрепкий кофе в небольших количествах, кисели, компоты, теплый отвар плодов шиповника, ромашковый чай.
Оптимальное для оздоровления печени меню нужно дополнить продуктами для восстановления органа:
| Название | Действие на организм |
| Мед | При отсутствии аллергии на пчелопродукты, будет полезно кушать мед по 2-3 чайные ложки в день за полчаса до еды. Его компоненты активизируют синтез желчи и процессы восстановления. |
| Растительное масло | Врачи рекомендуют включать в рацион 1-2 ложки оливкового, подсолнечного или кукурузного масла, лучше холодного отжима. |
| Яблоки | Получить ударную дозу витаминов и других полезных веществ можно при употреблении яблочного пюре. Если кушать яблоки в запеченном виде, в организм поступает полезная для печени клетчатка. |
| Авокадо | Ценный плод – источник мононенасыщенных жиров, способствует выработке в организме глутатиона. Это антиоксидант, помогающий отфильтровать вредные вещества из органа и восстановить поврежденные клетки. |
| Грейпфрут | Цитрус богат витамином С и антиоксидантами, помогает выводить канцерогены и витамины, но включать в меню его нужно осторожно. Грейпфрут нельзя есть при наличии камней в пузыре, печеночной недостаточности. |
| Тыква | Мякоть овоща избавляет железу от лишней нагрузки, улучшает пищеварение, обладает легким желчегонным действием, предупреждая застойные процессы. Тыква восстанавливает гепатоциты, подавляет рост опухолевых клеток, угнетает патогенов и паразитов. |
| Куркума | Активное вещество специи, которое обладает лечебным свойством – куркумин. Он проникает в мембрану клетки, восстанавливает структуру и функции органа. |
Принципы питания
Следование правилам приготовления пищи, и нормализация режима ее приема обеспечивает оптимальные условия для восстановления органа. Рекомендуется:
- Дробное питание небольшими порциями. Переедание – злейший враг печени. Избыток пищи заставляет печень усиленно работать, жир откладывается в клетках железы, вызывая жировую дистрофию.
- Кушать нужно регулярно, не допускать слишком больших промежутков между приемами пищи.
- Перед употреблением еду следует подогревать. Слишком холодные, как и горячие блюда, вызывают спазм стенок желчного пузыря и протоков, что в последующем приводит к функциональным расстройствам билиарной системы и негативно отражается на работе печени.
- Блюда готовят на пару, продукты отваривают, запекают. Термическую обработку должны проходить даже фрукты и овощи. Сырая растительная пища содержит большое количество грубой клетчатки, которую нелегко переварить.
- Важно принимать достаточное количество жидкости — не менее 1,5 л в день. Вода улучшает качество метаболических процессов и разжижает желчь.
Восстановление печени после употребления лекарственных средств невозможно без отказа от вредных привычек. Никотин и алкогольные напитки – источники токсичных веществ, поэтому их употребление перечеркнет ранее проведенное лечение.
Народные методы
Альтернативой традиционной медицине могут стать рецепты народных лекарей, основанные на применении трав. Восстановление органа невозможно без его очищения от токсинов и вредных веществ, поэтому в список народных методов входит тюбаж.
Слепое зондирование является лечебным приемом и традиционной медицины, но делать его можно только после одобрения врача. У процедуры есть противопоказания. Самым щадящим и мягким очищающим действием обладает шиповник или желчегонные травы.
Популярные рецепты для регенерации клеток печени:
- Эксперты советуют в течение месяца ежедневно есть творог с медом. Вкусное и полезное блюдо быстро приготовить: 200 г маложирного творога смешать с 1 столовой ложкой меда. Целебное лакомство не подойдет страдающим от аллергии, а диабетикам следует принимать его с осторожностью.
- Отвар овса – уникальный напиток, улучшающий функцию не только печени, но и всего пищеварительного тракта. Для получения желаемого эффекта пить его нужно длительно – не менее 2 месяцев. Для этого по утрам в 1 литре воды варят 100 г неочищенного овса. Полученный объем нужно разделить на части и употребить в течение дня.
- Куркума в сочетании с медом (1/4 чайной ложки и 1 чайная ложка) улучшит работу печени. Смесь нужно растворить в стакане теплой воды и выпить небольшими глотками.
Целебными свойствами для печени обладают семена расторопши. Ее принимают в виде отвара: 2 столовые ложки кипятят в 500 мл воды. Целебный раствор принимают по 1 столовой ложке каждый час. Продолжительность курса лечения – 1,5-2 месяца.
Лечение в стационаре
Большие дозы гепатотоксичных лекарств могут привести к опасной реакции со стороны печени:
- внутрипеченочный застой желчи, сопровождаемый признаками желтухи;
- некроз (отмирание части печеночных клеток);
- острый лекарственный гепатит;
- портальная гипертензия;
- гепатоцеллюлярная аденома (доброкачественная опухоль).
Такие заболевания печени требуют срочной медицинской помощи, для оказания которой часто требуется госпитализация. Лечение и восстановление печени проводится комплексно, под наблюдением гепатолога. По мере нормализации состояния пациента выписывают и дают рекомендации по диете и восстановительным процедурам в домашних условиях.
Советы для детского организма
К сожалению, длительное лечение медикаментами может потребоваться и в детском возрасте. Печень у ребенка развивается до 12 лет, поэтому если малышу предстоит лекарственная терапия, о ее защите важно позаботиться заранее.
На время приема лекарств нужно максимально «выключить» печеночные клетки из процесса пищеварения. Для этого достаточно соблюдения щадящей диеты. Ребенку нужно кушать полужидкие каши на воде, паровые котлетки из диетического мяса, отварную нежирную рыбу, отварные и запеченные овощи и фрукты.
Параллельно с коррекцией питания врач назначает гепатопротекторы для поддержания печени. Если гепатоциты получили токсичное отравление, средства используют и для их регенерации. Даже обширное повреждение печеночных клеток в детском возрасте можно восстановить, если вовремя принять меры.
Профилактика
Чтобы не навредить самому себе, важно помнить «золотое» правило применения лекарственных средств – назначать их должен врач. Только доктор сможет оценить текущее состояние и подобрать «правильные» лекарства.
Для снижения их токсичное воздействие, важно придерживаться простых советов:
- запивать медикаменты водой, не нужно использовать соки и другие напитки, если об этом нет специальных указаний в инструкции к препарату;
- чтобы в последующем не возникал вопрос, как восстановить орган после приема препаратов, принимать гепатопротекторы заранее;
- принимать лекарственное средство на голодный желудок, только если это предусмотрено производителем;
- отказаться от табака и алкоголя.
Если после курса лечения какого-либо заболевания, появились симптомы поражения печени, обратиться к врачу для обследования и получения рекомендаций по восстановлению железы.
Источник
Существует ряд негативных факторов, которые пагубным образом сказываются на функциональности печени. Они связаны с внутренним либо внешним воздействием, приводят к структурным изменениям паренхиматозных тканей, гепатомегалии, гибели клеток (гепатоцитов), воспалительной реакции.
Рассмотрим причины и симптомы воспаления печени у женщин и мужчин, детей, варианты консервативной терапии и профилактические мероприятия.
Причины воспалительного процесса в печени и симптомы
Печень выступает самой крупной железой в человеческом организме, вес органа у взрослого человека достигает 1500 г. Отличается многофункциональностью – принимает участие в пищеварительном процессе, кровотоке, обмене витаминов.
Этиология нарушения функциональности печени многообразна. Факторы – патогенные микроорганизмы, токсины, нарушение кровообращения, процессов обмена, недуги иммунной системы, болезни ЖКТ.
Патологии печени, желчного пузыря и желчевыводящих путей развиваются по следующим причинам:
- Аномалии врожденного характера.
- Резкое снижение иммунного статуса.
- Гиподинамия.
- Нервные напряжения.
- Гормональный сбой.
- Неправильное питание.
- Плохая экологическая обстановка.
- Курение, потребление алкоголя, наркотиков.
- Лишний вес.
- Сахарный диабет, паразитарные болезни.
- Травмы брюшной полости.
- Применение антибиотиков, гормональных лекарств.
- Беременность.
- Вирусные инфекции и др.
Условно все провоцирующие факторы делят на внутренние и внешние. И большую опасность представляют внутренние факторы, поскольку с ними тяжелее бороться.
Клинические проявления воспаления в железе
Острое воспаление печени отличается яркой клиникой. Доктор может заподозрить воспалительный процесс во время физикального осмотра, пальпации. У больных диагностируют гепатомегалию – увеличивается железа в размерах.
К основным симптомам воспаления печени острой формы относят:
- Боль в области проекции печени различной интенсивности.
- Тошнота, рвота, нарушения работы пищеварительного тракта.
- Увеличение температуры тела.
- Лихорадочное состояние.
- Головокружение, головная боль.
- Изменения цвета урины, кала.
- Пожелтение кожного покрова, белков глаз и слизистых оболочек.
- Горечь в ротовой полости.
- Зуд кожного покрова (это симптом нарушения отхождения желчи по протокам).
Хроническое воспаление будет означать вялотекущий процесс, который не проявляется выраженными симптомами, чаще всего связан с общим ухудшением самочувствия:
- Постоянная усталость, снижение работоспособности.
- Беспричинная раздражительность, эмоциональная нестабильность.
- Периодически возникают приступы тошноты.
- Нарушение сна.
- Чрезмерная сухость кожного покрова.
- Наличие неприятного привкуса во рту.
- Изменения стула.
Периодически хронические болезни печени обостряются, что приводит к появлению ярких признаков заболевания. Если отсутствует квалифицированная помощь, заболевание прогрессирует, что чревато дисфункцией печени.
Воспаление печени в ряде случаев проявляется специфической симптоматикой:
- Формирование сосудистых звездочек на поверхности тела.
- Гиперемия ладоней (печеночные ладони).
- Малиновый окрас языка без видимых сосочков.
- Тремор конечностей.
- Образование плоских наростов на верхних веках.
- У мужчин увеличивается грудь.
- Отечность пальцев.
В каждой картине симптоматика отличается, поскольку она обусловлена этиологией воспалительной реакции, сопутствующими патологиями.
Варианты воспалительной реакции в печени
Воспаление в печени выявляется на фоне гепатитов вирусного и инфекционного происхождения, фиброза, цирроза и ряда других заболеваний.
Гепатиты вирусного происхождения
Выделяют в медицине несколько разновидностей гепатита – A, B, C, D, E, G. Период инкубации варьируется от 14 до 180 суток. Вирус A передается через продукты, грязные руки, на фоне несоблюдения элементарных правил гигиены, во время секса. Остальные же виды преимущественно передаются через контакт кровь-кровь, во время полового акта.
Гепатит A имеет благоприятный прогноз, специфическое лечение не требуется, осложнения развиваются редко.
При заражении остальными видами вирусов высока вероятность хронического течения. Самым опасным вирусом считается разновидность C. Лечение противовирусными медикаментами занимает около 2-х лет. Примерно в 20% случаев иммунитет человека самостоятельно побеждает вирус.
Интоксикация как причина воспаления
Интоксикация развивается по причине потребления алкогольной продукции, лекарственных препаратов, влияния токсичных и ядовитых веществ. Чаще всего диагностируют алкогольное токсическое поражение печени.
Спиртное постепенно разрушает гепатоциты, на ранних стадиях симптомы патологического процесса не наблюдаются. Острая воспалительная реакция на фоне отсутствия лечения и продолжения прежнего образа жизни приводит к фиброзу, после к циррозу и первичному раку.
Интоксикация по причине приема лекарств ведет к токсическому гепатиту, после развивается циррозное поражение. Если вовремя начать комплексное лечение – диета, применение гепатопротекторов, прогноз благоприятный.
Воспаление при патологиях ССС
Патогенез возникновения воспаления в печени обусловлен сердечной недостаточностью, аритмией. Эти заболевания провоцируют застой крови, гипоксию железы, разрушительные процессы в клетках.
На фоне острой формы гепатита при патологиях ССС выявляется вся симптоматика, при этом имеются дополнительные признаки – скачки показателей артериального давления, боль в области грудины, головокружение, снижение частоты биения пульса.
Аутоиммунная форма гепатита
До сих пор не установлены первопричины заболевания. Болезнь развивается так – иммунная система воспринимает печеночные клетки как чужеродные объекты, продуцирует антитела, которые атакуют гепатоциты. Все это приводит к преобразованию структуры паренхиматозных тканей, развивается выраженное воспаление.
Медикаментозное лечение препаратами иммуносупрессивного эффекта дает только временный результат, тормозит процесс разрушения гепатоцитов. Терапия длительная, требуется применение гормональных препаратов, гепатопротекторов и др. лекарств.
Воспаление как признак циррозного поражения
На начальных стадиях развития заболевания симптомы отсутствуют. Воспаление вялотекущее, приводит к гибели гепатоцитов, замещению соединительными нефункциональными тканями. У больного проявляется гепатомегалия, снижается функциональность органа.
Признаки цирроза похожи на клинику острого гепатита. Увеличенный орган с легкостью пальпируется, у пациентов выявляется желтизна кожи. Люди жалуются на боль в правом боку, повышенное газообразование, вздутие живота, нарушения пищеварения.
Острое течение гепатита
Клиника яркая, доставляет массу неприятных ощущений пациенту. Симптоматика беспокоит около недели, после чего состояние нормализуется. И это означает, что болезнь переходит в хроническую форму, которая в любой момент может обостриться. При остром воспалении печени у женщин симптомы выраженные, лечение нужно начинать незамедлительно, чтобы предупредить серьезные осложнения.
Диагностика воспаления в печени
Первичный прием осуществляет терапевт. Изучает анамнез, проводит физикальный осмотр, ощупывает живот, область проекции печени. При подозрении на печеночный недуг врач дает направление к гепатологу, гастроэнтерологу. В зависимости от причин болезни может потребоваться консультация других специалистов – онколог, хирург, инфекционист.
Лабораторные исследования
Пациенту нужно сдать на анализ урину, кал, кровь. К наиболее информативному относят исследование крови. Благодаря нему можно установить воспалительную реакцию, антитела к вирусным инфекциям, гельминтам и др.
Важно определить следующее:
- Билирубин в моче (наличие/отсутствие).
- Печеночные пробы – АСТ, АЛТ, ГГТ, ЩФ и др.
- Свертывание крови.
- Концентрация желчных кислот в желчи.
- Состояние белкового обмена.
- Сывороточные ферменты.
Лабораторные анализы показывают патологические изменения, воспаление, но не определяют степень тяжести болезни, этиологию развития.
Аппаратные методики
С помощью инструментальной диагностики можно визуально оценить состояние внутренних органов, размеры, выявить уплотнение и др.
Методы исследования:
- УЗИ – информативный и безопасный диагностический метод. Определяют размеры, структуру печени, наличие/отсутствие опухолей, кист, застойных явлений.
- КТ печени проводится, чтобы уточнить предварительный диагноз. Врач получает трехмерное изображение органа, где четко визуализируются изменения, новообразования, деформации.
- МРТ – еще один дополнительный метод диагностики, позволяющий уточнить детали, которые не определяются другими способами.
- Радиоизотопное сканирование – врач получает двухмерное изображение.
- Биопсия – пункционной иглой берут кусочек печеночных тканей, исследуют в лабораторных условиях.
При нарушении работы пищеварительной системы проводится гастроскопия – визуальный осмотр стенок пищевода, желудка и 12-перстной кишки посредством гастроскопа, который вводится через рот и пищевод.
Медикаментозная терапия болезней печени
Лечение назначают после постановки диагноза. Оно подразумевает диету – из меню надо исключить жирные, острые, соленые и копченые блюда, и таблетки разных фармакологических групп.
При гепатите вирусного характера рекомендуют препараты для выведения токсичных веществ из организма, улучшения пищеварительного процесса, медикаменты противовирусного воздействия. Если диагностирована паразитарная болезнь, прописывают противопаразитарные препараты.
На фоне нарушения секреторной функции железы, явлениях застоя в желчном пузыре применяют средства желчегонного эффекта. Вне зависимости от причины и вида воспалительного процесса, терапевтическая стратегия подразумевает применение гепатопротекторов.
Гепатопротекторы
Это группа препаратов, которые восстанавливают функциональность печени, предупреждают разрушение гепатоцитов, выводят токсины, усиливают барьерные функции железы.
Виды гепатопротекторов:
- Растительного происхождения. Они купируют воспаление, восстанавливают клетки печени, очищают орган от токсинов, нормализуют пищеварение. Представитель группы – Карсил.
- Гепатопротекторы животного происхождения стимулируют регенерационные процессы (Гепатосан, Сирепар, Прогепар).
- Эссенциальные фосфолипиды. Средства компенсируют дефицит собственных ферментных веществ, улучшают работу печени. Назначают Эссенциале Форте, Фосфоглив, Антралив.
В лечении заболеваний печени активно используется гомеопатия. Хорошие препараты – Хепель и Галстена. Они действуют быстро и эффективно, имеют мало противопоказаний, редко приводят к развитию отрицательных явлений.
Профилактика воспаления в печени
Основной профилактики является здоровый образ жизни. Необходимо отказаться от вредных привычек – курения, потребление алкогольной продукции. Нужно заниматься физкультурой, больше ходить, гулять на свежем воздухе.
Правильное питание – залог здоровой печени и всего организма в целом. Следует отказаться от вредных продуктов, кушать много овощей и фруктов, пить соки. Важно укреплять иммунную систему, следить за гормональным фоном, не принимать лекарственные препараты без назначения медицинского специалиста.
При появлении характерных признаков игнорирование симптомов приводит к серьезным осложнениям, поэтому частью профилактики выступает своевременное обращение к врачу, прохождение обследования.
Источник

