Воспаление паутинной оболочки спинного мозга
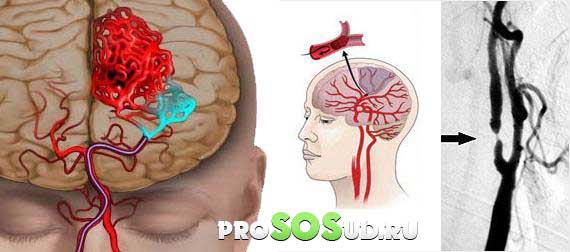
Арахноидит относится к категории серозных воспалений, сопровождающихся замедлением оттока крови и увеличением проницаемости стенок капилляров. В результате такого воспаления жидкая часть крови проникает сквозь стенки в окружающие мягкие ткани и застаивается в них.
Отек вызывает незначительную боль и небольшое увеличение температуры, на функциях воспаленного органа сказывается умеренно.
Наибольшую опасность представляет стойкое значительное разрастание соединительной ткани при игнорировании болезни или отсутствии лечения. Последнее и является причиной сильных нарушений в работе органов.
Механизм заболевания
Арахноидит головного мозга или спинного – серозное воспаление особой структуры, расположенной между твердой верхней оболочкой и глубокой мягкой. Она имеет вид тонкой паутины, за что и получила название паутинная оболочка. Формируется структура соединительной тканью и образует с мягкой оболочкой мозга настолько тесную связь, что их рассматривают в совокупности.
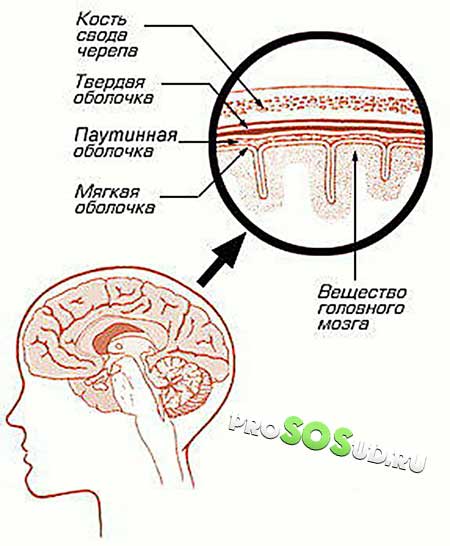
Паутинная оболочка отделяется от мягкой субарахноидальным пространством, содержащим спинномозговую жидкость. Здесь размещаются кровеносные сосуды, питающие структуру.
Благодаря такому строению воспаление паутинной оболочки никогда не бывает локальным и распространяется на всю систему. Инфекция попадает сюда через твердую или мягкую оболочку.
Воспаление при арахноидите выглядит как утолщение и помутнение оболочки. Между сосудами и паутинной структурой образуются спайки, что мешает циркуляции спинномозговой жидкости. Со временем формируются арахноидальные кисты.
Арахноидит вызывает повышение внутричерепного давления, что провоцирует формирование гидроцефалии по двум механизмам:
- недостаточный отток жидкости из желудочков мозга;
- затруднение всасывания спинномозговой жидкости через внешнюю оболочку.
Симптомы недуга
Представляют собой комбинацию признаков общемозгового расстройства с некоторыми симптомами, указывающими на основной участок повреждений.
При любой разновидности арахноидита наличествуют следующие расстройства:
- головная боль – как правило, наиболее интенсивна утром, может сопровождаться рвотой и тошнотой. Может носить локальный характер и появляться при усилиях – натуживании, попытке подпрыгнуть, неудачном движении, при котором под пятками оказывается твердая опора;
- головокружение;
- часто наблюдаются нарушения сна;
- отмечается раздражительность, нарушения работы памяти, общая слабость, беспокойство и прочее.
Так как паутинная оболочка воспаляется вся, то говорить о локализации заболевания нельзя. Под ограниченным арахноидитом подразумевают ярко выраженные грубые нарушения на каком-то участке на фоне общего воспаления.

Расположение очага недуга определяет следующие симптомы:
- конвекситальный арахноидит обеспечивает преобладание признаков раздражения мозга над нарушением функциональности. Выражается это в судорожных приступах, аналогичных эпилептическим;
- при расположении отека преимущественно в затылочной части падает зрение и слух. Наблюдается выпадение поля зрения, при этом состояние глазного дна указывает на неврит зрительного нерва;
- появляется чрезмерная чувствительность к переменам погоды, сопровождающаяся ознобом или обильным потоотделением. Порой наблюдается повышение веса, иногда жажда;
- арахноидит моста мозжечкового угла сопровождается приступообразной болью в затылке, грохочущим шумом в ушах и головокружением. При этом заметно нарушается равновесие;
- при арахноидите затылочной цистерны появляются симптомы повреждения лицевых нервов. Этот вид недуга развивается остро и сопровождается заметным повышением температуры.
Лечение заболевания проводится только после определения очага воспаления и оценки повреждений.
Причины недуга
Воспаление и дальнейшее образование арахноидальной кисты связаны с первичным повреждением, механического свойства или имеющего инфекционную природу. Однако во многих случаях первопричина воспаления и сейчас остается неизвестной.
Главными факторами называют следующие:
- острая или хроническая инфекция – пневмония, воспаление гайморовых пазух, ангина, менингит и прочее;
- хроническая интоксикация – алкогольное отравление, отравление свинцом и так далее;
- травмы – посттравматический церебральный арахноидит нередко является следствием ушибов позвоночника и черепно-мозговых травм, даже закрытых;
- изредка причиной оказываются нарушения в работе эндокринной системы.
Виды заболевания
При диагностике недуга используют несколько методов классификации, связанных с локализацией и течением болезни.
Течение воспаления
В большинстве случаев расстройство не ведет к появлению резких болей или повышению температуры, что затрудняет диагностику и оказывается причиной несвоевременного обращения к врачу. Но бывают и исключения.
.jpg)
- Острое течение – наблюдается, например, при арахноидите большой цистерны, сопровождается рвотой, увеличением температуры и сильной головной болью. Такое воспаление излечивается без последствий.
- Подострое – наблюдаемое чаще всего. При этом сочетаются неярко выраженные симптомы общего расстройства – головокружение, бессонница, слабость, и признаки подавления функциональности определенных участков мозга – нарушения слуха, зрения, равновесия и прочее.
- Хроническое – при игнорировании заболевания воспаление быстро переходит в хроническую стадию. При этом признаки общемозгового расстройства становятся все более устойчивыми, а симптомы, связанные с очагом недуга, постепенно усиливаются.
Локализация арахноидита
Все заболевания такого рода разделяют на две основные группы – церебральный арахноидит, то есть, воспаление паутинной оболочки головного мозга, и спинальный – воспаление оболочки спинного мозга. По локализации болезни головного мозга разделяют на конвекситальный и базальный.
Так как лечение предполагает воздействие в первую очередь на наиболее пораженные участки, то классификация, связанная с участком наибольших повреждений, более подробна.
- Церебральный арахноидит локализуется на основании, на выпуклой поверхности, также в заднечерепной ямке. Симптомы сочетают признаки общего расстройства и связанные с очагом воспаления.
- При конвекситальном арахноидите поражается поверхность больших полушарий и извилины. Так как эти области связаны с моторными и чувствительными функциями, то давление образовавшейся кисты ведет к нарушению чувствительности кожи: либо притуплению, либо к сильному обострению и болезненной реакции на действие холода и тепла. Раздражение на этих участках приводит к возникновению припадков по типу эпилептических.
- Слипчивый церебральный арахноидит диагностируется крайне тяжело. Ввиду отсутствия локализации симптомы наблюдаются только общие, а они присущи множеству заболеваний.
- Оптико-хиазмальный арахноидит относится к воспалениям основания. Наиболее характерным его признаком на фоне симптомов общемозговых является понижение зрения. Недуг развивается медленно, для него характерны поочередное поражение глаз: зрение падает из-за сдавливания зрительного нерва при формировании спаек. В диагностике этой формы недуга очень значимо обследование глазного дна и поля зрения. Есть зависимость степени нарушения с этапами болезни.
- Воспаление паутиной оболочки задней черепной ямки – распространения разновидность болезни. Для острой ее формы характерны увеличение внутричерепного давления, то есть, головная боль, рвота, тошнота. При подостром течении эти симптомы сглаживаются, а на первое место выдвигаются расстройства вестибулярного аппарата и синхронности движений. Пациент теряет равновесие при запрокидывании головы, например. При ходьбе движения ног не синхронизированы с движением и углом наклона торса, что формирует специфическую неровную походку.
Кистозный арахноидит в этой области имеет разные симптомы, что зависит от характера спаек. Если давление не повышается, то болезнь может длиться годами, проявляясь временной потерей синхронизации или постепенно ухудшающимся равновесием.
Худшее последствие арахноидита – тромбирование или резкая непроходимость на поврежденном участке, что может привести к обширным нарушениям циркуляции и ишемии головного мозга.

Ишемия головного мозга.
Спинальный арахноидит классифицируют по типу – кистозный, слипчивый и слипчиво-кистозный.
- Слипчивый часто протекает без каких-либо устойчивых признаков. Может быть отмечена межреберная невралгия, ишиас и тому подобное.
- Кистозный арахноидит провоцирует сильные боли в спине обычно с одной стороны, которые затем захватывает и вторую сторону. Движение затруднено.
- Кистозно-слипчивый арахноидит проявляется как потеря чувствительности кожи и затруднения в движениях. Течение болезни очень разнообразно и требует тщательной диагностики.
Диагностика недуга
Даже наиболее выраженные симптомы арахноидита – головокружение, приступы головной боли, сопровождаемые тошнотой и рвотой, зачастую не вызывают у пациентов достаточного беспокойства. Приступы случаются от 1 до 4 раз в месяц, и только самые тяжелые из них длятся достаточно долго, чтобы, наконец, заставить заболевшего обратить на себя внимание.
Так как признаки недуга совпадают с большим количеством других общемозговых расстройств, чтобы поставить верный диагноз необходимо прибегнуть к ряду исследовательских методов. Назначает их врач-невролог.
- Осмотр у офтальмолога – оптико-хиазмальный арахноидит относится к наиболее распространенным видам заболевания. У 50% пациентов с воспалением задней черепной ямки фиксируется застой в области зрительного нерва.
- МРТ – достоверность метода достигает 99%. МРТ позволяет установить степень изменения паутинной оболочки, зафиксировать расположение кисты, а также исключить другие болезни, имеющие сходные симптомы – опухоли, абсцессы.
- Рентгенография – с ее помощью выявляют внутричерепную гипертензию.
- Анализ крови – проводится обязательно, чтобы установить отсутствие или наличие инфекций, иммунодефицитных состояний и прочего. Таким образом определяют первопричину арахноидита.
Только после обследования специалист, и возможно не один, назначает соответствующее лечение. Курс, как правило, требует повторения через 4–5 месяцев.
Лечение
Лечение воспаления мозговой оболочки осуществляется в несколько этапов.
- В первую очередь необходимо устранить первичное заболевание – синусит, менингит. Применяют для этого антибиотики, антигистаминные средства и десенсибилизирующие – димедрол, например, или диазолин.
- На втором этапе назначают рассасывающие средства, помогающие нормализовать внутричерепное давление и улучшить метаболизм мозга. Это могут быть биологические стимуляторы и йодистые препараты – йодид калия. В виде инъекций применяют лидазу и пирогенал.
- Используются противоотечные и мочегонные лекарства – фурасемид, глицерин, препятствующие накоплению жидкости.
- Если наблюдаются судорожные припадки назначают противоэпилептические препараты.
При кистозно-слипчивом арахноидите, если циркуляция спинномозговой жидкости сильно затруднена и консервативное лечение не дает результатов проводят нейрохирургические операции по устранению спаек и кисты.
Арахноидит вполне успешно лечиться и при своевременном обращении к врачу, особенно на стадии острого воспаления исчезает без последствий. В отношении жизни прогноз практически всегда благоприятный. При переходе недуга в хроническое состояние с частыми рецидивами ухудшается трудоспособность, что требует перевода на более легкую работу.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Источник
Срез черепа, демонстрирующий оболочки головного мозга
Паутинная (арахноидальная) мозговая оболочка — одна из трёх оболочек, покрывающих головной и спинной мозг. Находится между двумя остальными оболочками — наиболее поверхностной твёрдой мозговой оболочкой и самой глубокой мягкой мозговой оболочкой, отделяясь от последней субарахноидальным (подпаутинным) пространством, заполненным 120—140 мл спинномозговой жидкости. Субарахноидальное пространство содержит кровеносные сосуды. В нижней части позвоночного канала в ликворе субарахноидального пространства свободно плавают корешки спинномозговых нервов («конский хвост»).
Спинномозговая жидкость поступает в подпаутинное пространство из отверстий в четвёртом желудочке головного мозга, наибольшее её количество содержится в цистернах субарахноидального пространства — расширениях, располагающихся над крупными щелями и бороздами головного мозга.
Паутинная оболочка, как следует из названия, имеет вид тонкой паутины, образованной соединительной тканью, содержит большое количество фибробластов. От паутинной оболочки отходят множественные нитевидные ветвящиеся тяжи (трабекулы), которые вплетаются в мягкую мозговую оболочку. С обеих сторон паутинная оболочка покрыта глиальными клетками.
Паутинная оболочка образует ворсинчатые выросты — грануляции паутинной оболочки[1] (лат. granulationes arachnoidales), выпячивающиеся в просвет венозных синусов, сформированных твёрдой мозговой оболочкой, а также в кровеносные и лимфатические капилляры у места выхода корешков черепных и спинномозговых нервов из полости черепа и позвоночного канала. Посредством грануляций происходит реабсорбция ликвора через слой глиальных клеток и эндотелий синуса в венозную кровь. С возрастом количество и размеры ворсинок увеличиваются.
Паутинную и мягкую мозговые оболочки иногда рассматривают как общую структуру, лептоменинкс (греч. leptomeninx), при этом твёрдая мозговая оболочка называется пахименинкс (греч. pachymeninx).
Иллюстрации[править | править код]
Оболочки ЦНС
Срез черепа
Паутинная мозговая оболочка
См. также[править | править код]
- Арахноидальная киста
- Субарахноидальное кровоизлияние
Примечания[править | править код]
- ↑ Также пахионовы грануляции — от «паккионовы», по имени открывшего их Антонио Паккиони (Antonio Pacchioni; 1665—1726).
Литература[править | править код]
- Adeeb Nimer, Deep Aman, Griessenauer Christoph J., Mortazavi Martin M., Watanabe Koichi, Loukas Marios, Tubbs R. Shane, Cohen-Gadol Aaron A. The intracranial arachnoid mater: a comprehensive review of its history, anatomy, imaging, and pathology // Child’s Nervous System. — 2012. — Vol. 29, no. 1. — P. 17-33. — ISSN 0256-7040. — doi:10.1007/s00381-012-1910-x.
Ссылки[править | править код]
- Паутинная оболочка головного мозга
Источник

По сравнению с головным, спинной мозг имеет простое строение и выраженную сегментарную структуру.
Именно спинной мозг обеспечивает связь между головным отделом и периферией и осуществляет нервную деятельность на уровне рефлексов.
Сколько их? ↑
Спинной мозг окутан тремя соединительнотканными оболочками, которые берут свое начало из мезодермы – среднего зародышевого листка.
Если идти с поверхности вглубь, оболочки эти располагаются следующим образом:
- твердая – самая наружная;
- паутинная – средняя, расположена внутри от твердой;
- мягкая – самая внутренняя.

В сторону головы все три оболочки продолжаются в соответствующие оболочки головного мозга, однако каждую из них в головном и спинном мозге отличают свои анатомо-топографические особенности.
 А знаете ли вы, какое число костей составляет наш скелет? Узнайте подробнее в нашей статье о том, сколько костей в организме человека.
А знаете ли вы, какое число костей составляет наш скелет? Узнайте подробнее в нашей статье о том, сколько костей в организме человека.
Почему появляются пяточные шпоры? Ответ на этот вопрос вы сможете найти здесь.
Строение и функции ↑
Твердая (наружная) оболочка
Наружная оболочка окутывает снаружи спинной мозг в форме широкого, вытянутого сверху вниз цилиндрического мешка.
Имеет вид плотной блестящей, беловатого цвета фиброзной ткани с огромным количеством эластических тяжей.
Наружная поверхность шероховатая, обращена к стенкам позвоночного канала.
Сверху граница между оболочками спинного и головного мозга совпадает с большим затылочным отверстием.
Между оболочкой и костными стенками позвоночного канала располагается надкостница.
Некоторые авторы называют её наружным листком твердой оболочки.
Внутренняя поверхность покрыта эндотелием (одним слоем покрывающих клеток), в результате чего имеет блестящий гладкий вид.
Приближаясь к голове, твердая оболочка срастается с затылочной костью, образующей края большого затылочного отверстия, а приближаясь к нижним отделам позвоночного канала – суживается в виде нити, которая крепится к надкостнице копчика.

Вверху она плотно связана с атлантозатылочной мембраной, где через неё проходит позвоночная артерия.
Маленькими соединительнотканными перемычками оболочка крепится к задней продольной связке позвоночника.
Узлы и нервы твердая оболочка окутывает в виде своеобразных вместилищ, которые расширяются по направлению к межпозвоночным отверстиям.
Данное свойство является одним из фиксирующих факторов.
Кровоснабжение получает оболочка из спинномозговых артерий, которые исходят из грудной и брюшной аорты.
Венозная кровь вливается во внутреннее позвоночное венозное сплетение. Иннервируется из оболочечных ветвей спинномозговых нервов.
Паутинная оболочка
Это средняя оболочка, в виде тоненького прозрачного листка, не имеющего кровеносных сосудов.
Представляет собой соединительную ткань, покрытую эндотелием.

Прилегает изнутри к твердой в области корешков нервов. Находящееся между ними пространство называется субдуральным.
Мягкая оболочка
Мягкая оболочка непосредственно окутывает спинной мозг.
Она представлена нежной рыхлой соединительной тканью, снаружи покрыта эндотелием и состоит из двух листков, между которыми находятся многочисленные сосуды.
Наружная пластинка образует зубчатые связки, которые берут свое начало между передними и задними корешками и тянутся от мягкой к твердой, и фиксируют все покровы спинного мозга.

Рис.: оболочки спинного мозга: 1 — мягкая оболочка; 2 — подпаутинное пространство; 3 — паутинная оболочка; 4 — твердая оболочка спинного мозга; 5 — эпидуральное пространство; 6 — зубчатая связка; 7 — промежуточная шейная перегородка.
Внутренняя пластинка при помощи глиальной мембраны срастается со спинным мозгом.
Вместе с артериями она не только окутывает мозг, но и заходит в борозды и непосредственно в само его вещество.
Сопровождая артерию в вещество мозга, она образует вокруг сосуда подобие влагалища – сосудистую основу.
Сосуды исходят из передних и задних позвоночных артерий, которые, спускаясь, соединяются и образуют многочисленные ветви.
Вены расположены аналогично артериям и впадают в итоге во внутреннее позвоночное венозное сплетение.

Лимфатические сосуды представлены периваскулярными (околососудистыми) пространствами, которые иемют вид узких щелей сообщаются с подпаутинным пространством.
Отличительной особенностью её от таковой головного мозга, является большая толщина и прочность.
Межоболочечные пространства
Пространство, располагающееся между надкостницей и твердой оболочкой, называется эпидуральным.
В нем находится жировая клетчатка, соединительная ткань и обширные сплетения вен, в которые попадает венозная кровь от позвонков и спинного мозга.
Между паутинной и мягкой оболочками располагается подпаутинное пространство, в котором нервные корешки и мозг, окруженные большим количеством ликвора (спинномозговой жидкости), лежат свободно.

Фото: клетки, вырабатывающие ликвор
Связь между этими слоями осуществляется при помощи многочисленных арахноидальных трабекул.
Особенно много тяжей в задних отделах (в шейной области), где они образуют заднюю подпаутинную перегородку.
Подпаутинное пространство особенно широко в нижних отделах, где оно окружает конский хвост спинного мозга (совокупность нервных корешков начиная с поясничной части).
Ликвор, наполняющий подпаутинное пространство, непрерывно сообщается с жидкостью желудочков головного мозга.
По боковым отделам имеется зубчатая связка, которая состоит из 19-23 зубцов и соединяет с наружными и внутренними покровами.

Эти зубцы проходят между передними и задними нервными корешками.
Зубчатые связки предназначены для укрепления мозга на необходимом месте, и не позволяют ему вытягиваться в длину.
Благодаря обеим связкам подпаутинное пространство делится на передний и задний отделы.
 Чем опасен сколиоз для развития ребенка? На нашем сайте вы найдете много полезной информации про последствия, причины и лечение сколиоза у детей.
Чем опасен сколиоз для развития ребенка? На нашем сайте вы найдете много полезной информации про последствия, причины и лечение сколиоза у детей.
Почему возникают подвывихи шейных позвонков? Узнайте здесь.
Часто страдаете от болей в правом боку под ребрами? Читайте о возможных причинах в этой статье.
Возможные патологии ↑
К распространенным патологиям оболочек спинного мозга относят:
- инфекционные воспалительные заболевания – менингиты, арахноидиты, нейросифилис;
- пороки развития;
- повреждения;
- опухоли;
- паразитарные заболевания.
Пороки развития
В аномалиях развития покровов особое место занимают спинномозговые грыжи и незаращение дужек позвонков (spina bifida), которые могут послужить причиной серьезных осложнений.
В результате спинной мозг с его покровами, нервы, ликвор могут располагаться непосредственно под кожей.
Чаще грыжи локализуются в пояснично-крестцовом отделе. Размеры могут достигать гигантских величин.

Фото: врожденная патология спинного мозга — spina bifida
Наиболее характерны симптомы нарушения функции тазовых органов, сочетающиеся со слабостью в ногах и нарушением чувствительности.
Воспаление
Менингит сопровождается расширением кровеносных сосудов, отеком, сдавлением элементов в спинномозговом канале и нарушением ликвородинамики.
Компрессия задних корешков сопровождается расстройствами чувствительности, компрессия передних – мышечными судорогами или параличами.
Поражения носят сегментарный характер и зависят от места локализации патологического процесса.
Повреждения
Повреждение спинного мозга является наиболее опасным в травме позвоночник и наблюдается у 10–15 % травмированных.
Большая часть выживших становится инвалидами с серьезными нарушениями движений, функций мочевого пузыря, болями, которые сохраняются на многие годы или на всю жизнь.
Во время травмы, как и травм головного мозга, может повреждаться основное вещество и оболочки.
Вследствие значительного размозжения ткани мозга и разрыва его кровеносных сосудов. кровь может попасть в субарахноидальное пространство, и возникает субарахноидальное кровоизлияние.
Такой же механизм лежит в основе более редко встречающихся внутримозговых кровотечений.

Рис.: повреждения отделов спинного мозга и их последствия
Особое значение при мозговой травме имеют оболочечные гематомы:
- эпидуральные – между костью и твердой оболочкой;
- субдуральные – между мозгом и указанными выше покровами.
Опухоли
Опухоли мозговых оболочек:
- из менинготелиальных клеток;
- мезенхимальные неменинготелиальные новообразования;
- меланоцитарные новообразования оболочек.
К опухолям, образованным вне спинного мозга относятся:
- арахноидэндотелиома, образованная из мозговых оболочек;
- невринома, образованная из шванновских клеток преимущественно, встречаются приблизительно с той же частотой, что и менингиомы;
- гемангиобластома – обильно васкуляризированная опухоль;
- липомы, сочетаются обычно со spina bifida или другими аномалиями развития.

Фото: гемангиобластома
Последние два вида опухолей встречаются сравнительно редко.
Новообразования резко нарушают функцию спинного мозга:
- сдавливают или разрушают, прорастая в его вещество;
- уменьшают пространство в позвоночном канале, что нарушает крово- и ликвороток;
- происходит нарастание блока субарахноидального пространства — прогрессированием опухоли, в месте её расположения, полностью прекращается ток ликвора.
Синдром поперечного поражения мозга является результатом его сдавления и необратимых дегенеративных изменений.
В течении клиники опухолей можно выделить определенную стадийность:
- корешковая стадия – появление болей и парестезий, вначале односторонних, затем двухсторонних или опоясывающих;
- сдавление половины мозга (с-м Броун-Секара) – на больной стороне ниже опухоли нарушается глубокая чувствительность и развивается парез, а на здоровой – нарушение поверхностной чувствительности;
- полное сдавление – нижняя пара- или тетраплегия (паралич в ногах или во всех конечностях, в зависимости от уровня поражения), двухстороннее нарушение чувствительности, нарушение функции мочевого пузыря.
Видео: анатомия спинного мозга
Источник

