Воспаление патологическая анатомия презентация


Презентация на тему: Воспаление Выполнила: студентка фармацевтического факультета 203 группы Ребриёва Т. А.

Воспаление — • это комплексный, местный и общий патологический процесс, возникающий в ответ на повреждение клеточных структур организма или действие патогенного раздражителя и проявляющийся в реакциях, направленных на устранение продуктов повреждения, а если возможно, то и агентов (раздражителей), а также приводящий к максимальному для данных условий восстановлению в зоне повреждения.

Факторы, вызывающие воспаление: • • • • Физические факторы: — травма (разрезы, уколы, укусы, ушибы, вибрация, воздействие шума, сдавление); — ионизирующая, ультрафиолетовая радиация; — электрическая энергия; — высокие (огонь) и низкие (холод) температуры. Химические факторы: — кислоты; — щелочи; — минеральные и органические вещества; — эндогенные токсины (желчные кислоты, продукты азотистого обмена). Биологические факторы: — вирусы; — бактерии; — грибы; — животные паразиты; — циркулирующие в крови антитела и активированные иммунные комплексы.

Классические местные клинические признаки воспаления: • Краснота (гиперемия) rubor • Припухлость (тканевый отёк) tumor • Местное повышение температуры calor • Боль (гипералгия) dolor • Нарушение функции functio laesa

Общие клинические признаки воспаления • • 1) Лихорадка 2) Реакции соединительной ткани 3) Реакции кроветворной ткани 4) Лейкоцитоз 5) Увеличение СОЭ 6) Ускорение обмена веществ 7) Интоксикация

Медиаторы воспаления • Медиаторами воспаления называются биологически активные вещества, которые синтезируются в клетках или в жидкостях организма и оказывают непосредственное влияние на воспалительный процесс. • — клеточные • — плазменные • — лейкоцитарные (промежуточные)

Клеточные медиаторы воспаления • Образуются клетками: Ø Лаброцитами (тучные клетки, тканевые базофилы) Ø Тромбоцитами Ø Клетками соединительной ткани Ø Клетками эпителиальной ткани Ø Клетками нервной ткани • К клеточным медиаторам относятся: -Биогенные амины (гистамин, серотонин) -Нейромедиаторы (норандреналин, ацетилхолин) иогенные амины (гистамин, серотонин); — простагландины (А, В, С, Д, Е, F, I), главным образом Е 2 и Ib 2; — тромбоксаны, преимущественно типа А 2; — факторы активации тромбоцитов; — лейкотриены (А, В, С, Д, Е), главным образом типа В 4 — нуклеотиды (АТФ, ц АМФ, ц ГМФ и др. ); — нуклеозиды (аденозин и др. ); — кейлоны и антикейлоны;

Плазменные медиаторы — кинины (брадикинин, каллидин); — компоненты системы комплемента; — факторы системы гемостаза (участвующие в изменении активности свёртывающей, противосвёртывающей и фибринолитической систем крови)

Промежуточные медиаторы — цитокины — интерлейкины — хемокины — факторы хемотаксиса гранулоцитов, лимфоцитов, моноцитов; — лейкокины (лизосомальные гидролазы, катионные белки, белки острой фазы воспаления, фибронектин и др. ); — кейлоны и антикейлоны и т. д. ; — митогенные факторы — факторы, стимулирующие деление клеток; — факторы роста — факторы, стимулирующие рост клеток и тканей; — факторы некроза опухолей (особенно ФНОа); — бактерицидные, цитолитические и другие факторы;

Воспаление может быть: • острым — длительностью до 2 недель • подострым — от 1 месяца до года • хроническим — длящиеся пожизненно с момента ремиссии и обострения.

Фазы воспаления: • Альтерация • Экссудация • Пролиферация

Альтерация — повреждение ткани, которое проявляется различного вида дистрофией и некрозом. Повреждение может развиваться непосредственно под воздействием болезнетворного фактора, либо опосредовано — нейрогуморальным путем. В эту фазу воспаления происходит выброс биологически активных веществ — медиаторов воспаления. Это пусковой механизм воспаления.

Экссудация — процесс просачивания экссудата из мелких кровеносных сосудов в ткани или полости тела при воспалении Экссудат — мутная, богатая белком и клетками гематогенной и гистогенной природы жидкость, которая пропотевает из мелких кровеносных сосудов в месте воспаления. Содержит белок, лейкоциты, эритроциты, минеральные вещества, клеточные элементы, часто — микробы. Экссудат образуется при любом воспалении, пропитывает окружающие ткани или скапливается в полостях тела. Сдавливая окружающие органы и ткани, экссудат может нарушить их функции. При прорыве из очага воспаления в ткани экссудат способствует распространению инфекции.

Пролиферация – размножение клеток при воспалении, направленное на блок вредности и восстановление поврежденной ткани Группы клеток, пролиферирующие при воспалении: — гематогенные (моноциты, макрофаги, гистиоциты, Т-, В-лимфоциты, плазматические клетки) — гистиогенные (фибробласты, клетки сосудистой стенки)

Виды экссудативного воспаления в зависимости от характера экссудата: • • Серозное Фибринозное Гнойное Гнилостное Геморрагическое Катаральное Смешанное
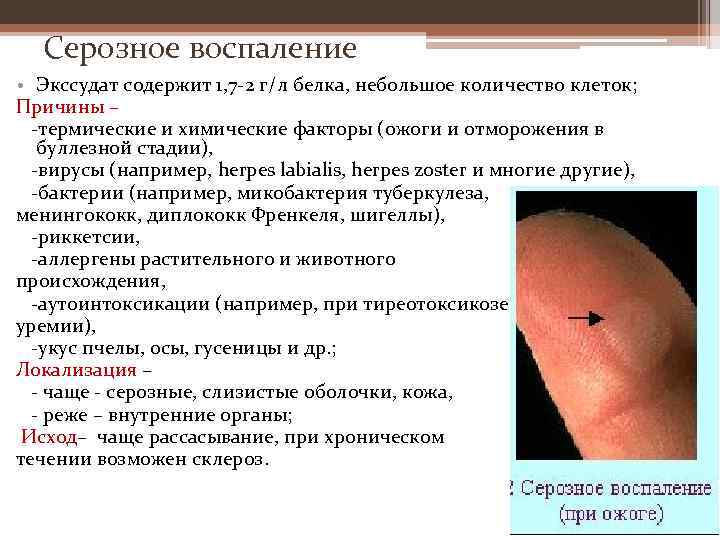
Серозное воспаление • Экссудат содержит 1, 7 -2 г/л белка, небольшое количество клеток; Причины – -термические и химические факторы (ожоги и отморожения в буллезной стадии), -вирусы (например, herpes labialis, herpes zoster и многие другие), -бактерии (например, микобактерия туберкулеза, менингококк, диплококк Френкеля, шигеллы), -риккетсии, -аллергены растительного и животного происхождения, -аутоинтоксикации (например, при тиреотоксикозе, уремии), -укус пчелы, осы, гусеницы и др. ; Локализация – — чаще — серозные, слизистые оболочки, кожа, — реже – внутренние органы; Исход– чаще рассасывание, при хроническом течении возможен склероз.
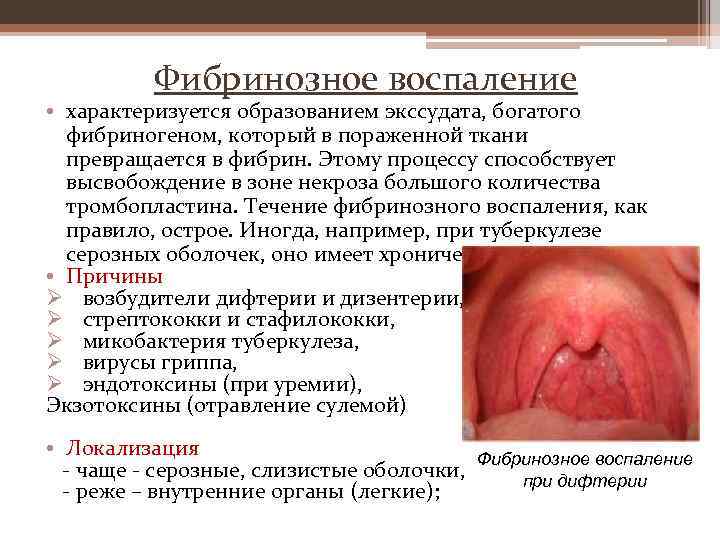
Фибринозное воспаление • характеризуется образованием экссудата, богатого фибриногеном, который в пораженной ткани превращается в фибрин. Этому процессу способствует высвобождение в зоне некроза большого количества тромбопластина. Течение фибринозного воспаления, как правило, острое. Иногда, например, при туберкулезе серозных оболочек, оно имеет хронический характер. • Причины Ø возбудители дифтерии и дизентерии, Ø стрептококки и стафилококки, Ø микобактерия туберкулеза, Ø вирусы гриппа, Ø эндотоксины (при уремии), Экзотоксины (отравление сулемой) • Локализация Фибринозное воспаление — чаще — серозные, слизистые оболочки, при дифтерии — реже – внутренние органы (легкие);

Различают два типа фибринозного воспаления: • Крупозное (от шотл. croup — пленка) рыхло спаянная пленка возникает на серозных оболочках, слизистых оболочках трахеи и бронхов, при неглубоком некрозе – в слизистой оболочке желудочно-кишечного тракта, эндометрии; • Дифтеритическое (от греч. diphtera — кожистая пленка) развивается при глубоком некрозе ткани и пропитывании некротических масс фибрином на слизистых оболочках, покрытых плоским эпителием (полость рта, зев, миндалины, надгортанник, пищевод, истинные голосовые связки, шейка матки), ЖКТ, эндометрии. Фибринозная пленка плотно спаяна с подлежащей тканью, при отторжении ее возникает глубокий дефект.

Гнойное воспаление: • Гнойное воспаление характеризуется преобладанием в экссудате нейтрофилов, которые вместе с жидкой частью экссудата образуют гной. В состав гноя также входят лимфоциты, макрофаги, некротизированные клетки местной ткани. В гное обычно выявляются микробы Причины: • гноеродные микробы (стафилококки, стрептококки, гонококки, менингококки), брюшнотифознная палочка, • микобактерия туберкулеза, • грибы • при попадании в ткань некоторых химических веществ (скипидара, кротонового масла).
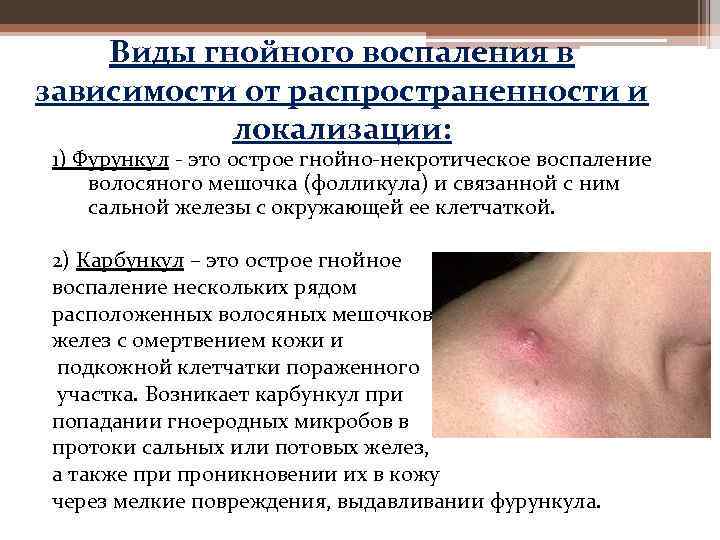
Виды гнойного воспаления в зависимости от распространенности и локализации: 1) Фурункул — это острое гнойно-некротическое воспаление волосяного мешочка (фолликула) и связанной с ним сальной железы с окружающей ее клетчаткой. 2) Карбункул – это острое гнойное воспаление нескольких рядом расположенных волосяных мешочков и сальных желез с омертвением кожи и подкожной клетчатки пораженного участка. Возникает карбункул при попадании гноеродных микробов в протоки сальных или потовых желез, а также при проникновении их в кожу через мелкие повреждения, выдавливании фурункула.
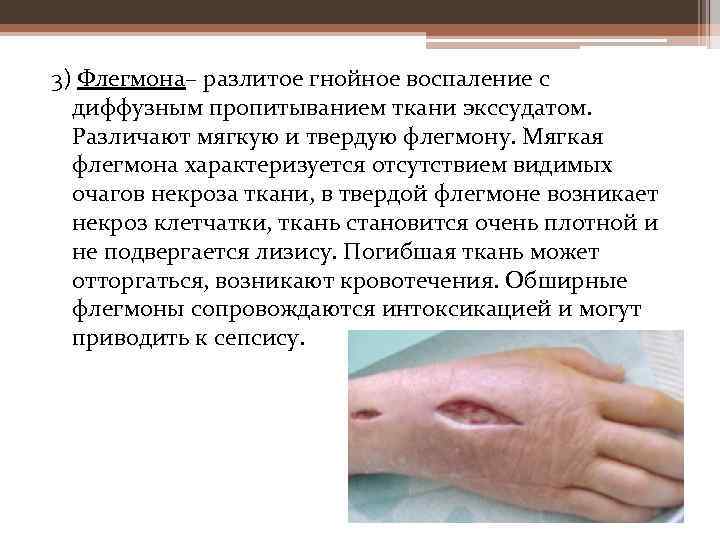
3) Флегмона– разлитое гнойное воспаление с диффузным пропитыванием ткани экссудатом. Различают мягкую и твердую флегмону. Мягкая флегмона характеризуется отсутствием видимых очагов некроза ткани, в твердой флегмоне возникает некроз клетчатки, ткань становится очень плотной и не подвергается лизису. Погибшая ткань может отторгаться, возникают кровотечения. Обширные флегмоны сопровождаются интоксикацией и могут приводить к сепсису.

4) Абсцесс — очаговое гнойное воспаление с расплавлением ткани и образованием полости, заполненной гноем. Абсцессы бывают острые и хронические. Стенкой острого абсцесса является пропитанная лейкоцитами ткань органа, в котором он развивается. В хроническом абсцессе стенка трехслойна: пиоидная мембрана, затем слой молодой соединительной ткани и далее — слой зрелой фиброзной ткани. При прогрессировании абсцессов гнойное воспаление может распространяться на соседние ткани, полости (возникают эмпиемы). 5) Эмпиема – гнойное воспаление с накоплением гноя в закрытых или плохо дренируемых предсуществующих полостях. Примерами могут служить накопление гноя в плевральной, околосердечной, брюшной, гайморовой, фронтальной полостях, в желчом пузыре, червеобразном отростке
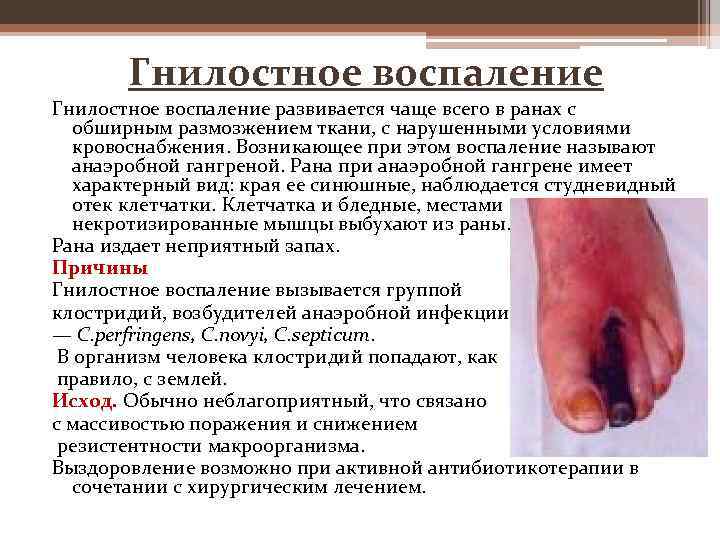
Гнилостное воспаление развивается чаще всего в ранах с обширным размозжением ткани, с нарушенными условиями кровоснабжения. Возникающее при этом воспаление называют анаэробной гангреной. Рана при анаэробной гангрене имеет характерный вид: края ее синюшные, наблюдается студневидный отек клетчатки. Клетчатка и бледные, местами некротизированные мышцы выбухают из раны. Рана издает неприятный запах. Причины Гнилостное воспаление вызывается группой клостридий, возбудителей анаэробной инфекции — C. perfringens, C. novyi, C. septicum. В организм человека клостридий попадают, как правило, с землей. Исход. Обычно неблагоприятный, что связано с массивостью поражения и снижением резистентности макроорганизма. Выздоровление возможно при активной антибиотикотерапии в сочетании с хирургическим лечением.

Катаральное воспаление (от греч. katarrheo – стекаю), или катар. Развивается на слизистых оболочках и характеризуется обильным скоплением слизистого экссудата на их поверхности в связи с гиперсекрецией слизистых желез. Экссудат может быть серозным, слизистым, причем к нему всегда примешиваются слущенные клетки покровного эпителия. Причины : • вирусные, бактериальные инфекции • влияние физических и химических агентов, • инфекционно-аллергической природа • аутоинтоксикации (уремический катаральный гастрит, колит). Катаральное воспаление может быть острым и хроническим. Острый катар характерен для ряда инфекций. Хронический катар может встречаться как при инфекционных (хронический гнойный катаральный бронхит), так и неинфекционных заболеваниях. Хроническое катаральное воспаление может сопровождаться атрофией или гипертрофией слизистой оболочки. Катары слизистых оболочек дыхательных путей, нередко принимают хронический характер и имеющие тяжелые последствия (эмфизема легких, пневмосклероз).

Геморрагическое воспаление: характеризуется образованием экссудата, представленного преимущественно эритроцитами; В развитии этого вида воспаления основное значение принадлежит резкому повышению проницаемости микрососудов, а также отрицательному хемотаксису нейтрофилов. Макроскопически участки геморрагического воспаления напоминают кровоизлияния. Микроскопически в очаге воспаления определяются большое количество эритроцитов, единичные нейтрофилы и макрофаги. Характерно значительное повреждение тканей. Причины — тяжелые инфекционные заболевания — грипп, чума, сибирская язва, иногда может присоединяться к другим видам воспаления, особенно на фоне авитаминоза С, и у лиц, страдающих патологией органов кроветворения; Локализация — кожа, слизистые оболочки верхних дыхательных путей, желудочно-кишечного тракта, легкие, лимфатические узлы и др. ; Исход — зависит от вызвавшей его причины. При благоприятном исходе происходит полное рассасывание экссудата; при не благоприятномочень тяжелое воспаление, которое нередко заканчивается летально.

Смешанное воспаление • В тех случаях, когда к одному виду экссудата присоединяется другой, наблюдается смешанное воспаление, тогда говорят о серозно-гнойном, серозно-фибринозном, гнойно-геморрагическом или фибринозногеморрагическом воспалении. • Чаще всего смена вида экссудативного воспаления наблюдается присоединении новой инфекции, изменении реактивности организма.
Источник
Понятие воспаления
Воспаление –это типовой патологический процесс, возникающий на воздействие патогенных (болезнетворных) факторов, проявляющийся альтерацией, экссудаций и пролиферацией.
К таким процессам относятся:
- Плеврит
- Отит
- Гепатит
- Аппендицит
- Холецистит
- Пневмония
- Панариций
- Ангина
Содержание статьи:
- Понятие воспаления
- Этиология воспаления
- Патогенез воспаления (альтерация, экссудация, пролиферация)
Местные признаки воспаления
- Общие признаки воспаления
- Исходы воспаления
Этиология воспаления
Экзогенные факторы:
- Инфекционные: бактерии, вирусы, простейшие, грибы
- Неинфекционные:
- физические (термические, лучевые, механические воздействия)
- химические (кислоты, щелочи)
- биологические (чужеродные белки, яды насекомых)
Эндогенные факторы:
- продукты тканевого распада (очаги некроза ткани, распад тканей злокачественных опухолей, гематомы, тромбы)
- мочевая кислота и ее соли
- условно-патогенная микрофлора
- иммунные комплексы антиген/антитело
Патогенез воспаления
Патогенетическую основу воспаления составляют три компонента – альтерация, экссудация и пролиферация, тесно взаимосвязанных между собой.
1. Альтерация
(от лат. Alteratio – изменение) – комплекс обменных, физико-химических и структурно-функциональных изменений.
Выделяют первичную и вторичную альтерацию:
Первичная альтерация возникает в ответ на прямое воздействие патогенного фактора.
Проявления:
- расстройства функций поврежденных тканей и клеток
- дистрофии
- некроз
Вторичная альтерация возникает под действием как патогенного раздражителя, так и факторов первичной альтерации.
Первичное повреждение ведет к освобождению из гибнущих клеток лизосомальных протео-, глико-, липолитических ферментов.
Эти ферменты разрушают:
- мембраны других клеток в зоне повреждения
- матрикс соединительной ткани (коллаген, протеогликаны, гликозоамины)
- способствуют освобождению медиаторов.
Медиаторы воспаления делятся на гуморальные и клеточные
1)Гуморальные:
Компоненты системы комплемента
Компоненты калликреин-кининовой системы
Факторы свертывания крови
2)Клеточные:
- Предшествующие: вазоактивные амины (гистамин, серотонин), лизосомальные ферменты (протеиназы, неферментные катионные белки), нейропептиды, нейромедиаторы (ацетилхолин)
- Вновь образующиеся: производные арахидоновой кислоты (простагландины, тромбоксаны, лейкотриены), пептиды и белки (цитокинины, ИЛ-1 монокинины, лимфокины), фосфолипиды (фактор активации тромбоцитов), активные формы кислорода (супероксид-анион, синглетный кислород, перекись водорода), окись азота
Нарушение обмена веществ в очаге воспаления
В очаге воспаления наблюдается усиление обмена веществ. Повышение обмена происходит в основном за счет углеводов.
Первоначально усиливается как окисление, так и гликолиз. Затем по мере накопления лизосомальных ферментов окислительные процессы ослабевают, а гликолиз – нарастает.
Расщепление углеводов не всегда доходит до конечных продуктов, в ткани накапливаются недоокисленные продукты-пировиноградная, яблочная, янтарная, молочная кислоты.
В процессе липидного обмена доминирует липолиз над липогенезом. Поэтому происходит освобождение ВЖК, свободных липидов и кетокислот.
В белковом обмене преобладает протеолиз.
Вследствие нарушения обмена жиров, белков и распада нуклеиновых кислот в очаге нарастает содержание жирных кислот, кетоновых тел, полипептидов, аминокислот.
Для водно-солевого обмена характерен дисбаланс ионов, увеличение внутриклеточного натрия и кальция, внеклеточного калия и магния, гипергидратация клеток, отек ткани.
Разрушение клеток сопровождается накоплением в воспаленной ткани ионов К, Са, Сl.
Физико-химические изменения
Вследствие нарушения окислительных процессов в тканях, накопления недоокисленных продуктов (нарушение углеводного и жирового обмена) развивается тканевой ацидоз.
В результате усиления катаболических процессов крупные молекулы расщепляются на более мелкие, концентрация их нарастает. Увеличивается содержания электролитов (Na+ ,K+ , Ca2+), поэтому повышается осмотическое давление
В воспаленной ткани происходят расщепление белков до полипептидов и аминокислот, увеличивается способность коллоидов притягивать и задерживать воду. Развивается гиперонкия – повышение онкотического давления.
2.Экссудация
– (от лат.ex-sudare-потеть) выпотевание белоксодержащей жидкой части крови через сосудистую стенку в воспаленную ткань
Компоненты экссудации:
- сосудистые расстройства,
- собственно экссудация,
- эмиграция лейкоцитов
Сосудистые расстройства:
1.кратковременный спазм артериол,
2. артериальная гиперемия,
3. венозная гиперемия,
4. стаз.
Спазм (кратковременное сужение приносящих артерии) – в ответ на повреждение, длящееся от 10-20 сек. до нескольких минут, главная роль при этом принадлежит катехоламинам (адреналину).
Артериальная гиперемия-длится от 30 мин. до 1 суток. Покраснение, потепление тканей, ускорение кровотока, увеличение артериального давления в сосудах.
Венозная гиперемия – сопровождается замедлением тока крови, расширением сосудов (синюшность, отек, повышение температуры). Завершается престазом и стазом.
Стаз создает условия для локального повышения факторов свертывания крови. Стаз дает возможность сконцентрироваться плазменным и клеточным медиаторам в одном месте, препятствуя расширению. Благодаря стазу лейкоциты имеют возможность осесть в пристеночном слое.
Собственно экссудация
Механизм экссудации:
1) Повышение проницаемости сосудов (венул, капилляров) в результате воздействия медиаторов воспаления.
2) Увеличение кровяного (фильтрационного) давления в сосудах очага воспаления вследствие гиперемии.
3) Возрастание осмотического и онкотического давления в воспаленной ткани в результате альтерации.
Ведущим фактором экссудации является повышение проницаемости сосудов.
Степенью повышения проницаемости сосудов определяется белковый состав экссудата.
При сравнительно небольшом увеличении проницаемости могут выйти только мелкодисперстные альбумины, по мере дальнейшего повышения – глобулины, фибриноген.
В зависимости от качественного состава различают следующие виды экссудатов:
1. Серозный – прозрачный, характеризуется умеренным содержанием белка (3-5%) и небольшим количеством нейтрофилов. Удельный вес 1015-1020
2. Катаральный (слизистый) – отличается высоким содержанием мукополисахаридов и секреторных антител (IgA)
3. Фибринозный – отличается высоким содержанием фибриногена
4. Гнойный – мутный, с зеленоватым оттенком, характеризуется наличием большого количества погибших (разрушенных) нейтрофилов – гнойных телец, ферментов, продуктов аутолиза тканей, альбуминов, глобулинов
5. Гнилостный – грязно-зеленый. С дурным запахом, отличается наличием продуктов гнилостного разложения тканей
6. Геморрагический – розовый или красный, характеризуется большим содержанием эритроцитов
7. Смешанный экссудат – наблюдается на фоне ослабленных защитных сил организма и присоединения вследствие этого вторичной инфекции
Эмиграция
(от лат. еmigratio – выселяться, переселяться) – выход лейкоцитов из сосудов в ткань.
Вышедшие в очаг воспаления лейкоциты осуществляют функцию фагоцитоза, которая заключается в поглощении и переваривании ими микробов и мертвых клеток собственного организма.
Фагоциты делятся на 2 группы: микрофаги и макрофаги.
Микрофаги в свою очередь делятся на: нейтрофилы, эозинофилы, базофилы.
Наиболее активны нейтрофилы,способны захватывать и переваривать микробы, т.к. подвижны, образуют псевдоподии.
Макрофаги: моноциты, лимфоциты, клетки соединительной ткани.
Первыми в очаг воспаления выходят нейтрофилы, этот процесс осуществляется в течение суток, в крови наблюдается лейкоцитоз с увеличением количества палочкоядерных нейтрофилов.
Затем в очаг воспаления выходят макрофаги (моноциты, лимфоциты)
Процесс эмиграции последовательно проходит стадии:
- Краевого стояния (маргинация)
- Адгезия и выход лейкоцитов
- Направленная миграция лейкоцитов
Краевое стояние
1. выход лейкоцитов из осевого цилиндра кровяного потока и приближение к стенке микрососуда, обращенной в сторону очага воспаления.
2. медленное движение лейкоцитов вдоль стенки сосуда по поверхности клеток эндотелия (rolling)
3. активация лейкоцитов и секреция молекул межклеточной адгезии –селектинов
4. обратимая адгезия лейкоцитов к стенке сосуда.
Адгезия и выход лейкоцитов
1.Плотная адгезия – экспрессия на поверхности лейкоцитов интегринов, их взаимодействие с компонентами межклеточного матрикса и молекулами адгезии
2.Прохождение лейкоцитов через стенку микрососуда
Направленная миграция лейкоцитов
- хемотаксис
- электротаксис
Фагоцитоз
Фагоцитоз – эволюционно выработанная защитно-приспособительная реакция организма, заключающаяся в узнавании, активном захвате (поглощении) и переваривании микроорганизмов, разрушенных клеток и инородных частиц специализированными клетками – фагоцитами.
Фагоцитами являются нейтрофилы, а также моноциты, лимфоциты и макрофаги (клетки различных тканей организма, находящиеся в лимфоузлах, селезенке, печени, легких).
Стадии фагоцитоза:
1. Сближение фагоцита с объектом фагоцитоза
2. Прилипание (аттракция, адгезия)
3. Захват фагоцитом объекта фагоцитоза
4. Внутриклеточное переваривание объекта
3.Пролиферация
(от лат. рroliferatio – размножение) представляет собой местное размножение клеток, где участие принимают различные тканевые компоненты.
Характер восстановления зависит от вида ткани и объема повреждения:
– при повреждении слизистых, кожи восстановление происходит за счет разрастания собственных клеток (регенерации).
– при обширных повреждениях восстановление происходит за счет соединительной ткани
Клетки соединительной ткани – фибробласты образуют новую ткань, которая затем превращается в рубец.
Местные признаки воспаления
1. Покраснение связано с развитием артериальной гиперемии в очаге воспаления.
2.Жар обусловлен увеличением притока теплой крови, активацией метаболизма, разобщением процессов биологического окисления.
3.Отек («припухлость») возникает вследствие развития экссудации и отека, набухания тканевых элементов, увеличение суммарного диаметра сосудистого русла в очаге воспаления.
4.Боль развивается в результате раздражения нервных окончаний различными биологически активными веществами (гистамин, серотонин, брадикинин), сдвига активной реакции среды в кислую сторону, повышения осмотического давления и механического растяжения или сдавления тканей.
5.Нарушение функции воспалительного органа связано с расстройством его нейроэндокринной регуляции, развитием боли, структурными повреждениями.
Общие признаки воспаления
- Лейкоцитоз – увеличение количества лейкоцитов. Изменение лейкоцитарной формулы, чаще в виде увеличения процентного содержания нейтрофилов, в том числе палочкодерных и юных, т. е. ядерного сдвига влево.
- Лихорадка развивается под влиянием поступающих из очага воспаления пирогенных факторов.
- Увеличение в крови содержание альфа- и, особенно, гамма-глобулинов.
- Изменение ферментного состава крови выражается в увеличении активности трансаминаз (например, аланинтрансаминазы при гепатите; аспартаттрансаминазы при миокардите), гиалуронидазы, тромбокиназы
- Увеличение скорости оседания эритроцитов (СОЕ) из-за снижения отрицательного заряда эритроцитов, повышения вязкости крови, агломерации эритроцитов, изменения белкового спектра крови, подъема температуры.
- Общие проявления (головная боль, слабость, потливость).
Хроническое воспаление
Хроническое воспаление может быть первичным и вторичным.
– Если течение воспаления после острого периода приобретает затяжной характер, то оно обозначается как «вторично-хроническое»
– Если воспаление изначально имеет вялое и длительное течение, его называют «первично-хроническим».
Исходы воспаления
Исход воспаления зависит от его вида и течения, локализации и распространенности
Возможны следующие исходы воспаления:
1.Практически полное восстановление структуры и функции
2.Образование рубца
3.Гибель органа или всего организма.
4. Развитие осложнений воспалительного процесса:
а) поступление экссудата в полости тела с развитием перитонита,
б) образование гноя с развитием абсцесса, флегмоны, эмпиемы
полости тела с развитием перитонита,
в) склероз или цирроз органа в результате диффузного разрастания соединительной ткани при пролиферативном воспалении
5. Переход острого воспаления в хроническое воспаление
Для скачивания презентации перейдите по ссылке >>>>>
Источник

