Воспаление парауретральной железы у мужчин
Все знают, что у женщин нет простаты и, соответственно, не может быть простатита. Но на самом деле у представительниц прекрасного пола есть орган, схожий по строению с простатой и тоже воспаляющийся. Это скопление скиниевых (парауретральных) желез, являющихся частями недоразвитой предстательной железы.
Для чего нужны парауретральные железы и почему они воспаляются. Симптомы скинеита
Предполагается, что скиниевые железы нужны для интимной жизни, а возможно, и для оплодотворения, поскольку вырабатывают практически такую же жидкость, как и простата. Размер этих органов у женщин различается, а у некоторых они отсутствуют.
Железы находятся между нижней частью уретры и влагалищем, поэтому становятся местом размножения болезнетворных бактерий, приводящих к воспалению в мочеиспускательном канале и половых путях. Однако врачи зачастую не уделяют нужного внимания осмотру этой области, и воспаление желез прогрессирует.
Проявления болезни сходны с циститом и уретритом. У пациентки наблюдаются боль и жжение при мочеиспускании, частые позывы в туалет. Проникновение инфекции в мочевой пузырь приводит к изменению его стенок – появлению белых участков в мочепузырной стенке (лейкоплакии), разрастанию полипов.
Симптомы усиливаются после половых контактов, поскольку механическое трение об парауретральные железы провоцирует воспаление. Половая близость часто сопровождается дискомфортом, жжением, болью и другими неприятными явлениями.
Женщины годами лечат цистит и уретрит, не подозревая, что инфекция кроется в воспалённых скиниевых железах. Переход воспаления на слизистую половых путей приводит к кольпиту. У пациенток развивается воспаление матки, придатков, яичников.
В тяжелых случаях в воспалённой железе собирается выделяемая жидкость и формируется парауретральная киста. Женщина жалуется на боль при мочеиспускании и выделения из уретры. В тяжелых случаях может возникнуть задержка мочи. Нагноение кисты приводит к абсцессу, требующему вскрытия и дренирования гнойника.
Неутихающий инфекционный процесс приводит к образованию спаек и гидросальпинкса – скопления жидкости в маточных трубах. У пациентки развивается бесплодие.
Но самое опасное осложнение – попадание микробов в кровь с развитием сепсиса – заражения крови. Такое осложнение возникает при сниженном иммунитете и тяжёлых сопутствующих заболеваниях.
Диагностика
- При осмотре на гинекологическом кресле в нижней трети влагалища на его передней стенке можно прощупать уплотнение, из которого при надавливании выделяется гнойное содержимое. При осмотре видны воспалённые участки, где находятся устья парауретральных желез. Женщине проводят кольпоскопию – осмотр шейки матки, поскольку воспалительный процесс в половых путях часто вызывает эрозию. Обязательно прощупываются матка и придатки, которые могут быть воспалены.
- Урологический осмотр. Кроме гинеколога, женщину смотрит уролог. Специалисты проводят цистоскопию – диагностику состояния мочевого пузыря, в котором из-за длительного воспаления также могли возникнуть разнообразные патологические процессы.
- УЗИ малого таза позволяет диагностировать патологии, вызванные скинеитом, а мазок из уретры – выявить микроорганизмы, вызвавшие болезнь, и определить их чувствительность к антибиотикам. При подозрении на наличие ЗППП женщина сдает ПЦР-анализ, выявляющий возбудителей половых инфекций.
Лечение
Для лечения используются антибиотики, назначаемые по результатам теста на чувствительность. При местном воспалительном процессе применяются противовоспалительные и обезболивающие препараты.
При неэффективности консервативных мер применяется прижигание парауретральных желез лазером. Этот метод менее травматичен по сравнению с электрокоагуляцией или хирургическим лечением, поэтому быстрее приводит к выздоровлению.
Параллельно с устранением первичного очага убирают и осложнения, вызванные скинеитом. Назначаются препараты для лечения воспаления половых путей, цистита и других имеющихся патологий.
При правильном лечении можно избавиться от болезни и вызванных ею осложнений. Но лучше не допускать развития неприятной ситуации. При первых признаках заболевания – боли при мочеиспускании, неприятных ощущениях во время полового контакта, жжении, зуде и воспалении в половых путях – следует обратиться к гинекологу и урологу, обследоваться и лечиться.
О врачах
Запишитесь на прием к врачам акушерам-гинекологам высшей категории — Ерхан Каролине Павловне и Майсурадзе Лиане Георгиевне уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
Консультация гинеколога — 1200 руб.
Источник
У женщин в мочеиспускательном канале с губчатой структурой и на передней стенке влагалища расположены парауретральные железы. По различным причинам проток закупоривается, секрет не может выйти и скапливается, распирая стенку железы. В результате образуется парауретральная киста. Заболевание возникает у 8% женщин репродуктивного возраста. Перерождение доброкачественной кисты в злокачественную случается крайне редко.
Виды и причины парауретрального кистозного образования
Мочеиспускательный канал у женщин выстлан губчатой тканью. На ней и на передней стенке влагалища расположены парауретральный железы. По своему строению и функциям они аналогичны предстательной железе мужчин, имеют множество протоков и пазух, устилающих поверхность канала. Железы локализуются в основном вверху, имеются по бокам в устье канала. Их основная функция – выделение слизи, защищающей стенки канала и влагалища. Первым парауретральные железы обнаружил и описал гинеколог Skene из Америки в 1885 году. В честь него получили название железы Скина.

В результате вирусного поражения и других факторов устье железы закупоривается. Секрету некуда выходить, он скапливается внутри, растягивая стенки. Образуется парауретральная киста с жидкостью внутри.
По статистике парауретральная киста образуется у женщин от 20 до 50 лет, в репродуктивный период жизни. На начальном этапе, когда болезнь можно вылечить, она не имеет симптомов и может быть обнаружена только на профосмотре у гинеколога.
В зависимости от места локализации различают 2 вида патологии.
- Скиневые кисты образуются в результате закупорки протока и разрастания кисты. Они представляют собой новообразования с секретом внутри, локализуются в мочеиспускательном канале. Относятся к преобретенным патологиям.
- Киста Гартнерового протока представляет собой аномальное развитие мочеполовой системы. При сращивании зародышевых протоков женщины со стенкой мочеиспускательного канала и влагалища образуются лакуны, заполняющиеся со временем секретом с парауретральных желез. Происходит выпячивание стенки и образование жидкостной кисты. Заболевание имеет в большинстве случаев врожденный характер.
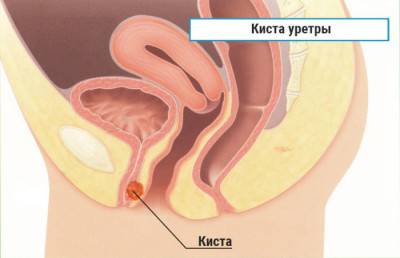
В большинстве случаев парауретральная киста у женщин располагается на выходе мочеиспускательного канала – у наружного отверстия.
Причин для закупорки протока железы и возникновения доброкачественного образования имеют разный характер, могут быть спровоцированы травмированием слизистой, вирусной инфекцией. В основном это:
- сахарный диабет,
- иммунодефицит,
- инфицирование половым путем,
- уретриты, цистит,
- родовая травма при иссечении промежности,
- травмирование стенки во время родов при прохождении головки,
- вирусные заболевания, воспаления,
- жесткий половой акт,
- тесное белье, стринги,
- интимная гигиена некачественными средствами с большим содержанием щелочей и ПАВ,
- травмы паховой области,
- простуды.
По наблюдениям специалистов Скиневые железы изменяются, гипертрофируются во время беременности. После родов происходит процесс инволюции – реконструкция железистых тканей и восстановление их работы. В период климакса парауретральные клетки прекращают функционировать, атрофируются.
При образовании кисты в ней может образовываться гной и небольших количествах выходить вместе с уриной наружу. При образовании разрывов стенки кисты в моче появляется большое количество секрета, гной и возможны вкрапления крови. Парауретральная киста препятствует нормальному истеканию урины, образует ее скопление и застой. В этих местах создаются оптимальные условия для развития бактерий и вирусов.
Симптомы и методы диагностики
На ранних стадиях развития киста никак не проявляет себя. Заболевание длительное время протекает бессимптомно. Обнаружить патологию можно только при осмотре у гинеколога и обследовании у женского уролога. Расположенные в глубине и кисты Гартнерового протока диагностируются при зондировании и других способах исследования.
При увеличении размера кисты, появляются симптомы, типичные для заболеваний мочеполовой системы:
- боль при мочеиспускание,
- уменьшение напора струи мочи,
- застой урины, неприятный запах,
- боль во время полового акта,
- рези при мочеиспускании,
- боли внизу живота и промежности,
- ощущение чужеродного предмета в мочеиспускательном канале и влагалище,
- дискомфорт во время ходьбы.
Со временем появляются воспаления органов мочеполовой системы, повышается температура, появляется озноб и слабость.

При пальпации через стенку влагалища киста и утолщение парауретральной области прощупывается. Для подтверждения диагноза сдается общий анализ крови, берется соскоб. Дополнительно могут проводится исследования:
- бактереологический посев,
- урофлоуметрия – измерение объема и напора испускаемой урины,
- МРТ,
- цитологическое исследование,
- уретроцистоскопия – осмотр состояния тканей внутри каналов с помощью цистоскопа.
В большинстве случаев образование парауретральной кисты сопровождается воспалительным процессом и нагноением внутри оболочки. Об этом говорит гной в моче.
Лечение парауретральной кисты
На первом этапе лечения, сразу после обнаружения кисты, назначается терапевтический курс лекарств для снятия воспаления и устранения вируса. Одновременно проводится курс укрепления иммунной системы и исследование для определения причины, спровоцировавшей образование парауретральной кисты.
Лечебные препараты принимаются женщинами с целью подготовки к операции. Одними терапевтическими мерами заболевание вылечить невозможно. Необходимо иссечение и удаление тела кисты. Разрезание стенки кистозного образования и удаления скопившейся в ней жидкости не имеет должного эффекта. В скором времени вокруг больной железы появляются новые образования и кистозное образование развивается в более тяжелой форме.
Операция производится без наружного иссечения тканей, путем введения зонда. Киста полностью вырезается, под корень. Применения ультразвука и лазера исключается. Они только прижигают и разрушают образование, не удаляя ткань кисты полностью.
Осложнения при кистозном образовании и операции
После удаления кисты возможны осложнения:
- рецидив нового образования,
- инфецирование оперируемого места,
- кровотечения,
- образование уретро-влагалищных и пузырно-влагалищных свищей,
- гематомы,
- стриктура уретры – сужение канала,
- воспалительные процессы в мочевыделительных органах,
- уретральный болевой синдром.
После операции рекомендуется пройти интенсивный курс восстановительной терапии, соблюдать несколько дней постельный режим. Одним из важных факторов является употребление легко усваиваемых продуктов и регулярный стул. При запорах возникает напряжение всех мышечных тканей малого таза и риск появления свищей и кровотечения.
Профилактика
Значительно уменьшить риск образования парауретральной кисты помогут простые профилактические меры:
- белье из натуральных тканей по размеру,
- гигиена обеих партнеров перед актом,
- использование для подмывания специальных средств для интимной гигиены,
- следить за состоянием мочевыводящей системы,
- регулярно проходить осмотры у гинеколога.
Постоянный партнер, нежно относящийся к женщине, значительно снижает риск доброкачественного образования на парауретральных тканях. Умеренные физические нагрузки и прогулки на свежем воздухе необходимы для укрепления иммунной системы.
Загрузка…
Источник
Мочеиспускательный канал женщины, имеет длину 3-4 см и диаметр 7-8 мм, и практически на всем протяжении непосредственно прилегает к передней стенке влагалища. Проксимальная часть уретры отделена от передней стенки влагалища пространством, наполненным рыхлой соединительной тканью, которое постепенно уменьшается и уретра оказывается интимно спаянной со стенкой влагалища. В этой области уретра легко доступна пальпации.
Женская уретра окружена большим количеством парауретральных желез. Установлено, что эти гроздевидные железы, гомологичны простате.
С исторической точки зрения интересно отметить, что RegenerideGraaf еще в 1672 году описал и проиллюстрировал железоподобную структуру вокруг женской уретры, которую он назвал «женской простатой». Morgagni, а затем Guerinв 1864 году дали подробное описание заболеваний вульварных желез и ходов, и долгое время они шли под названием Гуэреновских желез. Затем следуют наблюдения Morgagni и Astrue, датированные 1875 годом. А в 1880 г. американский гинеколог Skene вместе с Westbrook в J.Obstetrics & Gynecology наиболее подробно описали парауретральные ходы или железы, которые по настоящее время сохранили название открывшего их Skene. Ученый обратил внимание на 2 парауретральных протока (протоки Скене) и подчеркнул их важность при инфекции гениталий. Работа Skene базировалась на анатомических исследованиях и иллюстрации, сопровождающие ее, все еще являются основой для большинства описаний в современных пособиях.
HuffmanJW в своей работе показал, что существуют множественные (более двух, описанных Skene) протоки и пазухи, выстланные эпителием, которые, в основном, опорожняются в дистальную треть женской уретры. Эти протоки образуют обширную сеть трубчатых каналов и желез, которые окружают женскую уретру, главным образом, по задней и боковым стенкам. Число протоков широко варьирует от 6 до 31. Обычно они сосредоточены в дистальной части уретры. Эти данные подтверждают прямую связь между локализацией парауретральных желез и формированием парауретральных кистозных заболеваний.
Терминальные ветви некоторых больших протоков часто простираются на значительные расстояния параллельно мочеиспускательному каналу и могут входить на несколько миллиметров в мочевой пузырь.
Сравнительно немногие парауретральные протоки открываются в проксимальную уретру. Существуют, однако, частые крипты и лакуны в слизистой проксимальной уретры, которые выстланы тем же самым типом эпителия, которым выстланы терминальные парауретральные железы и канальцы. Очевидно, подобные инвагинации задней уретры происходят из того же зародышевого образования, из которого развиваются и большие структуры, обнаруженные в дистальной уретре.
Секрет Скениевых желез играет роль защитного барьера для уретры во время коитуса. Высказано предположение, что выработка парауретральными железами во время коитуса сравнима с деятельностью желез мужской уретры. Также считают, чтосекрет этих желез обладает антимикробной активностью, а сами железы служат механизмом локальной защиты от микробных инвазий.
По наблюдениям многих авторов, Скениевы железы подвергаются значительным изменениям в различные периоды жизни женщины: во время беременности они гипертрофируются, в послеродовом периоде подвергаются инволюции, а в климактерическом — атрофируются.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 12 апреля 2020;
проверки требуют 2 правки.
Железы Скина (преддверные железы[1], англ. Skene’s glands, lesser vestibular, periurethral glands) — это небольшой участок чувствительной эректильной ткани, расположенной непосредственно ниже наружного отверстия мочеиспускательного канала женщины и по сторонам от него[2][3].
История идентификации U-точки и происхождение термина[править | править код]
Термин U-точка происходит от англ. Urethral spot, что означает «точка мочеиспускательного канала»[4].
Анатомическая идентификация U-точки[править | править код]
U-точка расположена у наружного отверстия мочеиспускательного канала, непосредственно выше отверстия влагалища (под номером 7 на рис.)[5]. Она находится сразу ниже мочеиспускательного канала, в небольшом пространстве между ним и влагалищем.[6] Анатомический эквивалент U-точки определяют в виде желез Скина[7] и, возможно, в виде губчатого тела мочеиспускательного канала[8].
Железы Скина[править | править код]
Эти железы названы так в честь Александра Скина, врача, который первым описал их в западной медицинской литературе[9][10]. В анатомии женщины железы Скина (также называемые малыми вестибулярными, парауретральными железами, U-точкой или женской предстательной железой) — это железы, расположенные на передней стенке влагалища, вокруг нижнего конца мочеиспускательного канала[11]. Они расположены по всему губчатому телу мочеиспускательного канала женщины и гомологичны мужской предстательной железе. Железы открываются в мочеиспускательный канал и возле наружного отверстия его. Они окружены тканью, которая содержит часть клитора, простирающегося во влагалище и переполняемого кровью во время полового возбуждения.
Связь желёз Скина с женской эякуляцией[править | править код]
Известно, что у мужчин мочеиспускательный канал выводит как мочу, так и семенную жидкость. У женщин, как обычно полагали, мочеиспускательный канал выводит только мочу. Но это оказалось не так. Когда у женщин возникает необычно сильный оргазм, вполне вероятно, что некоторые из них выделяют жидкость из наружного отверстия мочеиспускательного канала, которая не является мочой. Специализированные парауретральные железы Скина под сильной половой стимуляцией образуют щелочную жидкость, которая в химическом отношении подобна семенной жидкости мужчин. Было доказано, что большое количество смазывающей жидкости (профильтрованной плазмы крови) может секретироваться этими железами при стимуляции, проводимой изнутри влагалища.
Некоторые полагают, что именно железы Скина служат источником женской эякуляции[12]. В 2002 г. исследователь Эмануэле Джанини из университета Л’Акуила в Италии, показал, что железы Скина — это возможное объяснение феномену женской эякуляции и причина частого отрицания его существования. Действительно, железы Скина обладают весьма варьирующей анатомией, и в некоторых крайних случаях, по-видимому, полностью отсутствуют. Если железы Скина служат причиной женской эякуляции и оргазмов, обусловленных стимуляцией G-точки, это может объяснить наблюдаемое отсутствие женской эякуляции и оргазмов у многих женщин[13].
Женщины, испытывающие «эякуляцию» (которая по количеству варьирует от нескольких капель до нескольких столовых ложек), иногда предполагают, что крайние мышечные усилия при оргазме являются причиной непроизвольного мочеиспускания, но, на самом деле, это просто их физиология. Между прочим, некоторые медицинские авторитеты также считали, что эякулирующие женщины страдают от «стрессового недержания мочи» и рекомендовали проведение хирургической операции для их излечения. В настоящее время неясно, в чём состоит ценность женской эякуляции, поскольку момент её совершения явно немного запаздывает для действия в качестве смазывания. Известно, что смазывание влагалища производится самими стенками влагалища, которые быстро покрываются плёнкой жидкости, когда только начинается половое возбуждение женщины.
Предстательная железа женщины[править | править код]
Поскольку железы Скина всё более и более воспринимаются лишь как разные версии одной и той же предстательной железы, некоторые исследователи перестают их называть железами Скина и определяют их как женскую предстательную железу[14].
Та жидкость, которая выделяется во время женской эякуляции, обладает составом, подобным жидкости, образуемой у мужчин в предстательной железе[15], содержащей биохимические маркеры половой функции, типа человеческого белка 1[16] и фосфодиэстеразы 5. При исследовании с помощью электронного микроскопа, обе железы показывают схожие структуры секреции[17], и обе действуют похоже при исследовании на простатоспецифический антиген и на простатоспецифическую кислую фосфатазу[18][19][20][21].
Губчатое тело мочеиспускательного канала[править | править код]
Губчатое тело мочеиспускательного канала — это губчатое тканевое образование, расположенное в малом тазу женщины между лобковой костью и передней стенкой влагалища, которое окружает мочеиспускательный канал. Оно содержит железы Скина, которые, возможно, участвуют в женской эякуляции[8].
Функции, выполняемые губчатым телом[править | править код]
Губчатое тело мочеиспускательного канала состоит из эректильной ткани; во время полового возбуждения оно переполняется кровью, сдавливая мочеиспускательный канал, помогая предупредить мочеиспускание в течение полового акта (наряду с копчиково-лобковой мышцей). Губчатое тело мочеиспускательного канала также окружает срамной нерв, идущий к клитору, а поскольку оба образования взаимосвязаны, стимуляция клитора, вероятно, стимулирует нервные окончания в губчатом теле мочеиспускательного канала[22].
Связь губчатого тела мочеиспускательного канала с G-точкой[править | править код]
Часто губчатое тело мочеиспускательного канала считают синонимом G-точки (зона Грэфенберга), хотя некоторые полагают, что они различны[23].
См. также[править | править код]
- Куньяза
Примечание[править | править код]
- ↑ Архивированная копия (недоступная ссылка). Дата обращения 17 июля 2009. Архивировано 7 июля 2009 года.
- ↑ The Clitoral Truth An Interview With Author Rebecca Chalker
- ↑ Jones N (3 July 2002). «Bigger is better when it comes to the G spot». New Scientist. https://www.newscientist.com/news/news.jsp?id=ns99992495.
- ↑ paraurethral glands at Dorland’s Medical Dictionary
- ↑ ?
- ↑ Gravina GL, Brandetti F, Martini P, et al. (March 2008). «Measurement of the thickness of the urethrovaginal space in women with or without vaginal orgasm». J Sex Med 5 (3): 610-8. doi:10.1111/j.1743-6109.2007.00739.x. PMID 18221286.
- ↑ Rabinerson D, Horowitz E (February 2007). «[G-spot and female ejaculation: fiction or reality?]» (in Hebrew). Harefuah 146 (2): 145-7, 163. PMID 17352286.
- ↑ 1 2 Chalker R. «The Clitoral Truth», page 46 Seven Stories Press 2000 ISBN 1-58322-038-0
- ↑ Skene’s glands at Who Named It?
- ↑ Skene A (1880). «The anatomy and pathology of two important glands of the female urethra». Am J Obs Dis Women Child 13: 265-70.
- ↑ Zaviacic M, Jakubovská V, Belosovic M, Breza J (2000). «Ultrastructure of the normal adult human female prostate gland (Skene’s gland)». Anat Embryol (Berl) 201 (1): 51-61. PMID 10603093.
- ↑ Jannini E, Simonelli C, Lenzi A (2002). «Sexological approach to ejaculatory dysfunction». Int J Androl 25 (6): 317-23. doi:10.1046/j.1365-2605.2002.00371.x. PMID 12406363.
- ↑ Jannini E, Simonelli C, Lenzi A (2002). «Disorders of ejaculation». J Endocrinol Invest 25 (11): 1006-19. PMID 12553564.
- ↑ Zaviacic, Z; RJ Ablin. (January 2000). «The female prostate and prostate-specific antigen. Immunohistochemical localization, implications of this prostate marker in women and reasons for using the term „prostate“ in the human female». Histol Histopathol. 15 (1): 131-42. PMID 10668204.
- ↑ Kratochvíl S (1994). «Orgasmic expulsions in women». Cesk Psychiatr 90 (2): 71-7. PMID 8004685.
- ↑ Zaviacic, M; L Danihel, M Ruzicková, J Blazeková, Y Itoh, R Okutani, T Kawai. (March 1997). «Immunohistochemical localization of human protein 1 in the female prostate (Skene’s gland) and the male prostate». Histochem J. 29 (3): 219-27. doi:10.1023/A:1026401909678. PMID 9472384.
- ↑ Zaviacic, Z; V Jakubovská, M Belosovic, J Breza. (January 2000). «Ultrastructure of the normal adult human female prostate gland (Skene’s gland)». Anat Embryol (Berl). 201 (1): 51-61. PMID 10603093. https://link.springer.de/link/service/journals/00429/bibs/0201001/02010051.htm (недоступная ссылка). Retrieved on 2007-06-22.
- ↑ Zaviacic, Z; M Ruzicková, J Jakubovský, L Danihel, P Babál, J Blazeková. (November 1994). «The significance of prostate markers in the orthology of the female prostate». Bratisl Lek Listy. 95 (11): 491-7. PMID 7533639.
- ↑ Wernert, N; M Albrech, I Sesterhenn, R Goebbels, H Bonkhoff, G Seitz, R Inniger, K Remberger. (1992). «The ‘female prostate’: location, morphology, immunohistochemical characteristics and significance». Eur Urol. 22 (1): 64-9. PMID 1385145
- ↑ Tepper, SL; J Jagirdar, D Heath, SA Geller. (May 1984). «Homology between the female paraurethral (Skene’s) glands and the prostate. Immunohistochemical demonstration». Arch Pathol Lab Med. 108 (5): 423-5. PMID 6546868.
- ↑ Pollen, JJ; A. Dreilinger (March 1984). «Immunohistochemical identification of prostatic acid phosphatase and prostate specific antigen in female periurethral glands». Urology. 23 (3): 303-4. doi:10.1016/S0090-4295(84)90053-0. PMID 6199882.
- ↑ Levine S. et al. «Handbook of Clinical Sexuality», page 180 Brunner-Routledge 2003 ISBN 1-58391-331-9
- ↑ The Esybron Institute — Female Sexuality Research Center (недоступная ссылка). Дата обращения 16 июля 2009. Архивировано 18 декабря 2008 года.
Источник
