Воспаление ободочной кишки это

Ведущими факторами развития заболеваний ободочной кишки являются малоподвижный образ жизни, неправильный режим и рацион питания (отсутствие растительной клетчатки, преобладание белковой пищи и жиров), чрезмерное употребление лекарственных средств и вредные привычки.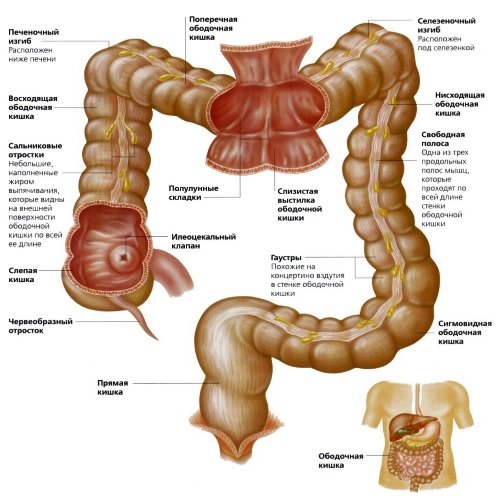
Симптомы патологии ободочной кишки
Заподозрить, что с ободочной кишкой возникли проблемы, можно по следующим симптомам:
- Боли. Они бывают ноющими, спазмирующими. Локализация неприятных ощущений – левая и правая нижние области живота, зона выше и ниже пупка. Спазмы и болезненность заставляют больного идти в туалет, так как акт дефекации приносит облегчение. Связи между едой и появлением болей обычно нет, исключение – воспалительные процессы в поперечной ободочной кишке, которая расположена под желудком и реагирует рефлекторными сокращениями на его чрезмерное наполнение.
- Хронические запоры. Отмечается редкий стул (менее 3 раз в неделю), затрудненная дефекация, чувство неполного опорожнения кишечника.
- Диарея. Беспокоит постоянно, либо появляется эпизодически, чередуясь с запорами.
- Вздутие живота. Возникает после употребления пищи, которая обычно не вызывает появление этого симптома.
- Метеоризм – избыточное скопление и выделение газов в кишечнике.
- Прожилки крови и слизи в кале.
Заболевания ободочной кишки
Болезни ободочной кишки делят на следующие категории:
- врожденные (болезнь Гиршпрунга и пороки развития – удвоение, сужение, заращение части кишечника);
- приобретенные (все заболевания ободочной кишки, которые возникают на протяжении жизни);
- воспалительные (язвенный колит, болезнь Крона, инфекционный колит);
- невоспалительные (полипоз, дивертикулез, дискинезия);
- предраковые (болезнь Крона, язвенный колит, семейный полипоз);
- злокачественные (рак ободочной кишки).
Неспецифический язвенный колит
Неспецифический язвенный колит – хроническое воспаление ободочной кишки, которое проявляется язвами и зонами некроза, не выходящими за пределы слизистой оболочки. Точные причины этого заболевания неизвестны, но факторы, которые провоцируют развитие язвенного воспаления, определены: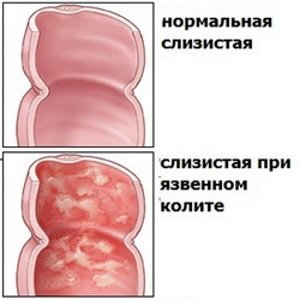
- генетическая предрасположенность;
- дисбаланс кишечной микрофлоры;
- пищевая аллергия;
- стрессы.
Болеют неспецифическим язвенным колитом преимущественно молодые люди. Характерные симптомы недуга:
- кровь и гной в испражнениях;
- поносы;
- ложные позывы сходить в туалет.
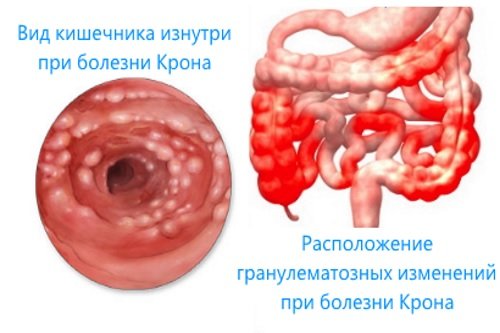
Болезнь Крона
Болезнь Крона – воспалительный процесс, распространяющийся на все отделы кишечной трубки и затрагивающий все ее слои (слизистый, мышечный, серозный), приводит к формированию язв и рубцовых изменений в стенке толстой кишки. Среди возможных причин этого заболевания присутствуют:
- аутоиммунные нарушения;
- генетические мутации;
- инфекционные факторы.
Ведущие симптомы болезни Крона:
- хроническая диарея (длится более 6 месяцев);
- потеря веса и аппетита;
- разнохарактерная боль в животе.
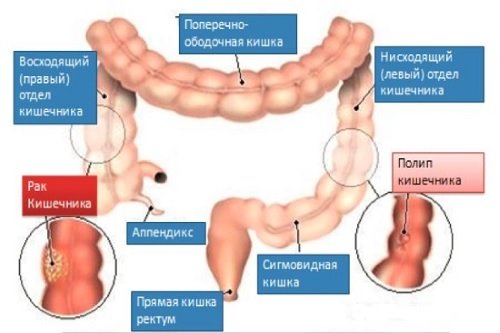
Полипы ободочной кишки
Полипы – доброкачественные выросты слизистой оболочки, которые могут перерождаться в рак. Если полипов обнаруживается много, больному диагностируют полипоз кишечника. Причины:
- хронический воспалительный процесс в ободочной кишке;
- склонность к запорам;
- любовь к тяжелой мясной пищи и рафинированным жирам;
- наследственность, которая играет основную роль при семейном полипозе.
Больные могут длительное время не ощущать патологии, но с увеличением количества и размеров новообразований появляются следующие симптомы:
- «кишечный дискомфорт»;
- кровь в кале;
- хронические поносы и запоры.
Дивертикулез ободочной кишки
Дивертикулез толстого кишечника – множественные выпячивания стенки ободочной кишки в сторону брюшной полости, сформированные слизистой и серозной оболочкой. Основные причины данного заболевания:
- неправильное питание;
- гиподинамия;
- застой каловых масс;
- метеоризм.
Дивертикулез может осложняться воспалением, кровотечением и прободением (прорывом) с развитием перитонита. Специфической симптоматики дивертикулез не имеет – больных беспокоит периодическая боль и вздутие живота, проблемы с опорожнением кишечника.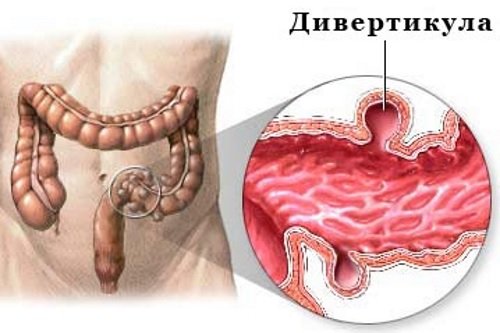
Болезнь Гиршпрунга
Болезнь Гиршпрунга – нарушение иннервации части ободочной кишки врожденного характера, сопровождающееся задержкой отхождения кала. Проявляется это заболевание вскоре после рождения сильным метеоризмом и беспокойством новорожденного. С возрастом, когда ребенок начинает кушать плотную пищу, появляются упорные запоры. Опорожнить кишечник без клизмы больной не может. На фоне длительного застоя кала развивается интоксикация организма.
Инфекционный колит
Инфекционный колит – воспаление ободочной кишки, вызванное попаданием в пищеварительный тракт болезнетворных микробов (шигелл, «плохих» кишечных палочек) из окружающей среды или же активацией условно-патогенной микрофлоры, которая живет в кишечнике. Ведущие симптомы патологии:
- болезненные спазмы в животе;
- урчание;
- повторяющаяся диарея;
- повышение температуры тела, озноб;
- выраженная слабость.
При обильном поносе развивается обезвоживание.
Врожденные аномалии
Эта группа заболеваний развивается внутриутробно из-за действия на эмбрион тератогенных факторов (радиации, лекарственных средств, наркотиков и т.п.). Чаще всего встречается неправильное размещение ободочной кишки, удлинение отдельных ее частей, проявляющееся после рождения запорами и сильными коликами. Реже обнаруживаются сужения и полные заращения кишечной трубки, которые диагностируются у новорожденных по отсутствию отхождения мекония (первородного кала).
Дискинезия ободочной кишки
Дискинезия кишечника – расстройство моторики функционального характера, не связанное с какими-либо поражениями кишечной стенки. Основными причинами данной патологии являются:
- хронические стрессы;
- нарушения со стороны вегетативной нервной системы.
Больные с дискинезией ободочной кишки жалуются на:
- периодический дискомфорт (болезненность, тяжесть) в животе;
- разжижение стула;
- большое количество слизи в кале.
Рак ободочной кишки
Основная статья: Рак кишечника
Рак ободочной кишки – наиболее часто встречающееся онкологическое заболевание среди людей старшего возраста.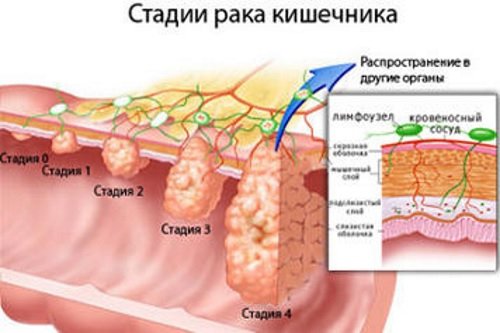
Факторами риска являются:
- Предраковые процессы в кишечнике.
- Наследственная склонность.
- Преобладание в рационе жирной белковой пищи.
- Злоупотребление алкоголем.
На ранней стадии рак ободочной кишки протекает бессимптомно. С прогрессированием недуга у больных появляется ряд жалоб:
- кровь в кале;
- запоры;
- постоянный дискомфорт в животе;
- выраженная слабость.
Диагностика
Выявлением и лечением патологий ободочной кишки занимается проктолог. В план обследования пациентов с симптомами заболеваний этого органа входит:
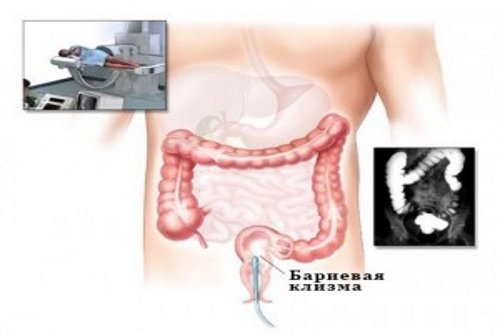
- Колоноскопия. Эндоскопическое исследование толстого кишечника осуществляется через задний проход. Эндоскопист в реальном времени осматривает слизистую оболочку органа и производит забор материала с подозрительных участков для гистологического анализа.
- Ирригоскопия. Этот метод рентгенологической диагностики с контрастированием позволяет хорошо визуализировать дефекты кишечной стенки, выявить новообразования и пороки ободочной кишки.
- Гистологическое исследование. Изучение морфологии взятого в кишечнике образца ткани является самым достоверным способ диагностирования рака, язвенного колита, болезни Крона и Гиршпрунга.
- Копрограмма. Исследование мазков кала под микроскопом проводится для выявления признаков и возможных причин воспалительного процесса в тонком кишечнике, оценки эвакуаторной функции кишечного тракта.
- Посев кала на микрофлору. При подозрении инфекционной природы воспалительного процесса этот анализ дает возможность поставить точный диагноз и выделить возбудителя, что крайне важно для подбора антибактериального лечения.
Рекомендации по профилактике и терапии
Каждое из перечисленных заболеваний ободочной кишки имеет свою тактику лечения. При язвенном колите и болезни Крона больным показаны салицилаты, гормоны и иммуносупрессанты. Если воспаление кишечника имеет инфекционную природу – антибактериальная терапия. При дискинезии ободочной кишки пациента направляют для лечения к невропатологу или психотерапевту. Выраженный дивертикулез, полипоз, аномалии ободочной кишки, болезнь Гиршпрунга – это показания для оперативного лечения. При раковой опухоли проводится комплексное лечение с учетом стадии злокачественного процесса.
Чтобы свести к минимуму риск развития заболеваний ободочной кишки необходимо включать в рацион растительную пищу, избегать вредных жиров, своевременно принимать меры для устранения запора и быть внимательным к своему здоровью.
В случае появления описанных в статье симптомов следует сразу же обращаться к проктологу. После 50 лет желательно ежегодно посещать этого специалиста и регулярно проходить колоноскопию, даже если со стороны работы кишечника нет никаких жалоб.
Источник
Ободочная кишка – это основной отдел толстого кишечника, простирающийся от слепой до прямой кишки. Общая длина – около 1,4-1,6 метра. Выделяют несколько частей данного образования:
- восходящий отдел (23-25 см);
- поперечно-ободочный отдел (54-57 см);
- нисходящий отдел (21-23 см);
- сигмовидная кишка (46-48 см).

Внутренний диаметр ободочной кишки постепенно уменьшается по мере приближения к анальному отверстию и составляет от 8 до 4 см. Кишка расположена в брюшной полости и имеет форму незамкнутого кольца. Проецируется на переднюю брюшную стенку во всех областях, кроме пупочной.
Внутренняя часть полостного образования представлена слизистой оболочкой с множеством ворсинок, затем идёт подслизистая основа и слой гладкомышечных клеток, обеспечивающих адекватную перистальтику.

Мнение эксперта
Царева Надежда
Врач-терапевт, врач-гепатолог, эксперт сайта
Ободочный отдел кишечника не принимает прямого участия в процессах пищеварения. Он ответственен за всасывание воды и большого количества солей. Жидкий химус, попадающий из тонкого кишечника, становится более твёрдым, и формируются конечные каловые массы.
Заболевания ободочной кишки
Данный отдел кишечника склонен к развитию множества патологий. Рассмотрим самые часто встречающиеся.
| Название патологии | Этиология и патогенез | Симптоматика | Диагностика |
| Неспецифический язвенный колит – воспалительное поражение с образованием язвенно-некротических дефектов.
| Различные причины (попадание пищевых аллергенов, воздействие продуктов жизнедеятельности физиологической и патологической микрофлоры) приводят к образованию антител к эпителиальным клеткам. Иммунные клетки разрушают слизистую оболочку с образованием язв. | Обильная диарея до 30-40 раз в день. В каловых массах определяется множество слизи, гноя и крови. Общее состояние тяжёлое: постоянные боли по всему толстому кишечнику, живот вздут и резко болезненный при пальпации. Возможно появление патологий со стороны других органов и систем: анемия, жировая дистрофия печени, обезвоживание. | Подтверждают диагноз:
|
| Дивертикулы – мешковидные выпячивания стенки кишечника в брюшную полость.
| Может быть врождённым или приобретённым. Первый тип развивается на фоне аномалий развития (дефект мышечного слоя). Приобретённые возникают из-за хронических запоров, травматических повреждений кишечника, длительно протекающих инфекционно—воспалительных процессов. Локализация: места вхождения сосудов, в которых нет гладкомышечных клеток. | Отсутствуют. При инфицировании выявляются признаки колита: боль и вздутие, диарея, тошнота, рвота, повышение температуры тела. | Обычно обнаруживается случайно при:
|
| Полипы – доброкачественные пролиферативные образования, склонные к малигнизации в 1% случаев.
| Мутация клеток начинается на фоне хронических запоров, грубых погрешностях в пище (большое число животных жиров, рафинированных масел и отсутствие клетчатки). Реже – воздействие канцерогенных веществ, употреблённых вместе с пищей (красители, консерванты и т.п.). | Обычно больные жалоб не предъявляют. Иногда могут наблюдаться слизистые и геморрагические выделения из прямой кишки, расстройства пищеварения (диарея, запор, вздутие живота). | Для определения локализации и установления типа опухоли применяют:
|
| Рак ободочной кишки – злокачественная опухоль. | Болеют лица старше 50 лет, имеющие наследственную отягощённость по онкопатологии кишечника. К факторам риска относят:
| Кровотечения (в 45% случаев кровь вытекает из анального отверстия после акта дефекации «струёй»). Реже наблюдаются болевой синдром, нарушение стула (диарея или запор), тенезмы (ложные позывы к дефекации). |
|
| Аномалии и пороки развития – нарушения эмбриогенеза, приводящие к грубым дефектам строения и расположения ободочной кишки. Чаще встречаются: дистопии (изменение расположения отдельных отделов), удвоение участка кишки, стеноз (полное перекрытие просвета). | Воздействие тератогенных факторов на формирующийся плод. Наиболее опасными являются периоды с 4 по 5 и с 11 по 13 недели органогенеза. | Клиническая картина всегда индивидуальна и зависит от степени нарушений (от изменения стула до полной кишечной непроходимости) | Диагностируется в раннем возрасте на фоне значительных нарушений работы ЖКТ. Для постановки точного диагноза могут быть использованы УЗИ, КТ, МРТ, колоноскопия (у детей применяется редко). |
| Сигмоидит – воспалительное поражение сигмовидной кишки | Основная причина сигмоидита – инфицирование бактериальными (реже – вирусными) агентами. В роли предрасполагающих факторов выступают анатомические особенности (S-образная форма), наличие НЯК или болезни Крона, дивертикулы. | Беспокоят сильные схваткообразные боли в нижних отделах живота. Акт дефекации болезненный, бывают ложные позывы. Стул всегда жидкий с неприятным запахом (до 10-15 раз в сутки). Общее состояние тяжёлое: гипертермия (до 40 градусов), слабость, головные боли. | Диагноз устанавливается посредством эндоскопического обследования и исследования кала. |

Лечение заболеваний ободочной кишки
При выявлении пороков развития показано только хирургическое лечение. В ходе операции восстанавливается проходимость кишечной трубки. Если аномалия не проявляется клинически, то её не лечат.
При подозрении на опухоль сперва проводится взятие биопсии с последующим гистологическим исследованием для установления типа пролиферации. Доброкачественные образования могут быть удалены эндоскопическими методами, злокачественные – только хирургически (удаление поражённого участка с захватом здоровых тканей минимум на 5 см).
Дивертикулы требуют назначения курсов антибиотикотерапии для профилактики инфекционных осложнений. При перфорации мешковидного образования или развития флегмоны поражённый участок кишечника удаляется. Доступ – срединная лапаротомия.

Неспецифический язвенный колит – неизлечимая патология. Лекарственные средства в 80% случаев позволяют добиться ремиссии и частичного заживления язвенных образований. Используются глюкокортикостероиды (для подавления аутоиммунного процесса), вяжущие средства («скрепляют» каловые массы и предотвращают обезвоживание), антибиотики (в целях профилактики осложнений). По показаниям проводится инфузионная терапия.

Мнение эксперта
Царева Надежда
Врач-терапевт, врач-гепатолог, эксперт сайта
Если течение колита осложняется абсцессами, флегмоной, перфорацией, перитонитом, то проводится оперативной вмешательство, заключающееся в удалении участка кишки и санации брюшной полости. Гнойные полости дренируются. Прогноз, как правило, при развитии осложнений неблагоприятный.
| Название лекарственного средства | Фармакологическая группа | Способ применения |
| Цефтриаксон
| Антибактериальное средство широкого спектра действия, цефалоспорин. | По 1-2 таблетке (1,0) 1 раза в сутки. |
| Фуразолидон
| Противомиробный и противопротозойный препарат, нитрофуран. | По 2 таблетки (0,1) 4 раза в сутки. Максимальная продолжительность лечения – 12 дней. |
| Преднизолон
| Глюкокортикостероид | До 40 мг в сутки, 1 раз в день. |
| Танальбин
| Вяжущее средство растительного происхождения. | По 1 таблетке (0,5) 2 раза в день. |
| Висмута нитрат | Вяжущее средство | По 0,5 за 30 минут до еды 3 раза в сутки. |
Болезнь Крона
Болезнь крона – полисистемное заболевание с развитием гранулематозного воспаления в желудочно-кишечном тракте и изменениями со стороны других органов: суставов (артриты), кожи (пиодермия или узловая эритема), глаз (увеиты, ириты, иридоциклиты), слизистых оболочек (афтозный стоматит).

Частота встречаемости различается в различных странах. В Европейских государствах – от 5 до 50 человек на 100 000 населения. Статистические данные в России неизвестны.

Этиология и патогенез
Основная причина – это генетическая предрасположенность. На фоне различных провоцирующих факторов (токсины бактерий, грубые погрешности в диете и т.п.) происходит сбой в работе иммунной системы. Местные факторы не в состоянии контролировать течение воспалительного процесса, который в норме протекает в толстом кишечнике в ответ на наличие микрофлоры.
Клиническая картина
Симптоматика неоднородна и неспецифичная. Патология длительно протекает бессимптомно. Затем обнаруживаются следующие признаки:
- Диспепсические расстройства. У 5 % больных имеются изменения стула (запор или диарея), боли в области эпигастрия, тошнота и рвота.
- Болевой синдром. Болезненные ощущения встречаются редко (в 3% случаев). Они не интенсивные и локализуются в нижних квадрантах живота.
- Снижение массы тела (из-за нарушения всасывания питательных веществ).
- Выделение слизи и крови из анального отверстия. При инфицировании возможно окрашивание каловых масс гноем.
Диагностика
Назначаются такие методы исследования, как:
- Общий анализ крови (снижение эритроцитов, гемоглобина и гематокрита).
- Биохимическое исследование крови (повышены СРБ, ферменты печени — АЛТ и АСТ).
- Исследование кала (наличие крови, слизи, гноя, множество непереваренных пищевых волокон).
- Ультразвуковое исследование. Отмечаются воспалительные изменения стенки (утолщение, складчатость), ослабление или усиление перистальтики, в редких случаях – абсцессы.
- МРТ и КТ – позволяют установить точную локализацию очага поражения и всех возможных осложнений.
- Рентгенологическое исследование.
- Колоноскопия – визуальная оценка воспалительных изменений.
Лечение
Терапия направлена на достижение ремиссии и улучшение качества жизни. Лечение может быть медикаментозным и хирургическим (при развитии гнойных осложнений, стенозов, резистентности к фармакологическим препаратам).
На начальных стадиях используются глюкокортикостероидные средства (Преднизолон), при их неэффективности – цитостатики (Метотрексат, Церолизумаб).
При выявлении анемии рекомендованы препараты железа (Сорбифер). Наличие инфекционных осложнений обязывает применять антибиотики (Ципрофлоксацин, Метронидазол).

Больные часто нуждаются в психологической поддержке и назначении антидепресантов.
Оцените статью
Загрузка…
Источник








