Воспаление надкостницы у глаза
Патология глазницы включает в себя различные процессы в ее костных стенках, периосте, теноновой капсуле и ретробульбарной клетчатке. Чаще всего это воспаления или опухоли, возможны травматические повреждения или проявления общих заболеваний организма.
Основными симптомами заболеваний глазницы являются экзофтальм и энофтальм.
Экзофтальм — выпячивание глазного яблока. Возникает из-за увеличения объема содержимого глазницы вследствие воспалительного процесса, отека, опухоли, перелома костей, а также при повышении тонуса симпатической нервной системы (тиреотоксикоз и др.).
Энофтальм — более глубокое расположение глазного яблока в глазнице, например при переломе стенок ее, параличе симпатического нерва. Возможны также смещение глазного яблока в сторону и ограничение его подвижности.
Наиболее частыми воспалительными заболеваниями глазницы являются периостит и флегмона.
Периостит, или остеопериостит.
Это воспаление периоста костей глазницы.
Причины.
Заболевание вызывается стафилококками, стрептококками. Наиболее частой причиной остеопериоститов является переход воспалительного процесса с околоносовых пазух, реже возникает при острых инфекционных заболеваниях (грипп, ангина, корь, скарлатина, фурункулы лица). Кроме того, причиной могут быть дакриоциститы, кариес зубов, тупые травмы, встречаются периоститы туберкулезного и сифилитического происхождения.
Клиника.
Заболевание может развиваться остро — в течение 2—3 дней, и медленно — в продолжение нескольких недель.
В области мягких тканей глаза появляются припухлость, покраснение, отек кожи и конъюнктивы. При локализации процесса в глубине глазницы появляются экзофтальм, ограничение подвижности глаза, боли при их движении. Возможно размягчение очага с прорывом гноя. Имеется общая картина воспаления (головная боль, подъем температуры, изменения в крови: лейкоцитоз, увеличение СОЭ и др).
Лечение.
- При первом же обращении больного необходимо обследование носа, околоносовых пазух, горла, зубов и в случае наличия в них воспалительных процессов — проведение санации.
- При остеопериоститах с гнойным экссудатом любого происхождения показаны антибиотики (пенициллин и др.) в виде внутримышечных инъекций до 2000000 ЕД в сутки или внутрь тетрациклин, сульфаниламидные препараты (по 1 г через каждые 4 ч).
- При сифилитических и туберкулезных периоститах показаны курсы специфического лечения.
- При переднем расположении остеопериостита предположительно с серозным характером экссудата можно ограничиться местным лечением: ультравысокочастотная (УВЧ) терапия, диатермия на область глазницы, ежедневные введения антибиотиков в область воспалительного фокуса.
Флегмона глазницы.
Это диффузное гнойное воспаление клетчатки.
Причины.
Заболевание вызывается стафилококками, стрептококками, реже — другими возбудителями и возникает как осложнение при воспалении околоносовых пазух, тромбофлебите глазных вен, выдавливании на лице фурункулов и ячменей, переходе воспалительного процесса с соседних участков при панофтальмите, гнойном дакриоадените и др. Наконец, флегмона глазницы может возникнуть и при общих инфекционных заболеваниях, вызванных стафилококками, стрептококками, пневмококками и другими возбудителями гнойной инфекции.
Клиника.
Первыми признаками заболевания являются отек и покраснение кожи и слизистой оболочки век, экзофтальм, ограничение подвижности глаза, двоение в глазах. Эти симптомы появляются на фоне общих явлений: повышения температуры тела, ухудшения общего самочувствия, потери аппетита, головной боли, иногда тошноты. Как местные, так и общие признаки болезни развиваются в течение 1—2 дней и быстро нарастают.
Появляются местные осложнения: гнойное расплавление роговицы, гнойное воспаление всех оболочек глаза (панофтальмит), воспаление зрительного нерва.
Флегмона глазницы может сопровождаться также очень тяжелыми осложнениями общего характера: тромбозом вен мозга, воспалением оболочек и вещества мозга, сепсисом и др. Эти осложнения могут быть причиной смерти больного.
Неотложная доврачебная помощь в связи с большой опасностью заболевания исключительно важна.
Больным вводят внутримышечно 500000 ЕД пенициллина и 0,5 г стрептомицина, внутрь дают 1 г сульфапиридазина, сульфадиметоксина или сульфадимезина и на носилках срочно направляют в глазное отделение больницы. При невозможности направить больного в глазное отделение (из-за отдаленности или по другим причинам) его необходимо срочно поместить в хирургическое отделение больницы.
Лечение.
При флегмоне глазницы лечение бывает общее и местное.
- Внутрь, внутримышечно, а в тяжелых случаях внутривенно, внутриартериально и интралюмбально вводят антибиотики широкого спектра действия в больших дозах, показаны сульфаниламиды.
- Из антибиотиков, кроме пенициллина, можно применять ампициллин, стрептомицин, олететрин, неомицина сульфат, олеандомицина фосфат, гентамицин, канамицин, линкомицина гидрохлорид, цепорин и другие в сочетании с витаминами С и В1.
- Показаны осмотерапия, в ряде случаев переливание крови и введение изотонического раствора хлорида натрия.
- У детей флегмона глазницы чаще является следствием воспалительного процесса в околоносовых пазухах, поэтому их немедленно помещают в стационар, где в первые же часы или дни производят вскрытие клеток решетчатого лабиринта, пункцию верхнечелюстной пазухи с последующим ее промыванием и скусыванием передней половины средней носовой раковины. Все эти эндоназальные манипуляции нередко приходится делать повторно.
- В стационарных условиях врачи производят вскрытие глазницы. В разрез вводят турунду с гипертоническим раствором хлорида натрия, которую ежедневно меняют при перевязках. Полость промывают растворами антибиотиков.
Профилактика флегмоны глазницы включает санацию полости рта, активное лечение воспалительных заболеваний около носовых пазух, правильное лечение фурункулов лица.
Уход за больными с воспалениями глазницы осуществляет палатная медицинская сестра.
Она следит за выполнением всех назначений врача (инъекции антибиотиков, прием лекарственных препаратов внутрь).
При тяжелом общем состоянии больные находятся на постельном режиме. Их пища должна быть легкой, щадящей, им дают теплое обильное питье. Нужно следить, чтобы такие больные не переохлаждались, чтобы у них не было задержки стула. При запоре ставят очистительную клизму или дают слабительное. Медицинская сестра следит за состоянием повязки и соблюдением постельного режима больным.
Источник
Воспаление костных стенок глазницы. Периостит глазницы
Следует различать воспаление орбитального края и воспаление орбитальной стенки, лежащей позади septum orbitae. В первом случае клинический диагноз не представляет особых затруднений, так как область поражения легко доступна осмотру. При периостите орбитального края на ограниченном участке появляется покраснение, припухлость и болезненность при надавливании. Если не проводится соответствующее лечение, то воспалительный очаг может спонтанно прорваться через кожу, в результате чего образуется долго не заживающий свищ.
Рентгенологически при этом можно отметить стушеванность контура орбитального края соответственно участку поражения. Этот рентгенологический признак вместе со всей клинической картиной позволяет довольно уверенно ставить диагноз.
Тяжелее протекает периостит орбитальной стенки за septum orbitae. Одним из главных симптомов в таких случаях является экзофталм со смещением глазного яблока в сторону, противоположную месту поражения, и ограничение подвижности глаза. При остром начале процесса наступает диплопия. Воспалительный характер заболевания проявляется сильными болями, отеком век и конъюнктивы глазного яблока.
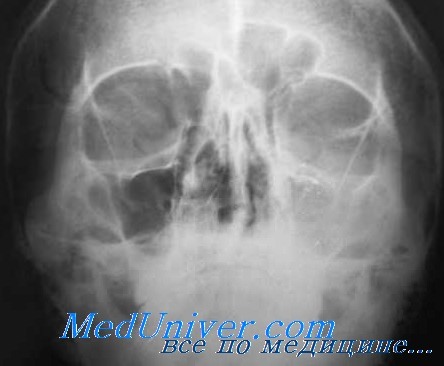
При резко выраженном процессе диагноз не труден, однако при вяло протекающем заболевании провести диференциальный диагноз с опухолью глазницы не всегда легко. О воспалительном процессе говорит чувствительность при надавливании на орбитальную стенку; смещение же глазного яблока в сторону говорит против флегмоны глазницы.
Тяжесть заболевания усугубляется тем, что воспаление орбитальной стенки может распространяться по направлению к каналу зрительного нерва, надкостница которого является одновременно твердой оболочкой зрительного нерва. Таким образом, зрительный нерв также может быть вовлечен в процесс. Воспалительный процесс в результате некроза костной стенки глазницы, особенно верхней, может перейти н на мозговые оболочки.
Наиболее частой причиной периостита орбитальной стенки является воспаление придаточных полостей носа. В результате такого воспаления, острого или хронического, может развиться субпериостальный абсцесс стенки глазницы, пограничной с пораженной полостью. Чаще всего периостит орбитальной стенки обусловлен заболеванием лобной пазухи, гайморовой и решетчатой и значительно реже — заболеванием основной пазухи.
Описанная выше картина заболевания и определяет характер рентгенологического исследования. В таких случаях исследование глазниц следует производить в передней сагиттальной и полуаксиальной проекции. При соответствующих показаниях необходимо производить отдельно исследование области канала зрительного нерва и верхней сфеноидалыюй щели.
— Также рекомендуем «Сифилис глазницы. Диагностика и рентгенография при сифилисе глаза»
Оглавление темы «Рентгенография глазницы»:
- Стереорентгенография глазницы: принципы и методика
- Аномалии и пороки развития глазницы
- Флегмона глазницы. Рентгенография при воспалении глазницы
- Воспаление костных стенок глазницы. Периостит глазницы
- Сифилис глазницы. Диагностика и рентгенография при сифилисе глаза
- Туберкулез глазницы. Диагностика и рентгенография при туберкулезе глаза
- Опухоли глазницы. Диагностика опухоли глаза
- Рентгенография при опухолях глаза: контрастирование ретробульбарного пространства и пневмография глазницы
- Изменения стенок глазницы при опухоли глаза. Диагностика расположения и направления роста опухоли гланизницы
- Рост опухоли глаза в придаточные пазухи носа. Прорастание опухоли глазницы в полость черепа
Источник
Когда в костную структуру вокруг органов зрения внедряются гноеродные бактерии, возникает периостит глазницы. Течение заболевания тяжелое и проявляется болью при надавливании в области глаз, покраснением и отечностью конъюнктивы и века, гипертермией кожи. При первых симптомах следует обратиться к врачу, который проведет диагностику и назначит эффективные лекарства.
Почему возникает патология?
При этом недуге воспаляется периост (надкостница) — внешняя оболочка кости. Воспалительно-гнойный процесс развивается вследствие внедрения пиогенных микроорганизмов, таких как:
- стрептококк;
- стафилококк;
- спирохета;
- палочка Коха.
Чаще всего периостит возникает как осложнение на фоне других заболеваний тканей лица, глаз, носоглотки, ротовой полости. Основные причины возникновения воспаления надкостницы следующие:
- ангина;
- синусит или гайморит;
- грипп;
- скарлатина;
- дакриоцистит;
- травмы глаза и лица с образованием раны;
- кариес или пародонтоз;
- гнойные воспаления роговицы или конъюнктивы.
Вернуться к оглавлению
Как проявляется орбитальный периостит?
Возможным проявлением болезни считается подъем температуры тела.
Чаще всего заболевание начинается остро или прогрессирует по нарастающей, проявляясь следующими симптомами:
- припухлость в области пораженной глазницы;
- болезненность при нажатии;
- местное и общее повышение температуры;
- покраснение и отек кожи;
- отечность слизистой век и конъюнктивы глазного яблока;
- образование абсцесса при гнойном течении болезни;
- выделение гноя и формирование свищей;
- затрудненность подвижности век (глаз частично или полностью закрыт);
- выпячивание и ограниченность подвижности глазного яблока;
- увеличение лимфоузлов;
- снижение зрения.
Вернуться к оглавлению
Диагностические мероприятия
Периостит орбиты диагностируется офтальмологом и ЛОРом на основании жалоб пациента, изучения анамнеза перенесенных инфекций или травм. Чтобы получить детальную клиническую картину, рекомендуется пройти методы диагностики, такие как:
Болезнь можно выявить по результату рентгенографии.
- общее и биохимическое исследование крови;
- иммуноферментный анализ на выявление антител пиогенных бактерий;
- рентгенография орбиты;
- компьютерная или магнитно-резонансная томография;
- обследование пазух носа.
Вернуться к оглавлению
Методы лечения
Медикаментозная терапия
При периостите орбиты проводится дренаж абсцесса и антибиотикотерапия. Препараты назначает врач, самолечение может усугубить состояние. Если патология возникла на фоне других заболеваний, требуется специфическое лечение по устранению первопричины. Для лечения периостита глазной орбиты применяются следующие лекарства:
- «Альбуцид»;
- «Сульфацетамид»;
- «Сульфацил натрия»;
- «Тобрекс»;
- «Флоксал»;
- «Тобропт»;
- «Софрадекс»;
- «Ципролет».
Недуг опасен распространением инфекции в головной мозг и общим сепсисом организма.
Вернуться к оглавлению
Физиотерапия
После медикаментозного курса больной может быть направлен на процедуры УВЧ.
После применения лекарств для устранения воспаления назначаются следующие физиотерапевтические процедуры:
- лечение лазером;
- УВЧ-терапия;
- магнитотерапия;
- индуктотермия;
- инфракрасное облучение;
- воздействие ультрафиолетом или ультразвуком.
На поврежденную надкостницу глазной орбиты лечение оказывает такой эффект: устраняет боль, способствует регенерации тканей, улучшает местный иммунитет и обменные процессы, нормализует кровообращение и лимфоотток, снимает отечность, оказывает противовоспалительное и бактерицидное действие.
Источник
Периоститом называют процесс, который имеет воспалительный характер, протекающий в надкостнице (соединительной ткани, расположенной по всех поверхности снаружи кости). Воспаление чаще всего начинается в наружном или внутреннем слоях этой ткани, далее процесс проникает в остальные ее слои. В связи с тем, что надкостница и кость представляют собой практически одно целое, воспалительный процесс начинается и в костной ткани, его называют остеопериоститом.
Заболевание может развиваться достаточно быстро в течение двух-трех дней или постепенно в течение пары недель. Постепенно воспаление рассасывается и заменяется соединительной тканью. Катаральный процесс может переходить в гнойный, при этом развивается субпериостальный абсцесс, грозящий переходом во флегмону глазницы.
Форму болезни, именуемую задний периостит диагностировать довольно затруднительно. Пациента при ней беспокоят боли в глазнице, снижение остроты зрения, снижение чувствительности кожи на веках, ограничение движения глазных яблок и хемоз конъюнктивы.
Если периостит развился вследствие туберкулеза или сифилиса, то для него характерно переднее расположение. Туберкулезный тип заболевания проявляется в нижненаружном отделе глазницы, протекает безболезненно. Сифилитическая форма недуга сопровождается сильными болями по ночам.
Классификация
По локализации различается передний и задний периостит глазной орбиты, по характеру процесса бывает простой и гнойный тип заболевания.
Простой чаще развивается на фоне протекания инфекционных болезней (например, корь, сифилис, краснуха, туберкулез и др.). Нарастание симптоматики при нем медленное, характеризуется отеком, болями в области век и краев орбиты, гиперемией. При правильно подобранной терапии возможно полное излечение с небольшим утолщением в области воспаления.
Гнойная форма болезни начинается стремительно, сопровождается недомоганием, головными болями, высокой температурой, местные симптомы проявляются значительно сильнее, чем при простом периостите. Больной нуждается в госпитализации.
При переднем периостите воспаление локализуется по краю глазной орбиты, образуется инфильтрат, возможно возникновение на коже фистулы. Лечится данная форма болезни хирургическим способом.
При заднем периостите инфильтрат скапливается в области решетчатой кости, основной пазухи. Может осложниться невритом зрительного нерва со снижением функции.
Также периостит может иметь острую и хроническую форму. Первая сопровождается гнойными воспалительными процессами, возникает из-за проникновения патогенных микроорганизмов в надкостницу. Заподозрить развитие заболевания можно по появлению припухлости на надкостнице и отеку мягких тканей. Далее припухлость преобразовывается в гнойное воспаление, у пациента поднимается температура тела до 38-39 градусов.
Хроническая форма болезни сопровождается появлением утолщения на кости, болевых ощущений оно не доставляет. Выявляется данная форма заболевания при рентгенологическом обследовании, очаг поражения имеет четкие очертания. При ней наблюдаются патологические изменения костной ткани средней тяжести, сильная гиперплазия в надкостнице. Хроническая форма развивается, если была не излечена острая. В некоторых случаях периостит глазной орбиты не проходит острую стадию, а сразу начинается с вялотекущей, хронической.
Причины развития заболевания
Вызвать периостит могут следующие причины:
1. Внедрение в организм патогенных микробов (палочка Коха, спирохета, стрептококк, стафилококк).
2. Ангина.
3. Гайморит.
4. Скарлатина.
5. Фурункулез.
6. Травмы глаз и лица, при которых образуются раны.
7. Дакриоцистит.
8. Гнойные воспаления конъюнктивы или роговицы.
9. Грипп.
10. Кариес или пародонтоз.
11. Синусит.
Патогенез заболевания
Механизм появления и протекания недуга подразделяется на виды:
1. Травматический. Заболевание возникает как последствие перенесенных травм, затрагивающих надкостницу. Возникает воспалительный процесс асептического характера. Недуг может проявиться в острой форме, но при отсутствии лечения переходит в хроническую. Лечится с применением физиотерапии, аппликаций, магнитов, чтобы уменьшить количество экссудата. Далее применяется лазеротерапия, чтобы уменьшить утолщение на надкостнице.
2. Токсический. Возникает из-за воздействия на надкостницу в области глазной орбиты различных токсинов, которые попадают туда с кровью или лимфой из других пораженных зон. Данный тип часто развивается на фоне общих болезней организма.
3. Воспалительный. Болезнь развивается из-за воспаления близрасположенных тканей.
4. Аллергический. Возникает из-за аллергической реакции организма на какие-либо раздражающие факторы.
5. Спецефический. Развивается на фоне некоторых заболеваний.
Диагностика
Периостит глазной орбиты требует тщательной диагностики. Больному следует обратиться к офтальмологу и оториноларингологу. Чаще всего врачами назначаются следующие методы диагностирования:
1. Общий и биохимический анализ крови.
2. Рентгенография глазной орбиты.
3. Обследование пазух носа.
4. Иммуноферментный анализ на выявление антител пиогенных бактерий.
5. Компьютерная или магнитно-резонансная томография.
Дифференциальная диагностика
Данные методы диагностирования применяют, если у человека имеется симптомы нескольких схожих по течению болезней. Они помогают поставить точный диагноз. Например, чтобы отличить острый и гнойный периостит от абсцесса, флегмоны, лимфаденита и прочих недугов. Хронические, асептические и специфические периоститы обнаруживают с помощью рентгенологического исследования, они позволяют выявить утолщения, наросты на костях, некротические изменения тканей и т.п.
Если рентген не позволяет поставить точный диагноз, то врачи прибегают к биопсии.
Периостит у детей
По характеру протекания периостит у детей может иметь острую и хроническую формы. Хотя чаще встречается первый тип недуга. Болезнь может возникнуть на фоне перенесенной травмы и вследствие проникновения инфекции в надкостницу.
Методы лечения
Медикаментозная терапия
Периостит глазной орбиты лечится комплексно. Врач может выписать следующие антибактериальные медикаменты для лечения простого негнойного типа болезни:
Нитрофурал;
Тобрекс;
Цилоксан;
Флоксал;
Эритромицин;
Унифлокс;
Тетрациклин.
Также назначаются антисептические лекарственные средства:
Водорода пероксид;
Метенамин.
Препараты, оказывающие репаративное действие:
Корнерегель;
Метилурацил.
Гнойная форма заболевания лечится в стационаре, так как необходимо вскрытие инфильтрата. Задний периостит также лечат в больнице, так как лечение должно быть системным и включать в себя антибиотикотерапию, витаминные препараты, сульфаниламидные, дезинтоксикационные, антигистаминные, противоотечные медикаменты. Если в воспалительный процесс вовлекаются соседние пазухи, то также необходимо вскрытие.
Периостит глазной орбиты, сопровождающийся осложнениями гнойного или септического характера, всегда лечат с помощью антибиотиков. Стоит отметить, что препарат должен назначаться врачом после проведения всех анализов, так как некоторые бактерии типа стафилококка и стрептококка с течением времени мутировали и обрели резистентность к кое-каким видам антибактериальных препаратов. Стафилококки не чувствительны к антибиотикам пенициллинового ряда, а стрептококки все еще погибают от них. Заболевание может быть вызвано не одной конкретной бактерией, а их ассоциацией, например, стафилококк+стрептококк, стафилококк+синегнойная палочка+протей и др.
Не так давно периостит глазной орбиты лечился ударными дозами антибиотика, но на сегодняшний день данный метод лечения заболевания ушел в прошлое. Большое количество антибактериального препарата может вызвать интоксикацию организма, спровоцировать развитие аллергических реакций, кандидоза или дисбактериоза.
Чтобы вылечить гнойную форму периостита доктор назначает антибиотики, обладающие тропизмом к костной ткани. Для этих целей подходят:
Линкомицина гидрохлорид;
Клиндамицин;
Далацин-ц;
Рифампицин.
Антибактериальные препараты нужно принимать не менее 7 дней. Если заболевание требует более длительного лечения антибиотиками, то врач каждые 7-10 дней назначает новые, чтобы вредоносные микроорганизмы не смогли выработать к ним устойчивость. Также медикамент меняют, если у пациента возникли осложнения недуга. При длительном лечении лекарствами данного вида пациенту необходимо еженедельно сдавать кровь на анализ.
Гнойная форма периостита глазной орбиты лечится комплексно, поэтому прием антибиотиков часто сочетают с приемом медикаментов противогрибкового действия. К которым относятся:
Нистатин;
Леворин;
Гризеофульвин.
Если врач считает, что болезнь вызвана анаэробными микробами, то он назначает пациенту следующие лекарственные средства:
Ампициллин;
Целафоридин;
Карбенициллин.
Лучше всего с анаэробными инфекциями справляются антибиотики, принадлежащие к группе цефалоспоринов:
Цефтриаксон;
Трихопол;
Метронидазол.
Также для лечения периостита, вызванного данными видами патогенных микроорганизмов, могут быть назначены такие препараты, как Бисептол и Диоксидин.
Физиотерапия
После того, как пациент пройдет медикаментозную терапию, чтобы устранить воспаление, ему назначают физиопроцедуры:
1. Лечение лазером.
2. Магнитотерапию.
3. Ультразвук.
4. Инфракрасное облучение.
5. УВЧ-терапию.
6. Индуктотермию.
7. Воздействие ультрафиолетом.
Физиотерапия нужна для того, чтобы устранить боль, ускорить регенерацию тканей и обменные процессы в них, улучшить местный иммунитет, нормализовать кровообращение и лимфоотток, снять отек, оказать противовоспалительное и бактерицидное действие.
Лечение периостита у детей
В детском возрасте заболевание может носить как эндогенный, так и посттравматический характер. У детей в связи с их анатомическими особенностями организма болезнь развивается стремительно, начинается с местных признаков воспаления, повышения температуры тела. Другие признаки заболевания проявляются в виде ассиметричного отека со стороны пораженной области, отека мягких тканей, увеличения лимфоузлов. Если ребенка вовремя не показать врачу и не начать адекватное лечение, то недуг может перейти в хроническую форму.
У детей лечение периостита глазной орбиты начинается с удаления очага инфекции. Далее доктор назначает антибиотики, например, Амосиклав, Метронидазол, такие препараты, как Нурофен и Димедрол. Кроме того, при комплексном лечении назначаются витамины, например, «Мультитабс». При гнойной форме болезни требуется оперативное вмешательство, промывание пораженной зоны антисептическими средствами и дренирование.
Лечение заболевания в домашних условиях
Решить вопрос о том можно ли лечить периостит глазной орбиты в домашних условиях способен только врач. Дома можно лишь проводить те процедуры, которые уменьшают болезненные ощущения. Визит в больницу лучше не откладывать. В некоторых случаях негнойный или простой тип заболевания можно лечить в домашних условиях, но в точности выполняя все требования и предписания лечащего врача. Как правило, такая терапия заключается в обезболивании пораженной области, приеме нестероидных противовоспалительных медикаментов, схему их применения назначает также доктор. Самостоятельно прикладывать компрессы и пить настойки из целебных трав не рекомендуется.
Прогноз периостита
Прогноз излечения от болезни во многом зависит от ее формы и своевременности начатого лечения. Если терапия стала проводиться вовремя, а заболевание, например, развилось в результате травмы, то, как правило, его довольно успешно лечат.
Гнойные запущенные формы периостита глазной орбиты могут говорить о неблагоприятном прогнозе течения заболевания. Здесь могут возникнуть осложнения, воспаление может распространиться на соседние ткани, возникнуть сепсис.
Периоститы, возникшие вследствие каких-либо заболеваний, часто приобретают хроническую форму. Успех их излечения имеет зависимость от того, насколько успешно будет вылечен основной недуг.
Врачи отмечают, что периостит является довольно коварной болезнью, которая приводит к серьезным последствиям для организма человека и его костной системы. При малейшем подозрении на ее развитие необходимо обращаться в больницу.
Источник
