Воспаление на коже груди что это
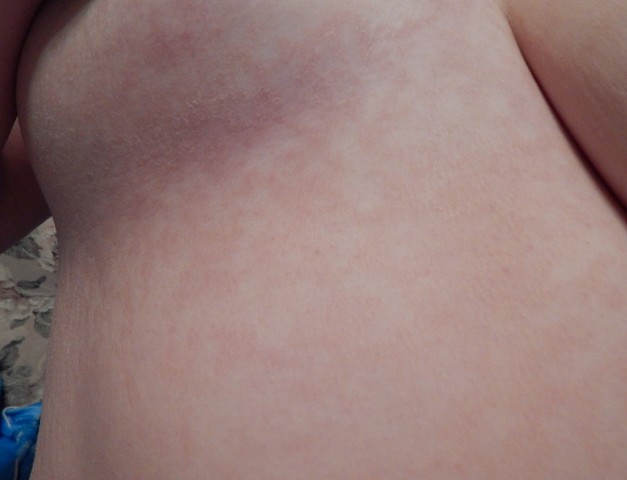

Довольно часто раздражение под молочными железами, которое сопровождает сыпь под грудью, приносит немалый дискомфорт в жизнь любой женщины. Гиперемия не всегда безобидна, ее причиной могут быть внешние источники раздражения: тогда избавиться от этой проблемы можно в домашних условиях. Но иногда, покраснение на коже груди, служит симптомом серьезных заболеваний, которые потребуют обращения к специалистам и серьезного лечения.
Покраснение под грудью: причины

Наиболее частыми причинами сильного раздражения кожи могут послужить:
- аллергические реакции;
- соприкосновение кожи с раздражающими средствами;
- онкологические заболевания, опухоль;
- воспалительные болезни кожных покровов;
- повреждение эпителия под действием высокой температуры, бытовых химических средств;
- дефекты эпителиальных тканей;
- грибковые инфицирования;
- бытовые причины;
- эритема.
Аллергия под грудью
Нередко краснота под грудью, проявляется вследствие аллергии. Ее причинами могут стать:
- контакты с животными (птицами, рыбками) или кормом для них, на которые у женщины возникла аллергия. Такое может быть после непосредственного соприкосновения с шерстью, перьями или специальным кормом, или на специфический запах от животных или их пищи.
- прием лекарственных средств или реакция на пищевые продукты (напитки), сезонные проявления. Часто краснота под грудными железами появляется после приема каких-либо лекарств, БАДов или витаминов или длительного лечения антибиотиками.
 Нежная кожа под бюстом может покраснеть, после применения новой косметики, моющих средств или уборки при помощи бытовой химии.
Нежная кожа под бюстом может покраснеть, после применения новой косметики, моющих средств или уборки при помощи бытовой химии.
Люди, предрасположенные к аллергическим проявлениям, попадают в зону риска. При аллергической реакции, пятна, в виде мелких высыпаний без стержня, будут располагаться не только под молочными железами, но и подмышечной и паховой области, могут быть на шее, животе, лице и руках. По своему внешнему виду они напоминают крапивницу, сопровождаются зудом, общим дискомфортом.
Аллергический дерматит под грудью
Если сыпь под грудью у женщины, возникшую в результате аллергии, не лечить и не удалить источник аллергена, то чаще всего, заболевание переходит в хроническую стадию и возникает атопический дерматит.
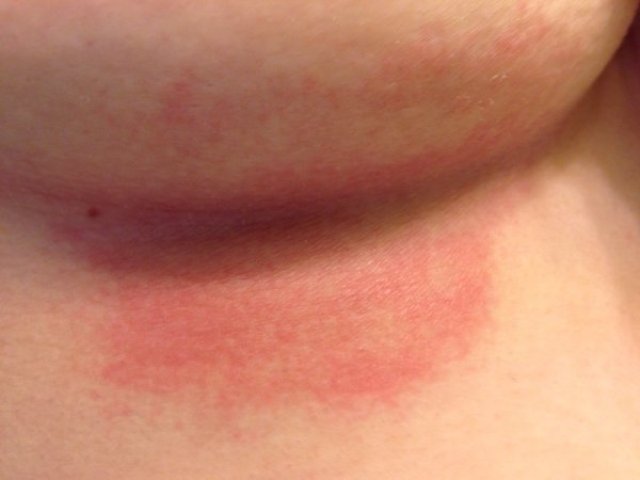 Это заболевание сопровождается частыми рецидивами (проявлениями), и сопровождается постоянным зудом, отечностью.
Это заболевание сопровождается частыми рецидивами (проявлениями), и сопровождается постоянным зудом, отечностью.
В начале может наблюдаться гиперемия кожи, затем появляются мелкие пузырьки, заполненные эксудатом, мокнущие микроязвы и на месте лопнувших волдырей появляются сухие чешуйки.
Кроме кожных проявлений, у женщин может быть и другие реакции: нарушения сна, общая раздражительность, беспокойство, головные боли. К развитию дерматита могут привести: длительный контакт с аллергенами, врожденные особенности кожи, генетическая предрасположенность, частые инфекции эпителия.
Контактный дерматит
Общий термин – контактный дерматит, относится не к конкретному заболеванию, а совокупности кожных проблем, вызванных контактом с раздражителями. Он может возникнуть не только из-за аллергии, но и у абсолютно здорового человека.
Зуд и красные пятна, могут проявиться при простом контактном дерматите, сразу после ношения бижутерии (никеля или серебра), ультрафиолетового облучение или рентгена, механического раздражителя.
Иногда аллергический контактный дерматит бывает на не сезонные овощи или фрукты, привезенные из другой местности или стран, а на обрабатываемые ими вещества.
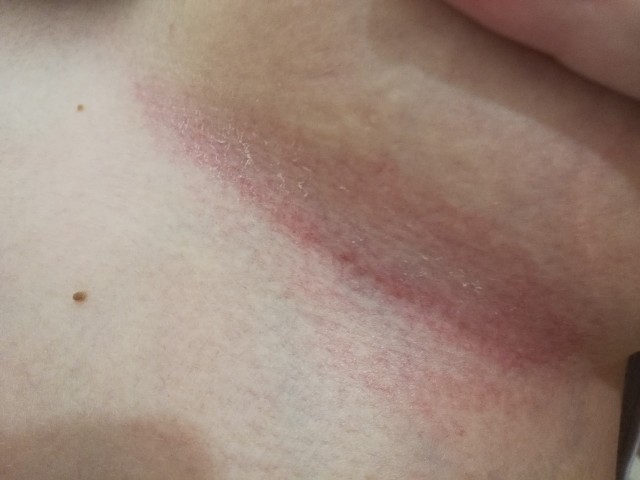 Опасность этого заболевания состоит в том, что покраснение и шелушение кожи под грудью, может проявиться не сразу, а только через несколько дней или неделю.
Опасность этого заболевания состоит в том, что покраснение и шелушение кожи под грудью, может проявиться не сразу, а только через несколько дней или неделю.
Высыпание может появиться на пыльцу деревьев, кустарников и трав (лебеды, амброзии). У женщин, склонных к аллергии, может возникнуть сильное раздражение кожи на сладости или даже на подаренный букет цветов.
Сильным раздражителем может послужить аллергия на холод, при которой эпителий лица, груди и рук может покрываться розовыми пятнами, отекать и чесаться.
Рак кожи

Если покраснение и темные пятна, возникли не от аллергической реакции, не проходят от применения лекарственных средств, продолжаются длительное время и сопровождаются другими симптомами, то, скорее всего, они являются проявлением внутренних заболеваний. Редко, но бывает, что пятна на коже молочных желез являются одним из симптомов опухоли. Изменения, при которых следует без промедления обратиться к специалисту:
- покраснение, сопровождающееся воспалением и температурой этого участка кожи;
- кожа на груди становится похожей на апельсиновую корку, приобретает шершавость;
- появление плотных участков на молочных железах;
- выделения из сосков, болезненность, грудь изменяется в размерах.
Экзема
Сыпь и покраснение между грудными железами, могут быть проявлением экземы. Ее могут спровоцировать постоянные стрессы, хроническая усталость, генетическая предрасположенность, инфекционные заболевания, травмы кожи в районе груди, аллергические реакции.
 Женщины жалуются на боли в груди, сильный зуд, особенно, в ночное время.
Женщины жалуются на боли в груди, сильный зуд, особенно, в ночное время.
На молочных железах, между и под ними, возникают мелкие серозные пузырьки, заполненные эксудатом.
Через определенное время, эти пузырьки вскрываются, прозрачная жидкость вытекает на эпителий, и образуются коричневые бугорки. Если вовремя не начать лечение, то мелкие высыпания и раздражение на груди перерастут в одно большое пятно, мокнущую рану, которую будет очень сложно вылечить.
Часто, такое заболевание бывает у женщин старшего возраста. Причиной могут быть климакс, хронические заболевания – почек, сахарный диабет, нарушения пищеварительной системы.
Ожог
Незначительные ожоги кожи молочных желез кипящей жидкостью или химическими препаратами, проявляются покраснением кожи и отеками на первой стадии. Вторая степень проявляется появлением волдырей, диаметр которых может быть до полутора сантиметров. Третья и четвертая стадия характеризуется кровоточивостью и обугливанием и требует немедленного медицинского лечения.

Если незначительные ожоги не поддаются лечению домашними средствами, появились признаки нагноения и повышение температуры, то это может свидетельствовать о неспособности организма к естественной регенерации и развитию инфекции. Следует немедленно обратиться к врачу.
Язвы
Не залеченная вовремя красная сыпь на бюсте часто формируется в язвенные поражения. Этому способствует попадание в ранки гнойной микрофлоры, возбудителей различных заболеваний, общего ослабления иммунитета.
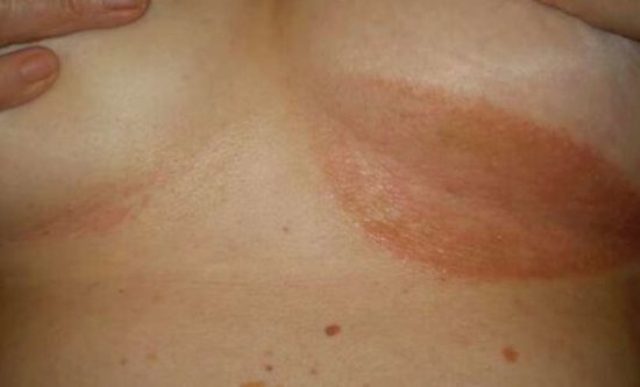 Часто, изъязвление кожи между грудями бывает из-за систематического скопления влаги под грудью, обильного потения и опрелостей от трения тесной одежды.
Часто, изъязвление кожи между грудями бывает из-за систематического скопления влаги под грудью, обильного потения и опрелостей от трения тесной одежды.
Иногда новое синтетическое постельное белье или шерстяная (грубая) одежда, перьевые подушки, которые постоянно соприкасаются с женским телом, могут спровоцировать покраснение кожи.
Грибок
Небольшое мокнущее пятно под грудью, выглядящее как небольшая опрелость, может быть грибковым заболеванием. По мере развития, появляются другие симптомы: зуд, выделение липкого эксудата с характерным кислым запахом, отечность, белесый налет.

Высыпания на эпителиальных тканях в области груди – серьезная причина обратиться к врачу, для постановки правильного диагноза и своевременного лечения.
Другие причины
Кроме вышеперечисленных заболеваний, причинами покраснения под молочной железой, могут быть стрессы, погодные изменения, слишком тесный бюстгальтер маленького размера, осложнения инфекционных и вирусных заболеваний, маститы, беременность или кормление грудью и множество других факторов и причин.
Чтобы небольшой дискомфорт не перешел в серьезное заболевание и не закончился некрозом тканей и оперативным вмешательством, лучше сразу обратиться к специалисту, единственному, кто может постановить правильный диагноз, назначить лечение и посоветовать вести образ жизни, необходимый при данном заболевании.
Диагностика высыпаний под грудью
При любых высыпаниях в области бюста, сопровождающихся дискомфортом, который не проходит в течение недели, лучше не начинать самолечение, а немедленно обратиться к врачу.
 При необходимости, врач может назначить консультации у терапевта, гинеколога, аллерголога, невропатолога, маммолога или других специалистов.
При необходимости, врач может назначить консультации у терапевта, гинеколога, аллерголога, невропатолога, маммолога или других специалистов.
С проблемами кожи, обычно приходят на прием к дерматологу. Врач проведет осмотр кожных покровов пациентки, сделает подробный анамнез (проявление и динамика заболевания), назначит лабораторную диагностику.
В нее обычно входит:
- мазок на выявление возбудителя заболевания;
- анализ крови, мочи;
- кровь на сахар.
Лабораторные исследования помогут определить причину болезни и назначить соответствующее медикаментозное лечение.
Чем лечить раздражение под грудью?

При незначительной опрелости и покраснении, без дискомфорта и боли, можно воспользоваться домашними средствами:
- красные участки бюста следует промывать теплой водой без мыла или с применением нейтрального геля, детского мыла два раза в день;
- после мытья и тщательного обсушивания можно применить мазь или крем, снимающие воспаления – детский, с ромашкой или другими растительными компонентами;
- для снижения раздражительности кожи, можно пользоваться детской присыпкой, тальком, крахмалом;
- принимать ежедневные ванны или делать примочки и обтирания раствором марганцовки или фурацилина, череды, дубовой коры и любой другой, обладающей противовоспалительным и подсушивающим свойством;
- отказаться от сладостей, острых, жирных и жареных продуктов, курения, алкоголя.
Профилактика покраснения под грудной железой
Чтобы значительно уменьшить риск возникновения эритемы и других воспалительных проявлений на коже, женщине надо соблюдать ряд правил:
- необходимо ношение одежды и белья из натуральных тканей, соответствующего размера. Бюстгальтер должен быть удобным, иметь широкие лямки, хорошо поддерживающие крупные молочные железы.
- при повышенной потливости использовать одноразовые салфетки для протирания влаги.
- соблюдать правила гигиены, особенно летом, часто менять нательное и постельное белье. При аллергии на косметические и бытовые средства – исключить аллерген, пользоваться нейтральными или слабощелочными растворами, антиаллергическими гелями.
- при аллергических заболеваниях, не забывать профилактический прием антигистаминных препаратов.
Навигация по записям
Источник
Воспаление молочной железы у женщин (мастит) – заболевание, развивающееся в 80% случаев в период кормления грудью малыша. Реже с маститом сталкиваются некормящие женщины, иногда возникает у новорождённых девочек. Без адекватной и своевременной терапии заболевание приводит к тяжёлым последствиям для здоровья. Разберёмся, каковы основные причины и симптомы развития воспаления в грудных железах и как правильно его лечить, чтобы не допустить осложнений.

Причины
Женский организм хрупок и восприимчив к влиянию различных неблагоприятных факторов. Особенно уязвимо здоровье женщины в послеродовой период. Именно в это время у многих молодых мам возникает опасность развития лактационного мастита, вызванного лактостазом. Он возникает в результате застоя молока в протоках молочной железы из-за анатомических дефектов соска или неправильного прикладывания ребёнка к груди. Если не устранить лактостаз в течение 2-3 дней, развивается мастит.
Воспалительный процесс может начаться и при попадании инфекции через трещины в соске при несоблюдении гигиенических норм.
Провоцирующими факторами возникновения заболевания у женщин вне лактации являются:
- наличие хронической инфекции в организме (пиелонефрит, тонзиллит, гайморит, кариес);
- гормональные нарушения;
- переохлаждение;
- низкий иммунитет;
- травмы груди;
- опухоли молочных желез;
- наличие пирсинга или импланта.
Чаще всего заболевание возникает в результате воздействия сразу нескольких неблагоприятных факторов.
Каковы бы ни были факторы, повлиявшие на развитие мастита, истинная причина воспаления — проникновение в ткани молочной железы инфекции, обычно стафилококковой или стрептококковой. Болезнетворные бактерии могут попасть внутрь через повреждённую кожу груди или через общий кровоток.
Течение и формы воспаления молочной железы
Как и любой другой воспалительный процесс, мастит имеет несколько этапов развития. Выделяют следующие последовательные стадии:
- серозную;
- инфильтративную;
- гнойную;
- флегмонозную;
- гангренозную.
По мере прогрессирования заболевания нарастает симптоматика и повышается вероятность возникновения самого опасного осложнения – сепсиса (заражения крови).
Начало воспалительного процесса в молочной железе трудно пропустить и оставить незамеченным. Поэтому лечение обычно начинается в острой форме заболевания, а хроническая форма воспаления встречается нечасто. Она развивается на фоне продолжительного неэффективного лечения гнойного мастита или при сильном снижении иммунитета.
Каждая стадия и форма заболевания имеет свои признаки и симптоматику.
Симптомы

Первые признаки воспаления молочной железы появляются на ранней стадии заболевания – серозной. Её симптомами являются:
- увеличение и уплотнение молочной железы;
- болезненность и чувство распирания груди, которые не исчезают (а иногда усиливаются) после кормления ребёнка и сцеживания молока;
- повышение температуры тела до 380С.
Отсутствие лечения приводит к тому, что состояние женщины резко ухудшается, симптоматика нарастает:
- температура повышается выше 390С;
- при пальпации в глубине железы ощущается воспалительное уплотнение — инфильтрат;
- кожа над участком воспаления краснеет;
- появляются мигрень, сильная слабость.
При неэффективной терапии инфильтративной формы мастита, заболевание переходит в гнойную форму с образованием абсцесса, симптомы которой принимают угрожающий характер:
- грудь значительно увеличивается в размерах, отекает, наблюдается сильное покраснение и боль;
- температура тела достигает 400С и выше, часто она изменяется скачкообразно: резко понижается с обильным потоотделением, затем опять повышается до высоких цифр;
- нарастают явления интоксикации: тошнота, рвота, сильные головные боли;
- увеличиваются региональные лимфоузлы.
При флегмонозной и гангренозной форме мастита инфицирование распространяется на всю область железы. Симптоматику гнойной формы дополняет:
- стойкое увеличение пульса до 120-130 ударов в минуту;
- вся грудь становится твёрдой, резко болезненной;
- появление багрово-синюшного оттенка кожи груди (при флегмоне), затем возникновение пузырей с кровянистым содержимым (при гангрене) – некрозы тканей.
Здоровью и жизни женщины угрожает серьёзная опасность – спасти её может лишь срочное хирургическое вмешательство.
Клиническая картина хронической формы воспаления молочной железы выражена неярко:
- грудь незначительно увеличена в размере, умеренно болезненная;
- субфебрильная температура (до 37,80С);
- на ощупь обнаруживается плотный инфильтрат на участке железы;
- немного припухают лимфоузлы;
- общее состояние женщины нарушено незначительно.
Мастит обычно развивается в одной молочной железе, реже – в обеих (у 10% женщин).
Воспаление молочной железы у кормящей матери
Лактационный мастит у 96% женщин развивается после первых родов. Чаще всего это случается на 2-6 неделе кормления ребёнка грудью. Первые признаки воспаления в молочной железе напоминают по клинической картине закупорку в протоках – лактостаз: сильное нагрубание железы, сопровождаемое болезненными ощущениями. Понять, что процесс перешёл в патологическую форму и принял воспалительный характер, можно по следующим признакам:
- боль не уменьшается после кормления или сцеживания;
- кожа груди краснеет;
- разница температур в подмышечных впадинах с обеих сторон одинакова (при лактостазе температура со стороны больной груди выше);
- температура тела повышается выше 380С и держится более суток;
- ухудшается общее состояние женщины, пропадает аппетит, нарушается сон.
Лактостаз – не повод для прекращения грудного вскармливания. Активное прикладывание ребёнка к больной груди в сочетании с массажем помогает быстрее устранить застойные явления в молочной железе и облегчить состояние женщины.
При подозрении на мастит кормление грудью следует прекратить — в молоке могут присутствовать бактерии, угрожающие здоровью малыша. Сцеживаться нужно регулярно – это позволит сохранить лактационную функцию. Сцеженное молоко из здоровой груди можно давать малышу, но только после пастеризации.
При осложнениях заболевания может потребоваться подавление лактации с помощью специальных препаратов. Грудное вскармливание возобновляется только после прохождения полного курса лечения и выздоровления.
Воспаление молочной железы у новорождённой девочки
У ребёнка любого пола после рождения в течение первых 10-12 дней может наблюдаться опухание молочных желез. Это совершенно нормально и связано с тем, что в его организм попали гормоны матери непосредственно перед родами или с молоком. Такое состояние называется половым кризом. У девочек отёчность желез встречается несколько чаще, чем у мальчиков.
При недостаточной гигиене или неосторожном обращении, через нежнейшую кожу младенца могут проникнуть болезнетворные микроорганизмы в грудную железу, что приведёт к инфекционному маститу.
Иногда провоцируют воспаление неправильные действия родителей в период полового криза. В попытках устранить физиологическое опухание желез слишком заботливые мамы или бабушки начинают выдавливать жидкость из груди ребёнка, прикладывать различные компрессы, мази. Подобные действия могут вызвать инфицирование кожного покрова и дать толчок воспалительному процессу.
Если ребёнок спокоен, грудные железы мягкие, а кожа над ними не покрасневшая – поводов для беспокойства нет. Основной симптом начавшегося воспаления молочной железы — повышение температуры тела до 38-390С и ухудшение состояния малышки:
- постоянный плач;
- отказ от груди;
- беспокойный сон.
Из сосков может выделяться желтоватая жидкость с неприятным запахом. При первых признаках воспалительного процесса необходимо срочно обратиться за медицинской помощью. Промедление грозит быстрым перерастанием заболевания в гангренозную форму и заражением крови.
После перенесённого в младенчестве мастита у девочек в будущем может возникнуть непроходимость млечных протоков, увеличивается вероятность развития мастопатии, воспаления молочной железы при лактации, онкологии.
Диагностика заболевания
Клиническая картина острого мастита не вызывает затруднений при диагностике. Чтобы подтвердить диагноз и определить стадию заболевания врач может назначить сдать общий анализ крови и пройти УЗИ.
Для определения резистенции возбудителей болезни к антибиотикам проводят исследование молока из поражённой железы. При гнойной стадии проводят пункцию из инфильтрата для бактериологического исследования.
Нелактационный и хронический мастит схож по симптомам с некоторыми другими воспалительными заболеваниями груди:
- туберкулёзом;
- сифилисом;
- актиномикозом.
Диагноз устанавливается на основе данных анамнеза, гистологического исследования пункции и дополнительных анализов крови.
Лечение
Лечить воспаление молочных желез нужно обязательно. Терапия должна быть своевременной и адекватной. На начальных стадиях мастита лечение проводится с помощью медикаментозных средств и физиопроцедур.
Консервативные методы
Обязательным условием успешного лечения мастита является антибиотикотерапия. Обычно врачи назначают антибактериальные препараты, которые хорошо абсорбируются в ткани молочной железы и имеют высокую чувствительность к инфекционным микроорганизмам. Лекарственные средства вводятся внутримышечно или употребляются в виде таблеток. Курс лечения должен составлять не менее 7 дней.
Наряду с антибиотиками при тяжёлом течении болезни назначают:
- нестероидные противовоспалительные средства (Нимесулид, Диклофенак, Ибупрофен, Мелоксикам) для снятия боли и жара;
- инъекции Окситоцина для улучшения опорожнения молочной железы;
- диуретики (Фуросемид, Гидрохлортиазид) для снижения количества жидкости в организме;
- препараты на гормональной основе (Каберголин, Бромокриптин, Парлодел), которые способствуют подавлению лактации.
Хорошо зарекомендовало себя лекарственное средство на растительной основе Траумель Гель. Оно снимает отёк, уменьшает болезненные ощущения, устраняет застой в молочных протоках за счёт активизации кровообращения в тканях грудной железы.
Препараты должны назначаться только специалистом по показаниям. Самолечение и назначение себе лекарственных средств при мастите недопустимо!
Значительную помощь при лечении заболевания могут оказать ультразвук и электрофорез с Димексидом, Троксевазином. Рекомендуется делать самомассаж грудной железы для устранения застоя молока при закупорке протоков и сцеживать молоко каждые 3-4 часа.
Хирургическое лечение
При гнойной стадии мастита консервативное лечение неэффективно. Антибактериальные и противовоспалительные средства применяются в комплексной терапии после хирургического вмешательства. Обычно в условиях стационара гнойные участки в молочной железе вскрываются и тщательно вычищаются для предотвращения дальнейшего распространения патологического процесса.
Гангренозная стадия мастита требует полного удаления молочной железы или её части.
После операции большое значение имеет устранение детоксикации организма и укрепление иммунитета с помощью иммуномодулирующих препаратов.
Народные методы
Народные или бабушкины рецепты могут помочь устранить лактостаз и облегчить состояние женщины, но без антибиотиков даже на начальной стадии мастита не обойтись. Поэтому, если и применять при воспалении молочной железы народные средства, то только в комплексе с традиционными методами лечения.
Любые согревающие компрессы при мастите противопоказаны! Тепловое воздействие на ткани молочной железы может усилить воспаление и ещё быстрее привести к образованию абсцесса или флегмоны.
Для снятия болевых ощущений на начальных стадиях применяются компрессы с тёртой морковью, лекарственными травами, капустными листьями, а также медовые компрессы.
Для подтверждения выздоровления после прохождения курса лечения необходимо повторно сдать анализы крови и молока. Если в молоке не будут обнаружены бактерии, а основные показатели анализа крови приблизятся к норме (снизится уровень лейкоцитов и СОЭ), можно возобновить кормление грудью.
Профилактика
Профилактические меры для предупреждения воспаления молочной железы у кормящих женщин в период лактации должны предприниматься ещё перед родами, после рождения малыша в роддоме и после выписки дома. Профилактика включает несколько несложных правил.
- Соблюдать личную гигиену. Содержание кожи молочных желез в чистоте – главное правило кормящей женщины. Грудь рекомендуется мыть детским мылом перед каждым кормлением и после него, а бюстгальтер ежедневно стирать. Желательно пользоваться специальными впитывающими прокладками.
- Бельё желательно выбирать специально для кормящих женщин из натуральных тканей, идеально подобранное по размеру. Бюстгальтер из синтетических материалов, сдавливающий грудные железы, способствует раздражению кожи и может спровоцировать закупорку молочных протоков.
- Постоянно увлажнять кожу около сосков, стараясь предупредить образование трещин. Рекомендуется использовать мазь Пурелан или другие увлажняющие средства на основе ланолина. При появлении раздражения и трещинок своевременно лечить, нанося на область сосков мази с декспантенолом (Бепантен, Пантенол) или Боро Плюс – мазь на натуральной основе с противовоспалительным и антибактериальным эффектом.
- Соблюдать режим дня, больше бывать на свежем воздухе и полноценно питаться. Недостаток витаминов и минеральных веществ, недосыпание, стрессы, связанные с беспокойством о здоровье малыша, могут значительно подорвать иммунную систему и спровоцировать развитие мастита при прочих неблагоприятных условиях.
- Кормить ребёнка по требованию, остатки молока сцеживать молокоотсосом или вручную. При появлении небольших уплотнений в железе сделать самомассаж груди.
Для профилактики нелактационного мастита необходимо контролировать и лечить хронические заболевания, избегать травм груди и переохлаждения организма.
Эти несложные профилактические меры позволят предотвратить возможные проблемы в процессе кормления ребёнка грудью и сохранят здоровье матери и малыша. Своевременное обращение к врачу при подозрении на неблагополучие в молочной железе и выполнение всех его рекомендаций – это самый надёжный способ профилактики развития мастита у женщин и его осложнений.
Источник

