Воспаление мозговой оболочки причины
.jpg)
Мозг человека – это центральный орган нервной системы, состоящий из многочисленных нервных клеток, которые между собой взаимосвязаны. С трех сторон мозг покрыт твердой, мягкой и паутинной оболочками. Каждая из них выполняет определенные функции. При поражении одной из трех оболочек развивается воспалительный процесс и проявляется в виде менингита. Выделяют 2 разновидности патологического процесса, при котором поражается твердая мозговая оболочка: арахноидит, пахименингит.
Содержание:
- Строение твердой мозговой оболочки
- Симптомы и причины воспаления твердой оболочки головного мозга
- Лечение пахименингита
Строение твердой мозговой оболочки
Твердая оболочка мозга представлена толстой, крепкой, соединительно-тканной пластинкой, которая плотно прилегает к внутреннему основанию черепа. В отличие от остальных оболочек, твердая оболочка лежит снаружи. Для черепных костей твердая оболочка служит надкостницей. На своде черепа она связывается с костями и отделяется от них эпидуральным пространством.

Внутри черепа находится три отростка, которые отдает твердая мозговая оболочка. Первый отросток это серп большого мозга, который расположен посередине и делит полушария головного мозга. Второй – серп мозжечка, который делит серп мозжечка. Третий отросток это намет мозжечка, с помощью которого разделяется мозжечок и большой мозг.
В тех местах, где крепится твердая оболочка к костям черепа, образуются синусы. По ним от головного мозга происходит отток крови во внутренние вены. Свободный отток крови происходит при изменении внутричерепного давления и благодаря внутреннему покрытию эндотелием.
Синусы – это венозные каналы, не имеющие клапанов, которые располагаются в толще твердой оболочки. От вен синусы отличаются строением стенок. Выделяют верхний и нижний синусы. Все эти синусы являются непарными.
Верхний синус расположен в средней линии черепа. В него впадают вены носовой полости, которые затем соединяются с поперечным синусом.
Нижний синус размещается в нижнем крае серпа большого мозга. Он соединяется с большой мозговой веной, а затем переходит в прямой синус.
Средняя менингеальная артерия или ветвь верхнечелюстной артерии обеспечивает кровью значительную часть твердой оболочки. Разветвляется артерия в височно-теменной области мозговой оболочки. Менингеальная артерия в полость черепа попадает через правое и левое остистое отверстие.
В полости черепа артерия делится на 2 ветки: лобную и теменную. Кровоснабжение передней черепной ямки происходит за счет ветви передней решетчатой артерии. Разветвление задней менингеальной артерии происходит в задней ямке. Затем она попадает в полость черепа через яремную область.

Ветви тройничного и блуждающего нервов осуществляют иннервацию твердой мозговой оболочки. При ее поражении развивается воспалительный процесс, который носит название пахименингит.
Симптомы и причины воспаления твердой оболочки головного мозга
При пахименингите твердая оболочка и окружающая ее клетчатка становится толстой и плотной. Окружающие образования при этом сдавливаются. В воспалительный процесс поверхностно вовлекаются мягкая и паутинная оболочки мозга.
Пахименингит может быть наружным, внутренним.
Наружный пахименингит представляет собой диффузное воспаление, которое развивается на наружной поверхности твердой оболочки. Гной скапливается между внутренней и наружной поверхностью черепной коробки.
Внутренний пахименингит характеризуется развитием воспалительного процесса на внутренней поверхности оболочки. Развивается после проникновения возбудителей в субдуральное пространство.
По характеру и степени распространения поражения выделяют локальный и диффузный пахименингит.
Пахименингит в зависимости от характера воспалительного процесса бывает 3 видов:
Серозный пахименингит. Может возникнуть как первичное заболевание или развиваться как осложнение после перенесенных инфекций.

Патологические изменения характеризуются появлением разрыхления, отечности и полнокровия твердой оболочки. Возникает серозный пахименингит из-за различных инфекций, аллергических реакций. В большинстве случаев протекает бессимптомно, и диагностируется данный вид воспаления с трудом. Серозная форма обычно выявляется редко и сопровождается головными болями.
Гнойный пахименингит. Развивается после перехода инфекции с костей черепа, а также его мягких тканей. Причиной гнойного пахименингита является гнойный средний отит, при котором происходят кариозные процессы, затрагивающие кости или холестеатому. К тому же влияют на возникновение пахименингита нагноившиеся раны, фурункулы и карбункулы головы. Развивается процесс преимущественно в задней черепной ямке.
Гнойный экссудат может располагаться на наружной поверхности твердой оболочки или в полости между паутинной и твердой оболочкой головного мозга. Постепенно воспалительный процесс переходит на стенки синусов и в дальнейшем может привести к воспалению стенки вены и появлению тромбозов. Основным клиническим проявлением гнойной формы заболевания является головная боль, которая усиливается при больших абсцессах и локализуется в задней ямке черепа.
Среди местных симптомов выявляют невралгические боли, головокружение, глазодвигательные нарушения, повышается давление спинномозговой жидкости. В составе жидкости может содержаться большое количество белка. Увеличение лимфоцитов в спинномозговой жидкости свидетельствует о переходе патологического процесса на мягкую оболочку головного мозга.

Геморрагический пахименингит. Развивается при различных травмах, заболеваниях крови, атеросклерозе, инфекционных болезнях, повышенном внутричерепном давлении. При геморрагической форме во время исследования можно обнаружить очаги кровоизлияний. Отличительной особенностью данной формы заболевания является медленное развитие воспалительного процесса, а также в недостаточной степени выражена свертываемость излившейся крови. Это происходит из-за низкого содержания в крови фибрина.
Незначительные кровоизлияния протекают без существенных симптомов, но во время их возникновения больной может ощущать болевой удар в голове именно в том месте, где произошло кровоизлияние. После сильных болевых ощущений в голове при обширной геморрагии больной жалуется на разлитую головную боль. Кроме болезненных ощущений может наблюдаться рвота и тошнота, заторможенность, апатия, снижения памяти и т.д. Иногда больной теряет сознание.
Менингеальные симптомы в данном случае выражены слабо.
В тяжелых случаях при различных видах пахименингита воспалительный процесс переходит в коматозное состояние и сопровождается арефлексией, нарушением дыхания. На начальной стадии заболевания температура тела субфебриальная, а в дальнейшем при прогрессировании патологического процесса повышается.
Лечение пахименингита
Диагноз «церебральный пахименингит» ставится на основе результатов компьютерной и магнитно-резонансной томографии. Также учитывается клиничесте проявления, исследования глазного дна, выраженность менингеальных симптомов и результаты цереброспинальной жидкости, крови. Гнойное отделяемое из уха также может помочь при диагностике наружного гнойного пахименингита.

Лечение гнойного пахименингита преимущественно хирургическое. Оперативное вмешательство заключается в проведении трепанации черепа, удалении содержимого и иссечения стенок абсцесса. Наружный гнойный пахименингит лечится с помощью антибактериальных препаратов (антибиотиков, сульфаниламидов).
При лечении пахименингита геморрагической формы назначают консервативную терапию, которая заключается в применении противовоспалительных и дегидратирующих препаратов.
Для лечения основного заболевания назначают симптоматические средства. Больному внутривенно вводят раствор хлористого кальция по 10 мл, назначают таблетки Викасол 2 раза в день по одной таблетке в течение 3-4 дней, лекарственный препарат Рутин по 2 таблетки утром и вечером в течение 4-5 недель. Обширные геморрагии лечатся только хирургическим путем. Во время операции хирург удаляет гематому и производит перевязку поврежденного сосуда.
При просмотре видео Вы можете узнать об опухоли головного мозга.
Прогноз зависит от времени, когда были выявлены признаки воспаления и начато лечение. При обнаружении симптомов и своевременном лечении на ранних стадиях воспалительного процесса прогноз в большинстве случаев благоприятный. Лечение на тяжелых стадиях пахименингита может привести к осложнениям, а иногда даже серьезным негативным последствиям.
Источник
Арахноидит относится к категории серозных воспалений, сопровождающихся замедлением оттока крови и увеличением проницаемости стенок капилляров. В результате такого воспаления жидкая часть крови проникает сквозь стенки в окружающие мягкие ткани и застаивается в них.
Отек вызывает незначительную боль и небольшое увеличение температуры, на функциях воспаленного органа сказывается умеренно.
Наибольшую опасность представляет стойкое значительное разрастание соединительной ткани при игнорировании болезни или отсутствии лечения. Последнее и является причиной сильных нарушений в работе органов.
Механизм заболевания
Арахноидит головного мозга или спинного – серозное воспаление особой структуры, расположенной между твердой верхней оболочкой и глубокой мягкой. Она имеет вид тонкой паутины, за что и получила название паутинная оболочка. Формируется структура соединительной тканью и образует с мягкой оболочкой мозга настолько тесную связь, что их рассматривают в совокупности.
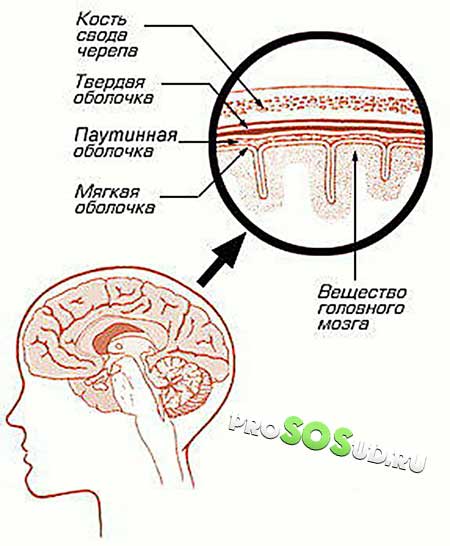
Паутинная оболочка отделяется от мягкой субарахноидальным пространством, содержащим спинномозговую жидкость. Здесь размещаются кровеносные сосуды, питающие структуру.
Благодаря такому строению воспаление паутинной оболочки никогда не бывает локальным и распространяется на всю систему. Инфекция попадает сюда через твердую или мягкую оболочку.
Воспаление при арахноидите выглядит как утолщение и помутнение оболочки. Между сосудами и паутинной структурой образуются спайки, что мешает циркуляции спинномозговой жидкости. Со временем формируются арахноидальные кисты.
Арахноидит вызывает повышение внутричерепного давления, что провоцирует формирование гидроцефалии по двум механизмам:
- недостаточный отток жидкости из желудочков мозга;
- затруднение всасывания спинномозговой жидкости через внешнюю оболочку.
Симптомы недуга
Представляют собой комбинацию признаков общемозгового расстройства с некоторыми симптомами, указывающими на основной участок повреждений.
При любой разновидности арахноидита наличествуют следующие расстройства:
- головная боль – как правило, наиболее интенсивна утром, может сопровождаться рвотой и тошнотой. Может носить локальный характер и появляться при усилиях – натуживании, попытке подпрыгнуть, неудачном движении, при котором под пятками оказывается твердая опора;
- головокружение;
- часто наблюдаются нарушения сна;
- отмечается раздражительность, нарушения работы памяти, общая слабость, беспокойство и прочее.
Так как паутинная оболочка воспаляется вся, то говорить о локализации заболевания нельзя. Под ограниченным арахноидитом подразумевают ярко выраженные грубые нарушения на каком-то участке на фоне общего воспаления.

Расположение очага недуга определяет следующие симптомы:
- конвекситальный арахноидит обеспечивает преобладание признаков раздражения мозга над нарушением функциональности. Выражается это в судорожных приступах, аналогичных эпилептическим;
- при расположении отека преимущественно в затылочной части падает зрение и слух. Наблюдается выпадение поля зрения, при этом состояние глазного дна указывает на неврит зрительного нерва;
- появляется чрезмерная чувствительность к переменам погоды, сопровождающаяся ознобом или обильным потоотделением. Порой наблюдается повышение веса, иногда жажда;
- арахноидит моста мозжечкового угла сопровождается приступообразной болью в затылке, грохочущим шумом в ушах и головокружением. При этом заметно нарушается равновесие;
- при арахноидите затылочной цистерны появляются симптомы повреждения лицевых нервов. Этот вид недуга развивается остро и сопровождается заметным повышением температуры.
Лечение заболевания проводится только после определения очага воспаления и оценки повреждений.
Причины недуга
Воспаление и дальнейшее образование арахноидальной кисты связаны с первичным повреждением, механического свойства или имеющего инфекционную природу. Однако во многих случаях первопричина воспаления и сейчас остается неизвестной.
Главными факторами называют следующие:
- острая или хроническая инфекция – пневмония, воспаление гайморовых пазух, ангина, менингит и прочее;
- хроническая интоксикация – алкогольное отравление, отравление свинцом и так далее;
- травмы – посттравматический церебральный арахноидит нередко является следствием ушибов позвоночника и черепно-мозговых травм, даже закрытых;
- изредка причиной оказываются нарушения в работе эндокринной системы.
Виды заболевания
При диагностике недуга используют несколько методов классификации, связанных с локализацией и течением болезни.
Течение воспаления
В большинстве случаев расстройство не ведет к появлению резких болей или повышению температуры, что затрудняет диагностику и оказывается причиной несвоевременного обращения к врачу. Но бывают и исключения.
.jpg)
- Острое течение – наблюдается, например, при арахноидите большой цистерны, сопровождается рвотой, увеличением температуры и сильной головной болью. Такое воспаление излечивается без последствий.
- Подострое – наблюдаемое чаще всего. При этом сочетаются неярко выраженные симптомы общего расстройства – головокружение, бессонница, слабость, и признаки подавления функциональности определенных участков мозга – нарушения слуха, зрения, равновесия и прочее.
- Хроническое – при игнорировании заболевания воспаление быстро переходит в хроническую стадию. При этом признаки общемозгового расстройства становятся все более устойчивыми, а симптомы, связанные с очагом недуга, постепенно усиливаются.
Локализация арахноидита
Все заболевания такого рода разделяют на две основные группы – церебральный арахноидит, то есть, воспаление паутинной оболочки головного мозга, и спинальный – воспаление оболочки спинного мозга. По локализации болезни головного мозга разделяют на конвекситальный и базальный.
Так как лечение предполагает воздействие в первую очередь на наиболее пораженные участки, то классификация, связанная с участком наибольших повреждений, более подробна.
- Церебральный арахноидит локализуется на основании, на выпуклой поверхности, также в заднечерепной ямке. Симптомы сочетают признаки общего расстройства и связанные с очагом воспаления.
- При конвекситальном арахноидите поражается поверхность больших полушарий и извилины. Так как эти области связаны с моторными и чувствительными функциями, то давление образовавшейся кисты ведет к нарушению чувствительности кожи: либо притуплению, либо к сильному обострению и болезненной реакции на действие холода и тепла. Раздражение на этих участках приводит к возникновению припадков по типу эпилептических.
- Слипчивый церебральный арахноидит диагностируется крайне тяжело. Ввиду отсутствия локализации симптомы наблюдаются только общие, а они присущи множеству заболеваний.
- Оптико-хиазмальный арахноидит относится к воспалениям основания. Наиболее характерным его признаком на фоне симптомов общемозговых является понижение зрения. Недуг развивается медленно, для него характерны поочередное поражение глаз: зрение падает из-за сдавливания зрительного нерва при формировании спаек. В диагностике этой формы недуга очень значимо обследование глазного дна и поля зрения. Есть зависимость степени нарушения с этапами болезни.
- Воспаление паутиной оболочки задней черепной ямки – распространения разновидность болезни. Для острой ее формы характерны увеличение внутричерепного давления, то есть, головная боль, рвота, тошнота. При подостром течении эти симптомы сглаживаются, а на первое место выдвигаются расстройства вестибулярного аппарата и синхронности движений. Пациент теряет равновесие при запрокидывании головы, например. При ходьбе движения ног не синхронизированы с движением и углом наклона торса, что формирует специфическую неровную походку.
Кистозный арахноидит в этой области имеет разные симптомы, что зависит от характера спаек. Если давление не повышается, то болезнь может длиться годами, проявляясь временной потерей синхронизации или постепенно ухудшающимся равновесием.
Худшее последствие арахноидита – тромбирование или резкая непроходимость на поврежденном участке, что может привести к обширным нарушениям циркуляции и ишемии головного мозга.
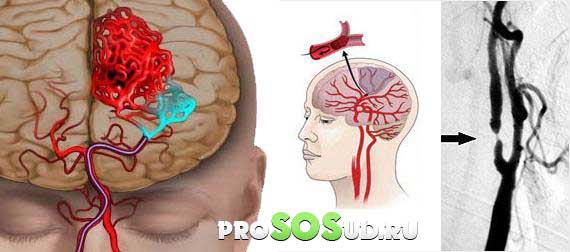
Ишемия головного мозга.
Спинальный арахноидит классифицируют по типу – кистозный, слипчивый и слипчиво-кистозный.
- Слипчивый часто протекает без каких-либо устойчивых признаков. Может быть отмечена межреберная невралгия, ишиас и тому подобное.
- Кистозный арахноидит провоцирует сильные боли в спине обычно с одной стороны, которые затем захватывает и вторую сторону. Движение затруднено.
- Кистозно-слипчивый арахноидит проявляется как потеря чувствительности кожи и затруднения в движениях. Течение болезни очень разнообразно и требует тщательной диагностики.
Диагностика недуга
Даже наиболее выраженные симптомы арахноидита – головокружение, приступы головной боли, сопровождаемые тошнотой и рвотой, зачастую не вызывают у пациентов достаточного беспокойства. Приступы случаются от 1 до 4 раз в месяц, и только самые тяжелые из них длятся достаточно долго, чтобы, наконец, заставить заболевшего обратить на себя внимание.
Так как признаки недуга совпадают с большим количеством других общемозговых расстройств, чтобы поставить верный диагноз необходимо прибегнуть к ряду исследовательских методов. Назначает их врач-невролог.
- Осмотр у офтальмолога – оптико-хиазмальный арахноидит относится к наиболее распространенным видам заболевания. У 50% пациентов с воспалением задней черепной ямки фиксируется застой в области зрительного нерва.
- МРТ – достоверность метода достигает 99%. МРТ позволяет установить степень изменения паутинной оболочки, зафиксировать расположение кисты, а также исключить другие болезни, имеющие сходные симптомы – опухоли, абсцессы.
- Рентгенография – с ее помощью выявляют внутричерепную гипертензию.
- Анализ крови – проводится обязательно, чтобы установить отсутствие или наличие инфекций, иммунодефицитных состояний и прочего. Таким образом определяют первопричину арахноидита.
Только после обследования специалист, и возможно не один, назначает соответствующее лечение. Курс, как правило, требует повторения через 4–5 месяцев.
Лечение
Лечение воспаления мозговой оболочки осуществляется в несколько этапов.
- В первую очередь необходимо устранить первичное заболевание – синусит, менингит. Применяют для этого антибиотики, антигистаминные средства и десенсибилизирующие – димедрол, например, или диазолин.
- На втором этапе назначают рассасывающие средства, помогающие нормализовать внутричерепное давление и улучшить метаболизм мозга. Это могут быть биологические стимуляторы и йодистые препараты – йодид калия. В виде инъекций применяют лидазу и пирогенал.
- Используются противоотечные и мочегонные лекарства – фурасемид, глицерин, препятствующие накоплению жидкости.
- Если наблюдаются судорожные припадки назначают противоэпилептические препараты.
При кистозно-слипчивом арахноидите, если циркуляция спинномозговой жидкости сильно затруднена и консервативное лечение не дает результатов проводят нейрохирургические операции по устранению спаек и кисты.
Арахноидит вполне успешно лечиться и при своевременном обращении к врачу, особенно на стадии острого воспаления исчезает без последствий. В отношении жизни прогноз практически всегда благоприятный. При переходе недуга в хроническое состояние с частыми рецидивами ухудшается трудоспособность, что требует перевода на более легкую работу.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Источник

