Воспаление мочевыводящих путей у детей антибиотик
Лечение инфекции мочевых путей у детей — выбор антибиотика
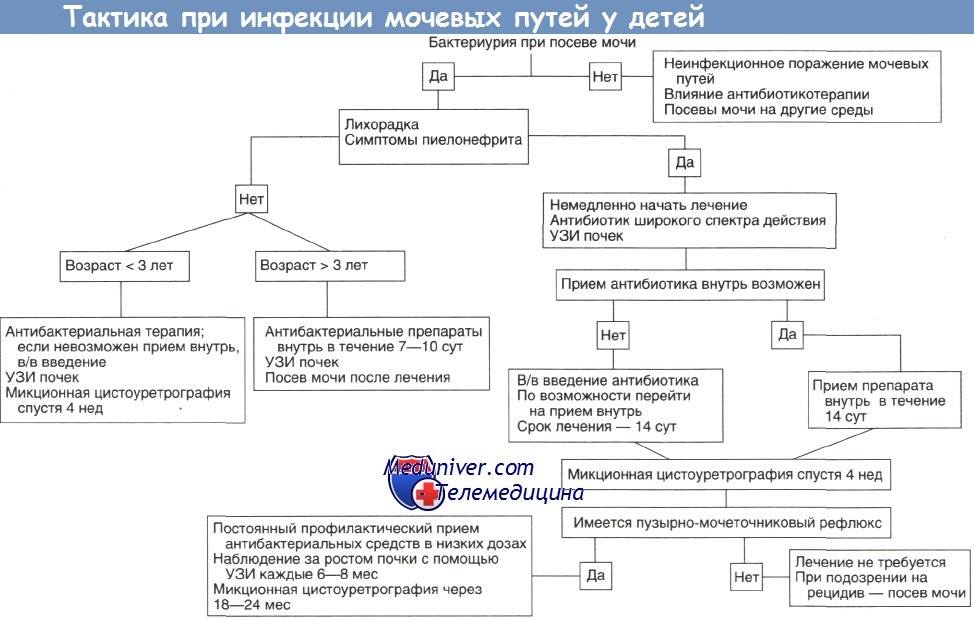
Лечение инфекций мочевых путей начинается с их профилактики, которая сводится к выявлению и устранению предрасполагающих факторов; к сожалению, зачастую их обнаруживают только при обследовании по поводу уже имеющегося заболевания. При целенаправленном расспросе можно выявить запоры, нарушения мочеиспускания и т. д. Если ребенок с рецидивирующими инфекциями мочевых путей мало пьет и мочится всего дважды в сутки, то рекомендуют увеличить потребление жидкости.
Детей с повышенным риском пузырно-мочеточникового рефлюкса и инфекции мочевых путей (братьев и сестер детей с пузырно-мочеточниковым рефлюксом, детей грудного возраста с признаками расширения почечной лоханки при УЗИ в пренатальном периоде) следует без промедления обследовать. При наличии у них лихорадки неизвестного происхождения необходим посев мочи.
До получения результатов посева и определения чувствительности возбудителя антибиотикотерапию часто начинают эмпирически на основании клинической картины и изменений в общем анализе мочи. Еще до выбора препарата необходимо принять решение, каким будет путь введения — внутрь или парентерально. Так как многие антибиотики выводятся посредством клубочковой фильтрации и канальцевой секреции, в почках и моче достигаются очень высокие их концентрации.
Следовательно, в отсутствие рвоты прием препарата внутрь вполне приемлем даже в случаях высокой лихорадки, когда наиболее вероятно поражение почечной паренхимы. Из-за того что возбудитель и его чувствительность к антибиотику изначально не известны, парентеральный путь введения предпочтительнее у грудных детей, детей младшего возраста и при очень тяжелом течении инфекции.
Ранее большинство инфекций мочевых путей вызывалось заведомо чувствительными к амоксициллину или к триметоприму/сульфаметоксазолу штаммами Escherichia coli. В последнее время, по данным многих клиник, участились случаи устойчивости к этим препаратам, и эмпирическую антибиотикотерапию следует начинать с цефалоспоринов третьего поколения. В последующем лечение проводят с учетом результатов чувствительности возбудителя, но предпочтение все же по возможности отдается амоксициллину — он значительно дешевле и имеет более узкий спектр.
Оптимальная продолжительность лечения точно не определена. Данные исследований, посвященных коротким курсам антибиотикотерапии (например, прием антибиотика однократно или в течение 1—3 сут) у детей, противоречивы и неубедительны, и такой подход не рекомендуется. При неосложненном цистите достаточно 7—10 сут лечения, тогда как детям с пиелонефритом или подозрением на него показано лечение в течение 14 сут. Симптоматика на фоне антибактериальной терапии часто быстро исчезает, но может и сохраняться в течение нескольких суток. При сохранении симптоматики дольше 48 ч следует провести повторный посев мочи. Контрольный посев можно выполнить спустя 72 ч и более после завершения антибактериальной терапии.
Профилактическое лечение после инфекции мочевых путей у детей грудного возраста назначают, ориентируясь на результаты микционной цистоуретрографии. Постоянно его обычно проводят детям младшего возраста с пузырно-мочеточниковым рефлюксом, частичной обструкцией мочевых путей или нарушениями мочеиспускания. Профилактика позволяет также прервать порочный круг у детей с рецидивирующими инфекциями мочевых путей в отсутствие анатомических аномалий. Лучше всего назначать препараты, эффективность которых при профилактике инфекции мочевых путей доказана клиническими испытаниями: триметоприм/сульфаметоксазол, нитрофурантоин, сульфафуразол.
Все эти препараты не лишены недостатков: триметоприм/сульфаметоксазол противопоказан детям в возрасте до 2 мес, нитрофурантоин часто вызывает желудочно-кишечные нарушения, а сульфафуразол надо принимать 4 раза в сутки. В связи с этим детям в возрасте до нескольких месяцев часто назначают амоксициллин. Он хорошо переносится, но его эффективность не доказана, и возможна инфекция устойчивым к нему микроорганизмом. Продолжительность профилактического лечения подбирается индивидуально. Например, у ребенка с пузырно-мочеточниковым рефлюксом профилактику следует проводить в течение 1—2 лет минимум или до нормальной картины при микционной цистоуретрографии.
В некоторых случаях родители не соглашаются на проведение повторных микционных цистоуретрографии, и тогда профилактический прием антибиотика отменяют, но снова назначают его при рецидиве. У ребенка без пузырно-мочеточникового рефлюкса, но с рецидивирующей инфекцией мочевых путей желательно добиться ремиссии длительностью 4—6 мес, что также может быть достигнуто профилактическим назначением антибиотиков. При длительном лечении больные часто перестают соблюдать врачебные предписания, и поэтому очень важны постоянное наблюдение и проведение соответствующих бесед.
Пузырно-мочеточниковый рефлюкс успешно устраняется реимплантацией мочеточников (уретероцистонеостомией). Однако, по имеющимся данным, убедительного снижения как заболеваемости инфекциями мочевых путей, так и риска нефросклероза это не дает. Хирургическое лечение пузырно-мочеточникового рефлюкса показано при рефлюксе V степени и рецидивирующей на фоне профилактической антибактериальной терапии инфекции мочевых путей. Его проводят также детям старше 12 лет, страдающим стойким пузырно-мочеточниковым рефлюксом и рецидивами пиелонефрита, потому что самопроизвольно пузырно-мочеточниковый рефлюкс по достижении этого возраста проходит крайне редко. У девочек в последующем он может предрасполагать к развитию инфекции мочевых путей во время беременности.

— Также рекомендуем «Прогноз инфекции мочевых путей у детей»
Оглавление темы «Болезни мочевых путей и почек»:
- Факторы риска и сопутствующие болезни инфекции мочевых путей у детей
- Клиника инфекции мочевых путей у детей — проявления
- Методы обследования при инфекции мочевых путей у детей
- Пузырно-мочеточниковый рефлюкс у детей — причины, диагностика
- Лечение инфекции мочевых путей у детей — выбор антибиотика
- Прогноз инфекции мочевых путей у детей
- Причины острой почечной недостаточности (ОПН) у детей
- Клиника и диагностика острой почечной недостаточности (ОПН) у детей
- Лечение острой почечной недостаточности (ОПН) у детей
- Причины и диагностика гломерулопатий у детей
Источник
17 октября 20161282,4 тыс.
Что такое инфекция мочевыводящих путей (ИМВП)
Мочевыделительная система человека состоит из двух почек (органов, необходимых для фильтрации мочи), двух мочеточников (трубочек, необходимых для перемещения мочи из почек в мочевой пузырь), одного мочевого пузыря (временный резервуар мочи), и мочеиспускательного канала (трубочки, по которой моча изливается из мочевого пузыря наружу, называемой также уретрой).
Сверху вниз: почки, мочеточники, мочевой пузырь, уретра (мочеиспускательный канал). В норме во всех этих структурах не размножаются микроорганизмы, то есть имеется стерильная среда. Когда бактерии проникают в мочевой пузырь или почки, может развиться заболевание. Группа таких заболеваний называется инфекциями мочевыводящих путей или ИМВП, в России эти заболевания известны как пиелонефрит, цистит, уретрит и т.д.
Инфекционное поражение почек является самым тяжелым видом ИМВП, поскольку при отсутствии своевременного правильного лечения — способно привести к повреждению почечной ткани, что, в свою очередь, может вызвать повышенное артериальное давление и хроническую почечную недостаточность в более позднем возрасте.
Причины ИМВП
Среди здоровых детей (детей без предрасполагающих заболеваний), в подавляющем большинстве случаев, ИМВП вызваны кишечной палочкой (E.coli), той самой, которая есть у всех здоровых людей в фекалиях. Эти бактерии могут попадать с ануса на уретру и в мочевой пузырь (а иногда и в почки), вызывая инфекцию.
Факторы риска инфекции мочевыводящих путей
Некоторые дети имеют более высокий риск развития ИМВП. Ниже приводятся некоторые факторы риска ИМВП:
- Ранний возраст: мальчики первого года жизни, и девочки первых четырех лет жизни имеют повышенный риск развития ИМВП.
- Обрезанные мальчики (прошедшие операцию циркумцизии) болеют реже необрезанных, по некоторым данным от 4 до 10 раз реже. Однако большинство необрезанных мальчиков все же не страдает от ИМВП.
- Наличие мочевого катетера в мочевом пузыре в течение длительного периода времени
- Врожденные аномалии строения мочевыводящих путей
- Заболевания, приводящие к нарушению правильного функционирования мочевого пузыря
- Наличие одного эпизода ИМВП в анамнезе — значительно увеличивает шансы развития еще одного эпизода в будущем.
- Все причины, приводящие к застою мочи: камни в почках, обструктивная уропатия, пузырно-мочеточниковый рефлюкс, затрудняющие отток мочи синехии у девочек, фимоз у мальчиков
- Семейная история повторных и хронических ИМВП
Симптомы ИМВП
Симптомы инфекции мочевых путей зависят от возраста ребенка. Дети более старшего возраста (дети старше двух лет), часто имеют:
- Боль или жжение при мочеиспускании
- Частые позывы к мочеиспусканию (следует дифференцировать это состояние с поллакиурией)
- Боль в нижней части живота, или спины:
- Лихорадку (температуру тела выше 38 С)
Дети младшего возраста (до 2х лет) чаще всего имеют один или несколько из следующих симптомов:
- Лихорадку, которая может быть единственным симптомом
- Рвоту или диарею
- Плаксивость, капризность
- Значительное снижение аппетита, вплоть до отказа от еды, отсутствие прибавок веса
Диагностика ИМВП
Если вы подозреваете, что у вашего ребенка ИМВП, вы должны показать своего малыша врачу в течение ближайших 24х часов. Промедление и запоздалое начало лечения может увеличить риск повреждения почек.
Общий анализ мочи. Это анализ, который необходим, чтобы определить сам факт наличия у ребенка ИМВП. Мочу собирать следует в специальную стерильную посуду. После получения мочи, анализ доставляется в лабораторию. Если в анализе есть признаки ИМВП, следует сдать посев на возбудителя ИМВП с определением чувствительности возбудителя к антибиотикам. В условиях обязательного медицинского страхования это обычно можно сделать лишь платно, и по этой причине многие врачи, даже в стационаре, просто не предлагают этот анализ — опасаясь жалоб или по иным мотивам. Я рекомендовал бы родителям, попавшим в такую ситуацию, вежливо самим предложить врачу назначить им этот анализ, предупредив, что сдадут его сами, за деньги в медцентре. Посев помогает определиться с возбудителем, определить — какой антибиотик максимально активен против этого конкретного возбудителя, вызвавшего болезнь именно у вашего малыша. Посев будет готов самое раннее — спустя 48 часов (иногда дольше), поэтому сразу после сдачи анализа врач назначит антибиотик широкого спектра действия, а после получения посева, возможно, сменит его — в зависимости от полученного результата. ВАЖНО! Посев мочи на флору целесообразно сдавать только ДО начала антибиотикотерапии, в противном случае он неинформативен. ВАЖНО! Если в посеве мочи обнаружено более одного возбудителя — чаще всего — это всего лишь нарушение правил сбора мочи. Почти не бывает случаев, когда ИМВП вызывается 2мя или более возбудителями, особенно — у прежде здорового ребенка.
Диагноз ИМВП считается достоверным ТОЛЬКО при наличии трех критериев:
- лихорадка
- пиурия в общем анализе мочи
- положительный посев мочи (в диагностических титрах)
Дальнейшая терапевтическая тактика происходит по следующему алгоритму:
Алгоритм подготовлен на основании источников [1, 2]
Визуализирующие методы обследования
К ним относятся рентгенологические и ультразвуковые методы, позволяющие врачу увидеть структуру органов мочевыделительной системы, увидеть структурные дефекты и аномалии. Наличие этих дефектов может провоцировать повторные ИМВП, поэтому врачу необходимо выявить их, и решить вопрос о необходимости их коррекции. Самые частые методы, применяемые при ИМВП, следующие: ультразвуковое исследование почек (УЗИ), обзорная рентгенограмма живота и цистоуретерография. Визуализирующие методы назначаются не всем детям — чаще они необходимы только у детей до 3-5 лет жизни, или у детей, у которых было более одного эпизода ИМВП.
УЗИ почек. Метод, при котором специальный датчик испускает ультразвуковую волну внутрь тела ребенка, и фиксирует ее отражение от внутренних органов, давая очень причудливую для пациента, но понятную для специалиста картинку, по которой можно приблизительно судить о структуре органа. Специалист нанесет специальный гель на кожу спины ребенка, и будет водить датчиком по коже. Тест абсолютно безболезненный и занимает не более 30 минут.
Обзорная рентгенограмма. Очень простой и весьма малоинформативный метод, дающий общее представление о расположении органов в брюшной полости и забрюшинном пространстве. Ребенок (обычно после очистительной клизмы накануне) ставится перед монитором рентген-аппарата и делается мгновенный снимок.
Цистоуретерография. Рентгенологическое обследование, при котором в мочевой пузырь ребенка, при помощи катетера, вводится контрастное вещество, непроходимое для рентгеновских лучей. Обследование показывает контуры мочевого пузыря и уретры. Состоит тест из двух частей: первый снимок делается при заполненном контрастом мочевом пузыре, ребенок удерживает мочу; второй — ребенок мочится прямо лежа под рентгеновским аппаратом, и в этот момент производится снимок. Тест показывает еще и наличие пассивных (1й снимок) и активных (2й снимок) рефлюксов (обратных забросов мочи в мочеточники, в норме — не происходящих и также способствующих развитию ИМВП). Нужно сказать, что 2я фаза нередко не получается у детей, особенно младшего возраста, однако даже выявление пассивных рефлюксов — может быть весьма важным. Исследование умеренно-болезненное, боль и дискомфорт могут сохраняться несколько дней после проведения теста.
Кроме того, в стационаре возможно проведение внутривенной урографии (метода, при котором контраст вводится в вену, фильтруется почками, проходит по мочевым путям и все это фиксируется серией R-снимков) и/или сцинтиграфии почек (метода, похожего на предыдущий, только в вену вводится не рентген-контрастное вещество, а короткоживущий радиоактивный изотоп). 1й метод — очень детально показывает структуру мочевыводящих путей от самого их начала, и частично — функцию почек, второй — качественно отображает функцию почек. Понадобятся эти методы далеко не всем детям, а только тем, у кого врач подозревает достаточно серьезную патологию мочевыводящих путей.
Безусловно, это не все методы. В арсенале врачей есть еще целый ряд визуализирующих тесов и анализов мочи и крови, позволяющих более объективно и точно установить степень поражения функции почек. Мы рассмотрели лишь самые основные.
…Отдельно нужно сказать о:
- Цистоскопии. Нередко метод входит в стандарты оказания урологической помощи, однако он крайне болезненный и не дает почти никакой информации. В подавляющем большинстве случаев — целесообразно отказаться от его проведения, и только подозрение на поражение самого мочевого пузыря (опухоль, камень, определение объема оперативного вмешательства и проч) может быть достаточным основанием для его проведения.
- Анализе мочи по Нечипоренко. Часто назначаемый, трудоемкий и весьма малоинформативный анализ. Не проводится в цивилизованных странах. Суть его — в четком подсчете эритроцитов и лейкоцитов в 1 мл мочи с помощью микроскопа. Диагноз ИМВП на его основании не ставится, и обычно его назначение необходимо только врачу (из-за пресловутых стандартов, но не ребенку.
Дифференциальная диагностика ИМВП
ИМВП можно спутать со следующими заболеваниями:
- Вульвовагинит. Этим термином врачи называют воспаление преддверия влагалища и влагалища у девочек. Оно может сопровождаться зудом, лихорадкой, изменениями в моче, однако мочевыводящие пути при этом интактны.
- Уретрит. Воспаление или химическое раздражение уретры (при попадании мыла, шампуня, геля для душа, стирального порошка и проч). Обычно не требует лечения и проходит самостоятельно за считанные часы или дни.
- Энтеробиоз Заражение острицами может вызывать зуд, раздражение и изменения в анализах мочи. Выявляется простым соскобом на острицы с перианальной области, при отрицательном результате — анализ берется трижды.
- Баланит. Как воспаление преддверия влагалища у девочек, так и воспаление крайней плоти у мальчиков (баланит и баланопостит) — могут имитировать почти все симптомы ИМВП. Врач отличит одно от другого при осмотре ребенка.
- Аппендицит. Еще одна причина — не тянуть долго с обращением к врачу. Выраженные неясные боли в животе — повод для вызова 03 в любом случае и в любое время суток.
- Эпидидимит, орхит, простатит. Воспаление придатков яичка, самого яичка и предстательной железы — встречаются очень редко. Однако и они могут вызывать похожие симптомы и врач должен помнить об этом.
- Беременность. Не стоит забывать и об этом состоянии у старших девочек. К слову, в некоторых западных странах, все девочки старше 14 лет при поступлении в стационар проходят обязательный тест на беременность.
Лечение ИМВП
Основа лечения ИМВП — это антибиотики. Выбор антибиотика зависит от возраста ребенка, вида возбудителя, выявленного при посеве мочи и анализа на чувствительность этого возбудителя к антибиотикам. Большинству детей, в возрасте старше 2 месяцев, не требуется никаких уколов — антибиотики прекрасно работают в суспензиях и таблетках.
Если ребенку меньше двух месяцев, или если у ребенка неукротимая рвота, не дающая возможности принимать лекарство через рот — ребенок должен быть госпитализирован в стационар, где желательно установить внутривенный катетер и вводить антибиотик в вену (внутримышечные инъекции — это неоправданная и бесполезная боль, но, к сожалению, именно они — являются самым частым методом введения антибиотика в организм ребенка с ИМВП в нашей стране). Антибиотики обычно назначают курсом от 5 до 14 дней.
Ответ на лечение. Вашему ребенку должно стать хоть немного легче спустя от 24 до 48 часов, с момента начала приема антибиотиков. Если ребенку не становится лучше или его состояние ухудшается — он должен быть повторно осмотрен врачом. Большинство детей, которые переносят ИМВП, не имеют никаких последствий в будущем. Нет никакой необходимости в повторных анализах мочи в будущем, если у ребенка нет симптомов повторного эпизода ИМВП.
Никакие почечные чаи и фитотерапия в целом — неэффективны в лечении ИМВП. Остальная терапия — симптоматическая (жаропонижающие, болеутоляющие и проч).
Профилактика инфекции мочевыводящих путей
В первую очередь, конечно, это гигиена. В подавляющем большинстве случаев инфекция в мочевые пути попадает восходящим путем, то есть вверх по уретре, мочевому пузырю, к почкам. Поэтому тщательная гигиена промежности, ежедневные подмывания (особенно девочек) и ежедневная смена нижнего белья — основа здоровья мочевых путей.
От 8 до 30 процентов детей, имевших один эпизод ИМВП, заболеют ИМВП еще раз. Обычно это происходит в течение первых шести месяцев после первого эпизода, и гораздо чаще — у девочек.
Есть данные о том, что клюквенный сок при регулярном употреблении, может предотвращать ИМВП у взрослых женщин, однако на детях таких исследований не проводилось. Но, по-видимому, вполне разумным будет давать по 150-180 мл 100%-го клюквенного сока в сутки детям от 1 года до 6 лет, а детям старше 6 лет — 2-4 таких порции в день, ежедневно.
Профилактическая антибиотикотерапия. При частых повторных ИМВП — врач порекомендует ежедневный прием низких доз антибиотиков. Это лечение обычно продолжается от 6 до 12 месяцев.
Когда обращаться за помощью
Если ваш ребенок имеет какой-либо из описанных ниже симптомов — обратитесь к вашему врачу в ближайшее время.
Лихорадка (температура больше 38 ° С), может быть единственным симптомом инфекции мочевыводящих путей у младенцев и маленьких детей. Кроме того, все дети раннего возраста, у которых появилась лихорадка, а в анамнезе отмечены ИМВП, должны быть осмотрены врачом в течение ближайших 24 часов. Боль или жжение при мочеиспускании, частые позывы к мочеиспусканию, боль в животе и пояснице — все это повод для осмотра ребенка специалистом.
Статья составлена по следующим материалам: UpToDate patient.co.uk emedicine.com
Источник

