Воспаление мочеполовой системы причины

Самыми распространёнными видами воспалительных процессов в мочевыводящих путях являются уретриты и циститы. Первая проблема чаще встречается у мужчин, вторая — у женщин, что связано с различиями в строении мочеполовой системы в женском и мужском организме. Уретритом называют воспаление слизистой оболочки мочеиспускательного канала, а циститом — воспалительный процесс в мочевом пузыре.
Почему циститы у женщин встречаются чаще?
Длина мужского мочеиспускательного канала на 7–8 см больше, что служит определённым препятствием для глубокого проникновения микроорганизмов в мочевыводящую систему мужчины. Большая часть микробов задерживается в уретре. У женщин путь микробов к мочевому пузырю значительно короче, поэтому слизистая оболочка этого органа чаще вовлекается в воспалительный процесс.
Причины воспаления мочевыводящих путей
Наиболее распространённым микробом-возбудителем инфекционного цистита является кишечная палочка. Реже воспалительный процесс могут провоцировать хламидии, стрептококки, энтерококки, клебсиеллы, протей и другие.
Из небактериальных причин самой частой является употребление некоторых лекарственных средств и веществ с раздражающим действием.
Заболевание может быть спровоцировано несоблюдением правил личной гигиены, переохлаждением организма, проблемами с обменом веществ, погрешностями в питании, малоподвижным образом жизни и сидячей работой, сахарным диабетом, снижением иммунитета др.
Иногда причиной заболевания становится аллергическая реакция на косметические средства и средства гигиены — мыло, дезодоранты, порошки, цветную туалетную бумагу и др.
Цистит возникает не только у взрослых, но и у детей. В детском возрасте по частоте случаев лидируют две причины заболевания. Первая — недостаточное соблюдение личной гигиены. Вторая — аномалии и особенности строения элементов мочеполовой системы. Первую причину легко устранить, скорректировав уход за ребенком и наладив выполнение ежедневных гигиенических процедур. Вторую причину обычно нужно устранять хирургическим путём.
Среди причин воспаления у людей зрелого и пожилого возраста на первый план выходит неполное опорожнение мочевого пузыря и застой мочи. Это создаёт благоприятные условия для увеличения численности микробов, провоцирующих воспаление.
Уретриты возникают по таким причинам, как инфекции мочеполовой системы, мочекаменная болезнь, венозный застой в малом тазу, новообразования, повреждения мочеиспускательного канала во время диагностических манипуляций и хирургического лечения и др.
Как проявляются циститы и уретриты
Первым и самым часто встречающимся признаком цистита являются частые позывы на мочеиспускание. Иногда интервалы между походами в туалетную комнату сокращаются до 15 минут, что создает для человека серьёзную проблему, так как он не может позволить себе надолго выйти из дома. При этом объёмы мочи, выделяемой за один раз, совсем небольшие. Мочеиспускание при воспалении часто сопровождается чувством жжения. При цистите может возникать острая боль в области мочевого пузыря.
Циститы и уретриты нередко сопровождаются ознобом и повышением температуры, рвотой. При цистите моча обычно имеет неприятный резкий запах, выглядит мутной. При уретрите состояние организма более стабильно, выраженных изменений цвета и запаха мочи нет. При воспалении мочеотводящих путей может быть обнаружена кровь в моче. Уретрит обычно проходит без выраженных проявлений интоксикации и резкого повышения температуры, только с локальными болевыми ощущениями и жжением.
Чем опасны циститы и уретриты
Основная опасность циститов и уретритов — переход в хроническую форму в случае отсутствия своевременного лечения. Хронический воспалительный процесс мочевыводящих путей — это проблема, которая будет требовать многократного курсового лечения и периодически напоминать о себе многие годы. Хроническая форма заболевания создаёт условия для появления микробных колоний, устойчивых к популярным антибиотикам, что делает лечение в будущем ещё более затруднительным.
Ещё одна опасность данных заболеваний — вертикальное продвижение инфекции, которое заканчивается поражением почек. В результате развивается пиелонефрит — острое, часто гнойное, воспаление почечной ткани. Поэтому при первых признаках возможного воспаления мочевыводящих путей необходимо обращаться к врачу. Любое самолечение скорее повысит шансы получить хроническую форму заболевания, чем выздороветь без посещения врача. Кроме того, разные болезни мочеполовой системы имеют схожие симптомы, но требуют разных подходов к терапии. Лечение без подтверждённого специалистом диагноза может привести к тому, что самостоятельно выбранные лекарства окажутся неэффективны. Например, уретрит можно легко спутать с воспалением простаты из-за схожих симптомов: оба заболевания проявляются болезненным и частым мочеиспусканием.
Как лечат воспаление мочевыводящих путей
Схемы лечения для уретрита и цистита схожи. Но перед их назначением врач изучает данные осмотра и лабораторной диагностики, устанавливая инфекционный или неинфекционный характер заболевания. После этого подбирается оптимальный курс лечения.
При инфекционных причинах воспаления назначаются антибиотики для борьбы с патогенными микробами. Самостоятельно выбирать себе антибиотик нельзя, поскольку только врач может подобрать препарат, к которому болезнетворные микроорганизмы окажутся наиболее восприимчивы.
Если приём антибиотика в таблетках или капсулах не даёт желаемого эффекта, доктор может назначить введение препарата с помощью инъекций. Местное лечение будет заключаться в промывании мочеиспускательного канала антисептиками (например, фурацилином). Эту процедуру тоже выполняет медицинский работник.
Беременным женщинам чаще предлагают препараты в виде вагинальных свечей, которые более безопасны для будущего ребенка. Такую же лекарственную форму рекомендуют и для восстановления микрофлоры влагалища после курса антибиотиков. Существуют и специальные ректальные свечи для нормализации микрофлоры кишечника.
Когда причиной воспаления является грибковый возбудитель, к курсу антибактериального лечения добавляют противогрибковые препараты. Для устранения болевых ощущений рекомендуют спазмолитики, а для поддержания иммунной системы — витаминные комплексы.
Как чувствовать себя комфортно во время лечения?
Частые позывы к мочеиспусканию при циститах и уретритах создают серьёзные трудности для выполнения простых бытовых задач и ведения привычного образа жизни. Но современные впитывающие средства личной гигиены одноразового использования позволяют не чувствовать себя «привязанным» к дому и сохранять привычную активность. Одним из ведущих производителей таких изделий является торговая марка iD, которая располагает широкой линейкой впитывающих средств для разных случаев. В ней вы найдёте: урологические прокладки iD LIGHT , подгузники для взрослых iD SLIP, подгузники-трусы iD PANTS , а также одноразовые впитывающие пеленки iD PROTECT для защиты постели и прочих поверхностей от намокания. Все продукты соответствуют строгим требованиям к комфорту, безопасности и функциональности впитывающих средств.
Если вы испытываете трудности с выбором подходящего вам средства личной гигиены, предлагаем пройти тест и определить какое средство подойдет именно вам с учетом степени недержания.
Благодаря современным впитывающим средствам гигиены, которые позволяют сохранить свободу перемещения на весь период лечения, можно не беспокоиться о том, как далеко от вас находится туалетная комната.
Источник
Большая часть патологий, которые возникают у людей, ведущие активную половую жизнь, обусловлены поражением урогенитального комплекса.
Воспалительные процессы, поражающие мочеполовую систему, приводят к неприятным отдаленным последствиям, таким как бесплодие.
Анатомия
Мочеполовая система — это сочетание мочевыделительной системы, а также внутренних, наружных половых органов.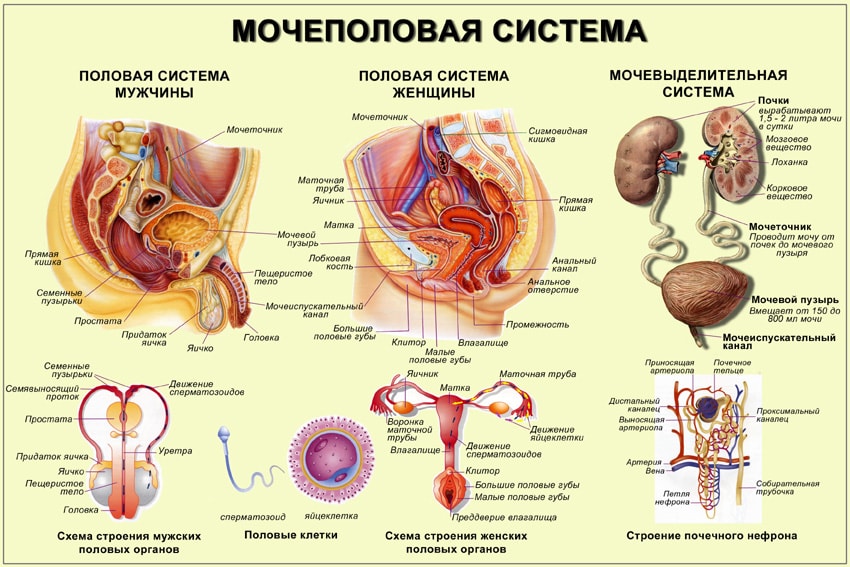
Органы, относящиеся к мочевыделительной системе у мужчины и женщины одинаковые. Состоят из таких органов, анатомических образований:
- Почки.
- Мочеточники.
- Мочевой пузырь.
- Уретра.
Единственным отличием женской и мужской мочевыделительной системы является то, что уретра у женщин гораздо короче и шире, нежели у мужчин.
Из-за этой особенности строения, воспалительные процессы нижних отделов мочевыделительных путей гораздо чаще встречаются у представительниц женского пола.
Мужская репродуктивная система состоит из таких органов:
- Половой член.
- Яички.
- Придатки яичка.
- Предстательная железа.
Яички с придатками располагаются в мошонке — многослойном мешочке, который вынесен за пределы тела.
Благодаря такому расположению, в яичках поддерживается низкая температура, чтобы сперматозоиды сохраняли активность.
Женский комплекс половых органов имеет сложное строение. Относится большее количество органов:
- Матка.
- Маточные трубы.
- Яичники.
- Шейка матки.
- Влагалище.
- Вульва.
- Малые, большие половые губы.
- Бартолиновы железы.
Воспалительные болезни мочеполовой системы у женщин чаще встречаются в репродуктивном возрасте, когда ведут половую жизнь. Патологии носят острый или хронический характер.
У мужчин болезни проявляются в старшем возрасте. Для них характерно хроническое течение. Простата и яички расположены далеко от внешнего отверстия уретры, и патогенным факторам тяжело достичь.
Причины
В большинстве случаев воспалительные патологии урогенитального комплекса вызываются бактериями.
Принято выделять специфических, неспецифических возбудителей. К неспецифическим относятся те микроорганизмы, которые вызывают поражение органов.
Например, стафилококк вызывает воспаление мочевого пузыря, почек, матки, простаты. А вот бледная трепонема вызывает исключительно сифилис.
Кроме бактерий, воспаление мочеполовой системы вызывается такими факторами:
- Вирусы.
- Грибки.
- Травмы.
- Аутоиммунные, аллергические процессы.
Бактерии вызывают большую часть патологий, к провоцирующим факторам относят:
- Половые акты без использования барьерных контрацептивов.
- Нарушение норм интимной гигиены.
- Наличие в организме хронических инфекционных очагов.
- Переохлаждение.
- Сильные эмоциональные стрессы.
Клиническая картина воспалительного процесса зависит от локализации пораженных органов.
Классификация
Исходя из локализации патологического процесса, выделяют такие разновидности воспаления мочеполовой системы:
- Болезни мочевыводящих путей: уретрит, цистит, пиелонефрит, гломерулонефрит.
- Патологии мужских половых органов: простатит, орхит, эпидидимит, баланопостит.
- Болезни женских половых органов: вульвовагинит, цервицит, эндометрит, сальпингит, оофорит.
Эти патологии сопровождаются симптомами, на основании которых ставят предположительный диагноз.
Уретрит и цистит
Обособленный уретрит встречается крайне редко. Развивается при наличии травмирующего фактора.
Травматическое воспаление мочеиспускательного канала возникает при проведении такой манипуляции, как катетеризация мочевого пузыря.
При введении мочевого катетера происходит травматизация слизистой оболочки. Поврежденный участок становится входными воротами для инфекции.
В большинстве уретрит сочетается с циститом. Воспаление мочевых путей вызывает появление частого, болезненного мочеиспускания, болезненность внизу живота, а также изменение цвета мочи.
Моча меняет цвет из-за примеси гноя, образуемого в результате жизнедеятельности, гибели бактерий.
Цистит считается распространенной патологией урогенитального комплекса у женщин. У мужчин встречается редко, чаще как осложнение простатита или аденомы простаты.
Благодаря развитию фармакологии, болезни мочевыводящих путей вылечивают за несколько дней, если выбрать эффективный препарат и вовремя начать лечение.
Пиелонефрит
Пиелонефрит — это бактериальное поражение почечных лоханок, которое развивается как самостоятельная патология, или же осложнение цистита.
Течение пиелонефрита тяжелое, так как наблюдается умеренная почечная недостаточность. Характерным симптомом пиелонефрита является выраженная пиурия.
Гной растворен в моче, и выводится хлопьями. Пиелонефрит вызывает лихорадку, боли в поясничной области.
Если цистит можно лечить в домашних условиях, то пациентов с пиелонефритом рекомендуется госпитализировать в терапевтический или урологический стационар.
Отсутствие лечения приводит к острой почечной недостаточности, а также хронизации патологического процесса. Хронический пиелонефрит будет рецидивировать при наличии провоцирующих факторов.
Гломерулонефрит
Если пиелонефрит связан с занесением инфекции в мочевыводящие пути, то гломерулонефрит является результатом наличия других инфекционных очагов. Гломерулонефрит относится к группе аутоиммунных болезней.
Развивается на фоне того, что вырабатываемые иммунной системой циркулирующие иммунные комплексы к стрептококку оседают в клубочках. Организм воспринимает как чужеродное тело и атакует, из-за чего развивается абсцесс.
Лечение гломерулонефрита сложное. Проводится по специальным схемам, которые останавливают агрессию организма к собственным тканям.
Для гломерулонефрита характерно повышение артериального давления, так как почки теряют функцию — выработку мочи.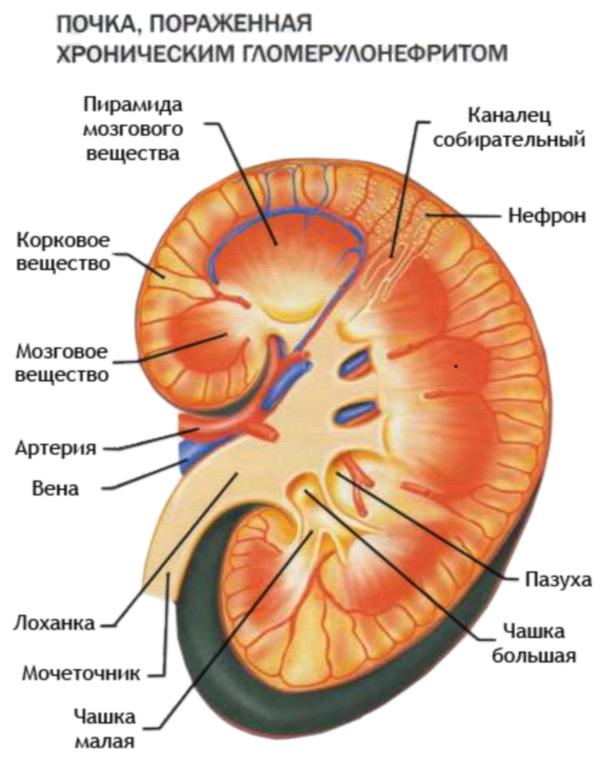
Простатит
Простатит — болезнь при которой страдают мужчины старше 40 лет.
Опасность в том, что болезнь носит хронический характер. Частые рецидивы приводят к образованию аденомы простаты, которая относится к предраковым болезням.
По статистике, от простатита страдает каждый четвертый мужчина 40-50 лет, и каждый мужчина старше 60.
Воспаление простаты сопровождается увеличением, что приводит к пережатию уретры. Нарушение оттока мочи один из признаков простатита.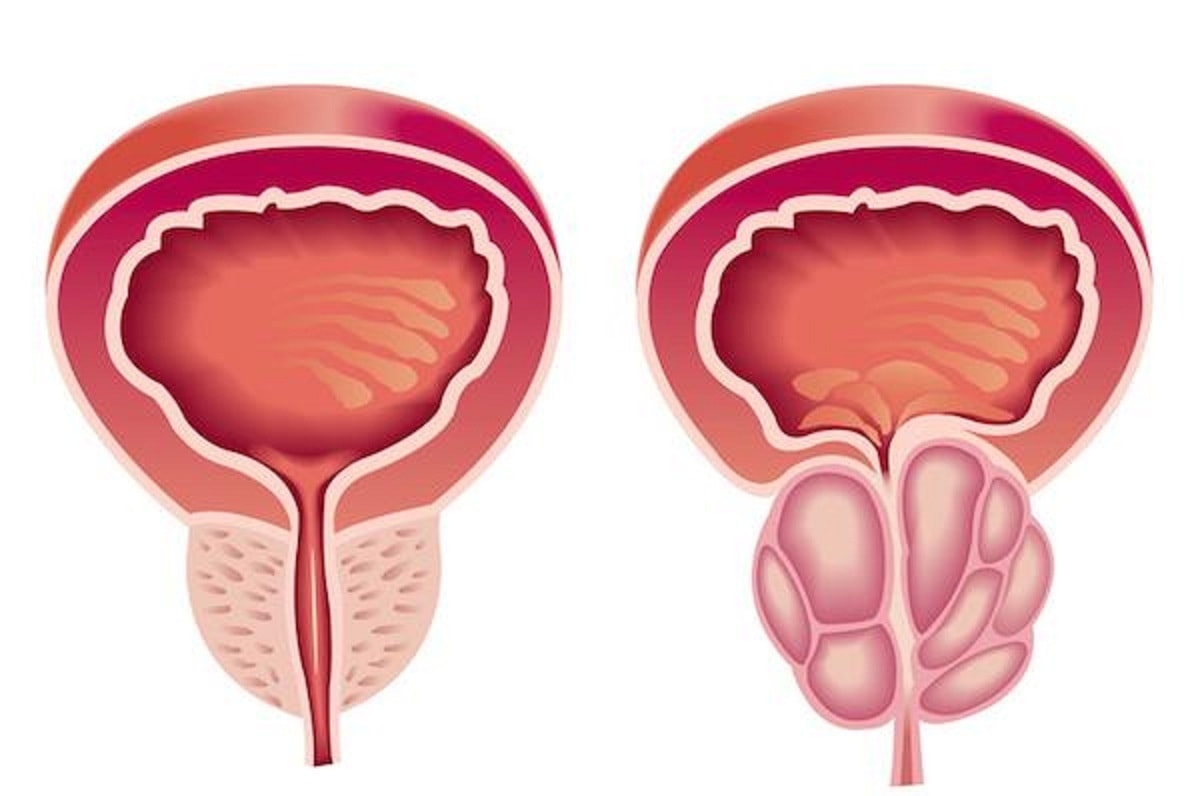
Воспаление полового члена и органов мошонки
Баланопостит, эпидидимит, орхит — болезни которые чаще возникают на фоне травм, или же связаны со специфическими бактериями.
Баланопостит не несет угрозы здоровью мужчины, но вызывает такие неприятные симптомы как боль, жжение, дискомфорт в области головки члена.
Эпидидимит, орхит — грозные патологии, возникновение которых чревато опаснейшими последствиями, такими как мужское бесплодие или ампутация яичка.
Орхит — это воспаление самого яичка. Так как придаточный аппарат находится близко к органу, то болезнь быстро распространяется на него.
Такое состояние называется орхоэпидидимит. Для него характерно увеличение мошонки в размерах, болезненность при ходьбе, во время полового акта, а также повышение температуры тела.
Отсутствие медицинской помощи становится причиной острого нарушения кровоснабжения яичка.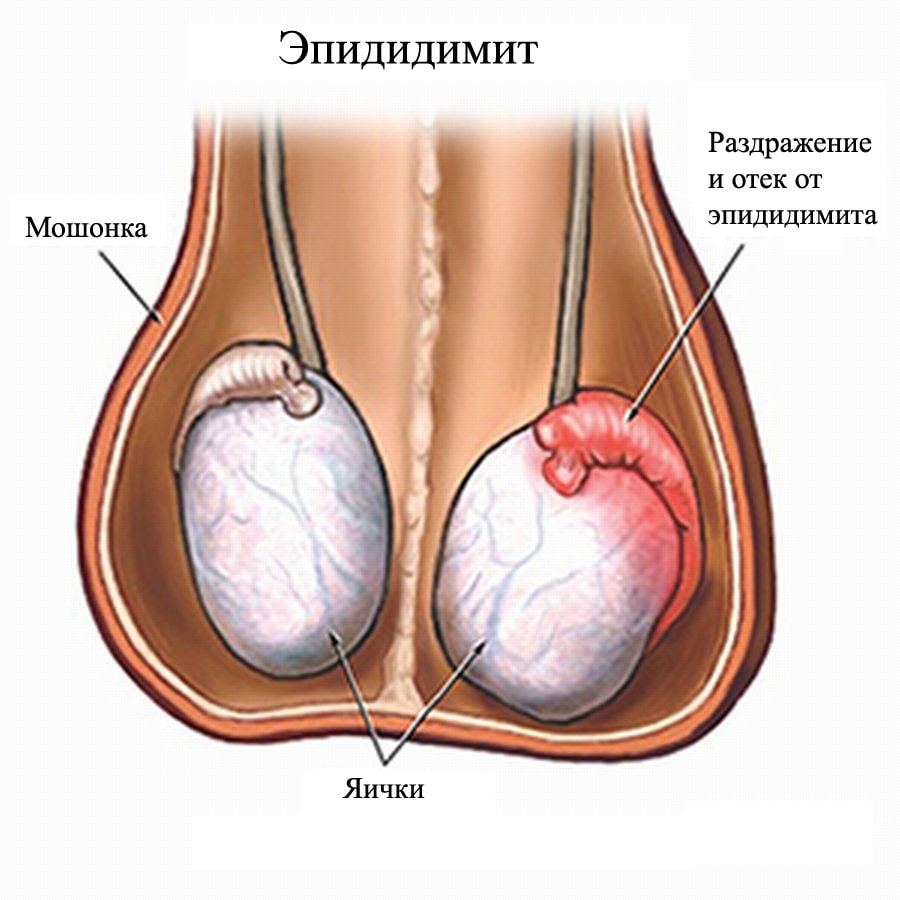
Вульвовагинит
Воспаление влагалища, вульвы — это распространенное явление среди женщин, которое проявляется после половых актов, инфицирования или дефлорации.
К симптомам вульвовагинита относится зуд, патологические выделения, а также боль при половом акте.
Лечение вульвовагинита ограничивается спринцеваниями, не требует проведения лечения.
Эндометрит
Воспаление слизистой матки встречается чаще в послеродовом периоде, после медицинских вмешательств, таких как выскабливание, или при генерализованных формах половой инфекции.
Эндометрит вызывает повышение температуры, появление гнойного выделяемого из матки, а также боль внизу живота. Эти симптомы выражены ярко, так как площадь слизистой оболочки большая.
Лечить эндометрит нужно в стационаре. Использование народных средств или неправильное лечение становится причиной бесплодия.
Это вызвано тем, что на месте воспаления образуется соединительная ткань, которая препятствует закреплению оплодотворенной яйцеклетки.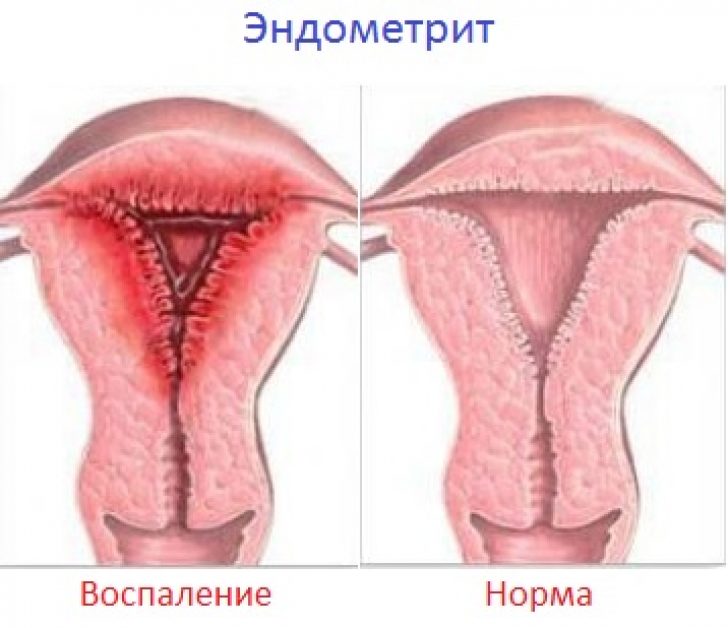
Патологии придатков
Сальпингит, оофорит — болезни которые вызываются факторами, такими как бактерии, травмы, переохлаждения.
Частые воспаления маточных труб становится причиной нарушения фертильной функции у женщин, так как нарушается проходимость.
Эти патологии требуют внимательной диагностики, так как можно спутать с такими болезнями аппендицит или сигмоидит.
Симптомом сальпингита и оофорита является боль в подвздошной области с одной, или же обеих сторон.
Независимо какая патология мочеполовой системы возникла у человека, обращаются к врачу, чтобы пройти обследование и начать полноценное лечение.
Видео
Источник

Заболевания мочеполовой сферы – это несколько обширных нозологических групп заболеваний.
Они приводят к расстройствам образования, отделения и испускания мочи и нарушениям половой функции.
С этими болезнями человек встречается достаточно часто в течение всей жизни.
МКБ выделяет несколько групп болезней мочеполовой сферы:
- заболевания почек: гломерулонефриты и пиелонефриты; почечная недостаточность; аномалии анатомии почек;
- заболевания органов мочевого тракта: мочекаменная болезнь, цистит, нейромышечная дисфункция, уретрит, стриктура уретры, недержание мочи;
- заболевания мужских половых органов: приапизм, гидроцеле, аденома предстательной железы, эпидидимит, баланопостит, простатит, орхит, мужское бесплодие, фимоз, баланит, импотенция органической природы;
- воспалительные (сальпингит, вульвовагинит, оофорит, бартолинит, эндометрит и пиометра, эндоцервицит, кольпит) и невоспалительные (эндометриоз, выпадения органов, влагалищные свищи, кисты яичника, эрозия и эктропион шейки матки, полип) заболевания женских тазовых органов;
- болезни молочной железы: мастопатия, гинекомастия, мастит, повреждения сосков, новообразование.
Причины заболеваний мочеполовой системы могут носить инфекционный и неинфекционный характер.
Переохлаждение, нарушения метаболизма, анатомо-физиологические изменения – все это способствует развитию заболеваний мочеполовой системы неинфекционной природы.
Инфекционные болезни мочеполовой системы могут носить самостоятельный характер.
Или являться осложнениями заболеваний, передающихся половым путем, когда возбудители поднимаются по мочевому тракту к органам и тканям мочеполовой сферы.
Какой врач лечит заболевания мочеполовой системы?
Множественность анатомических мишеней, симптомов и вариантов течения болезней органов мочеполовой системы не предполагает ведения таких больных одним специалистом.
Расстройства органов мочевого тракта лечит уролог, он же оказывает помощь при половых нарушениях у мужчин.
У женщин заболевания тазовых органов преимущественно ведет гинеколог, исключая болезни мочевого тракта.
Заболевания почек ведет врач-нефролог.
Заболевания мочеполовой сферы инфекционного происхождения могут наблюдать как урологи, так и врачи-венерологи (ЗППП).
Однако с первыми симптомами пациенту проще всего обратиться к терапевту или врачу общей практики.
Он направит его к необходимому специалисту для специализированного лечения
Симптомы заболеваний мочеполовой системы
В рамках небольшой статьи мы ограничимся заболеваниями мочеполовой сферы, сопровождающимися дизурическим синдромом.
Дизурический синдром – это устойчивый комплекс симптомов.
Встречается при большинстве заболевания мочеполовой системы различного происхождения.
В дизурический синдром входят:
- режущие и жгучие боли при мочеиспускании;
- чувство не опустошённого мочевого пузыря, незавершившегося процесса мочеиспускания;
- изменение привычной частоты мочеиспускания: учащение или иногда урежение;
- императивные позывы к мочеиспусканию. иногда ложные;
- частичным или полным недержанием мочи.
Дополнительные симптомы заболеваний мочеполовой системы при патологии почек:
- отеки, преимущественно с утра, локализованы больше на лице и руках;
- болезненность в поясничном отделе с одной или по обеим сторонам от позвоночника, причем боли тупые, тянущиеся
- иногда лихорадка или субфебрилитет;
- болезненность при поколачивании в проекции почек (положительный симптом Пастернацкого);
- изменение физико-химических свойств мочи: еще до общего клинического анализа видно, что моча мутная, концентрированная, может быть с белесыми включениями.
Дополнительные симптомы при заболеваниях половой сферы
- выделения из половых органов;
- боли занятиях сексом;
- нарушения репродуктивной функции.
Заболевания органов мочевого тракта, помимо общих симптомов, включают в себя значительное разнообразие клинических проявлений.
Пиелонефрит – воспаление почечной лоханки.
Обычно инфекционной природы.
Встречается достаточно часто, в том числе как осложнение ЗППП, когда инфекционный агент по мочевому тракту поднимается вверх.
При пиелонефрите, помимо вышеописанных симптомов, встречается лихорадка, моча мутная с гноем, может быть розоватая.
Факторы, предрасполагающие к пиелонефриту:
- женский пол (короткий мочеиспускательный канал способствует быстрому восхождению инфекции);
- детский или пожилой и старческий возраст;
- состояния иммуносупрессии (ВИЧ, состояние после трансплантации, лечение аутоиммунных заболеваний
- влагалищный дисбактериоз (применение спермицидов, бесконтрольное употребление антисептиков и антибактериальных препаратов);
- хронические воспалительные процессы (уретрит, цистит, кольпит, простатит);
- беременность (функциональное снижение напряженности иммунитета при беременности приводит к обострению хронических инфекционно-воспалительных процессов, что в 30% приводит к пиелонефриту);
- нарушения оттока мочи (стриктура уретры, новообразования мочеполового тракта, аденома простаты, закупорка конкрементом при мочекаменной болезни);
- нарушения функций мочевого пузыря (нейроинфекции, новообразования спинного мозга, аутоиммунные болезни нервной ткани);
- пузырно-мочеточниковый рефлюкс, то есть обратный заброс мочи из нижних отделов мочевого тракта в пузырь)
- проникающие медицинские манипуляции: постановка мочевого катетера, забор материала на исследование, цистоскопия и тд;
Несколько иначе выглядит хронический пиелонефрит в стадии обострения.
Недолеченый острый пиелонефрит рассматривается как фактор риска хронизации процесса
Симптомы хронического пиелонефрита:
- синдром хронической усталости, астения;
- протеинурия (при присоединении гломерулонефрита);
- хронический дизурический синдром;
- стойкое повышение артериального давления (ренальная гипертензия)
- постоянный субфебрилитет;
- аппетит снижен, знобит, ощущение усталости;
- ноющие боли в пояснице;
- веки отекают по утрам (пастозность);
Осложнения: хроническая или прогрессирующая почечная недостаточность; фокальный гломерулосклероз; прогрессирующее рубцевание почки; гнойное расплавление нефротканей; ксантогрануломатозный пиелонефрит).
Мочекаменная болезнь –уролитиаз.
Заболевание мочевыделительной системы, связанное с расстройствами минерального обмена, приводящими к образованию камней различного диаметра и формы.
Причины образования конкрементов заключаются в нарушении обмена минералов, неправильной фильтрации и реабсорбции мочи.
Камень имеет смешанное строение, и получает название по преобладающему основанию.
В зависимости от происхождения мочевые камни классифицируют как оксалаты, ураты, фосфаты, а в почках преобладают кальцийсодержащие камни.
Оксалаты – плотные шероховатые темные камни.
Коморбидны хронической диарее и потере жидкости, фенилкетонурии, дефициту витамина В6, а иногда — интоксикации этиленгликолем или щавелевой кислотой.
Фосфаты или струвитные конкременты появляются при инфекционном поражении мочеполовой сферы.
Так как некоторые бактерии расщепляют мочевину до аммония, магния и карбонатных апатитов в щелочной среде.
Коморбидны гипофункции паращитовидных желез, в два раза чаще встречаются у женщин.
Фосфаты –это непрочные серые или беловатые камни.
Ураты – плотные желто-коричневые или кирпичного оттенка камни.
Образуются при низком рН мочи на фоне подагры. лечения новообразований и миелопролиферативных заболеваний.
Цистиновые камни образуются при нарушении канальцевой реабсорбции первичной мочи.
Формируются из основных аминокислот, когда избыточный цистин выпадает оседает в моче.
Ксантиновые камни образуются на фоне дефицита ферментов, преобразующих кстантин в мочевую кислоту с образованием ксантиновой соли.
Основным осложнением мочекаменной болезни является почечная колика.
Считается, что эти боли наиболее интенсивные из всех эндогенных болевых синдромов.
Симптомы почечной колики:
- сильнейшая боль в поясничной области, с одной стороны
- беспокойство, невозможность найти удобную позу
- боль по ходу продвижения конкремента
- задержка мочи
- микро — и макрогематурия.
Приступ прекращается после продвижения камня по мочеполовому тракту и выведению его наружу.
Цистит – воспаление стенок мочевого пузыря.
Обычно наблюдается среди женщин.
Короткая уретра позволяет возбудителям заболеваний мочеполовой системы подняться к мочевому пузырю.
Помимо того, случается цистит неинфекционного характера.
Симптомы цистита:
- режущая и жгучая боль в конце мочеиспускания, над лобком
- дизурический синдром
- лейкоциты (гной) в моче, повышенная температура тела
Инфекционные заболевания мочеполовой сферы у мужчин, связанные с половыми инфекциями, протекают ярче.
Нечасто имеют скрытое течение (трихомониаз, кольпит, хламидиоз), но вероятность передачи инфекции от мужчины к женщине выше, чем наоборот.
Для женщин характерны более частые осложнения в виде восходящих инфекций, могут протекать бессимптомно (гонорея, хламидиоз) или иметь стертое, но длительное течение.
Уретрит – воспаление слизистой мочеиспускательного канала, обычно инфекционного характера.
По происхождению уретрит бывает бактериальным, гонорейным, трихомонадным, хламидиозным, кандидозным.
Возбудители заболеваний мочеполовой сферы хорошо известны врачам-венерологам: это и бактерии, и гонококк, и хламидии, и трихомонада, и грибок рода Candida.
Инкубационный период длится от 2-3 суток до месяца. инфицирование возможно бытовым или половым путем.
Симптомы уретрита:
- резь и жжение при выделении мочи;
- отечность члена, половых губ, отек и воспаление стенок мочеиспускательного канала;
- зуд в гениталиях;
- ослабевание струи мочи;
- ложные позывы помочиться;
- боль при занятиях сексом;
- выделения с дурным запахом, слизистые, гнойные, белесые или желтовато-зеленые;
- наличие следов крови в моче или сперме, связанная с травмированием слизистой уретры.
Осложнения уретритов:
- восходящие инфекции;
- стриктура уретры;
- задержка мочи;
- кольпит (воспаление влагалища), цервицит (воспаление шейки матки);
- фимоз, парафимоз;
- ухудшение половой жизни вплоть до невозможности заниматься сексом
Стриктура уретры – это сужение просвета уретры вплоть до полной облитерации (перекрытия), что приводит к застою или даже острой задержке мочи.
Это происходит по следующим причинам: травма; врожденные генетические нарушения; воспаление на фоне инфекций, в том числе передающихся половым путем.
Симптомы:
- тугой болезненный снизу живот;
- дизурический синдром;
- ощущение полного мочевого пузыря;
- задержки мочи, вплоть до анурии;
- слабый напор мочи и разбрызгивание;
- гематурия и кровь в сперме;
- подтекание мочи после мочеиспускания
Простатит – воспаление предстательной железы.
Под простатитом понимают и острый (инфекционный) простатит, и патология предстательной железы неинфекционной природы.
Ведущим симптомом при остром простатите является боль.
Локализуется внизу живота, над лобком, в члене, мошонке, отдает в прямую кишку, почки, крестец.
Также при физических отправлениях (отделение мочи и кала), занятиях сексом.
Кроме того, пациент жалуется на:
- учащение мочеиспускания;
- струя слабеет, сокращается, истощается до капель;
- астения, субфебрилитет, потеря аппетита, общая интоксикация
Диагностика заболеваний мочеполовой сферы
Инфекционные заболевания мочеполовой сферы требуют той же диагностики, что и прочие венерические заболевания.
Мазки и соскобы из уретры, цервикального канала, влагалища, забор секрета простаты, мочи позволяют сдать следующие анализы:
- посев на флору (под микроскопом рассматривают живые или специально окрашенные разными способами мазки на предметных стеклах, чтобы определить возбудителя)
- мазок на посев (культуральный метод, когда на чашках Петри в течение одной-двух недель прорастают колонии возбудителя; тогда же определяется чувствительность его к антибиотикам);
- мазок на ПЦР (полимеразная цепная реакция, когда в мазках обнаруживают ДНК возбудителя; этот метод наиболее точный наряду с культуральным);
- мазок на ИФА, когда в биологическом материале обнаруживают антитела к возбудителю.
Анализ крови:
- серологические исследования – ИФА, РИФ, РНГА – ориентированы на обнаружение антител к возбудителю;
- общий клинический анализ – выявляет признаки воспаления (повышенную скорость оседания эритроцитов (СОЭ), увеличение количества разного вида лейкоцитов).
Общий анализ мочи позволяет выявить как признаки воспаления, так и дисфункцию почек.
Исследуют плотность, цвет, содержание белка, эритроцитов, лейкоцитов.
Экспресс-тест или «лаборатория на дому» позволяют предварительно определить вероятность заражения некоторыми половыми инфекциями.
(Гонорея, трихомонада, сифилис, ВПЧ, ВИЧ и гепатиты).
Тест-полоски позволяют выявить в моче лейкоцитарную эстеразу (то есть наличие невидимого глазом гноя), нитратов (продукты жизнедеятельности бактерий).
Частично эти же исследования используют при выявлении заболеваний мочеполовой сферы неинфекционного характера
Диагностика пиелонефрита
Острый пиелонефрит обладает яркой клинической картиной, а результаты осмотра подтверждаются анализом мочи.
Хронический пиелонефрит протекает бессимптомно и выявляется случайно.
Общий анализ мочи:
- гематурия
- положительные экспресс-тесты на содержание нитратов и лейкоцитарной эстеразы;
- протеинурия.
Бактериологический посев мочи подтверждает инфекционную природу болезни
Диагностика мочекаменной болезни
Анализ крови:
- развернутый клинический анализ: норма или увеличение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы влево (воспаление почечной ткани, почечная колика), анемия;
- биохимический анализ: избыток кальция, фосфатов;
- гормональный профиль: избыток паратгормона и кальцитонина;
Общий анализ мочи:
- белок
- гиалиновые цилиндры
- эритроциты, возбудители ЗППП, лейкоциты;
- оксалаты, фосфаты или ураты в моче в виде кристаллов, мочевина, мочевая кислота, креатинин, калий, фосфор, магний, натрий, кальций;
- низкий рН мочи
Пробы по Нечипоренко и по Зимницкому;
Инструментальная диагностика: урография, УЗИ органов малого таза и почек, сонография.
Лечение заболеваний мочеполовой системы
Лечение может назначить только врач-специалист.
Заболевания мочеполовой сферы у женщин лечат гинеколог и уролог.
У мужчин – уролог.
При заболеваниях почек людям обоих полов требуется наблюдение у нефролога.
Инфекционные заболевания мочеполовой сферы ведут врач-венеролог и иногда –врач-инфекционист.
При гормональных и обменных нарушениях потребуется эндокринолог.
Обычно назначается специфическая терапия, направленная на причину болезни.
Например, уничтожение возбудителя осуществля

