Воспаление мягких тканей лица


- 13 Августа, 2018
- Ортопедия и травматология
- Мария Иванова
Отек мягких тканей – это поражение, при котором большое количество жидкости скапливается в межклеточном пространстве. Такое состояние в большинстве случаев возникает по причине закупорки лимфатических путей. Устранять воспаление мягких тканей, вне зависимости от места его появления, важно с помощью комплексного лечения, которое назначит лечащий специалист.
Симптомы воспаления в тканях
Важно детально рассмотреть общее состояние организма при воспалительном отеке мягких тканей. Все отеки, которые появляются на теле человека, обладают схожими симптомами и особо не отличаются друг от друга.
На начальной стадии поражения больной может чувствовать боль в конкретном месте (там и начинается процесс воспаления). В течение нескольких часов либо дней воспаленный участок начинает сильно отекать, повышается температура тела пациента, происходит гипертермия.
Если отек гнойного типа, то ткани не только подвергаются сильному воспалению, но и со временем начинают отмирать. При таком поражении у больного значительно возрастает температура тела, может возникнуть лихорадка. В этом случае все симптомы будут говорить о том, что в организме находятся вредные вещества.

Главной причиной заболевания является поражение организма человека инфекцией, в результате которой воспаление распространяется по всему телу. Особо сложно пациент переносит воспаления на лице. Иногда они действительно подвергают опасности жизнь и здоровье больного. При воспалении тканей на лице важно незамедлительно обратиться за помощью к врачу, затягивать в этом случае крайне опасно. Важно помнить, что большие скопления гноя начинают самостоятельно вскрываться. Устранять экссудат своими усилиями без консультации доктора нельзя.
Виды поражений
Вся симптоматика воспаления мягких тканей разделена на отдельные группы. Выделяют следующие классификации воспаления:
- процесс воспаления;
- болевые ощущения, связанные с травмированием области;
- интоксикация организма;
- лимфостаз;
- трудности с метаболизмом;
- появление трофических язв.
Основная классификация
Специалисты определяют несколько разновидностей воспалительных процессов мягких тканей. В медицинскую группу включены следующие формы поражения:
- Появление фурункулов. Такое воспаление мягких тканей обусловлено формированием скоплений гноя. С течением времени экссудат начинает поражать ткани в области волосяного фолликула, а также вокруг соединительной ткани, которая находится рядом с прыщиками.
- Фурункулез – второй вид воспаления. Его принято относить к болезням хронического характера. Патология в короткие сроки распространяется по мягким тканям. На поверхности кожи лица и тела при таком поражении появляется большое количество фурункулов. В зависимости от стадии заболевания, образования могут быть крупными либо мелкими.
- Карбункул – это острый процесс, распространяющийся на волосяные фолликулы и сальные железы. Нужно отметить, что образования распространяются не только по коже, но и затрагивают подкожную клетчатку.
- Абсцесс – поражает определенный участок тканей, причиной является гной, который со временем скапливается в большом количестве и локализуется. В дальнейшем абсцесс поражает и внутренние органы.
- Бурсит – еще одна форма воспаления, которое в большинстве случаев затрагивает синовиальные сумки. Внутри начинает скапливаться экссудат.
- Мастит – воспаление, происходящее в молочных железах женщин и мужчин.
- Панариций – воспаление мягких тканей пальцев рук и ног человека. В некоторых случаях воспалительный процесс также распространяется на суставы и костную ткань больного.
- Парапроктит – воспалительный процесс, затрагивающий ткани прямой кишки.
- Гидраденит — воспаление тканей потовых желез.
- Лимфаденит – воспаление, которое распространяется на лимфатические узлы.
Основные причины
К главной причине воспалительного процесса в тканях относят поражение организма бактериями и опасной инфекцией. В большинстве случаев это происходит при поражении стафилококками. Редко инфекцией выступает кишечная палочка и другие анаэробные бактерии.
По поверхности тела воспаление разносится посредством расчесов, а также из-за несоблюдения правил личной гигиены.
Ухудшение патологии
У любой болезни все воспалительные процессы делятся на основные стадии, которые со временем начинают прогрессировать. На первой стадии заболевания больной не ощущает никакой отрицательной симптоматики. Сначала в области инфицирования начинает нарушаться кровообращение, после полностью заражаются мягкие ткани. При начале воспаления капилляры могут значительно уменьшиться в размере, а мышцы гипертрофироваться и потерять прежнюю структуру.
При отсутствии эффективного лечения на первой стадии поражения заболевание начинает стремительно переходить на следующий уровень. На второй стадии все ткани в пораженном месте начинают сильно отекать, у больного возникают первые болевые ощущения. Под воспаленной тканью скапливается лишняя жидкость (ее становится настолько много, что пораженная область начинает увеличиваться в размерах, появляется отек).
На второй стадии поражения не следует начинать прием обезболивающих средств, чтобы избавиться от боли. Не нужно пытать начинать самостоятельное лечение, лучше всего сразу же отправиться к врачу, чтобы тот смог определить точную причину поражения. На третьей стадии заболевания у пациента может произойти нагноение тканей, что опасно для здоровья.
Лечение воспалительного процесса
Лечение воспаления мягких тканей начнется с противовоспалительных мероприятий, антибактериальной терапии, а также улучшения иммунитета. Если выбранный способ лечения не приносит никакого эффекта, то в обязательном порядке проводится операция по устранению очага поражения.
Степень выраженности болезни в разы уменьшается, если воспаление вскрывается самостоятельно. Но на любой стадии очаги поражения важно тщательно обеззараживать и дезинфицировать.
Существуют действенные способы, которые помогут снять воспаление мягких тканей:
- бактерицидное лечение. Оно включает в себя прием антибактериальных медикаментов;
- лекарства, помогающие избавиться от воспаления: УВЧ-терапия, использование электрофореза с раствором кальция хлорида;
- улучшение иммунной системы;
- интенсивная терапия;
- облучение;
- регенеративное лечение;
- анестетики для улучшения состояния пациента;
- инфракрасное облучение;
- прием антибиотиков при гнойном воспалении мягких тканей.
Поражение стопы
В зависимости от конкретной причины появления, отек стопы может обладать хроническим или же эпизодическим характером. Отек стопы в большинстве случаев появляется по причине сердечной недостаточности, заболевания почек либо печени. Также причиной воспаления мягких тканей стопы может быть физическое воздействие со стороны, к примеру, удар стопы об угол либо перелом.
Разрыв связок, растяжение, вывихи и различные смещения – также распространенные причины отечности. Воспаление может произойти из-за подвывиха стопы, перелома костей пальцевых фаланг, повреждения плюсневых костей стопы, врожденных анатомических нарушений.
Отек стопы проходит на фоне сильной боли и дискомфорта, которые появляются по причине усиления нагрузки на голеностопный сустав и воспалительного процесса. Способ лечения стопы будет выбираться с учетом причины возникновения воспаления.
Отечность нижних конечностей
Воспаление мягких тканей ног происходит при нарушении венозного лимфатического тока, увеличения проницаемости капилляров, трудности со связыванием жидкости и белков. К отеку и воспалению могут привести переломы конечностей, сильный ушиб колена, разрыв сухожилий либо связок.

Воспаление мягких тканей ноги приводит к сильной отечности определенного участка. Выраженную форму патология приобретает при артритах и бурситах. При этом больной жалуется на наличие сильной боли и на красноту кожи.
Поражение мягких тканей руки
В большинстве случаев воспаление мягких тканей руки происходит медленно (в течении нескольких лет), а симптоматика усиливается постепенно. К симптомам начала воспаления относят:
- неприятные ощущения, болезненность возле лучезапястного сустава;
- при движении больной рукой можно услышать хруст;
- заметны отеки, краснота на коже, повышается температура рядом с пораженным местом или суставом;
- ухудшается подвижность конечности, тяжелее дается захват предметов.
На ранних стадиях поражения пациент ощущает дискомфорт и боль в месте пораженного сустава при резких движениях (при сгибании руки либо отведении первого пальца в сторону). Особенно сильно боли проявляются при смене погоды либо в ночное время.
Без оказания нужных лечебных мероприятий патология перерастает в хроническую форму, которая проходит совместно с дистрофическими изменениями тканей:
- сухожилия становятся толще;
- начинается процесс окостенении;
- лучевые и локтевые ткани разрастаются, появляются остеофиты.
В конце всех процессов костно-фиброзный канал сужается, вдавливая соединенный нерв и сосуды, которые находятся близко к сухожилию. Ущемление нерва происходит с:
- сильной болью острого характера;
- понижением температуры тела, болевыми ощущениями в руке;
- чувством покалывания и онемения возле руки.
Борьба с поражением
Патологии данного типа принято лечить консервативным путем. Если воспаление мягких тканей вторичной формы и происходит на фоне другого заболевания, то с самого начала важно устранить первопричину.
Для эффективного лечения важно обеспечить больной конечности полный покой и комфорт. Для этого руку сгибают в локте и фиксируют в таком положении специальной повязкой. Для наилучшей фиксации лучше всего воспользоваться лучезапястными ортезами.
Лекарственные препараты врач выписывает для снятия болевых ощущений у пациента и устранения воспаления. Больной должен принимать нестероидные противовоспалительные медикаменты (как в виде мазей, так и в форме таблеток). В некоторых случаях дополнительно выписывают глюкокортикостероиды.
Воспаление сустав кисти
Первые симптомы острого воспаления мягких тканей суставов настолько выражены, что выявить поражение можно самостоятельно еще до похода к врачу: у метеозависимых людей при резкой смене погоды появляются сильные боли в суставах – первый симптом воспалительного процесса.
В некоторых случаях поражение протекает в скрытой форме, но на протяжении нескольких лет симптомы набирают обороты. При хронической форме воспаление часто выявляется уже на той стадии, когда восстановить сустав и устранить изменения в нем не получается.
Основные симптомы артрита:
- болезненные ощущения, которые часто появляются совместно с повышением температуры тела. При хроническом поражении боли усиливаются после покоя конечности;
- скованность по утрам, которая продолжается от 2 до 20 минут;
- чувство онемения либо покалывания в месте воспаления, характерный хруст при движении;
- заметная отечность тканей;
- нарушение структуры сустава при долгом воспалении кисти руки.
Лечение периимплантита
Воспаление мягких тканей зуба при периимплантите отличается тяжелой симптоматикой. К основным симптомам относят:
- покраснение десны и отечность;
- болевые ощущения в месте импланта;
- кровоточивость;
- скопление гноя;
- неприятный запах;
- появление кармана между имплантом и десной;
- сильная подвижность.
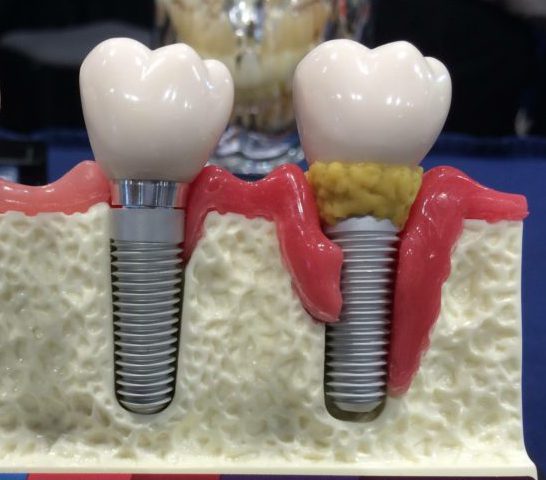
При прогрессировании болезни симптоматика только усиливается, а боль становится выраженнее. Определить степень воспаления можно с помощью рентгена. Для назначения эффективного лечения важно сразу провести консультацию у доктора.
Воспалительные процессы при микозите
При микозите у больного возникают следующие симптомы:
- краснота и отечность десен;
- сильная боль;
- неприятный запах;
- повышение температуры тела;
- непереносимость горячей и холодной пищи.
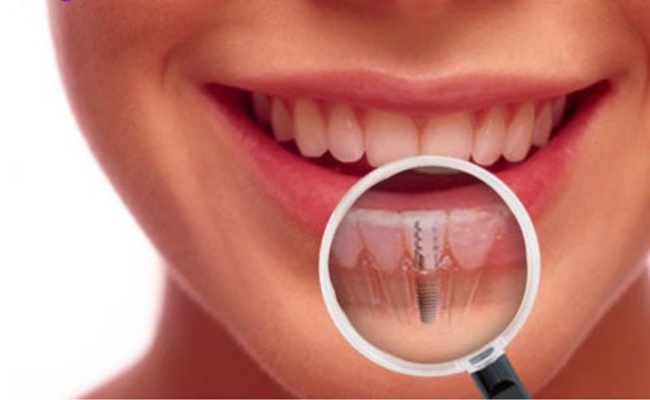
Лечение воспаления тканей назначает исключительно лечащий специалист. Оно будет заключено в дезинфекции воспаленных участков. Главной целью мероприятий является остановка кровоточивости и воспалительного процесса. Для профилактики от развития воспаления важно тщательно следить за гигиеной ротовой полости, включая область имплантов. Самым опасным фактором, который может привести к утрате импланта, считается табак. Именно по этой причине от такой вредной привычки важно как можно скорее избавиться.
Источник

Флегмона щечной области
На сегодняшнее время воспалительные заболевания челюстно-лицевой области занимает одно из лидирующих мест по причинах обращения пациентов в стоматологические клиники. Большинство врачей также отмечают неуклонное увеличение количества больных с гнойно-воспалительными поражениями головы и шеи.
Подавляющее число воспалительных процессов в области лица имеют одонтологическое происхождение, которое связано с некачественно проведенным стоматологическим лечением кариеса, пульпита или периодонтита.
Виды воспалительных поражений головы и шеи
Классификация воспалительных заболеваний челюстно-лицевой области включает разделение болезней на три основные категории:
- Острые одонтогеные болезни. В эту группу патологий входят воспаления пульпы, связочного аппарата и мягких тканей ротовой полости.
- Гнойно-воспалительные поражения в виде абсцессов, флегмон, актиномикоза, фурункула и карбункула. В данных случаях у больного образовывается ограниченный или разлитой участок нагноения.
- Реактивно-дистрофические заболевания слюнных желез и тяжелые осложнения воспаления тканей челюстно-лицевой области (сепсис, тромбоз).
Этиология и особенности клинического течения и лечение одонтогенных заболеваний головы и шеи
Одонтогенные воспалительные заболевания челюстей и мягких тканей лица, как правило, развивается в результате инфицирования пациента патологическими микроорганизмами ротовой полости и кожного покрова. В эту группу болезней входят:
Острый и хронический периодонтит
Воспаление связочного аппарата зуба, который находится в периодонтальной щели, преимущественно имеет инфекционное происхождение. В таких случаях источником инфекции служит пульпа зуба.
Клиническая картина заболевания представлена следующими симптомами:
- тупая и ноющая боли в зоне пораженной челюсти;
- постепенное нарастание болевого синдрома, который также усиливается после постукивания по причинному зубу;
- незначительная подвижность зуба;
- пациент указывает на ощущение «выросшего зуба»;
- Нарушение сна, общая слабость и недомогание.
Лечение заболевания предвидит создание оттока гнойных масс через полость и последующее пломбирование корневых каналов.
Терапия периодонтитов преимущественно консервативная. Радикальное вмешательство врачи проводят только при наличии сопутствующей кисты корня или гнойного воспаления мягких тканей ротовой полости.

Периодонтит моляра нижней челюсти
Периостит челюсти
Специфические воспалительные процессы в челюстно-лицевой области, преимущественно, протекают в виде ограниченного гнойного поражения надкостницы в зоне 1-3 зубов. Одонтогенный периостит по сути является осложнением воспалительного поражения десен и зубов.
Заболевание проявляется следующим образом:
- покраснение десны в зоне воспаленного корня зуба;
- прогрессирующий отек мягких тканей;
- увеличение температуры тела;
- патологическая подвижность и болезненность причинного зуба.
Лечение периостита исключительно хирургическое. Хирург-стоматолог под местной анестезией выполняет разрез десен и дренирование гнойного очага.
Затем пациенту рекомендуют в домашних условиях регулярно полоскать полость рта солевыми растворами. Резиновую полоску (дренаж) специалист удаляет на 3-4 день.

Периостит верхней челюсти
Воспалительные процессы, вызванные затрудненным прорезыванием зубов
Иногда полностью сформированный зуб не прорезывается и остается в толще костной ткани. В таких случаях врачи их называют ретинированными.
Воспалительное поражение, как правило, вызывают полуретинированные зубы. Патологический процесс при этом развивается в инфицированной или травмированной слизистой оболочке, которая покрывает полупрорезанный зуб.
Лечение воспалительных заболеваний челюстно-лицевой области в таких случаях направлено на удаление причинного зуба. Радикальное вмешательство осуществляется в условиях стационара под местной проводниковой анестезией.

Ретинированный зуб мудрости нижней челюсти
Одонтогенный остеомиелит
Остеомиелитом в стоматологии принято называть гнойно-некротическое поражение костной ткани челюсти. Возникновение заболевания связано с инфицированием кости и системным снижением иммунитета.
К основным симптомам остеомиелита можно отнести:
- интоксикация организма, которая сопровождается значительным увеличением температуры тела, общим недомоганием и хронической усталостью;
- нагноение отдельных участков челюсти и выделение некротических масс из свищевых ходов;
- подвижность одного или нескольких зубов;
- периодические приступы интенсивной боли.
Лечение гнойно-воспалительных заболеваний челюстно-лицевой области осуществляется с помощью медикаментозного и хирургического воздействия.
Терапия остеомиелита начинается с устранения причины воспаления. В таких случаях причинный зуб подвергается удалению. Затем стоматолог назначает пациенту курс антибиотиков и проводит хирургическое очищение поврежденной костной ткани.

Однтогенный остеомиелит верхней челюсти
Одонтогенные синуситы
Воспалительное поражение верхнечелюстной пазухи, во многом, обусловлено ее строением и расположением. Одонтогенный синусит вызывают патологические микроорганизмы ротовой полости, которые проникают в полость через вросшие корни зубов.
Синусит проявляется следующей клинической картиной:
- чувство «распирания и давления» в области гайморовой пазухи;
- частая односторонняя заложенность носа;
- периодические приступы боли;
- выделение гноя из одного носового хода.
Лечение гнойных воспалительных заболеваний челюстно-лицевой области в таких случаях проводится двумя основными методиками: консервативное и хирургическое воздействие. Суть терапии заключается в ликвидации причины болезни, купирование воспалительного процесса и восстановления дренажной функции гайморовой полости.

Одонтогенный синусит верхней челюсти
Лимфадениты головы и шеи
Подчелюстные лимфатические узлы воспаляются при распространении гнойной инфекции из первичного очага воспаления. Заболевание начинается с постепенного увеличения и болезненности региональных лимфоузлов. Температура тела, как правило, находится в пределах субфебрильных показателей.

Острый лимфаденит
Поскольку воспаляются подчелюстные лимфатические узлы из-за проникновения в них патологической микрофлоры, то лечение направлено на устранение негативного воздействия первичного очага инфекции. Местная терапия лимфоузлов осуществляется в виде приема антибиотиков, дезинтоксикации организма и физпроцедур.
Абсцессы и флегмоны лица и шеи
Специфические воспалительные процессы челюстно-лицевой области в виде абсцессов и флегмон представляют собой участки разлитого или локального нагноения мягких тканей. Такие поражения проявляются резким отеком, гипертермией, ограниченным открыванием ротовой полости, нарушением глотания пищи и приступами интенсивной боли.
Такие заболевания требуют незамедлительного хирургического вмешательства, которое выполняется в такой последовательности:
- местная проводниковая анестезия;
- радикальное рассечение мягких тканей в зоне отека;
- вскрытие гнойника и дренирование его;
- фиксация специальной трубки для оттока гноя.
При лечении абсцессов и флегмон врач параллельно назначает больному антибиотикотерапию в течение 7-8 дней.
Основные методы диагностики воспалительных поражений головы и шеи
Стоматологическая инструкция оказания медицинской помощи населению включает следующий комплекс диагностических процедур:
- сбор анамнеза заболевания и составление истории болезни;
- визуальный и инструментальный осмотр лица и ротовой полости больного;
- лучевая диагностика воспалительных заболеваний челюсти и мягких тканей посредством рентгенографии, компьютерной и магнитно-резонансной томографии;
- ультразвуковое исследование;
- биопсия, которая выполняется при наличии у врача подозрений на онкологическое происхождение воспалительного отека;
- общий и развернутый анализ крови.

Рентгенографический снимок верхней и нижней челюсти
Цена диагностики при этом зависит от распространенности и сложности патологического процесса.
Негативные последствия воспалительных процессов мягких и твердых тканей головы
Осложнения воспалительных заболеваний челюстно-лицевой области протекают в таких основных формах:
- Сепсис – тяжелое генерализированное инфекционное поражение, которое сочетается с проникновением патологических микроорганизмов в кровеносную систему. Эта патология нередко становиться причиной летального исхода.
- Медиастенит – гнойное воспаление средостения, причина которого кроется в одонтогенном распространении инфекции.
- Тромбоз и тромбофлебит лицевых вен. Воспалительное поражение кровеносных сосудов является осложнением абсцессов и флегмон мягких тканей лица.
Прогноз воспалительных поражений преимущественно благоприятный. Исключение составляют запущенные случаи, когда у ациента наблюдаются признаки сепсиса или медиастенита.
Источник
