Воспаление мягких мозговых оболочек это

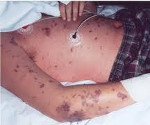
Менингит — воспаление оболочек головного и спинного мозга. Пахименингит — воспаление твердой мозговой оболочки, лептоменингит — воспаление мягкой и паутинной мозговых оболочек. Воспаление мягких оболочек встречается чаще, в таких случаях используют термин «менингит». Его возбудителями могут быть те или иные патогенные микроорганизмы: бактерии, вирусы, грибки; реже встречаются протозойные менингиты. Менингит проявляется сильной головной болью, гиперестезией, рвотой, ригидностью затылочных мышц, типичным положением пациента в постели, геморрагическими высыпаниями на коже. Для подтверждения диагноза менингита и установление его этиологии проводится люмбальная пункция и последующее исследование ликвора.
Общие сведения
Менингит — воспаление оболочек головного и спинного мозга. Пахименингит — воспаление твердой мозговой оболочки, лептоменингит — воспаление мягкой и паутинной мозговых оболочек. Воспаление мягких оболочек встречается чаще, в таких случаях используют термин «менингит». Его возбудителями могут быть те или иные патогенные микроорганизмы: бактерии, вирусы, грибки; реже встречаются протозойные менингиты.
Этиология и патогенез менингита
Менингит может возникать несколькими путями инфицирования. Контактный путь — возникновение менингита происходит в условиях уже существующей гнойной инфекции. Развитию синусогенного менингита способствует гнойная инфекция околоносовых пазух (гайморит), отогенного — сосцевидного отростка или среднего уха (отит), одонтогенного — патология зубов.Занос инфекционных агентов в мозговые оболочки возможен лимфогенным, гематогенным, чрезплацентарным, периневральным путями, а также в условиях ликвореи при открытой черепно-мозговой травме или позвоночно-спинномозговой травмы, трещине или переломе основания черепа.
Возбудители инфекции, попадая в организм через входные ворота (бронхи, ЖКТ, носоглотка), вызывают воспаление (серозного или гнойного типа) мозговых оболочек и прилегающих тканей мозга. Последующий их отек приводит к нарушению микроциркуляции в сосудах мозга и его оболочках, замедлению резорбции цереброспинальной жидкости и ее гиперсекреции. При этом повышается внутричерепное давление, развивается водянка мозга. Возможно дальнейшее распространение воспалительного процесса на вещество мозга, корешки черепных и спинномозговых нервов.
Классификация менингитов
Менингиты классифицируются по нескольким критериям.
По этиологии:
- бактериальные (пневмококковый, туберкулезный, менингококковый и др.)
- вирусные (вызванный энтеровирусами Коксаки и ЕСНО, острый лимфоцитарый хориоменингит и др.)
- грибковые (криптококкозный, кандидозный и др.)
- протозойные (при малярии, при токсоплазмозе и др.)
По характеру воспалительного процесса:
- гнойный (в ликворе преобладают нейтрофилы)
- серозный (в ликворе преобладают лимфоциты)
По патогенезу:
- первичные (в анамнезе отсутствует общая инфекция или инфекционное заболевание какого-либо органа)
- вторичные (как осложнение инфекционного заболевания)
По распространенности процесса:
- генерализированные
- ограниченные
По темпу течения заболевания:
- молниеносные
- острые
- подострые
- хронические
По степени тяжести:
- легкой формы
- средней тяжести
- тяжелой формы
- крайне тяжелой формы
Клиническая картина менингита
Симптомокомплекс любой формы менингита включает в себя общеинфекционные симптомы (жар, озноб, повышение температуры тела), учащение дыхания и нарушение его ритма, изменение ЧСС (в начале заболевания тахикардия, по мере прогрессирования заболевания — брадикардия).
В состав менингеального синдрома входят общемозговые симптомы, проявляющиеся тоническим напряжением мышц туловища и конечностей. Нередко появляются продормальные симптомы (насморк, боли в животе и др.). Рвота при менингите не связана с приемом пищи, а появляется сразу после смены положения или при усилении головной боли. Головные боли, как правило, распирающего характера очень мучительны для пациента, могут локализоваться в затылочной области и отдавать в шейный отдел позвоночника. Кроме того, пациенты болезненно реагируют на малейший шум, прикосновения, свет, поэтому стараются избегать разговоров и лежат с закрытыми глазами. В детском возрасте возможно появление судорог.
Для менингита характерна гиперестезия кожи и болезненность черепа при перкуссии. В начале заболевания отмечается повышение сухожильных рефлексов, но с развитием заболевания они снижаются и нередко исчезают. В случае вовлечения в воспалительный процесс вещества мозга развиваются параличи, патологические рефлексы и парезы. Тяжелое течение менингита обычно сопровождается расширением зрачков, диплопией, косоглазием, нарушение контроля над тазовыми органами (в случае развития психических расстройств).
Симптомы менингита в старческом возрасте атипичны: слабое проявление головных болей или полное их отсутствие, тремор головы и конечностей, сонливость, психические расстройства (апатия или, наоборот, психомоторное возбуждение).
Диагноз и диффдиагноз
Основным методом диагностирования (или исключения) менингита является люмбальная пункция с последующим исследованием цереброспинальной жидкости. В пользу данного метода говорят его безопасность и простота, поэтому проведение люмбальной пункции показано во всех случаях подозрения на менингит. Для всех форм менингита характерно вытекание жидкости под высоким давлением (иногда струей). При серозном менингите цереброспинальная жидкость прозрачная (иногда слегка опалесцирующая), при гнойном менингите — мутная, желто-зеленого цвета. С помощью лабораторных исследований цереброспинальной жидкости определяют плеоцитоз (нейтрофилы при гнойных менингитах, лимфоциты при серозных менингитах), изменение соотношения количества клеток и повышенное содержание белка.
В целях выяснения этиологических факторов заболевания рекомендовано определение уровня глюкозы в цереброспинальной жидкости. В случае туберкулезного менингита, а также менингита, вызванного грибами, уровень глюкозы снижается. Для гнойных менингитов типично значительное (до нуля) снижение уровню глюкоза.
Главные ориентиры невролога в дифференциации менингитов — исследование цереброспинальной жидкости, а именно определение соотношения клеток, уровня сахара и белка.
Лечение менингита
В случае подозрения на менингит госпитализация пациента обязательна. При тяжелом течении догоспитального этапа (угнетение сознания, лихорадка) пациенту вводят преднизолон и бензилпенициллин. Проведение люмбальной пункции на догоспитальном этапе противопоказано.
Основа лечения гнойного менингита — раннее назначение сульфаниламидов (этазол, норсульфазол) или антибиотиков (пенициллина). Допускает введение бензилпенициллина интралюмбально (в крайне тяжелом случае). Если подобное лечение менингита в течение первых 3 дней оказывается неэффективным, следует продолжить терапию полусинтетическими антибиотиками (ампициллин+оксациллин, карбенициллин) в сочетании с мономицином, гентамицином, нитрофуранами. Доказана эффективность такого сочетания антибиотиков до выделения патогенного организма и выявления его чувствительности к антибиотикам. Максимальный срок такой комбинационной терапии — 2 недели, после чего необходимо перейти на монотерапию. Критериями для отмены также служат снижение температуры тела, нормализация цитоза (до 100 клеток), регресс общемозговых и менингеальных симптомов.
Основу комплексного лечения туберкулезного менингита состоит в непрерывном введении бактериостатических доз двух-трех антибиотиков (например, изониазид+стрептомицин). При появлении возможных побочных эффектов (вестибулярные расстройства, нарушение слуха, тошнота) отмена данного лечения не требуется, показано уменьшение дозы антибиотиков и временное добавление к лечению десенсибилизирующих препаратов (дифенгидрамин, прометазин), а также других противотуберкулезных препаратов (рифампицин, ПАСК, фтивазид). Показания к выписке пациента: отсутствие симптомов туберкулезного менингита, санация цереброспинальной жидкости (спустя 6 месяцев от начала заболевания) и улучшение общего состояние пациента.
Лечение вирусного менингита может ограничиться применением симптоматических и общеукрепляющих средств (глюкоза, метамизол натрия, витамины, метилурацил). В тяжелых случаях (выраженные общемозговые симптомы) назначают кортикостероиды и диуретики, реже — повторную спинномозговую пункцию. В случае наслоения бактериальной инфекции возможно назначение антибиотиков.
Прогноз
В дальнейшем прогнозе важную роль играют форма менингита, своевременность и адекватность лечебных мероприятий. В качестве резидуальных симптомов после туберкулезного и гнойного менингита зачастую остаются головные боли, внутричерепная гипертензия, эпилептические припадки, нарушения зрения и слуха. По причине запоздалого диагностирования и устойчивости возбудителя к антибиотикам высок уровень смертности от гнойных менингитов (менингококковая инфекция).
Профилактика
В качестве профилактических мер по предупреждению менингита предусматривается регулярное закаливание (водные процедуры, спорт), своевременная терапия хронических и острых инфекционных заболеваний, а также короткие курсы иммуностимулирующими препаратами (элеутерококк, женьшень) в очагах менингококкового менингита (детский сад, школа и др.).
Источник
Лептоменингит – это воспаление паутинной и мягкой мозговых оболочек, проявляющееся развитием слабовыраженных менингеальных, очаговых и общемозговых симптомов, с сопутствующими воспалительными изменениями цереброспинальной жидкости.
Причины возникновения
Лептоменингит отогенного происхождения может возникать двояким путем: непосредственно и посредственно.
Под непосредственным способом понимают прямой переход со стороны очага заболевания в височной кости, под посредственным – переход со стороны других образований мозга при их воспалении (субдуральный абсцесс, синустромбоз, абсцесс головного мозга).
Непосредственный переход может произойти гематогенным: тимпаногенным и лабиринтогенным путем. В двух последних случаях инфекция распространяется как через переформированные пути, так и через вновь образованные вследствие разрушения кости.
Из всех перечисленных способов возникновения лептоменингита отогенного происхождения самым частым является способ перехода инфекции через лабиринт. Больше половины отогенных менингитов возникают именно таким путем. Отсюда ясно, какую опасность для жизни человека имеют гнойные лабиринтиты.
Что касается влияния характера гнойного воспаления уха, то наблюдается лишь незначительный перевес хронических отитов над острыми в этиологии менингита. Преобладание хронических гнойных отитов в этиологии менингита наблюдается только у молодых субъектов, у пожилых дело обстоит наоборот. Влияние пола сказывается в более редком появлении заболевания у женщин по сравнению с мужчинами.
Симптомы
Клинические симптомы лептоменингита разнообразны; степень их выраженности и комбинация могут быть различны. Так как и другие мозговые заболевания могут давать те же явления, то по одним клиническим симптомам не всегда легко бывает поставить диагноз лептоменингита. В таких случаях обычно решающее значение принадлежит спинномозговой пункции.
К клиническим симптомам лептоменингита относятся следующие:
• Головная боль. Этот признак не может считаться абсолютно характерным для лептоменингита, так как он может наблюдаться и при других мозговых заболеваниях, а также при том основном процессе, который ведет к переходу инфекции на мозговые оболочки. Головная боль зависит от двух причин: воспаления мозговых оболочек и повышения внутричерепного давления. Интенсивность и локализация головных болей также весьма разнообразны. Иногда больные громко стонут из-за невыносимых болей. Характерным для лептоменингита нужно считать комбинацию головных болей с болями в крестце или копчике.
• Лихорадка. Температура при лептоменингите, как правило, бывает повышена, но более резкое повышение наблюдается большей частью в начале заболевания и при поражении поверхности полушарий мозга.
• Пульс. Характерных для лептоменингита явлений со стороны пульса нет. Однако в начале заболевания может наблюдаться некоторое замедление его, обусловленное раздражением блуждающего нерва, а в дальнейшем вследствие паралича последнего наступает учащение пульса.
• Тошнота и рвота. И то, и другое может наблюдаться и при лабиринтите, но во всяком случае у взрослых субъектов всегда свидетельствует о наступившем осложнении. Дыхание не всегда изменено. Однако могут наблюдаться определенные неправильности, как неравномерность, учащение, а под конец жизни – Чейн-Стоксовское дыхание.
• Потемнение сознания. Оно обусловливается увеличением внутричерепного давления и может быть различно выражено, от едва заметных степеней до полной утраты его.
• Явления раздражения. Они обусловливаются токсическими воздействиями и могут касаться сенсорной, двигательной и чувствительной сфер. Со стороны сенсорной сферы наблюдают повышенную чувствительность по отношению к световым и звуковым раздражениям. Со стороны двигательной – общее беспокойство или судороги. Сюда же можно отнести наблюдаемое уже к концу заболевания подергивание пальцами за одеяло. Со стороны чувствительной сферы наблюдают явления гиперестезии и спастические мышечные контрактуры. Гиперестезии выражаются в появлении болей при малейшем прикосновении или при исследовании больных. И сами мозговые оболочки находятся в состоянии гиперестезии.
К спастическим мышечным контрактурам относится один из наиболее постоянных симптомов лептоменингита – симптом Кернига. Этот признак ценен еще и тем, что его не наблюдают почти никогда при других мозговых заболеваниях. Симптом Кернига заключается в следующем: если у больного, лежащего на спине, согнуть ногу в тазобедренном суставе до прямого угла при согнутом в то же время коленном суставе, то при последующей попытке выпрямить ногу в коленном суставе либо чувствуется определенное сопротивление, либо это вовсе не удается. В особенно резко выраженных случаях у больных наблюдается спонтанное сгибание ноги в коленном суставе с невозможностью активного или пассивного ее разгибания.
Сюда же относится симптом Брудзинского: при наклоне головы вперед у лежащего на спине больного одновременно наблюдается сгибание ног в коленных суставах.
К этой же группе относится и ригидность затылка, которая сказывается в невозможности активно и пассивно согнуть голову в лежачем положении больного до соприкосновения подбородка с грудной клеткой. Степень выраженности этого симптома может быть различной, от самой легкой тугоподвижности головы до настоящего опистотонуса.
Втяжение живота (ладьеобразное) также должно считаться признаком спастического сокращения его мускулатуры. Точно так же запоры, наблюдаемые при лептоменингите, должны считаться выражением спазма гладкой мускулатуры кишечника.
Помимо спастических рефлекторных контрактур наблюдаются некоторые ненормальные рефлексы, которые считаются характерными для лептоменингита. Сюда относятся симптом Бабинского (тыльное сгибание большого пальца ноги или поглаживании латеральной стороны подошвы спереди назад), симптом Гордона (приподнятое большого пальца ноги при надавливании на камбаловидную мышцу) и симптом Оппенгейма (тыльное сгибание стопы и больших пальцев ног при энергичном проведении по внутренней поверхности голеней).
• Параличи. Они касаются преимущественно нервов основания мозга, главным образом лицевого, отводящего и глазодвигательного. Поэтому при менингите наблюдают диплопию, «содружественное отклонение» (насильственное отклонение взгляда в какую-либо сторону) разницу в величине зрачков, потерю реакции на свет и аккомодацию и пр. Вследствие перехода воспаления на оболочки спинного мозга наблюдается недержание кала и мочи. Однако последние могут зависеть и от бессознательного состояния.
• Изменения со стороны глазного дна. Чаще всего находят оптический неврит, который зависит от повышения внутричерепного давления. Однако те же явления наблюдаются и при других внутричерепных осложнениях и могут отсутствовать при лептоменингите.
Наблюдаемые иногда признаки гнездного поражения мозга зависят не от лептоменингита, как такового, а от сопутствующего поражения вещества мозга.
В общем наиболее характерными для лептоменингита из всех перечисленных симптомов являются симптом Кернига и ригидность затылка. Разнообразие симптомов обусловливается различной степенью выраженности процесса, различной его локализацией (средняя, задняя черепная яма, основание, выпуклая часть мозга и пр.) и большим или меньшим участием других отделов мозга. Комбинация заболеваний мозговых оболочек и мозгового вещества может дать особенно пеструю клиническую картину.
Течение
Течение лептоменингита столь же разнообразно, как и его клиническая картина.
В некоторых случаях он протекает молниеносно и уже через несколько часов, сутки и более приводит к летальному исходу. В таких случаях инфекция из первоначального очага распространяется по преформированным путям, каковыми являются в данном случае кровеносные сосуды.
В других случаях длительность лептоменингита значительно большая. Наконец, заболевание может принять и затяжную форму и тогда он длится значительно дольше, чем это обычно наблюдается.
В общем небольшие сроки, не говоря о молниеносных формах, длятся от 4 до 7 дней. В затяжных случаях были единичные случаи, где лептоменингит тянулся 60-90 и даже 112 дней.
Патологическая анатомия
Воспаление паутинной и мягкой мозговых оболочек сопровождается выделением экссудата, который скапливается под паутинной оболочкой и инфильтрирует мягкую оболочку. Обильному скоплению экссудата способствует богатство мягких мозговых оболочек кровеносными сосудами.
По характеру экссудат представляется то гнойным, то гнойно-фибринозным, то преимущественно пластическим. Степень вирулентности инфекции играет большую роль, поэтому при молниеносно протекающем лептоменингите смерть может наступить раньше, чем экссудат принимает пластический характер. Количество гнойного экссудата может быть так велико, что на вскрытии кажется, будто извилины мозга плавают в гное. Этому последнему обстоятельству способствуют борозды мозга, по которым проходят более крупные сосуды мягкой мозговой оболочки и по которым распространяется инфекция.
Другим местом обильного скопления экссудата являются цистерны на основании мозга, особенно латеральная цистерна моста, расположенная кзади от верхушки пирамиды по задней поверхности последней, и большая цистерна, расположенная между продолговатым мозгом и мозжечком.
В других случаях, напротив, экссудата очень мало; бывают даже случаи, когда при несомненном лептоменингите мозговые оболочки макроскопически кажутся неизмененными.
Вследствие скопления экссудата в бороздах мозга, гиперемии сосудов и отечности мозговой ткани увеличивается внутричерепное давление, что ведет к уплощению мозговых извилин. Нередки случаи, когда на поверхности извилин образуются гнойники – абсцессы мозговой коры вследствие перехода на них гнойного воспаления со стороны мягких мозговых оболочек. Вообще же при лептоменингите мозговое вещество всегда бывает вовлечено в воспалительный процесс, поэтому наряду с менингитом всегда имеется более или менее выраженный энцефалит.
Распространение процесса совершается по сосудам мягкой мозговой оболочки, которые тромбируются и в которых наступают ретроградные эмболии. Поэтому процесс легко переходит с одной половины мозга на другую или с одной поверхности на другую или же с головного мозга на спинной.
Степень выраженности патологоанатомических изменений со стороны мозговых оболочек и вещества мозга не находится, однако, в соответствии с клинической картиной заболевания. Поэтому иногда при легком клиническом течении находят тяжкие патологоанатомические изменения и наоборот.
Лептоменингит начинается в средней черепной яме при переходе процесса на мозговые оболочки со стороны tegmen tympani et antri и в задней – при переходе со стороны лабиринта.
Диагностика
Перечисленные выше симптомы могут наблюдаться не только при лептоменингите, но и при других внутричерепных осложнениях, а у маленьких детей лишь вследствие раздражения мозговых оболочек всасывающимися токсинами (менингизм). С другой стороны, правда, в редких случаях, истинный лептоменингит может протекать бессимптомно. Поэтому распознавание болезни, несмотря на множество клинических симптомов, представляется иногда весьма трудным.
Отогенный лептоменингит может быть смешан с туберкулезным. В таких случаях руководствуются установлением специфичности характера заболевания в среднем ухе, вялостью течения лептоменингита и характером спинномозгового пунктата. Этим последним также руководствуются для отличия отогенного лептоменингита от цереброспинального. Нахождение менингококков в пунктате решает диагностику заболевания.
У маленьких детей центральная пневмония может вначале протекать при менингеальных симптомах, что при наличии гноетечения из уха и еще не определившемся фокусе в легких может подать повод к неправильному распознаванию.
От одновременно протекающих тромбоза синуса и абсцесса мозга, лептоменингит отличают по данным КТ, операции, пробной пункции синуса и мозга и исследования спинномозгового пунктата.
Спинномозговая пункция производится между третьим и четвертым поясничными позвонками, обычно без всякой анестезии, но при строжайшем соблюдении асептики.
Пункцию лучше всего произвести в лежачем на боку положении больного, удобнее всего при лежании его на правом боку. Чтобы растянуть позвоночный столб и тем увеличить промежуток между упомянутыми выше поясничными позвонками, больного заставляют сильно согнуть спину, для чего он должен притянуть ноги к животу так, чтобы касаться последнего согнутыми коленями, а голову сильно наклонить к груди.
Для лучшей ориентировки делают йодным помазком пометку в виде линии, соединяющей обе lineae anteriores superiores или гребешки подвздошной кости. На этой линии лежит остистый отросток четвертого поясничного позвонка. Несколько выше этой линии можно попасть в промежуток между третьим и четвертым позвонками. У детей прокол делается строго по средней линии прямо вперед, т. е. перпендикулярно к поверхности кожи, у взрослых несколько косвенно, отклоняя конец иглы к голове больного, а также несколько отступая в сторону от средней линии. Игла имеет в длину от 9 до 12 см, просвет ее равен 1-1,5 мм. Более толстые иглы могут вызвать ранение сосудов и вследствие этого примесь крови к спинномозговой жидкости, что делает ее негодной для последующего исследования. Игла на своем пути постепенно проходит через кожу, подкожную клетчатку и связки и попадает в промежуток между позвонками. Дальнейшее продвижение должно производиться осторожно, чтобы не ранить венозного сплетения на передней поверхности позвоночного канала. Если игла в глубине попадает не на мягкие ткани, а на кость, то ее несколько вытягивают назад и, поднимая и опуская ее кончик, стараются попасть в мягкие ткани. По прохождении иглы в субарахноидальное пространство, вытягивают мандрен и тогда из наружного отверстия иглы начинает истекать спинномозговая жидкость, которую нужно собрать в подставленную стерильную пробирку. Если, несмотря на точное выполнение всех указанных предписаний, игла все же не попадает в спинномозговой канал, ее извлекают совсем и делают попытку пройти через один из выше или ниже лежащих межпозвоночных промежутков.
Однако, несмотря на все, иногда при несомненном попадании в спинномозговой канал, не удается извлечь оттуда ни одной капли жидкости. Подобное явление получило название неудачная пункция. Это наблюдается при тягучих пластических экссудатах или же при наличии спаек, отграничивающих участок спинномозгового канала, в который попала игла, от остальных отделов этого последнего. Иногда это зависит от чрезмерного набухания спинного мозга, от закрытия мозговых желудочков, давления абсцессов мозжечка и т. п.
Спинномозговая пункция не является совершенно безобидным вмешательством. Она может сопровождаться последующими тяжкими явлениями. Самым тяжким из них представляется летальный исход, вызванный ущемлением мозгового вещества в большой затылочной дыре. Так как речь идет о сдавливании продолговатого мозга, то это может иметь своим последствием смерть от паралича дыхательного центра. Обычно это наблюдается при слишком быстром выпускании больших количеств спинномозговой жидкости, особенно в сидячем положении больного. То же может наблюдаться при абсцессах мозжечка или опухолях в задней черепной яме.
Во избежание указанного явления спинномозговую пункцию следует всегда производить в лежачем положении больного и, кроме того, не следует выпускать сразу больших количеств жидкости, достаточно выпустить за раз не больше 20-30 куб. см.
Из других осложнений нужно указать на возможность заноса инфекции, более серьезные кровотечения, а иногда поломку иглы.
Из различных свойств пунктата обращают внимание на давление, под которым он истекает, прозрачность, цвет, содержание клеточных элементов, содержание белков, хлоридов и некоторых других веществ, а также микроорганизмов.
Лечение
Лечение лептоменингита заключается в интенсивной антибактериальной терапии в течение 14-21 дня в зависимости от типа инфекции и степени облегчения симптомов.
Через 24-48 часов проводится контрольная люмбальная пункция для определения эффективности лечения. При отсутствии стерилизации жидкости от бактерий антибиотики меняются. При обнаружении абсцесса последний опорожняют хирургическим путем.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!

Источник
